Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Фибрилляция (мерцание) и трепетание предсердийСодержание книги
Поиск на нашем сайте
Фибрилляция (мерцание) и трепетание предсердий — два близких по механизму своего возникновения нарушения ритма сердца, которые нередко трансформируются друг в друга у одного и того же больного. Чаще встречается фибрилляция предсердий (ФП) или мерцательная аритмия, которая может быть пароксизмальной (не более 2-х недель) или постоянной. По распространенности и частоте возникновения ФП уступает только экстрасистолии, занимая первое место среди аритмий, требующих госпитализации и лечения в условиях стационара. Пароксизмы мерцательной аритмии возникают на фоне разнообразных сердечных и легочных заболеваний, если они сопровождаются тяжелой гипоксией, гиперкапнией, метаболическими и гемодинамическими нарушениями, иногда — в отсутствие органических заболеваний сердца, особенно после тяжелой физической или эмоциональной нагрузки, хирургичесеских вмешательств, алкогольной интоксикации. Постоянна форма мерцательной аритмии — обычно следствие органических заболеваний сердца. В прошлом наиболее частыми причинами ФП считали три заболевания, для которых характерно поражение ЛП в виде его дилатации, гипертрофии и/или очагового фиброза: • кардиосклероз (атеросклеротический и постинфарктный); • митральный стеноз; • тиреотоксикоз. Однако круг заболеваний и патологических синдромов, при которых возникает ФП, особенно ее пароксизмальная форма, оказался гораздо более широким: • ожирение; • сахарный диабет; • артериальные гипертензии; • алкогольная интоксикация; • пролапс митрального клапана; • электролитные нарушения (например, гипокалиемия); • застойная сердечная недостаточность; • ГКМП; • ДКМП; • дисгормональные вторичные заболевания сердца; • так называемые «вагусные» варианты пароксизмальной ФП, возникающие ночью, в покое в результате рефлекторного воздействия на сердце блуждающего нерва, что укорачивает эффективный рефрактерный период предсердий и замедляет в них проводимость (в том числе у лиц с патологией желудочно-кишечного тракта, грыжами пищеводного отверстия диафрагмы, язвенной болезнью желудка, хроническими запорами и т.д.); • гиперадренергические варианты ФП, возникающие днем, при физическом и психоэмоциональном напряжении у лиц с повышенной активностью САС.
Трепетание предсердий возникает при тех же патологических состояниях, что и ФП. Однако причиной этого нарушения ритма сердца несколько чаще бывают заболевания, характеризующиеся перегрузкой ПП (дилатация, гипертрофия, дистрофические изменения), в том числе тромбоэмболии легочной артерии, хроническая обструктивная болезнь легких и др. В основе обеих аритмий лежит электрическая негомогенность миокарда предсердий, отдельные ограниченные участки которого отличаются разными электрофизиолопиескими свойствами, в частности различной продолжительностью эффективных рефрактерных периодов. В этих условиях распространяющаяся по предсердиям волна возбуждения наталкивается на участки невозбудимой ткани, меняя свое направление. При определенных «благоприятных» условиях в предсердии может возникнуть круговое движение волны возбуждения (re-entry), что и является непосредственным механизмом возникновения этих видов аритмий. Считают, что в основе ТП лежит ритмичная циркуляция круговой волны возбуждения (macro-re-entry) в предсердиях, например вокруг кольца трехстворчатого клапана или у основания ПП, между трикуспидатьным клапаном и устьем полых вен. В основе формирования ФП лежит образование множества петель micro-re-entry в предсердиях, причем основное их количество образуется в ЛП. Проявления мерцательной аритмии 1) высокая ЧСС (может привести к артериальной гипонии, одышке и стенокардии); 2) остановка синусового узла перед восстановлением синусового ритма (может привес к обмороку); 3) тромбоэмболии (чаще при ревматических пороках сердца); 4) отсутствие предсердной подкачки (ведет к уменьшению сердечного выброса, что вызывает повышенную утомляемость); 5) сердцебиение и сопряженная с ним тревожность. При выраженной гипертрофии левого желудочка с диастолической дисфункцией отсутствие предсердной подкачки и укорочение диастолы из-за высокой ЧСС могут вызвать тяжелые нарушения гемодинамики: артериальную гипотонию с обмороками и сердечную недостаточность. При митральном стенозе продолжительность диастолы тоже имеет очень важное значение, поэтому мерцательная аритмия с высокой ЧСС может быстро привести к отеку легких.
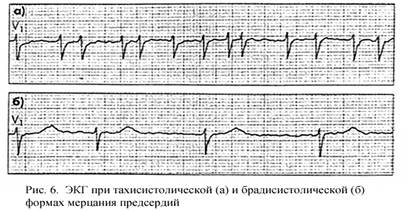
При объективном обследовании: неправильный сердечный ритм и неодинаковая сила сердечных толчков; неправильный и неодинакового наполнения пульс, дефицит пульса. Фибрилляция предсердий представляет собой состояние, при котором наблюдается частое (до 400-700 в мин), беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий. При трепетании предсердий (ТП) последние возбуждаются и сокращаются также с большой частотой (около 300 в мин), но при этом обычно сохраняется правильный предсердный ритм. В обоих случаях АВ-узел не может «пропустить» к желудочкам столь большое количество предсердных импульсов, так как часть их достигает АВ-узла, когда тот находится в состоянии рефрактерности. Поэтому при ФП наблюдается неправильный хаотичный желудочковый ритм, причем число сокращений желудочков зависит от продолжительности эффективного рефрактерного периода АВ-соединения. При брадисистолической форме ФП число желудочковых сокращений меньше 60 в мин; при нормосистолической — от 60 до 100 в мин; при тахисистолической форме — от 100 до 200 в мин. ЭКГ-признаки ФП (рис. 6): - отсутствие во всех ЭКГ-отведениях зубца Р, - наличие на протяжении всего сердечного цикла беспорядочных мелких воли f, имеющих различную форму и амплитуду; ввлны f лучше регистрируются в отведениях V1, V2, П, III и aVF, - нерегулярность желудочковых комплексов QRS — неправильный желудочковый ритм (различные по продолжительности интервалы R-R), - наличие комплексов QRS, имеющих в большинстве случаев нормальный неизмененный вид без деформации и уширения.
В зависимости от величины волны f различают крупно- и мелковолновую формы ФП. При крупноволновой форме амплитуда волн f превышает 0,5 мм, а их частота обычно не превышает 350-400 в мин. Такие волны обычно хорошо распознаются на ЭКГ. Крупноволновая форма ФП часто встречается у больных тиреотоксикозом, митральным стенозом и при некоторых других патологических состояниях. При мелковолновой форме ФП частота волн f достигает 600-700 в мин, а их амплитуда меньше 0,5 мм. Иногда волны f вообще не видны на ЭКГ ни в одном из электрокардиографических отведений. Такая форма мерцательной аритмии нередко наблюдается у пожилых людей, страдающих ИБС, острым ИМ, атеросклеротическим кардиосклерозом. При ТП к желудочкам проводится обычно каждый второй (2:1) или каждый третий (3:1) предсердный импульс. Такая функциональная АВ-блокада, развивающаяся при ТП, предотвращает слишком частую и неэффективную работу желудочков. Например, если частота регулярных возбуждений предсердий составляет 300 в мин, то при соотношении 2:1 ритм желудочков — только 150 в мин. Если степень замедления АВ-проводимости остается постоянной, на ЭКГ регистрируется правильный желудочковый ритм, характеризующийся одинаковыми интервалами R-R (правильная форма TП). Если у одного и того же больного наблюдается скачкообразное изменение степени АВ-блокады и к желудочкам проводится то каждый второй, то лишь третий или четвертый предсердный импульс, на ЭКГ регистрируется неправильный желудочковый ритм (неправильная форма TIT). ЭКГ-признаками ТП являются (рис.7): - наличие на ЭКГ частых (до 200-400 в мин), регулярных, похожих друг на друга предсердных волн F, имеющих характерную пилообразную форму (отведения II, III, aVF, V1, V2), - в большинстве случаев сохраняется правильный, регулярный желудочковый ритм с одинаковыми шгтервалами F—F (за исключением случаев изменения степени атрио-вентрикулярной блокады в момент регистрации ЭКГ),
- наличие нормальных, неизмененных (узких) желудочковых комплексов, каждому из которых предшествует определенное (чаще постоянное) количество предсердных волн F (2:1; 3:1; 4:1 и т.д.).
Желудочковая тахикардия Желудочковая тахикардия (ЖТ) - в большинстве случаев это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения желудочковых сокращений до 150-180 уд. в мин, обычно при сохранении правильного регулярного сердечного ритма. Практически во всех случаях ЖТ возникает у лиц с кардиальной патологией (острый ИМ, постинфарктная аневризма, ДКМП, ГКМП, пороки сердца). Чаще всего (около 85%) ЖТ развивается у больных ИБС, причем у мужчин в 2 раза чаще, чем у женщин. Только в 2%случаев ЖТ регистрируется у пациентов, не имеющих достоверных клинических и инструментальных признаков органического поражения сердца («идиопатическая» форма ЖТ). ЖТ очень часто вызывает гемодинамические нарушения (артериальную гипотонию, потерю сознания), ишемию миокарда. Высокая ЧСС, отутствие предсердной подкачки, нарушение нормальной последовательности возбуждения желудочков, основные факторы, приводящие к снижению сердечного выброса. В большинстве случаев фибрилляция желудочков начинается именно с желудочковой тахикардии. В возникновении пароксизмов ЖТ могут принимать участие все 3 вышеописанных механизма аритмий: • повторный вход волны возбуждения (re-entry), локализующийся в проводящейсистеме или рабочем миокарде желудочков; • эктопический очаг повышенного автоматизма; • эктопический очаг триггерной активности. В большинстве случаев у взрослых ЖТ развиваются по механизму re-entry, т.е. являются реципрокными. ЭКГ-признаками ЖТ являются (рис. 8): - внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 150-180 уд. в мин (реже - более 200 или в пределах 100-120 уд. в мин) при сохранении в большинстве случаев правильного ритма, - деформация и расширение комплекса QRS' более 0,12 с дискордантным расположением сегмента S-T и зубца Т, - наличие АВ-диссоциации — полного разобщения частого ритма желудочков (комплексов QRS') и нормального синусового ритма предсердий (зубцов Р') с изредка регистрирующимися одиночными неизмененными комплексами QRS синусовогопроисхождения («захваченные» сокращения желудочков) и сливными комплексами QRS.
Атриовентрикулярные блокады Атриовентрикулярные блокады (АВ-блокады) — это нарушения проведения электрического импульса от предсердий к желудочкам. Можно выделить несколько причин возникновения АВ-блокад: • органические заболевания сердца: хроническая ИБС, кардиосклероз, острый ИМ, миокардиты, пороки сердца, кардиомиопатии; • интоксикация препаратами дигиталиса, хинидина, передозировка (b-адреноблокаторов, верапамила и других противоаритмических препаратов); • выраженная ваготония (для части случаев АВ-блокады I степени); • идиопатический фиброз и кальциноз проводящей системы сердца; • фиброз и кальциноз межжелудочковой перегородки, а также колец митрального и аортального клапанов. Жалобы: - иногда отсутствуют; - ощущение остановки сердца, тяжести, боли в сердце; - головная боль, утомляемость; - усиление пульсации в области шеи. При объективном обследовании: - брадиаритмия (а-в блокады II и III ст.); - интерметирующий акцент I тона (пушечный тон Стражеско) и отдельные сильные пульсации шейных вен, совпадающие с I тоном (при полной А-В блокаде); - артериальный пульс хорошего наполнения; - разница в частоте пульсации шейных вен и артериального пульса (а-в блокады II и III ст.); - артериальная систолическая гипертензия с незначительной диастолической гипертензией (а-в блокады II и III ст.); - приступы Морганьи-Адамса-Стокса (чаще при полной А-В блокаде). АВ- блокада I степени При АВ-блокаде I степени 1) сохраняется правильный синусовый ритм и 2) имеется увеличение интервала P-Q(R) более 0,20 с (больше 0,22 с — при брадикардии или больше 0,18 с — при тахикардии).
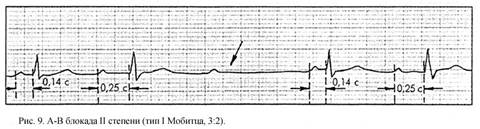
АВ-блокада II степени. При АВ-блокаде IIстепени: 1) сохраняется синусовый, но в большинстве случаев неправильный, ритм и 2) периодически полностью блокируется проведение отдельных электрических импульсов от предсердий к желудочкам (после зубца Р отсутствует комплекс QRST). I тип, или тип I Мобитца АВ-блокады данного типа характеризуются двумя ЭКГ-признаками (рис. 9): - постепенным, от одного комплекса к другому, увеличением длительности интервала P-Q(R), которое прерывается выпадением желудочкового комплекса QRST (при сохранении на ЭКГ зубца Р), - после выпадения комплекса QRST вновь регистрируется нормальный или слегка удлиненный интервал P-Q(R). Далее все повторяется (периодика Самойлова-Венкебаха). Соотношение зубцов Р и комплексов QRS, зарегистрированных на ЭКГ, составляет обычно 3:2, 4:3 и т.д. II тип, или тип II Мобитца. ЭКГ-признаки этого типа блокады следующие (рис. 10): - регулярное (по типу 3:2; 4:3; 5:4; 6:5 и т.д.) или беспорядочное выпадение комплекса QRST (при сохранении зубца Р), - наличие постоянного (нормального или удлиненного) интервала P-Q(R) без прогрессирующего его удлинения.
Прогрессирующая АВ-блокада II степени: - выпадение двух и более подряд желудочковых комплексов QRST при сохранении на месте выпадения предсердного зубца Р. Выпадения могут быть регулярными (по типу АВ-блокады 3:1; 4:1; 5:1; 6:1 и т.п.) или беспорядочными, - наличие постоянного (нормального или удлиненного) интервала P-Q(R) (в тех комплексах, в которых зубец Р не блокирован).
Атриовентрикулярная блокада III степени (полная). При всех формах АВ-блокады III степени сохраняются: 1) полное разобщение предсердного и желудочкового ритмов (атриовентрикулярная диссоциация) и 2) регулярный желудочковый ритм. При проксимальной форме АВ-блокады IIIстепени эктопический водитель ритма расположен в АВ-соединении ниже места блокады. При дисталъной форме АВ-блокады III степени источник эктопического ритма желудочков расположен в одной из ветвей ножек пучка Гиса. ЭКГ-признаками АВ-блокады III степени являются (рис. 11): - полное разобщение предсердного и желудочкового ритмов (атриовентрикулярная диссоциация), - интервалы Р-Р и R-R постоянны, но R-R больше, чем Р-Р, - число желудочковых сокращений колеблется от 40 до 60 в мин, - желудочковые комплексы QRS мало изменены - не расширены, узкие (проксимальная форма) или уширены и деформированы (дистальная форма).
|
|||||||||
|
Последнее изменение этой страницы: 2017-01-18; просмотров: 192; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.139.233.121 (0.012 с.) |