Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Нарушения объёма крови и гематокритаСодержание книги Похожие статьи вашей тематики
Поиск на нашем сайте
НАРУШЕНИЯ ОБЪЁМА КРОВИ И ГЕМАТОКРИТА Общий объём крови принято рассчитывать от массы тела (примерно 6–8%); так, у взрослого мужчины объём крови составляет около 5 л. При этом 3,5–4 л обычно циркулирует в сосудистом русле и полостях сердца (циркулирующая фракция крови), а 1,5–2 л депонировано в сосудах органов брюшной полости, лёгких, подкожной клетчатки и других тканей (депонированная фракция). Форменные элементы составляют 36–48% от общего объёма крови. Гематокрит (Ht, или гематокритное число) — отношение объёма форменных элементов крови к объёму плазмы — в норме равен у мужчин 0,41–0,50, у женщин 0,36–0,44). НАРУШЕНИЯ ОБЪЁМА КРОВИ При различных патологических процессах, болезнях и болезненных состояниях может изменяться как общий объём крови, так и соотношение между её форменными элементами и плазмой (Ht). Выделяют три группы типовых форм нарушений: нормоволемии, гиповолемии, гиперволемии (табл. 1).
Таблица 1. Типовые формы изменений общего объёма и/или соотношения форменных элементов и плазмы крови
Нормоволемии Нормоволемии — состояния, характеризующиеся нормальным общим объёмом крови, сочетающимся со сниженным или увеличенным Ht. Различают олигоцитемические и полицитемические нормоволемии. Олигоцитемическая нормоволемия Олигоцитемическая нормоволемия — состояние с нормальным общим объёмом крови при уменьшении количества её форменных элементов (главным образом эритроцитов); сопровождается падением величины гематокрита ниже нормы. • Основные причины: † Массированный гемолиз эритроцитов (например, при образовании антиэритроцитарных Ig; действии гемолитических веществ — змеиного яда, соединений свинца, мышьяка, фенилгидразина и др.). † Длительное и выраженное угнетение гемопоэза, главным образом, эритропоэза (например, при апластических анемиях). † Состояния после острой значительной кровопотери. В этом случае общий объём крови сравнительно быстро нормализуется в результате транспорта жидкости из тканей в сосудистое русло, а число форменных элементов крови остаётся ещё сниженным.
• Проявления: † Анемия (в связи со снижением числа эритроцитов) и как следствие — гемическая гипоксия. † Тромбоцитопения (при кровопотере или реакциях иммунной аутоагрессии в отношении тромбоцитов). † Снижение свёртываемости крови, сочетающееся нередко с геморрагическим синдромом. † Лейкопения, обусловливающая понижение противоинфекционной резистентности организма. † Уменьшение вязкости крови. Наблюдается в условиях восстановления объёма жидкой части крови при значительном уменьшении числа её форменных элементов (например, на этапе гидремической компенсации при острой кровопотере). Полицитемическая нормоволемия Полицитемическая нормоволемия — состояние, характеризующееся нормальным общим объёмом крови при увеличении числа её форменных элементов, что сопровождается увеличением Ht выше нормы. • Наиболее частые причины: † Инфузии пациентам фракций форменных элементов крови (эритроцитарной, лейкоцитарной или тромбоцитарной массы). † Хроническая гипоксия (вызывает эритроцитоз вследствие активации эритропоэза); † Эритремии. • Проявления: †У величение показателя вязкости крови. † Развитие тромботического синдрома. † Нарушения микрогемоциркуляции (замедление тока крови в микрососудах, стаз), которые обусловливают снижение транскапиллярного обмена в тканях. † Артериальная гипертензия (например, в результате увеличения сердечного выброса). Гиперволемии Гиперволемии — состояния, характеризующиеся увеличением общего объёма крови и обычно изменением Ht. Различают нормоцитемическую, олигоцитемическую и полицитемическую гиперволемии. Нормоцитемическая гиперволемия Нормоцитемическая гиперволемия (простая) — состояние, проявляющееся эквивалентным увеличением объёма форменных элементов и жидкой части ОЦК. Ht при этом остаётся в рамках диапазона нормы. Основные причины: переливание большого объёма крови, острые гипоксические состояния, сопровождающиеся выбросом крови из её депо, а также значительная физическая нагрузка, приводящая к гипоксии.
Олигоцитемическая гиперволемия Олигоцитемическая гиперволемия (гидремия, гемодилюция) — состояние, характеризующееся увеличением общего объёма крови вследствие возрастания её жидкой части. Показатель Ht при этом ниже нормы.
• Основные причины: † Избыточное поступление в организм жидкости при патологической жажде (например, у пациентов с СД) и введении в сосудистое русло большого количества плазмозаменителей или плазмы крови. † Снижение выведения жидкости из организма в результате недостаточности экскреторной функции почек (например, при почечной недостаточности), гиперпродукции АДГ, гиперосмоляльности плазмы крови. Полицитемическая гиперволемия Полицитемическая гиперволемия — состояние, проявляющееся увеличением общего объёма крови вследствие преимущественного повышения числа её форменных элементов. В связи с этим Ht превышает верхнюю границу нормы. • Основные причины: † Полицитемии (эритроцитозы) — группа патологических состояний, характеризующихся увеличением числа эритроцитов (вне зависимости от числа лейкоцитов, тромбоцитов). † Истинная полицитемия (polycythemia vera, болезнь Вакеза) — хронический лейкоз с поражением на уровне клетки-предшественницы миелопоэза с характерной для опухоли неограниченной пролиферацией этой клетки, сохранившей способность дифференцироваться по четырём росткам, преимущественно по красному. Эритремия сопровождается значительным эритроцитозом и как следствие — повышенным Ht. † Хронич. гипоксия любого типа (гемическая, дыхательная, циркуляторная, тканевая и др.). Полицитемия отражает гиперрегенераторное состояние костного мозга, которое сопровождается повышенной пролиферацией клеток крови, главным образом эритроцитов, и выбросом их в сосудистое русло. Полицитемическая гиперволемия выявляется при хронической недостаточности кровообращения, альвеолярной гиповентиляции, снижении кислородной ёмкости крови и эффективности биологического окисления, при экзогенной (нормо‑ и гипобарической) гипоксии. Проявления: † Увеличение сердечного выброса. Является результатом компенсаторной гиперфункции сердца в связи с увеличением объёма крови. Однако, при декомпенсации сердца и развитии его недостаточности сердечный выброс, как правило, снижается. † Повышение АД. Обусловлено, главным образом, увеличением сердечного выброса, а также ОЦК и тонуса резистивных сосудов. † Увеличение вязкости крови. † Повышенные агрегация и агглютинация форменных элементов крови. † Диссеминированное тромбообразование. † Расстройства микроциркуляции. Гиповолемии Гиповолемии — состояния, характеризующиеся уменьшением общего объёма крови и, как правило, нарушением соотношения её форменных элементов и плазмы. Различают нормоцитемическую, олигоцитемическую и полицитемическую гиповолемии. Нормоцитемическая гиповолемия Нормоцитемическая гиповолемия — состояние, проявляющееся уменьшением общего объёма крови при сохранении Ht в пределах нормы. • Наиболее частые причины: † Острая кровопотеря. † Шоковые состояния, вазодилатационный коллапс. В двух последних случаях нормоцитемическая гиповолемия развивается в результате депонирования большого объёма крови в венозных (ёмкостных) сосудах и значительного снижения в связи с этим ОЦК.
• Проявления: Определяются характером причины, вызвавшей её (кровопотеря, шок, коллапс), а также включением механизмов компенсации, направленных на устранение острой гипоксии. КРОВОПОТЕРЯ Кровопотеря — состояние, характеризующееся утратой организмом части крови. При этом развивается комплекс патогенных и адаптивных реакций организма, совокупность которых называют состоянием после кровопотери. Это состояние проявляется расстройством жизнедеятельности организма различной степени (в зависимости от величины кровопотери и реактивности организма). Кровопотеря является следствием кровотечения (геморрагии) — излияния крови из кровеносных сосудов и/или полостей сердца во внешнюю среду (внешнее кровотечение) или в полости организма (внутреннее, полостное кровотечение). Этиология Патогенез Механизм развития постгеморрагических состояний представлен на рис. 1.
Рис. 1. Основные звенья патогенеза постгеморрагических состояний.
На начальном этапе кровопотери в большей или меньшей мере снижается ОЦК при сохранении нормального Ht, т.е. развивается нормоцитемическая гиповолемия. В связи с этим уменьшаются приток венозной крови к сердцу, его ударный и минутный выброс. Это приводит к падению АД и, как следствие, — перфузионного давления в сосудах органов и тканей. В результате уменьшается транспорт кислорода и субстратов метаболизма из крови к клеткам, а от последних — углекислого газа и продуктов обмена веществ. Развивается капилляро-трофическая недостаточность, интоксикация организма продуктами нарушенного метаболизма, гипоксия. Это, в свою очередь, вызывает расстройства энергетического обеспечения клеток и пластических процессов в них. Нарушается функция органов и тканей, что нередко сопровождается выраженной в большей или меньшей мере недостаточностью их. Существенно расстраивается жизнедеятельность организма в целом. Крайняя степень этих расстройств обозначается как постгеморрагический шок. Нарушение системной гемодинамики и снижение интенсивности биологического окисления в клетках обусловливает включение или активацию адаптивных механизмов. Виды кровопотери В зависимости от повреждённого сосуда или отдела сердца, объёма потерянной крови, времени кровотечения, места кровоизлияния выделяют следующие виды кровопотери (таб2). Таблица 21–2. Виды кровопотери.
Этиотропный принцип
Для прекращения кровопотери (уменьшения её степени) необходимо воздействовать на причину кровопотери — восстановить целостность стенки сосуда или сердца, повысить свёртываемость крови. Патогенетический принцип • Для восстановления ОЦК необходимо устранить или уменьшить степень расстройств центрального и органотканевого кровообращения (путем переливания крови, плазмы, плазмозаменителей [например, полиглюкина, гемодеза и др.]). • Для нормализации транскапиллярного обмена следует снять или уменьшить степень расстройств микроциркуляции (вливанием плазмозаменителей [например, реополиглюкина, желатиноля, физиологического раствора и др.]). • Для устранения сдвигов или уменьшения степени водного, белкового и ионного дисбаланса надо (помимо восстановления ОЦК и нормализации транскапиллярного обмена) вводить растворы, содержащие белки и ионы в количестве и в соотношении, устраняющие их дисбаланс в организме. • Для коррекции КЩР необходимо нормализовать его показатели. Для этого восстанавливают ОЦК, снимают или уменьшают степень расстройств микроциркуляции, вводят буферные растворы и нормализуют (активируют) функции органов, компенсирующих сдвиги КЩР. Симптоматический принцип Необходимо проводить мероприятия, направленные на нормализацию функций органов и их систем, нарушенных в результате кровопотери и гипоксии (ССС, дыхательная система, почки, печень и др.). Рис. 2. Обмен гемоглобина и билирубина.
К типовым формам изменений и патологии в системе эритроцитов относятся эритроцитозы, эритропении и анемии. Эритроцитозы Эритроцитозы (эритремии, полицитемии) — состояния, характеризующиеся увеличением количества эритроцитов в единице объёма крови выше нормы (более 4,7 Виды Различают первичные и вторичные эритроцитозы (рис. 3).
Рис. 3. Виды эритроцитозов.
К первичным эритроцитозам (самостоятельные формы болезни) относят истинную полицитемию (болезнь Вакеза) и семейные (наследуемые) формы. Среди вторичных эритроцитозов (симптомы других болезней, патологических состояний или процессов) различают абсолютные (вследствие усиления эритропоэза и/или поступления эритроцитов в сосудистое русло из костного мозга) и относительные формы. Последние могут быть гемоконцентрационными (гиповолемическими) и перераспределительными. Первичные эритроцитозы Наиболее часто встречается болезнь Вакеза (см. статью «Полицитемия истинная» в приложении «Справочник терминов» на компакт диске).
Патогенез В основе механизма развития эритроцитоза при болезни Вакеза лежат: • Увеличение в гемопоэтической ткани количества пролиферирующих опухолевых клеток — предшественниц миелопоэза. • Усиление миелопролиферативного процесса. Это отмечается не только в костном мозге, но также нередко в селезёнке и печени, колонизируемых клетками–предшественницами миелопоэза. О моноклоновом характере миелопролиферации при болезни Вакеза свидетельствуют факты обнаружения в эритроцитах, гранулоцитах и тромбоцитах одного и того же дефекта хромосом (аберрации, анеуплоидии и др.) или дефектного фермента, кодируемого одним и тем же мутантным аллелем. Проявления Эритремия сопровождается существенными изменениями в костном мозге, периферической крови, нарушениями функций ССС и других систем. •Гематологические проявления представлены на рис. 4.
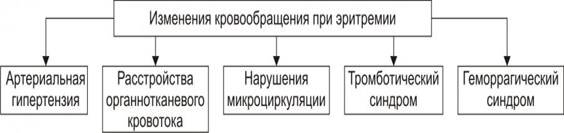
Рис. 4. Основные гематологические проявления эритремии. • Система кровообращения Нарушения в системе кровообращения приведены на рис. 5.
Рис. 5. Изменения кровообращения при эритремии. † Развитие артериальной гипертензии. Наблюдается почти у половины пациентов с эритремией. Сочетание эритроцитоза с артериальной гипертензией называют синдромом Гайсбёка. Вторичные эритроцитозы Вторичные эритроцитозы — состояния, являющиеся симптомами других болезней или патологических процессов. Устранение причин этих болезней или процессов приводит к ликвидации вторичных эритроцитозов без проведения специального лечения. Вторичные эритроцитозы подразделяют на абсолютные и относительные. Рис. 6. Основные гематологические проявления вторичных абсолютных эритроцитозов. В отличие от истинной полицитемии, эритроцитозы, как правило, не сопровождаются тромбоцитозом и лейкоцитозом. АНЕМИИ Анемия — уменьшение общего количества Hb, которое характеризуется снижением уровня Hb в единице объёма крови (за исключением острой кровопотери). В большинстве случаев анемии сопровождаются и эритропенией. Исключением являются некоторые железодефицитные состояния и талассемии. При них количество эритроцитов может быть нормальным или даже увеличенным. Термин «анемия» отражает только изменения в крови, выявленные лабораторными методами. Таким образом, анемия может характеризовать конкретное заболевание (например, железодефицитная анемия) или быть одним из симптомов других патологических состояний. С практической точки зрения, основной и обязательной характеристикой анемии является снижение содержания Hb в единице объёма крови. Сущность анемии и её значение для организма определяются прежде всего уменьшением кислородной ёмкости крови, приводящей к гипоксии гемического типа. Именно с гипоксией связаны основные клинические симптомы и расстройства жизнедеятельности у больных анемией. • От анемий следует отличать гидремии — состояния, обусловленные увеличением жидкой части крови (гемодилюция) при нормальном общем содержании в организме Hb и эритроцитов. Концентрация Hb в единице объёма крови при этом снижена, что даёт формальную картину анемии. В данном случае говорят о ложной анемии, поскольку общее количество Hb в крови не уменьшается. Ложная анемия наблюдается, в частности, после инфузии большого количества жидкости, плазмы или сыворотки крови. • Необходимо помнить также о возможности развития так называемой скрытой анемии. Так, при обезвоживании организма у пациентов с анемией (рвота, понос, интенсивное и/или длительное потение без восполнения утраченного объёма жидкости) может отмечаться «сгущение» крови (гемоконцентрация), при котором в единице её объёма количество Hb может быть нормальным или даже повышенным, несмотря на снижение его общего содержания в организме. Виды анемий Анемия — всегда симптом какого-либо конкретного заболевания, поэтому строго классифицировать анемии невозможно. Тем не менее, предложены классификационныекритерии, позволяющие дифференцировать анемии по ряду качественных и количественных параметров (например, по причине, патогенезу, типу кроветворения и др.). Классификационные критерии • Причина. Различают первичные (наследственные, врождённые) и вторичные (приобретённые) анемии. • Патогенез. Постгеморрагические, гемолитические и дизэритропоэтические анемии. • Тип кроветворения. Нормобластные (нормоцитарные) и мегалобластные (мегалоцитар-ные) анемии. • Регенераторная способность эритроидного ростка. Регенераторные, гиперрегенера-торные, гипорегенераторные, арегенераторные, апластические анемии. • Размер эритроцитов. Нормоцитарные, микроцитарные, макроцитарные, мегалоцитарные анемии. • Острота развития. Острые (развиваются в течение нескольких суток) и хронические (наблюдаются в течение нескольких недель–лет) анемии. На практике важное внимание уделяют также следующим критериям. • Размер эритроцитов. Критерий оценки — диаметр эритроцита, составляющий в норме 7–8 мкм (объективный критерий оценки — средний эритроцитарный объём, в норме составляет 80–94 фемтолитра [фл]). В соответствии с этим выделяют микроцитарные (средний диаметр менее 6,7 мкм), нормоцитарные и макроцитарные (средний диаметр менее 9,5 мкм). • Степень насыщения эритроцитов гемоглобином (или содержание сывороточного железа). Объективный критерий оценки — среднее содержание Hb в эритроците, в норме составляет 27–33 пикограмма (пг). В повседневной практике наиболее доступный метод определения содержания Hb в эритроцитах — определение цветового показателя. В норме значение цветового показателя — 0,8–1,0 (нормохромия эритроцитов), при значении цветового показателя менее 0,8 говорят об их гипохромии, при цветовом показателе более 1,0 — о гиперхромии (- хромный указывает на содержании Hb в эритроцитах). Возможно сочетание двух критериев, например гипохромные микроцитарные анемии, нормохромные нормоцитарные анемии. • Степень регенерации эритроцитов. Для этого определяют количество ретикулоцитов в периферической крови и по полученному значению оценивают эффективность эритропоэза. В норме количество ретикулоцитов в крови — 0,5–1,5% (5–15‰). Количество ретикулоцитов — индикатор регенераторной способности красного ростка костного мозга. При увеличении их числа речь идёт об активации эритропоэза (например, при гемолитических анемиях, железодефицитных анемиях). При уменьшении их количества говорят о снижении эффективности эритропоэза (например, при апластических анемиях, витамин B12-дефицитной анемии, лейкозах). • Концентрация гемоглобина. В зависимости от уровня Hb, различают лёгкую степень анемии (Hb от 80 до 100 г/л), среднюю степень (Hb от 60 до 80 г/л), тяжёлую степень (Hb ниже 60 г/л). Механизм развития В настоящей главе анемии рассматриваются, главным образом, с позиций их этиопатогенетической дифференцировки. В связи с этим они подразделяются на постгеморрагические, гемолитические и дизэритропоэтические анемии. Постгеморрагические анемии Анемия может развиться в результате острого или хронического кровотечения. Гемолитические анемии Гемолитические анемии — большая группа заболеваний, характеризующихся снижением средней продолжительности жизни эритроцитов (в норме 120 дней) и преобладанием интенсивности гемолиза эритроцитов в сравнении с их образованием. Гемолиз (разрушение эритроцита) может быть внесосудистым (в селезёнке, печени или костном мозге) и внутрисосудистым. Виды гемолитических анемий В зависимости от степени замещения разрушенных клеток новыми эритроцитами говорят о компенсированных и некомпенсированных гемолитических анемиях. Гемолитические анемии классифицируют также по этиологическому фактору — идиопатические (причина не известна) и вторичные (например, вызванные приёмом ЛС), по форме течения — острые, подострые, хронические, по типу дефекта (табл. 3).
Таблица 3. Классификация гемолитических анемий по виду дефекта.
Этиология Гемолитические анемии возникают при дефектах эритроцитов (внутриклеточные факторы) либо под воздействием внешних по отношению к эритроцитам причин (внеклеточные факторы). Обычно внутриклеточные факторы — наследуемые, а внеклеточные — приобретённые. • Внеклеточные факторы Микроокружение эритроцитов представлено плазмой и эндотелием сосудов. Присутствие в плазме ауто- или изоантител, токсических веществ или инфекционных агентов вызывает изменения стенки эритроцита, что приводит к его разрушению. Это наблюдается при: † Изоиммунной гемолитической анемии при эритробластозе плода. сюда также † Дефектах эндотелия сосудов — микроангиопатиях (например, анемия гемолитическая микроангиопатическая). У детей может протекать остро в виде гемолитико-уремического синдрома. † Гемоглобинурии пароксизмальной холодовой. † Гемолизе эритроцитов, вызванном энзимопатиями. † Назначении некоторых ЛС (например, сульфаниламидов, противомалярийных препаратов). • Внутриклеточные факторы Внутриклеточные дефекты эритроцитов наследуемы (исключая пароксизмальную ночную гемоглобинурию) и заключаются в: † Аномалиях мембран (например, наследуемый сфероцитоз и эллиптоцитоз, гемоглобинурия пароксизмальная ночная). † Гемоглобинопатиях (например, серповидно-клеточная анемия). Дефект молекулы глобина способствует нарушению его полимеризации. Изменяются мембрана, форма эритроцита, увеличивается подверженность гемолизу. † Энзимопатиях. Наиболее часто встречаются: ‡ Повышенная активность аденозиндезаминазы (ген ADA, 102700, 20q13.11). ‡ Недостаточность аденилаткиназы, Гл-6-ФДГ, гексокиназы, глутатион редуктазы, глутатион синтетазы, глюкозо-6-фосфат изомеразы, пируват киназы, фосфофруктокиназы и др, а также мутации неферментных белков (например, стоматоцитоз I). Рис. 7. Изменения в эритроцитах, ведущие к их гемолизу. • Механизмы повреждения мембраны Масштаб повреждений мембраны эритроцита может колебаться в широком диапазоне — от микроразрывов до декомпозиции макромолекул и образования пор. В двух последних случаях развивается каскад нижеперечисленных реакций. • Повышение проницаемости мембран клеток эритроидного ряда (от проэритробласта до зрелого эритроцита) для ионов и органических веществ. • Утрата клетками эритроидного ряда микро‑ и макромолекулярных веществ (K+, фосфатов, ферментов и др.). • Избыточное поступление в эритроциты Na+, Ca2+, органических соединений и воды. • Высвобождение в цитозоль ионов, микро- и макромолекулярных соединений, ранее находившихся в митохондриях, эндоплазматической сети и других органоидах. • Увеличение осмоляльности внутриклеточной жидкости (за счёт ионов, метаболитов, липидов, углеводов, белков и их соединений). • Ток избытка жидкости в клетки по градиенту осмотического и онкотического давлений. • Гипергидратация эритроидных клеток, их набухание, утрата дискоидной формы, округление их (сфероцитоз). • Разрушение эритроидных клеток. ‡ Наиболее гидратированные клетки гемолизируются в просвете сосудов (внутрисосудистый гемолиз). ‡ Менее гидратированные, но с пониженной способностью к деформации клетки разрушается в капиллярах тканей, синусах селезёнки, печени, поглощается и лизируется макрофагами (внутриклеточный гемолиз). При этом высвобождающийся из эритроцитов Hb трансформируется в билирубин (см. рис. 21–2). Он циркулирует в крови, проникает в ткани, а также выводится с экскрементами и мочой. Это манифестирует развитие гемолитической желтухи со свойственными ей расстройствами функций физиологических систем организма.
Гемолиз эритроцитов при первичных гемолитических анемиях обусловлен генетическим парциальным или сочетанным дефектом структуры их мембран, ферментов или Hb. В соответствии с этим выделяют мембранопатии, ферментопатии и гемоглобинопатии.
• Мембранопатии. Гемолитические анемии, обусловленные мембранопатиями, характеризуются нарушением белково‑липидной структуры и физико‑химического состояния мембран эритроидных клеток. † Причина: генетический дефект мембранных или околомембранных полипептидов клеток эритроидного ряда. † Патогенез. Для гемолитических анемий, развивающихся вследствие мембранных дефектов, характерен синтез аномальных белков (белковозависимые мембранопатии) либо аномальных липидов (липидозависимые мембранопатии). † Примеры ‡ Гемолитические анемии, развивающиеся в результате белковозависимой мембранопатии: наследственный сфероцитоз (болезнь Минковского ‑ Шоффара), наследуемый эллиптоцитоз, стоматоцитоз, пиропойкилоцитоз, синдром «Rh‑ноль». ‡ Гемолитические анемии, развивающиеся вследствие липидозависимой мембранопатии наблюдаются при акантоцитозе.
• Ферментопатии. Гемолитические анемии, обусловленные ферментопатиями, характеризуются нарушением белково‑липидной структуры и физико‑химического состояния мембран эритроидных клеток и развиваются при генных мутациях ряда ферментов. • Гемоглобинопатии. Описано большое число гемоглобинопатий, сопровождающихся проявлениями гемолитической анемии (см. далее «Талассемии», а также статью «Гемоглобинопатии» в приложении «Справочник терминов» на компакт диске). Рис. 8. Основные гематологические проявления гемолитических анемий. Дизэритропоэтические анемии Дизэритропоэтические анемии дифференцируют в зависимости от происхождения (рис. 9).
Рис. 9. Виды дизэритропоэтических анемий. Патогенез † Высокие дозы ионизирующей радиации обусловливают гипоплазию костного мозга. Выраженность её зависит от дозы облучения. В основе гипоплазии кроветворной ткани лежат необратимое повреждение и гибель стволовых клеток, вплоть до их полного исчезновения, наблюдающегося при аплазии. † Химические и биологические факторы (например, вирусы и ЛС) тормозят синтез нуклеиновых кислот и белка в стволовых клетках, нарушают клеточное и/или физико‑химическое микроокружение стволовых клеток, что ведёт к расстройствам механизма их пролиферации, повреждают и вызывают гибель стволовых клеток в связи с образованием иммунных лимфоцитов и/или АТ. Любой из указанных механизмов (или их комбинация) обусловливает нарушение пролиферации и/или гибель стволовых гемопоэтических клеток, включая эритропоэтические. Это и ведёт к развитию гипо‑ или апластическим анемиям. Проявления. Для гипо‑ и апластических анемий характерны следующие изменения в костном мозге и периферической крови (рис. 10).
Рис. 10. Основные гематологические проявления гипо‑ и апластических дизэритропоэтических анемий. Рис. 11. Основные гематологические проявления мегалобластных анемий. Анемии, развивающиеся при нарушениях обмена железа К анемиям, развивающимся при нарушениях обмена железа, относят железодефицитные (сидеропенические) и железорефрактерные (сидероахрестические) анемии. • Обмен железа в организме Железо участвует в функционировании всех биологических систем. Суточная потребность в железе составляет для мужчин 10 мг, для женщин 18 мг (в период беременности и лактации — 38 и 33 мг соответственно). Общее количество железа в организме составляет 4–4,5 г. Различают клеточное железо, внеклеточное железо и железо запасов (рис. 12).
Дефицит железа в организме развивается, когда потери его превышают 2 мг/сут. К этому могут привести: † Увеличение потерь железа при хронических, повторных кровопотерях (желудочных, кишечных, маточных и др.), а также массированных кровоизлияниях. † Возрастание расходования железа организмов при беременности и последующем вскармливании ребёнка (за этот период теряется в общей сложности более 800 мг железа), особенно на фоне ещё не проявляющегося клинического дефицита железа). † Снижение поступления железа в организм вследствие общего голодания, значительного уменьшения в рационе продуктов питания, содержащих железо, нарушения всасывания железа в ЖКТ (всасывается главным образом двухвалентное железо, входящее в состав гема; нарушение этого процесса развивается при хронических гастритах, энтеритах, резекциях желудка и особенно тонкой кишки).
Рис. 12. Схема обмена железа (Fe) в организме здорового мужчины с массой тела 70 кг.
• Железодефицитные анемии † Общая и клиническая характеристика железодефицитных анемий • Общие симптомы (утомляемость, слабость, раздражительность, апатия, бледность кожных покровов и слизистых оболочек). Одышка, тахикардия, артериальная гипотензия, головная боль, головокружение, парестезии возникают при тяжёлой форме. • Специфические симптомы: † Ангулярный стоматит. † Койлонихия. † Атрофический глоссит. † Дисфагия. † Извращение аппетита (пристрастие к мелу, извести, глине, углю, зубному порошку или льду). † Патогенез железодефицитных анемий приведён на рис. 13.
Рис. 13. Основные звенья патогенеза железодефицитных анемий. † Проявления железодефицитных анемий приведены на рис. 14.
Рис. 14. Основные гематологические проявления железодефицитных анемий. ‡ Костный мозг. § Сохраняется нормобластический тип кроветворения. § Часто (но не всегда) наблюдаются умеренная гиперплазия клеток красного ростка гемопоэза. Увеличено число базофильных и полихроматофильных эритробластов при уменьшении количества оксифильных (признак торможения эритропоэза). § Снижено содержание депонированного в костном мозге железа и числа сидеробластов — нормобластов с гранулами железа. ‡ Периферическая кровь. § Снижено количество эритроцитов и значительно уменьшено содержание Hb (до 30–40 г/л). Это обусловливает развитие гемической гипоксии. § Цветовой показатель снижен до 0,6 и более. § Количество ретикулоцитов различно: от нормального до сниженного (при хроническом течении анемии) или повышенного (на начальных этапах анемии). § Пойкилоцитоз, анизоцитоз (много микроцитов), наличие «теней» эритроцитов (в связи со сниженным содержанием в них Hb). § Уровень железа (Fe2+) в плазме крови понижен (сидеропения) до 1,8–7,2 мкмоль/л (при норме 12–30 мкмоль/л). § Содержание лейкоцитов имеет тенденцию к снижению (за счёт нейтрофилов). § Число тромбоцитов обычно в пределах нормы. ‡ Ткани и органы. В большинстве тканей организма развиваются различные дистрофии. Они вызваны дефектами структуры и функциональной активности железосодержащих ферментов и других соединений (например, глутатионпероксидаз, каталазы, пероксидаз, цитохромов, миоглобина). В связи с этим, а также вследствие развития тканевой гипоксии, выявляются мышечная слабость (миастения), шелушение, трещины кожи и слизистых оболочек, повышенная ломкость ногтей, выпадение волос, изменения стенки ЖКТ (сопровождающиеся гипотрофическим глосситом, гастритом, энтеритом). • Железорефрактерные анемии † Железорефрактерные (порфиринодефицитные, сидеробластные, сидероахрестические) анемии развиваются в результате нарушения включения в гем железа. В молекуле гема железо связано с одной из разновидностей порфирина — протопорфирином (см. рис. 2). Порфирины синтезируются во всех клетках организма, но в наибольшем количестве — в эритрокариоцитах костного мозга и клетка
|
|||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-08-15; просмотров: 1381; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.34.97 (0.014 с.) |