
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Сахарный диабет 2 типа (от преобладающей инсулинорезистентности с относительным инсулинодефицитом до преобладающего дефекта секреции инсулина с инсулинорезистентностью)Содержание книги
Поиск на нашем сайте
СД 2 типа - общее собирательное название гетерогенных нарушений углеводного обмена, имеющих, в отличие от СД 1 типа, другую генетическую основу и разнообразные пусковые механизмы развития. Содержание инсулина в поджелудочной железе и крови может быть нормальным или даже повышенным, поэтому говорят об относительной инсулиновой недостаточности, подразумевая недостаточность метаболических эффектов инсулина в тканях. Это явление обозначают специальным термином - инсулинорезистентность. Инсулинорезистентность (ИР) - это снижение реакции инсулинчувствительных тканей на инсулин при его достаточной концентрации, в результате чего глюкоза не усваивается инсулинзависимыми тканями и развивается гипергликемия. В основе патогенеза СД 2 типа лежат два ведущих фактора: ИР и дисфункция β-клеток. ИР бывает трех типов: пререцепторная, рецепторная и пострецепторная. Пререцепторная ИР обусловлена следующими механизмами: 1) мутацией гена инсулина; 2) мутацией генов, контролирующих энергетический обмен в β-клетках и секрецию инсулина. Рецепторная ИР связана с дефектом синтеза, ресинтеза или субстратной аффинности инсулиновых рецепторов на β-клетках и других клетках-мишенях, в основе которых лежат: 1) мутации гена инсулинового рецептора (в настоящее время выявлено более 30 точечных мутаций этого гена); 2) повышенное использование рецепторов инсулина; 3) уменьшение количества рецепторов инсулина на поверхности гипертрофированных адипоцитов; 4) увеличение количества висцеральной жировой ткани, имеющей низкий уровень экспрессии рецепторов к инсулину, что обусловливает ее изначальную ИР; 5) блокирование рецепторов к инсулину антителами. Пострецепторная ИР связана с патологией ассоциированных с рецепторами инсулина тирозинкиназы и глюкозных транспортеров. К этому могут привести: 1) повреждение внутриклеточных посредников передачи инсулинового сигнала (например, мутации генов субстрата инсулинового рецептора - IRS-1); 2) снижение чувствительности ГЛЮТ 2 β-клеток поджелудочной железы к глюкозе; 3) снижение мембранной концентрации и активности ГЛЮТ 4 в мышечной и жировой ткани; 4) снижение чувствительности ГЛЮТ 2 к глюкозе в гепатоцитах; 5) нарушение обмена глюкозы в клетках-мишенях инсулина (например, при мутации гена глюкокиназы, гликогенсинтазы, митохондриального гена при MELAS-синдроме). Наибольшее значение, вероятно, имеют рецепторная и пострецепторная ИР, которая по механизмам развития может быть первичной и вторичной. Первичная ИР определяется вышеперечисленными генетическими механизмами. Из-за этих нарушений возникает гиперинсулинемия, которая сначала имеет компенсаторный характер, так как необходима для преодоления ИР тканей и поддержания нормального транспорта глюкозы в клетки. Показано, что самым ранним признаком СД 2 типа является нарушение способности мышечных и жировых клеток реагировать на инсулин. До тех пор пока поджелудочная железа способна увеличивать секрецию инсулина с тем, чтобы восполнить ИР этих тканей, толерантность к глюкозе остается в норме. Однако с течением времени β-клеткам не удается поддерживать высокий уровень секреции инсулина, что снижает толерантность к глюкозе и постепенно приводит к развитию СД, т.е. возникает дисфункция β -клеток. Несмотря на то что у больных этой формой диабета нормальный или повышенный уровень инсулина, его все же недостаточно для компенсации высокой гликемии, характерной для СД 2 типа. Таким образом, секреция инсулина у этих больных неполноценна и недостаточна для того, чтобы компенсировать ИР, поэтому на определенных этапах лечения СД 2 типа пациентам назначают инсулинотерапию, несмотря на достаточно высокий уровень инсулина в крови. Вторичная ИР связана: 1) с хронической гипергликемией, которая способствует десенситизации β-клеток, проявляющейся снижением их секреторной активности; с ожирением, в результате чего повышается продукция адипоцитами лептина, TNF-α, IL-1, IL-6; 2) с дислипопротеинемией, характеризующейся повышением содержания липопротеинов очень низкой плотности (ЛПОНП), липопротеинов низкой плотности (ЛПНП) и снижением уровня холестерина липопротеинов высокой плотности (ЛПВП), что способствует активации окислительного стресса в эндотелиоцитах и эндотелиальной дисфункции (см. раздел 12.5.2). При развитии вторичной ИР дисфункция β-клеток с преобладанием дефекта секреции инсулина выходит на первый план. Несмотря на гетерогенность патогенетических факторов, обусловливающих ИР при развитии СД 2 типа, можно выделить 3 уровня нарушений гомеостаза глюкозы: 1. Нарушение механизма узнавания глюкозы β-клетками поджелудочной железы и вследствие этого потеря первой фазы секреции инсулина в ГТТ. 2. ИР инсулинозависимых периферических тканей, что приводит к недостаточному транспорту и метаболизму глюкозы в клетках и гипергликемии, результатом чего является нарушение толерантности к глюкозе в ГТТ. 3. Увеличение уровня глюкозы натощак свидетельствует о повышении продукции ее печенью (вследствие недостатка инсулина и/или избытка глюкагона и катехоламинов). Таким образом, патогенез СД 2 типа может быть представлен следующей последовательностью событий: первичная ИР и дис- функция β -клеток -> действие диабетогенных факторов -> хроническая гипергликемия -> гиперинсулинемия -> вторичная ИР -> нарастающий относительный дефицит инсулина -> атрофия поджелудочной железы -> абсолютный дефицит инсулина (рис. 12-24). Из внешних факторов, неблагоприятно влияющих на чувствительность тканей к инсулину, наибольшее значение имеют гиподинамия и избыточное потребление жира (см. раздел 12.5.4). Гиподинамия сопровождается снижением транслокации ГЛЮТ 4 в мышечных клетках и усиливает ИР мышечной ткани (см. рис. 12- 15). Избыточное потребление животных жиров, содержащих насыщенные жирные кислоты, приводит к структурным изменениям мембранных фосфолипидов и нарушению экспрессии генов, контролирующих проведение инсулинового сигнала внутрь клетки (пострецепторные механизмы), что также усиливает ИР на уровне
всего организма. Гипертриацилглицеролемия, в особенности постпрандиальная, часто наблюдаемая у пациентов с висцеральным типом ожирения, сопровождается избыточным отложением липидов в мышцах, которое нарушает активность ферментов, участвующих в метаболизме глюкозы. Несмотря на то что транспорт глюкозы в клетки в условиях ИР нарушен, липогенетическое действие инсулина на клетки инсулинозависимых тканей может сохраняться и заключается в следующем: • инсулин активирует ЛП-липазу адипоцитов, способствуя ее переносу на мембрану эндотелиоцитов кровеносных сосудов, где начинается распад хиломикронов и ЛПОНП на СЖК (они депонируются в жировой ткани в виде триацилглицеролов - ТАГ) и глицерол, поступающий в печень для синтеза новых ТАГ и ЛПОНП; • инсулин опосредованно тормозит липолиз в жировой ткани, угнетая гормончувствительную ТАГ-липазу, и ТАГ депонируются в адипоцитах. Именно поэтому СД 2 типа сопровождается ожирением. Такое действие инсулина на ферменты жирового обмена объясняет развитие при СД 2 типа ретенционной гиперлипемии и дислипопротеинемии IV и V типов, когда в крови увеличивается содержание ЛПОНП и ТАГ (рис. 12-25). При СД 1 типа отмечается транспортная гиперлипемия (см. раздел 12.5.3), а больные худеют. Кроме того, повышенный липолиз при СД 1 типа усугубляется усилением липолитического эффекта соматотропина, АКТГ, глюкагона, адреналина и тироксина в условиях абсолютной недостаточности инсулина. Отмечая роль ожирения в патогенезе СД 2 типа, необходимо подчеркнуть наличие взаимосвязи между СД 2 типа и степенью ожирения. Риск развития данного вида диабета увеличивается в 2 раза при наличии ожирения I степени, в 5 раз - при средней степени ожирения и более чем в 10 раз при наличии III степени ожирения. При этом абдоминальное распределение жира тесно связано с развитием метаболических нарушений (см. раздел 12.5.4). Представленные сложные взаимосвязи патогенетических факторов, участвующих в механизме нарушений регуляции углеводного и жирового обмена при СД 2 типа, позволили G. Reaven в 1988 г. сформулировать концепцию метаболического синдрома, основными компонентами которого является ИР тканей и гиперинсулинемия, нарушение толерантности к глюкозе и развитие СД 2 типа, абдо-
минальное (висцеральное) ожирение, дислипидемия, артериальная гипертензия и атеросклероз (рис. 12-26). Исследования последних лет расширили компоненты метаболического синдрома, добавив к ним гиперурикемию, гомоцистеинемию, гиперандрогению у женщин, нарушения гемостаза (увеличение содержания в крови инги-
битора активатора плазминогена, гиперфибриногенемия). Наиболее часто в литературе используется термин «метаболический синдром» (метаболический синдром Х), хотя прилагательное «дисметаболический» более точно отражает сущность патогенеза этого синдрома. В индустриалышх странах распространенность метаболического синдрома среди населения старше 30 лет составляет 10-20%. Метаболический синдром может быть генетически детерминирован, что подтверждается результатами близнецового метода и преобладанием заболеваемости в определенных этнических группах, например, у жителей Индии. Необходимо особо отметить значение абдоминального (висцерального) ожирения в развитии ИР тканей, СД 2 типа и метаболического синдрома. Висцеральная жировая ткань, в отличие от жировой ткани другой локализации, непосредственно сообщается с портальной системой печени. При данном типе ожирения активация липолиза в жировой ткани сальника и брыжейки сопровождается избыточным поступлением СЖК в портальную циркуляцию и в печень (выше в 20-30 раз по сравнению с нормой). Висцеральные адипоциты характеризуются высокой плотностью β,,-адренорецепторов, кортикостероидных и андрогенных рецепторов и низким содержанием α2-адренорецепторов и рецепторов к инсулину. Эти особенности определяют высокую чувствительность висцеральной жировой ткани к липолитическому действию катехоламинов и других перечисленных выше факторов и низкую - к липогенетическому действию инсулина (см. раздел 12.5.4). Таким образом, любые гормональные нарушения, сопровождающие стресс, возрастные гормональные перестройки, вызывают интенсивный липолиз в висцеральных адипоцитах и приводят к выделению большого количества СЖК в портальную циркуляцию и печень. В печени СЖК экранируют инсулиновые рецепторы и препятствуют связыванию инсулина гепатоцитами, обусловливая развитие ИР на уровне печени (снижается транспорт глюкозы в гепатоциты из-за нарушения глюкокиназного механизма, что приводит к гипергликемии), снижается экстракция инсулина гепатоцитами (инсулин становится недоступным для действия инсулиназы гепатоцитов), и развивается системная гиперинсулинемия. СЖК подавляют тормозящее действие инсулина на глюконеогенез, увеличивая продукцию глюкозы печенью. С другой стороны, СЖК в мышечной ткани конкурируют с глюкозой и обусловливают ИР на уровне мышечной ткани, усугубляя гипергликемию (рис. 12-27).
Примечание: IR - инсулиновый рецептор; ГЛЮТ 2 и ГЛЮТ 4 - глюкозные транспортеры; ИР - инсулинорезистентность; СЖК - свободные жирные кислоты; AR - адренорецепторы; КА - катехоламины При рассмотрении взаимосвязи гиперинсулинемии и артериальной гипертензии выстраивается картина многофакторных взаимоотношений. У здоровых людей инсулин в физиологической концентрации стимулирует эндотелиальную NO-синтазу через фосфатидилино- зитол-3-киназный путь. В результате увеличивается продукция NO, которая обеспечивает эндотелийзависимую вазодилатацию. В условиях ИР изменяются внутриклеточные сигнальные системы, и трансдукция сигналов через фосфатидилинозитол-3-киназный путь нарушается, с инсулиновых рецепторов сигнал передается через митогенактивируемую протеинкиназу. Активация этого сигнального пути приводит к увеличению продукции эндотелина и повышению уровня маркеров воспаления и тромбоза. Кроме увеличения продукции эндотелина, гиперинсулинемия активирует целый ряд механизмов, повышающих тоническое напряжение сосудистой стенки: • повышение активности симпатических центров головного мозга вследствие усиления метаболизма глюкозы в инсулиночувствительных клетках вентромедиального гипоталамуса; • увеличение фильтрации глюкозы в почечных клубочках в условиях хронической гипергликемии сопровождается усилением обратной ее реабсорбции вместе с натрием в проксимальных канальцах, приводит к гиперволемии, повышению общего периферического сосудистого сопротивления и увеличению артериального давления; • повышение уровня ангиотензиногена II, так как в условиях ИР отменяется инсулинопосредованное ингибирование экспрессии гена ангиотензиногена; • увеличение чувствительности кардиомиоцитов и гладкомышечных клеток сосудов к прессорным воздействиям, так как при ИР и гиперинсулинемии подавляется активность Na+/K+- и Са2+-зависимой АТФаз, что сопровождается увеличением внутриклеточного содержания Na+ и Са2+ и уменьшением концентрации K+ и Mg2+ внутри клеток; • развитие дислипидемии, которая, способствуя дисфункции эндотелия, приводит к нарушению физиологического механизма NO-опосредованной вазодилатации (см. рис. 12-26). Рассмотренные выше нарушения углеводного и липидного обмена при метаболическом синдроме и СД 2 типа характеризуются изменениями, приводящими к нарушению микроциркуля- ции, повышенному тромбообразованию, что является основой для развития осложнений этих заболеваний: раннего атеросклероза и сердечно-сосудистой патологии (ИБС, инфаркт миокарда, инсульт); нефро-, ретино- и нейропатиям; неалкогольному стеатогепатиту (гепатоспленомегалия, фиброз, цирроз); синдрому хиломикронемии (панкреатит, ксантома). Таким образом, гиперинсулинемия, являясь компенсаторной ответной реакцией организма, направленной на обеспечение адекватного транспорта глюкозы в клетку, одновременно является и патологическим фактором, поскольку вызывает развитие «порочных кругов» в патогенезе метаболического синдрома и СД 2 типа. Проявления СД 2 типа имеют свои особенности по сравнению с таковыми при СД 1 типа (табл. 12-4). Таблица 12-4. Основные признаки сахарного диабета 1 и 2 типов
Гестационный сахарный диабет связан с ИР, развивающейся у женщины во время беременности (обычно во II триместре). Под этим названием объединяют любые нарушения толерантности к глюкозе, возникшие впервые во время беременности. Во второй половине беременности значительно возрастает уровень плацентарных гормонов, которые подавляют утилизацию глюкозы тканями матери, чтобы обеспечить поступление достаточного количества глюкозы в фетоплацентарную систему, поэтому у беременных уровень глюкозы в крови после приема пищи выше, чем у небеременных. Постоянная легкая гипергликемия приводит к физиологической гиперинсулинемии. Во второй половине беременности возникает физиологическая инсулинорезистентность, обусловленная плацентарными гормонами - прогестероном, эстрогенами, пролактином и плацентарным лактогеном. ИР также способствует развитию гиперинсулинемии, поэтому, как правило, диабет беременных по патогенезу сходен с СД 2 типа и поддается диетотерапии. В большинстве случаев диабет беременных проходит после родов, но он существенно может повышать риск развития СД 2 типа у матери в будущем. Другие специфические формы сахарного диабета включают в себя очень большую группу патологических процессов, имеющих как первичный, так и вторичный характер нарушений углеводного обмена. Основными причинами генетических дефектов функции β -клеток могут быть мутации гена глюкокиназы (все варианты MODY - от англ. Maturity onset type diabetes - «диабет взрослого типа у молодых лиц»), митохондриальных генов - MELAS- синдром; выработка антител к инсулину и к рецептору инсулина может привести к необычным формам иммуноопосредованного диабета. Вторичный инсулинодефицит возникает в результате следующих заболеваний: • экзокринного отдела поджелудочной железы (хронический панкреатит - алкогольный и тропический, травма, гемохроматоз, неоплазии и др.); • эндокринопатиях (акромегалия, синдром Иценко-Кушинга, тиреотоксикоз, глюкагонома, феохромоцитома, синдром Конна, гиперандрогенемия и др.); болезнях печени (цирроз, хронический активный гепатит); • генетических синдромах (синдром Дауна, Клайнфельтера, Шерешевского-Тернера, Прадера-Вилли, хорея Гентингтона и др.); • вирусных инфекциях (цитомегаловирусная, краснуха и др.); • при использовании лекарственных препаратов и химических веществ (кортикостероиды, оральные контрацептивы, тиазидовые диуретики, диазоксид, вакор, циклоспорин А, пентамидин и др.). Алкогольный панкреатит является наиболее частой причиной хронического панкреатита. Заболеванию подвергаются люди в основном среднего возраста. Уровень глюкозы в крови весьма неустойчив в связи с нарушениями в диете, ухудшением всасывания и переваривания, снижением эндокринной функции поджелудочной железы; периодически могут возникать гипер- и гипогликемии; кетоацидоз - явление редкое. Лечение ферментами поджелудочной железы улучшает гликемический контроль. Гемохроматоз сопровождается отложением железа в печени, поджелудочной железе, коже, половых органах. Подозрение на наличие гемохроматоза у больного сахарным диабетом должно возникнуть при сочетании бронзового оттенка кожи, гепатомегалии с аномальными функциональными печеночными тестами и импотенцией. Эффективное лечение гемохроматоза флеботомией и железосвязывающими препаратами улучшает толерантность к глюкозе. Обширные поражения печени, такие как цирроз, снижают экстракцию инсулина печенью из портальной циркуляции, что приводит к периферической гиперинсулинемии и ИР. У предрасположенных пациентов на этом фоне возникает диабет. Нарушение толерантности к глюкозе и диабет средней тяжести отмечаются у 50-80% пациентов с установленным циррозом. Повышенный уровень контринсулярных гормонов, особенно у предрасположенных лиц, снижает резервную функцию β-клеток и приводит к гипергликемии. Диагностика этих состояний обычно не вызывает затруднений в связи с классической симптоматикой и клинической картиной, обусловленной избыточной продукцией гормонов. Некоторые лекарственные препараты (см. выше) могут нарушать толерантность к глюкозе, вызывая либо ИР, либо дисфункцию β-клеток. Часть редких генетических аномалий (см. выше) может также сопровождаться СД. Несмотря на разнообразие причин, к категории «вторичного» СД клинически может быть отнесена относительно небольшая его часть (<1%). Устранение или лечение основного заболевания у этих пациентов может привести к «излечению» СД.
|
|||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-20; просмотров: 322; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.227.21.101 (0.01 с.) |

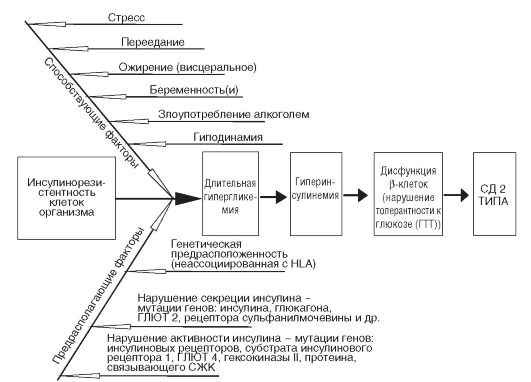 Рис. 12-24. Этиологические и патогенетические факторы развития сахарного диабета (СД) 2 типа. ГЛЮТ - глюкозный транспортер, ГТТ - глюкозотолерантный тест, СЖК - свободные жирные кислоты, HLA (human leukocytes antigen) - человеческий лейкоцитарный антиген
Рис. 12-24. Этиологические и патогенетические факторы развития сахарного диабета (СД) 2 типа. ГЛЮТ - глюкозный транспортер, ГТТ - глюкозотолерантный тест, СЖК - свободные жирные кислоты, HLA (human leukocytes antigen) - человеческий лейкоцитарный антиген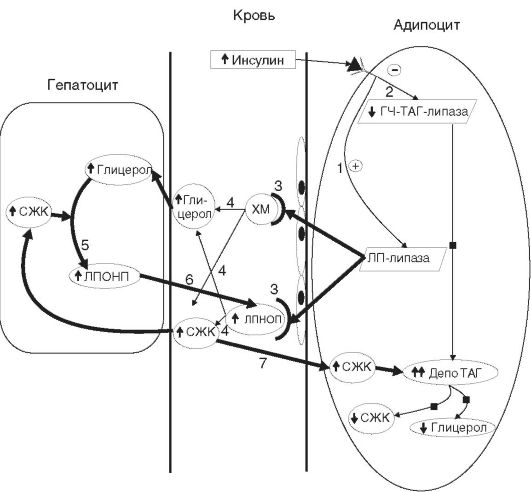 Рис. 12-25. Механизм увеличения депонирования жиров в адипоцитах в условиях гиперинсулинемии при СД 2 типа (липогенез > липолиз - увеличение депонирования жира): 1 - активация инсулином ЛП-липазы адипоцитов; 2 - угнетение гч-ТАГ-липазы адипоцитов; 3 - перенос ферментативных комплексов ЛП-липазы на мембрану эндотелиоцитов и связывание их с ХМ и ЛПОНП; 4 - катаболизм ХМ и ЛПОНП; 5 - синтез в печени ЛПОНП из избытка глицерола и СЖК; 6 - избыточное поступление ЛПОНП в кровь; 7 - избыточное поступление СЖК в адипоциты; ТАГ - триацилглицеролы; СЖК - свободные жирные кислоты; ХМ - хиломикроны; ЛПОНП - липопротеины очень низкой плотности; ЛПлипаза - липопротеиновая липаза адипоцитов; гч-ТАГ-липаза - гормончувствительная ТАГ-липаза, - - усиление эффекта; ■ - блокирование эффекта; ® - активация фермента; θ - ингибирование фермента
Рис. 12-25. Механизм увеличения депонирования жиров в адипоцитах в условиях гиперинсулинемии при СД 2 типа (липогенез > липолиз - увеличение депонирования жира): 1 - активация инсулином ЛП-липазы адипоцитов; 2 - угнетение гч-ТАГ-липазы адипоцитов; 3 - перенос ферментативных комплексов ЛП-липазы на мембрану эндотелиоцитов и связывание их с ХМ и ЛПОНП; 4 - катаболизм ХМ и ЛПОНП; 5 - синтез в печени ЛПОНП из избытка глицерола и СЖК; 6 - избыточное поступление ЛПОНП в кровь; 7 - избыточное поступление СЖК в адипоциты; ТАГ - триацилглицеролы; СЖК - свободные жирные кислоты; ХМ - хиломикроны; ЛПОНП - липопротеины очень низкой плотности; ЛПлипаза - липопротеиновая липаза адипоцитов; гч-ТАГ-липаза - гормончувствительная ТАГ-липаза, - - усиление эффекта; ■ - блокирование эффекта; ® - активация фермента; θ - ингибирование фермента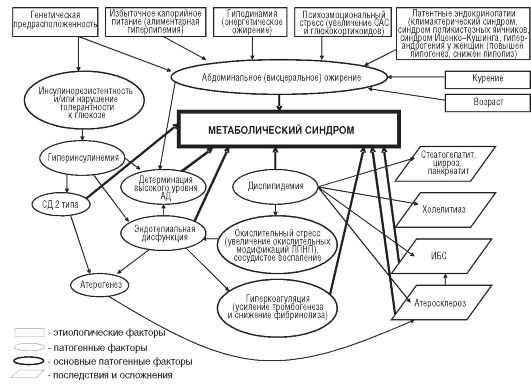 Рис. 12-26. Этиологические, патогенетические факторы и последствия метаболического синдрома
Рис. 12-26. Этиологические, патогенетические факторы и последствия метаболического синдрома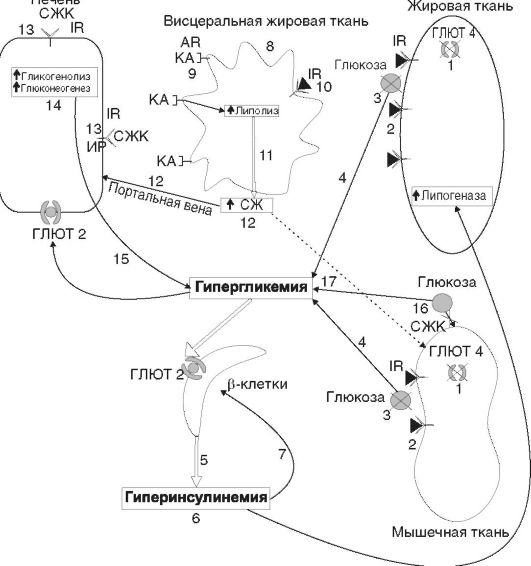 Рис. 12-27. Роль нарушений ГЛЮТ 4 и висцерального ожирения в развитии инсулинорезистентности: 1 - наследственный дефект ГЛЮТ 4; 2 - инсулиновый сигнал не работает (ГЛЮТ 4 остаются в клетках инсулинзависимых тканей); 3 - транспорт глюкозы в клетки инсулинзависимых тканей прекращается; 4 - гипергликемия; 5 - увеличение продукции инсулина β-клетками; 6 - гиперинсулинемия и усиление липогенеза; 7 - истощение β-клеток; 8 - висцеральное ожирение; 9 - увеличение количества β3-адренорецепторов; 10 - снижение количества рецепторов к инсулину; 1l - усиление липолиза в результате действия КА (высокие концентрации КА при действии психогенных факторов); 12 - повышение СЖК в портальной вене печени; 13 - экранирование рецепторов к инсулину СЖК и ИР на уровне печени; 14 - отмена угнетающего действия инсулина на гликогенолиз и глюконеогенез в печени; 15 - гипергликемия натощак; 16 - конкуренция СЖК за поступление глюкозы в мышечные клетки; 17 - гипергликемия
Рис. 12-27. Роль нарушений ГЛЮТ 4 и висцерального ожирения в развитии инсулинорезистентности: 1 - наследственный дефект ГЛЮТ 4; 2 - инсулиновый сигнал не работает (ГЛЮТ 4 остаются в клетках инсулинзависимых тканей); 3 - транспорт глюкозы в клетки инсулинзависимых тканей прекращается; 4 - гипергликемия; 5 - увеличение продукции инсулина β-клетками; 6 - гиперинсулинемия и усиление липогенеза; 7 - истощение β-клеток; 8 - висцеральное ожирение; 9 - увеличение количества β3-адренорецепторов; 10 - снижение количества рецепторов к инсулину; 1l - усиление липолиза в результате действия КА (высокие концентрации КА при действии психогенных факторов); 12 - повышение СЖК в портальной вене печени; 13 - экранирование рецепторов к инсулину СЖК и ИР на уровне печени; 14 - отмена угнетающего действия инсулина на гликогенолиз и глюконеогенез в печени; 15 - гипергликемия натощак; 16 - конкуренция СЖК за поступление глюкозы в мышечные клетки; 17 - гипергликемия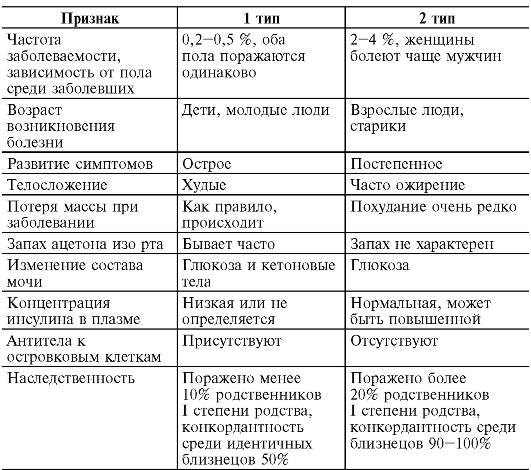 Окончание табл. 12-4
Окончание табл. 12-4


