Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Диагностические критерии синдрома мальабсорбцииСодержание книги
Поиск на нашем сайте
Учебно-методическое пособие Диагностические критерии синдрома мальабсорбции Тула, 2020
Методические рекомендации предназначены для студентов третьего и четвертого курсов медицинских институтов.
Подготовила: доц. каф. ПВБ Соболенкова В.С.
Содержание. Определение синдрома мальабсорбции
Определение синдрома мальабсорбции Синдром мальабсорбции – это симптомокомплекс, возникающий в результате нарушения всасывания нутриентов в желудочно-кишечном тракте. Дословный перевод термина «мальабсорбции» - «плохое всасывание». Клинически синдром мальабсорбции проявляется вздутием живота, диареей, болями в области живота спастического характера, снижением массы тела. Выделяют следующие проявления синдрома мальабсорбции: 1.Нарушения белкового обмена ведут к прогрессированию потери массы тела, снижению мышечной силы, гипопротеинемическим отекам. 2.Нарушение обмена витаминов проявляется на поздних стадиях, чаще выявляется гиповитаминоз групп В, А, Д. 3.Костные изменения встречаются в 15-30%. Это артралгии, артриты, при тяжелом течении - остеопороз. 4.Кожные изменения. У каждого четвертого больного отмечается сухость кожи, снижение тургора, гиперпигментации. 5.Нарушения водно-электролитного обмена выявляются при тяжелом течении синдрома мальабсорбции. При длительной дегидратации возникают дефициты натрия, калия, кальция. Причины нарушенного кишечного всасывания весьма многообразны и представлены в таблице №1.
Таблица№1. Основные причины развития синдрома мальабсорбции.
Наиболее часто заболевания, приводящие к синдрому мальабсорбции, связаны с нарушением функции пищеварительных желёз. Чаще всего к ней относят заболевания поджелудочной железы: панкреатиты, состояния после панкреатэктомии, муковисцидоз. Секреторная недостаточность желудка часто приводит к синдрому мальабсорбции и возникает при атрофических гастритах, язвенной болезни желудка.
Вторая (по частоте встречаемости) группа заболеваний ассоциирована с нарушением функции ферментов пристеночного пищеварения, например, воспалительные заболевания кишечника (ВЗК), лактазная недостаточность, целиакия.
Патологические продукты.
Слизь. Толстый кишечник вырабатывает, главным образом, довольно значительное количество слизи, оказывающее помощь в образовании фекального кома. Наличие – в той или иной форме – слизи в стуле должно обращать внимание на возможность существования кишечного раздражения, которое среди других проявлений сопровождается большей активностью чашеобразованных клеток (слизеобразующих). Слизь сравнительно часто отмечается в стуле больных со спастическими запорами или с так называемыми слизистыми или слизисто-пластиночными колитами. При функциональных энтероколопатиях, синдроме раздраженного кишечника и при неспецифическом хроническом энтероколите стул нередко содержит различные количества слизи. Иногда слизь оказывается смешанной с гноем и кровью, как это встречается при язвенно-геморрагических ректоколитах, дизентерии, некоторых злокачественных образованиях или же при туберкулезных поражениях ободочной кишки и т. д. Гной. Легко распознаваемый в фекальных массах гной может встречаться при ректитах или анноректитах (различной этиологии), при туберкулезной дизентерии, а также при новообразованиях сигмовидной кишки. Кровь. Наличие крови в стуле, как и гноя, распознается легко; он может проявляться в испражнениях вместе со слизью, как это отмечается кровянисто-слизистых испражнениях во время дизентерии. Главным образом, случаи рака прямой кишки, а также геморрой сравнительно часто проявляются в форме ректальных кровотечений.
Кровь в стуле может происходить из мелких повторных кровотечений или же из больших кровотечений. Красная свежая кровь появляется вследствие нижнего пищеварительного кровотечения, а черная кровь объясняется кровотечением в верхних пищеварительных путях. Паразитарные элементы. Макроскопическое исследование зачастую позволяет нам установить и паразитологический диагноз, обнаруживая невооруженным глазом паразитов или фрагменты паразитов. Для того, чтобы избежать возможных ошибок, необходимо соблюдать также некоторые меры, касающиеся отбора проб - сбалансированная диета перед исследованием. Остатки пищевых продуктов
Мышечные волокна. Число мышечных волокон в препарате в некоторой степени зависит и от количества принятого с пищей мяса. В случае нормального пищеварения, мышечные волокна обычно более короткие, окончания их закруглены, продольный рисунок и поперечная полосатость отсутствует. При патологических процессах волокна обнаруживаются в большем числе: они более длинные поперечные полосы сохраняются, а их окончания имеют форму прямого угла. В этих случаях, так как сок поджелудочной железы осуществляет переваривание мышечной ткани, нужно, прежде всего, думать о панкреатической недостаточности. Как известно, мышечная ткань не может перевариваться в тонком кишечнике, если в желудке соляная кислота не оказала своего действия (разделение и переваривание соединительной ткани), которая связывает мышечные волокна между собой); таким образом, креаторея ( то есть наличие большого числа мышечных волокон в препаратах) может объясняться как гипосекрецией соляной кислоты в желудке, так и некоторой недостаточностью сока поджелудочной железы.
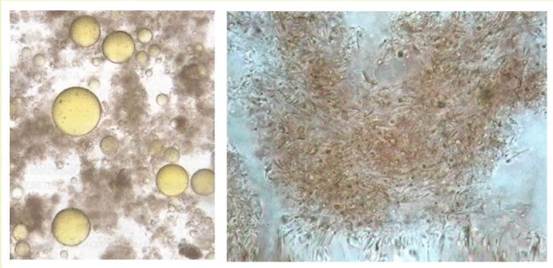
Рисунок.Непереваренные и переваренные мышечные волокна. Обильное наличие соединительной ткани в кале у больных, которые получали подвергшееся термической обработке мясо, говорит о недостаточности желудочной деятельности с гипосекрецией соляной кислоты. Жиры. Наиболее часто обнаруживаются нейтральные жиры, которые в небольших количествах встречаются и в нормальном стуле; они обычно имеют форму прозрачных желтоватого цвета капель вследствие наличия в них желчи, и их диаметр варьируется в пределах от 1 до 50 микрон. В стуле с богатым содержанием жиров эти капли зачастую соединяются; составляя настоящие «жирные озера», занимающие значительную часть зрительного поля микроскопа. Эти скопления жира при легком нагревании разделяются, образуя характерные жировые капли. Жиры в стуле обнаруживаются также в форме жирных кислот, которых при исследовании пищеварительных масс следует отмечать в бюллетене. Жирные кислоты встречаются в форме тонких и длинных иголок длинной в 8-30микрон, часть расположенных в форме аморфных скоплений.
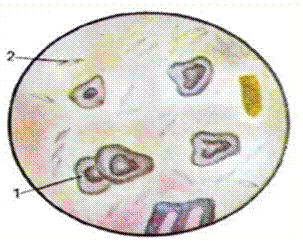
Рисунок.Нейтральный жир, кристаллы жирных кислот. Мыла. Вообще распознаются труднее, так как они могут иметь формы скоплений неправильных контуров, аморфных или зернистых, или даже иметь короткую игольчатую или глыбчатую форму. Легче распознаются некоторые щелочноземельные мыла, которые имеют форму концентрических круглых скоплений стволообразных.
Рисунок.Мыла игольчатые (1) и глыбчатые (2). Патологический смысл содержащихся в стуле жиров. Микроскопическое исследование переваренных пищевых масс позволяет достаточно легко обнаружить, с одной стороны нейтральные жиры, а с другой стороны жирные кислоты и мыла. Наличие повышенных количеств нейтральных жиров должно обратить наше внимание на возможность процессов недостаточного переваривания – обычно вследствие панкреатобилиарной недостаточности, а обилие жирных кислот может указать на наличие расстройств всасывания пищевых масс. Наличие мыл в кале указывает на ускоренный кишечный транзит, а также на расстройства всасывания. Микроскопический метод распознания жиров в стуле – без возможности их количественного определения – остается все же ценным ориентировочным методом в клинике.
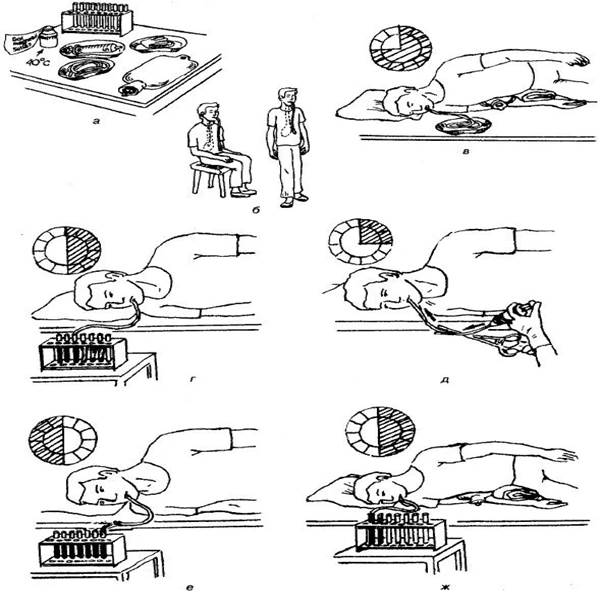
Оценка желудочной секреции. Фракционное зондирование (рис. 1) позволяет достоверно оценить секреторную, кислотообразующую, ферментообразующую функции желудка. Методика выполнения заключается в видении тонкого зонда в желудок. Исследование проводится натощак. В течение часа с интервалом в 15 минут получают 4 порции желчи из желудка, после чего проводят стимуляцию секреции. В настоящее время среди секреторных стимуляторов предпочтение отдается парентеральным (гистамин и пентагастрин) с подкожным введением, чем энтеральным (капустный отвар и мясной бульон). Стимулированные порции желудочного сока собирают также через каждые 15 минут в количестве 4. В полученных тощаковых (базальных) и стимулированных порциях желудочного сока оценивают кислотность, активность пепсина и их объём. О секреторной функции судят по объёмам полученного содержимого: после стимуляции количество желудочного сока должно увеличиться в 1,5-2 раза. Кислотообразующая функция оценивается по дебиту соляной кислоты: отношение базальной кислотной продукции к стимулированной составляет в норме 1:2. Ферментообразующая функция оценивается по дебиту фермента (пепсина).
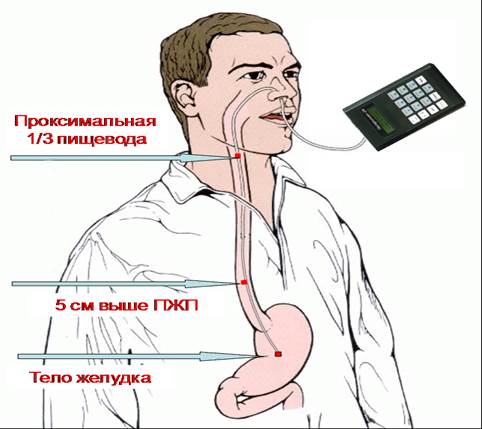
Рисунок 1. а- подготовка к исследованию, б, в – постановка зонда, г- сбор желчи натощак, д – секреторная стимуляция, е,ж – сбор желчи после стимуляции. Для внутрижелудочной РН-метрии (рис.2) используют зонды с 1-5 датчиками, расположенными по длине. Использование такого количества датчиков позволяет получать информацию о РН в различных отделах. При использовании зондов с тремя датчиками дистальный датчик располагается в антральном отделе желудка, 2-ой - в кардиальном, 3-ий (проксимальный) – в кардиальном. При использовании пяти датчиков 1-ый располагается в двенадцатиперстной кишке, 2-ой – в антральном отделе желудка, 3-ий – в теле желудка, 4-ый – в кардиальном отделе, 5-ый – в пищеводе.
При проведении РН-метрии нет необходимости в извлечении желудочного содержимого, замеры РН производятся непрерывно в течение 30 минут до стимуляции и 1 часа – после стимуляции. Стимуляторами секреции при данном исследовании являются гистамин и пентагастрин. Измерения можно проводить в течение суток, при этом происходит запись в цифровом виде на портативный регистратор, который крепится на поясе у пациента. После чего данные с регистра переносятся на компьютер, где хранятся и подвергаются анализу. РН в теле желудка натощак может быть сильнокислой (0,9-1,9), среднекислой (2,0-2,9), умеренно кислой (3,0-4,9), слабокислой (5,0-6,9), щелочной (7,0-8,9). В результате стимуляции определяют реакцию РН: гиперацидность (РН менее 1,2), гипоацидность (РН=2,1–3,0), анацидность (5, и выше), нормацидность (1,2-2,0). Кроме того, внутрижелудочная РН-метрия позволяет достоверно выявить дуоденогастральные и гастроэзофагеальные рефлюксы. Во время проведения эндоскопии возможно введение индикатора РН, который окрашивает слизистую (обычно конго красный) в зависимости от величины РН – хромогастроскопия. Эндоскопическая РН-метрия подразумевает проведение эндоскопического исследования и одновременно РН-метрии. Кислые рефлюксы с рН<4 обнаруживаются на разнице рН желудочного сока (рН=1-3) и слизи в пищеводе (рН=6-7), в то время как слабокислые рефлюксы с рН=4-6 обнаруживаются при быстром изменении рН в пищеводе при рефлюксе – понижение рН более чем на 1 за 5 с. При выявлении нейтральных и слабощелочных рефлюксов существуют определенные сложности, так как кислотный контраст между содержимым желудка и пищевода отсутствует. Что можно наблюдать при забросе желчи из двенадцатиперстной кишки (дуоденогастроэзофагеальные рефлюксы) и при монторинге ГЭР на фоне антисекреторной терапии. В этом случае разработан метод импеданс-рН-метрии пищевода. Методика ее проведения отличается тем, что на рН-зонде дополнительно устанавливаются электроды для измерения электрического импеданса в пищеводе. У рефлюксата электрическая проводимость выше, чем у стенок пищевода, поэтому при попадании рефлюксата в пищевод импеданс между электродами падает.
Рисунок 2. Проведение РН-метрии.
ЗАДАЧИ ДЛЯ САМОКОНТРОЛЯ Клинические пример №1.
Пациент Д, 45 лет, обратился с жалобами на боли в животе, связанные с приемом пищи, периодически - жидкий стул, тошноту. При осмотре: в ходе пальпации в эпигастрии определятся умеренная болезненность. При обследовании: Общий анализ, биохимический анализ крови: в норме. Общие анализ крови: признаки анемии легкой степени. Копрология. Форма - неоформленный, консистенция кашицеобразная, цвет светло-коричневый, запах каловый. Непереваренные мышечные волокна – в большом количестве, мыла – отсутствуют, жирные кислоты – отс., нейтральный жир – отс., неперевариемая клетчатка – небольшое количество, перевариемая – очень мало, крахмал внутри-и внеклеточного – умеренное количество, йодофильные бактерии, слизь, лейкоциты, эритроциты, эпителий, простейшие, яйца глистов – нет. Заключение: креаторея.
УЗИ органов брюшной полости. Печень не увеличена. Контуры ровные. Паренхима с уплотненными стенками сосудов и протоков. Эхогенность умеренно повышена. Внутрипеченочные желчные протоки не расширены. Поджелудочная железа, не увеличена, контуры четкие, эхогенность высокая. Паренхима однородная. Вирсунгов проток не расширен. Желчный пузырь – без изменений. Селезенка не увеличена, паренхима – подчеркнут рисунок сосудов. ФЭГДС. Пищевод свободно проходим. Слизистая пищевода бледно-розового цвета, гладкая. Складки желудка среднего калибра, правильной ориентации, эластичные, хорошо расправляются при инсуффляции воздуха. Перистальтика снижена. Слизистая оболочка свода и тела желудка бледного цвета, с выраженным сосудистым рисунком. В антральном отделе желудка слизистая отечная. Луковица двенадцатиперстной кишки средних размеров, пустая. Слизистая луковицы обычного цвета. Бульбо-дуоденальный переход свободно проходим. В постбульбарных отделах складки среднего калибра. Большой дуоденальный сосок полусферической формы, расположен на заднемедиальной стенке, слизистая его розовая, гладкая. При РН-метрии в теле желудка натощак гипоацидность (РН=2,1–3,0), сохраняющиеся после симуляции. Дайте заключение о причинам синдрома мальабсорбции у данного пациента.
Клинические пример №2. Пациентка А, 17 лет, обратился с жалобами на вздутие живота, неустойчивый стул с непереваренными фрагментами, похудела на 4 кг. Со слов больной, данные жалобы возникли после перенесенной кишечной инфекции, лечилась самостоятельно, получала гентамицин. При осмотре: в ходе пальпации живота отмечается урчание по ходу толстого кишечника, при перкуссии – выраженный тимпанит. При обследовании: Общие анализы крови и мочи, биохимический анализ крови: в норме. Копрология. Форма - полуоформленный, консистенция кашицеобразная, цвет- зеленоватый, запах гнилостный. Мышечные волокна переваренные и непереваренные – единичные, мыла – отсутствуют, жирные кислоты – в умеренном количестве, нейтральный жир – отс., непереваримая клетчатка – в большом количестве, переваримая – много, крахмал внутри- и внеклеточного – умеренное количество, йодофильные бактерии - обнаружены, слизь – в большом количестве, лейкоциты - умеренно, эритроциты -отс., эпителий - единично, простейшие, яйца глистов – нет. Заключение: амилорея, косвенные признаки синдрома дисбиоза кишечника. УЗИ органов брюшной полости. – без изменений. При проведении обследования отмечалась повышенная пневмотизация кишечника. Анализ кала на наличие условно-патогенной флоры.
Клинические пример №3. Пациент Л, 48 лет, поступил с жалобами на интенсивные боли в животе, рвоту, частый разжиженный стул. В течение последних 3 недели злоупотреблял алкоголем. При пальпации живота отмечается положительный симптом Мейо-Робсона. В общем анализе крови: Hb-126 г/л, Л-18,4 тыс., Э-4,51 тыс., Тр – 470 тыс., лимф. – 43%, мон – 3%, с/я-47%, п-2%, э-4%, б-1%. Общий анализ мочи: уд. вес – 1017, рН – кисл., белок – отс., лейк. – 0-1-2 в п/зр. Биохимический анализ крови: креатинин 44 мкм/л; белок-74 г/л, сахар-4,64, АСТ-102 Ед, АЛТ-99 Ед, ЛДГ –245Ед, непр. билирубин – 9,3мкм/л, щелочная фосфотаза – 172Ед, амилаза – 800,0 Ед. Амилаза мочи – 512 ЕД. Копрология:: мыш. волокна – много, нейтральный жир и жирные кислоты - в большом количестве., мыла -умеренно, крахмал внутриклеточный - мало. Заключение: креаторея, стеаторея. УЗИ органов брюшной полости: Печень несколько увеличена, паренхима – с уплотненными стенками сосудов, контуры ровные, внутрипеченочные желчные протоки не расширены. Поджелудочная железа увеличена в хвосте, контуры неровные, эхогенность повышена. Желчный пузырь - функциональный перегиб. Селезенка - без особенностей.
Ответ к клиническому примеру №1.
Заключение: Гастрит с поражением тела желудка. Таким образом, у больного причиной синдрома мальабсорбции явился гипоациадный гастрит.
Ответ к клиническому примеру №2. Заключение: выявлен дисбактериоз 3 степени. У больной отмечается синдром дисбактериоза кишечника, возникший на фоне перенесенной инфекции ЖКТ.
Ответ к клиническому примеру №3. В данном случае отмечается течение острого панкреатита с синдромом мальабсорбции.
Список используемой литературы.
Вялов С.С. «Печеночный экспресс»: диагностика и лечение печеночной болезни в общей практике/Справочник поликлинического врача, №1, 2018, с.44-50. Еuropean Association for the Study of the Liver. EASL Clinical Practice Guaidelines: The dialog and management of patients with primary biliary cholangitis. J Hepatol, 2017, 67: 145. Ивашкин В.Т., Пропедевтика внутренних болезней. Гастроэнтерология [Электронный ресурс]: учебное пособие / Ивашкин В.Т., Драпкина О.М. - М.: ГЭОТАР-Медиа, 2012. – 160 с.
Михеев А.Г., Ракитин Б.В., Трифонов М.М., Щукин С.И. Современное состояние рН-метрии верхних отделов желудочно-кишечного тракта / Медико-технические технологии на страже здоровья («МЕДТЕХ-2016»). Сб. докл. – М.: МГТУ им. Н.Э. Баумана, 2016. С. 175-178. Герман И. Клиническая копрология/ Медицинское издательство р. Румынии, Бухарест, 1997. -172 с. Приворотский В.Ф., Луппова Н.Е., Бельмер С.В. и др. Рабочий протокол диагностики и лечения гастроэзофагеальной рефлюксной болезни у детей (1-я, 2-я части) //Вопросы детской диетологии. – 2015. – Т. 13. - № 1, C. 70-74, № 2, С. 52-56. Функциональные расстройства органов пищеварения у детей. Принципы диагностики и лечения. Международные и отечественные рекомендации/ Бельмер с.В., Хавкин А.И., Печкуров Д.В «ГЕОТАР Медиа», 2020,- 224 с. Циммерман Я.С., Гастроэнтерология: руководство [Электронный ресурс] / Циммерман Я.С. - М.: ГЭОТАР-Медиа, 2013. - 800 с.
Учебно-методическое пособие Диагностические критерии синдрома мальабсорбции Тула, 2020
Методические рекомендации предназначены для студентов третьего и четвертого курсов медицинских институтов.
Подготовила: доц. каф. ПВБ Соболенкова В.С.
Содержание. Определение синдрома мальабсорбции
|
|||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-07-18; просмотров: 106; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.141.46.108 (0.016 с.) |