Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Органические компоненты пульпы зуба
Межклеточное вещество пульпы включает коллагеновые волокна, погружённые в основное вещество, состоящее из различных белков, углеводов, липидов, ферментов, свободных аминокислот, гликопротеинов, протеогликанов, гликозаминогликанов и воды.
В пульпе зуба присутствует коллаген I типа (56%), III типа (41%), V типа (2%), VI типа (0,5%). Коллаген I типа образует широкие фибриллы. Коллаген III типа (ретикулярные волокна) формирует сетчатую структуру по периферии пульпы зуба. Коллагеновые волокна образуют барьер, который обеспечивает контроль над миграцией ионов и молекул как в пульпу, так и из неё. Эластические волокна имеются только в стенках сосудов. С кровеносными сосудами связаны окситалановые волокна - незрелые эластические волокна, которые находятся преимущественно в периферической части пульпы.
Липиды в пульпе зуба представлены фосфатидилхолином (45%), фосфатидилэтаноламином (24,1%), фосфатидилсерином (17,4%), сфингомиелинами (10,9%), фосфатидилинозитолом (2,4%), а также холестерином и жирными кислотами.
В пульпе зуба помимо коллагенов присутствует большое количество неколлагеновых белков. Методом двухмерного электрофореза в пульпе зуба выявлено около 650 протеинов, из которых идентифицировано более 96. Часть из этих белков характерна только для тканей пульпы, однако большинство из них присутствуют и в других тканях (табл. 4.2).
Таблица 4.2 Белки пульпы зуба
Дентино-пульпарный комплекс
В отличие от эмали постоянство матрикса дентина зрелого зуба поддерживается за счёт функционирования одонтобластов пульпы зуба. Отростки одонтобластов пронизывают дентин до сочленения его с эмалью, формируя дентинные канальцы. Плотность расположения дентинных трубочек различна и составляет от 18 000 до 83 000 на 1 мм2 ткани дентина. Дентинные канальцы становятся проводниками зубного ликвора. Дентинная жидкость по своему белковому составу близка к плазме крови. Кровеносные сосуды пульпы зуба отдают плазму окружающей ткани, заполняя дентинные канальцы жидкостью через отростки одонтобластов. В жидкости содержатся необходимые компоненты для поддержания постоянства минерализованного матрикса дентина, которые поступают путём транскапиллярного обмена через пульпу в дентин. При нарушении транскапиллярного обмена в пульпе обнаруживается вакуолизация отдельных одонтобластов, а в дентине формируются участки пониженой кариесрезистентности. Вот почему взаимодействие пульпы и дентина зуба рассматривают в виде дентино-пульпарного комплекса.
Благодаря жизнедеятельности клеток пульпы образуется вторичный дентин, который за счёт роста и минерализации зоны предентина с возрастом уменьшает размеры пульпарной камеры. Вторичный дентин более минерализован, чем первичный дентин. Образование третичного дентина происходит в ответ на повреждение структуры твёрдых тканей зуба и формируется локально клетками пульпы, непосредственно реагирующими на раздражающее действие. Третичный дентин слабо минерализован и характеризуется неправильным образованием или отсутствием дентинных трубочек.
Таким образом, дентино-пульпарный комплекс обеспечивает тесную взаимосвязь между тканями дентина и пульпы зуба, как в норме, так и в условиях патологии.
4.5. ЦЕМЕНТ ЗУБА И ПЕРИОДОНТАЛЬНЫЕ ВОЛОКНА
Цемент вместе с периодонтальными волокнами, альвеолой и десной формирует опорно-удерживающий аппарат зуба. Цемент - обызвествлённая часть зуба, сходная по своей структуре с костной тканью, но в отличие от неё лишена сосудов и не подвержена постоянной перестройке. Цемент прочно соединен с дентином, неравномерно покрывая его в области корня и шейки зуба. Толщина цемента минимальна в области шейки зуба (20-50 мкм) и максимальна у верхушки зуба (100-150 мкм). Самый толстый слой цемента покрывает корни жевательных зубов. Снаружи цемент прочно связан с тканями связочного аппарата зуба.
Вследствие продолжающего в течение всей жизни ритмического отложения слоёв цемента на поверхности корня зуба его объём увеличивается в несколько раз.
Цемент выполняет ряд функций: • входит в состав поддерживающего (связочного) аппарата зуба, • обеспечивая прикрепление к зубу волокон периодонта; защищает ткань дентина от повреждения; • выполняет репаративные функции при образовании так называемых резорбционных лакун при переломе корня зуба.
Строение и состав цемента
Различают клеточный и бесклеточный цемент. Бесклеточный цемент развивается, как и эмаль зуба, из эктодермы. Он располагается на поверхности корня зуба и не содержит клеток. Межклеточное вещество обызвествлено и состоит из плотно расположеных коллагеновых волокон. Клеточный же цемент развивается из мезенхимы и покрывает область бифуркации корня, а также апикальную часть корня. Клеточный цемент состоит из обызвествлённого межклеточного вещества и клеток. Клетки представлены цементоцитами и цементобластами.
Неорганические соединения в цементе составляют 68-70% его массы и представлены разными формами апатитов. На долю органических молекул - коллагена, протеогликанов, углеводов, липидов приходится 17-20%, остальные 10-15% занимает вода.
Органический матрикс цемента состоит главным образом из коллагенов I, II, III, V, XII, XIV типов. Из всех коллагенов цемента основным является коллаген I типа, который составляет 90%. Он выполняет структурную и морфогенетическую функции и образует плато для прикрепления минеральных кристаллов. Коллаген III типа составляет всего 5% и покрывает фибриллы коллагена I типа. В цементе также присутствуют коллагены II, XII, XIV типов, характерные для хрящевой ткани. Эти типы коллагенов оказывают влияние на толщину и ориентацию коллагеновых фибрилл межклеточного матрикса цемента.
В цементе обнаружен специфический цементосвязывающий белок, который синтезируют цементобласты. Он способствует адгезии и перемещению мезенхимальных клеток.
Основой неколлагенового матрикса цемента являются два больших гликопротеина - костный сиалопротеин и остеопонтин, которые связаны с коллагеновыми белками и клетками через аминокислотные последовательности арг-гли-асп (RGD). Оба белка участвуют в процессах минерализации и играют большую роль в превращении прецементобластов в цементобласты. Костный сиалопротеин и остеопонтин секретируются клетками вдоль корневой поверхности на протяжении всего периода развития зуба. Полагают, что костный сиалопротеин выполняет преимущественно адгезивную функцию для поверхностных клеток зуба и участвует в процессах минерализации. Остеопонтин через взаимодействие с ανβ3-интегрином клеточной мембраны регулирует миграцию клеток в период цементообразующей активности. Остеопонтин также участвует в регуляции активности клеток моноцит-макрофагальной линии, фагоцитоза и образовании NO при воспалительных процессах.
В цементе присутствует фибронектин, который связывает клетки с внеклеточным матриксом. В базальной мембране гертвиговского влагалища в процессе дифференцировки одонтобластов появляется тенасцин. Позднее он участвует в связывании периодонтальных волокон с цементом зуба. Помимо этих белков цементобласты синтезируют остеонектин, остеокальцин, ламинин и ундулин.
Ундулин локализуется между плотно упакованными зрелыми коллагеновыми фибриллами и относится к специфическим неколлагеновым фибриллярным белкам межклеточного матрикса цемента и периодонтальных связок. Различные домены в его структуре обеспечивают связывание этого белка с интерстициальными коллагенами и коллагеном I типа. Ундулин имеет сходство с тенасцином и фибронектином и вместе с этими белками участвует в развитии и дифференцировке клеток.
Таким образом, все вышеперечисленные белки участвуют в организации внеклеточного матрикса обоих видов цемента, кроме остеонектина, который присущ только для клеточного слоя.
Цементогенез
В процессе образования цемента активно участвуют эктодермальные и мезенхимальные стволовые клетки. Цементобласты образуются из клеток-предшественников - прецементобластов, а те, в свою очередь, от прогениторных стромальных клеток. Клетки-предшественники локализуются периваскулярно в периодонтальной связке или в эндостеальных участках альвеолярной кости.
При формировании корня зуба во внутренней поверхности эпителиального (гертвиговское) корневого влагалища откладывается дентин. В ходе дентиногенеза корневое влагалище распадается на отдельные фрагменты, и малодифференцированные соединительнотканные клетки зубного мешочка дифференцируются в цементобласты. Цементпродуцирующие клетки формируют органический матрикс.
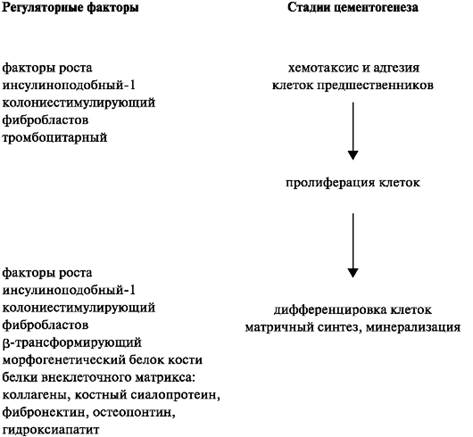
Пролиферацию и дифференцировку незрелых цементобластов активируют различные факторы роста, которые представлены морфо- генетическим белком кости (МБК-2, -3, -4), фактором роста фибробластов, ТФР-β и инсулиноподобным фактором роста 1. Наряду с этими регуляторными факторами, была обнаружена уникальная молекула, свойственная только для ткани цемента - белок с мол. массой 14 кДа, названный фактором роста цемента. По своему аминокислотному составу он соответствует структуре инсулиноподобного фактора роста 1, но отличается по мол. массе. Дифференцировку клеток и процессы минерализации в цементе также регулирует белок остеопонтин (схема 4.1).
Схема 4.1. Регуляция цементогенеза на разных стадиях развития.
Периодонтальные волокна
Периодонтальные волокна являются разновидностью соединительной ткани со специальными свойствами. Они помогают зубу прочно удерживаться в костной лунке и противостоять большим сжимающим силам в процессе жевания без разрушения смежной кости альвеолы. Периодонтальные волокна также выполняют сенсорную функцию, так как в них имеются чувствительные рецепторы, которые помогают регулировать силу жевательного давления на зуб. Это имеет большое значение, поскольку эмаль зуба лишена самостоятельных сенсорных рецепторов. Периодонтальные волокна обеспечивают питание и жизнеспособность цемента.
Клетки периодонта - фибробласты синтезируют белки для поддержания структуры и функции клеток костной ткани, окружающей зуб. В периодонтальных волокнах содержится большое количество коллагеновых белков I, III, V и VI типов, а также различные гликопротеины, факторы роста, адгезивные белки и ферменты. В клетках периодонта активно протекают реакции трансаминирования, глюконеогенеза, синтеза белков. Это обеспечивает тканям периодонта очень высокую регенеративную способность и позволяет обновлять их каждые 10-14 дней.
Формирование периодонтальных волокон
Периодонтальные волокна начинают образовываться в момент формирования корня. Эмалевый орган и гертвиговское влагалище окружены зубным мешочком, который представляют собой уплотнённые клеточные структуры. Тонкий слой этих клеток соприкасается с эмалевым органом. Эти клетки вначале формируют конструкцию, по своей форме напоминающей стручок. Клетки этого «стручка» начинают делиться и дифференцируются в цементобласты, фибробласты и остеобласты. Фибробласты начинают синтезировать коллагеновые фибриллы, которые и составляют основу периодонтальных связей. Рост волокон периодонта продолжается регулироваться различными факторами роста: β-трансформирующего, инсулиноподобного-1, фибробластов, тромбоцитарного, колониестимулирующего. Сформированные волокна одним концом переплетаются с отростками цементоцитов, а другим концом прочно соединяются с остеобластами кости. По мере продвижения зуба и его прорезывания ориентация этих волокон приобретает определённый характер.
Роль цемента и костной ткани в регенерации периодонта
Исследователями установлено, что у человека периодонтальная связка может быть источником предшественников цементобластов, так как малая часть клеточных клонов, культивированных из периодонтальной связки, формирует цементоподобные минерализованные модули в культуре и образуют специфические для цементов маркёры.
Восстановление разрушенной структуры цемента, возможно, происходит за счёт клеток периодонта, когда собственные клетки не способны к синтезу предшественников. В этом случае цементобласты образуются из стволовых клеток, присутствующих в периодонтальных волокнах, десне или альвеолярной кости. В настоящее время молекулы, отвечающие за дифференцировку, пролиферацию и перемещение цементобластоподобных клеток, не идентифицированы.
Нарушение структуры в периодонте и функции цемента нередко возникают после воспалительных явлений и оперативных вмешательств. Происходит разрушение волокон коллагена, осаждение субстанций бактериальной бляшки и бактериальных эндотоксинов, что приводит к образованию пародонтальных карманов. Деструкция коллагеновых волокон отражается на функционировании поверхностных слоёв цемента, нарушаются процессы адгезии клеток соединительной ткани и они замещаются эпителиальными клетками.
В лечении заболеваний тканей пародонта в дальнейшей перспективе можно использовать культуры клеток, а также цементосвязывающий белок. Для улучшения адгезии клеток соединительной ткани поверхность цемента зуба обрабатывают раствором фибронектина.
При частичном разрыве периодонтальных волокон клетки костной ткани синтезируют коллагеновые волокна, факторы роста и адгезивные белки, способствующие быстрому восстановлению целости опорно-удерживающего аппарата. Извлечение зуба и трансплантация его обратно в костную лунку приводит либо к частичному восстановлению связок, либо к сращению корня зуба с альвеолой (анкилоз).
Так как ткань цемента более инертна в своей биологической активности, основная роль в возникновении заболеваний периодонта принадлежит костной ткани. При длительной нагрузке на зуб возникает ряд изменений в дифференцировке и пролиферации клеток костной ткани. При напряжении передаётся сигнал к клеткам периодонта, которые начинают активировать синтез циклооксигеназы, провоспалительных цитокинов, протеолитических ферментов, что приводит к деградации коллагеновых фибрилл с последующим разрушением волокон периодонта. Остеобласты, расположенные вдоль приграничной зоны костной ткани с корнем зуба, в ответ на механическое воздействие, переданное периодонтом, подвергаются апоптозу. При этом активируется работа остеокластов, которые резорбируют поверхность корня и формируют лакунарные поверхности. Клетки волокон периодонта синтезируют белок остеопротегерин, который необходим для ингибирования процессов резорбции костной ткани.
Когда сцепление волокон периодонта с костной тканью ослабевает, зуб становится подвижным, нарастают воспалительные изменения в окружающих мягких тканях и формируются периодонтальные щели.
4.6. ЗУБОДЕСНЕВОЕ СОЕДИНЕНИЕ
Десневая борозда - узкое щелевидное пространство между зубом и десной, располагающееся от края свободной десны до эпителия прикрепления. Глубина десневой борозды варьирует в пределах 0,5- 3,0 мм и составляет в среднем 1,8 мм. В десневой борозде содержится жидкость, которая выделяется через эпителий прикрепления и представляет собой физиологическую среду сложного состава. В жидкости содержатся десквамированные клетки эпителия борозды, лейкоциты, мигрировавшие в борозду сквозь эпителий прикрепления. За сутки в ротовую полость поступает 0,5-2,5 мл десневой жидкости.
В механизме образования десневой жидкости большое значение принадлежит морфологическим особенностям строения сосудов и эпителия десневой борозды. Концевые сосуды в этой области расположены под эпителием и параллельно ему, что создаёт условия для транссудации содержимого капилляров, включая даже некоторые белки, в ротовую полость.
Благодаря особенностям эпителия прикрепления, а именно широким межклеточным промежуткам и уменьшенному количеству десмосом, связывающих эпителиоциты, обеспечивается транспорт веществ через него в обоих направлениях. Многие вещества переносятся из крови в просвет десневой борозды. Таким путём транспортируются электролиты, иммуноглобулины, компоненты комплемента, белки, ферменты, антибактериальные вещества. В этих межклеточных пространствах выявляются многочисленные нейтрофильные гранулоциты, моноциты, которые мигрируют из десны в десневую борозду. В то же время из слюны и с поверхности слизистой оболочки осуществляется массивное поступление антигенов в ткани внутренней среды, что, возможно, необходимо для адекватной стимуляции функции иммунной системы. Таким образом, у людей со здоровым пародонтом десневая жидкость представляет собой транссудат сыворотки крови.
Количество десневой жидкости в норме невелико и зависит от времени суток (утром уменьшается, а вечером увеличивается), местоположения зуба, состояния пародонта. Появление патологических пародонтальных карманов (при воспалении пародонта) сопровождается увеличением количества десневой жидкости и изменением её состава. Не следует упрощенно рассматривать десневую жидкость как среду, через которую вещества выходят только в полость рта. Скорее это водная среда, окружающая зуб, которая определяет его амортизационные свойства в ответ на жевательную нагрузку, поэтому любой сдвиг в количестве и составе десневой жидкости может сказаться в дальнейшем на функции и подвижности зубных рядов.
Состав десневой жидкости
Десневая жидкость в различных соотношениях содержит элементы плазмы крови; межклеточную жидкость тканей десны и периодонта; лейкоциты; микроорганизмы и их метаболиты.
Минеральные вещества. Хотя установлено, что десневая жидкость образуется в основном из плазмы крови всё-таки её ионный состав несколько отличается от плазмы. Так, установлено, что количество ионов Na+ и K+ в десневой жидкости выше, чем в тканях десны и значительно ниже, чем в плазме крови. При воспалении пародонта в десневой жидкости может меняться соотношение ионов Na+ и K+, при этом может увеличиваться как количество Na+, так и K+. В целом же деструкция тканей пародонта чаще сопровождается ростом ионов K+. В десневой жидкости также определяются ионы Ca2+, PO43-, Mg2+, Zn2+, Sr2+, F-, Cl-. Интересно, что концентрация фтора в десневой жидкости и плазме крови одинакова и предполагается, что десневая жидкость является одним из источников фтора в полости рта. Ионы Ca2+ и Mg2+ в десневой жидкости вызывают адгезию микроорганизмов и осаждение гликопротеинов на поверхности эмали, что играет определённую роль в формировании зубного налёта.
Белки и ферменты десневой жидкости. Установлено, что белковый состав десневой жидкости и сыворотки крови одинаков. Количество общего белка в десневой жидкости составляет 61-68 г/л. Оно не меняется при развитии пародонтита и не зависит от степени тяжести воспаления и гигиены полости рта. В десневую жидкость из плазмы крови поступают альбумин и глобулины. Глобулиновая фракция в норме представлена ферментами, иммуноглобулинами и рядом других белков - компонентов системы комплемента и фибринолиза, лактоферрином и др.
Изменение количества IgG, а также появление IgМ и IgА, возрастание количества полиморфноядерных лейкоцитов с активацией системы комплемента следует рассматривать как часть системы клеточно-гуморального ответа в ответ на агрессивную микрофлору, появляющуюся в полости рта. Присутствующие все 9 компонентов системы комплемента играют важную роль в фагоцитозе, хемотаксисе и освобождении вазоактивных веществ.
Считается, что помимо участия в иммунном ответе, белки десневой жидкости участвуют в соединении эпителия десневого желобка с поверхностью зуба, образуя плёнку натяжения на соприкасающихся поверхностях. В формировании плёнки участвуют белки клеточной адгезии типа фибронектина, а также белок фибрин. Препятствуют образованию плотной фибриновой плёнки белки системы фибринолиза - плазмин, плазминоген и его активаторы.
В норме активность ферментов в десневой жидкости невелика. В десневую жидкость ферменты поступают из плазмы крови, клеточных элементов десны, волокон периодонта и смешанной слюны. В десневой жидкости определяется активность кислой и щелочной фосфатаз, гиалуронидазы, β-глюкуронидазы, арилсульфатазы, лизоцима, нитратредуктазы, малатдегидрогеназы, сукцинатдегидрогеназы, трансаминаз, ферментов гликолиза и др.
|
|||||||||
|
Последнее изменение этой страницы: 2021-05-12; просмотров: 194; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.220.178.207 (0.036 с.) |