Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Возбудитель коклюша и паракоклюша.
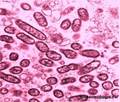
Коклюш — острая инфекционная болезнь, характеризующаяся поражением верхних дыхательных путей, приступами спазматического кашля; наблюдается преимущественно у детей. Возбудитель коклюша Bordetella pertussis Таксономия. Отдел Gracilicutes, род Bordetella,Вид- Bordetella pertussis (возбудитель коклюша),Bordetella parapertussis(возбудитель паракоклюша). Морфологические и тинкториальные свойства. В.pertussis — мелкая овоидная грамотрицательная палочка с закругленными концами. Спор и жгутиков не имеет, образует микрокапсулу, пили. Культуральные и биохимические свойства. Строгий аэроб. Оптимальная температура культивирования 37С. B.pertussis очень медленно растет только на специальных питательных средах, например на среде Борде — Жангу (картофельно-глицериновый агар с добавлением крови), образуя колонии, похожие на капельки ртути. Характерна R-S-трансформация. Расщепляют глк. и лактозу до кислоты без газа. Антигенная структура. О-антиген термостабильный продоспецифический. 14 поверхностных термолабильных капсульных К-антигенов. В.pertussis имеет 6 сероваров. Фактор 7 является общим для всех бордетелл. Для В.parapertussis специфический фактор 14. К – антигены выявляют в реакции агглютинации. Факторы патогенности. Термостабильный эндотоксин, вызывающий лихорадку; белковый токсин, обладающий антифагоцитарной активностью и стимулирующий лимфоцитоз; ферменты агрессии, повышающие сосудистую проницаемость, обладающие гистаминсенсибилизирующим действием, адгезивными свойствами и вызывающие гибель эпителиальных клеток. В адгезии бактерий также участвуют гемагглютинин, пили и белки наружной мембраны. Резистентность. Очень неустойчив во внешней среде, быстро разрушается под действием дезинфектантов и других факторов. Эпидемиология. Коклюш — антропонозная инфекция: источником заболевания являются больные люди и в очень незначительной степени бактерионосители. Заражение происходит через дыхательный тракт, путь передачи воздушно-капельный. Коклюш встречается повсеместно, очень контагиозен. Паракоклюш реже, эпиходический характер. Протекает легче. Патогенез. Неинвазивные микробы (не проникают внутрь клетки-мишени). Входными воротами инфекции являются верхние дыхательные пути. Здесь благодаря адгезивным факторам бордетеллы адсорбируются на ресничках эпителия, размножаются, выделяют токсины и ферменты агрессии. Развиваются воспаление, отек слизистой оболочки, при этом часть эпителиальных клеток погибает. В результате постоянного раздражения токсинами рецепторов дыхательных путей появляется кашель. В возникновении приступов кашля имеет значение и сенсибилизация организма к токсинам B.pertussis.
Клиника. Инкубационный период составляет 2—14 дней. В начале болезни появляются недомогание, невысокая температура тела, небольшой кашель, насморк. Позже начинаются приступы спазматического кашля, заканчивающиеся выделением мокроты. Таких приступов может быть 5—50 в сутки. Болезнь продолжается до 2 мес. Иммунитет. После перенесенной болезни иммунитет стойкий, сохраняется на протяжении всей жизни. Видоспецифический (антитела против В.pertussis не защищают от заболеваний, вызванных В.parapertussis. Микробиологическая диагностика. Материалом для исследования служит слизь из верхних дыхательных путей, используют метод «кашлевых пластинок» (во время приступа кашля ко рту ребенка подставляют чашку Петри с питательной средой). Основной метод диагностики — бактериологический. Позволяет отдифференцировать возбудителя коклюша от паракоклюша. Посев на плотные питательные среды с антибиотиками. Для идентификации возбудителя – реакция агглютинации на стекле с К-сыворотками. Для ускоренной диагностики применяют прямую РИФ со специфической флуоресцентной сывороткой и материалом из зева. Серологический метод – обнаружение IgG и IgA против феламентозного гемаггютинина и против токсина В.pertussis. Лечение. Антимикробные препараты – эритромицин, ампициллин (кроме пенициллина). При тяжелых формах коклюша применяют нормальный человеческий иммуноглобулин. Рекомендуются антигистаминные препараты, холодный свежий воздух. При легких формах заболевания достаточно пребывания на воздухе. Профилактика. АКДС. В ее состав входит убитая культура В. pertussis I фазы, коклюшный токсин, агглютиногены, капсульный антиген. Нормальный человеческий иммуноглобулин вводят неиммунизированным детям при контакте с больными для экстренной профилактики. Разрабатывается неклеточная вакцина с меньшими побочными эффектами, содержащая анатоксин, гемагглютинин, пертактин и антиген микроворсинок. Паракоклюш вызывает Bordetella parapertussis. Паракоклюш сходен с коклюшем, но протекает легче. Паракоклюш распространен повсеместно и составляет примерно 15 % от числа заболеваний с диагнозом коклюш. Перекрестный иммунитет при этих болезнях не возникает. Возбудитель паракоклюша можно отличить от B.pertussis по культуральным, биохимическим и антигенным свойствам.
Иммунопрофилактика паракоклюша не разработана!
Возбудитель туберкулеза. Туберкулез—хроническое заболевание человека, сопровождающееся поражением органов дыхания, лимфатических узлов, кишечника, костей и суставов, глаз, кожи, почек и мочевыводящих путей, половых органов, центральной нервной системы. Болезнь вызывается 3 видами микобактерий: Mycobacterium tuberculosis — человеческий вид, Mycobacterium bovis — бычий вид, Mycobacterium africanum — промежуточный вид. Таксономия. отдел Firmicutes, род Mycobacterium. Родовой признак — кислото, спирто- и щелочеустойчивость. Морфология, тинкториальные и культуральные свойства. Выраженный полиморфизм. Они имеют форму длинных, тонких (М.tuberculosis) или коротких, толстых (M.bovis), прямых или слегка изогнутых палочек с гомогенной или зернистой цитоплазмой; грамположительны, неподвижны, спор не образуют, имеют микрокапсулу. Для их выявления применяют окраску по Цилю—Нильсену. Микобактерии могут образовывать различные морфовары (L-формы бактерий), которые длительно персистируют в организме и индуцируют противотуберкулезный иммунитет. Возбудители туберкулеза характеризуются медленным ростом, требовательны к питательным средам. М.tuberculosis относятся к аэробам, глицеринзависимы. На жидких питательных средах дают рост в виде сухой пленки кремового цвета. При внутриклеточном развитии, а также при росте на жидких средах выявляется характерный корд-фактор, благодаря которому микобактерии растут в виде «жгутов». На плотных средах рост в виде кремового, сухого чешуйчатого налета с неровными краями (R-формы). По мере роста колонии приобретают бородавчатый вид. Под влиянием антибактериальных средств возбудители изменяют культуральные свойства, образуя гладкие колонии (S-формы). M.bovis —растут на средах медленнее, чем M.tuberculosis, пируватзависимы; на плотных питательных средах образуют мелкие шаровидные, серовато-белые колонии (S-формы). Ферментная активность. Высокая каталазная и пероксидазная активность. Каталаза термолабильна. М.tuberculosis в большом количестве синтезирует ниацин (никотиновая кислота), который накапливается в культуральной среде и определяется в пробе Конно. Химический состав: Основными химическими компонентами микобактерии являются белки, углеводы и липиды. Липиды (фосфатиды, корд-фактор, туберкулостеариновая кислота) - обусловливают устойчивость к кислотам, спиртам и щелочам, препятствуют фагоцитозу, нарушают проницаемость лизосом, вызывают развитие специфических гранулем, разрушают митохондрии клеток. Микобактерии индуцируют развитие реакции гиперчувствительности IV типа (туберкулин). Факторы патогенности: основные патогенные свойства обусловлены прямым или иммунологически опосредованным действием липидов и липидсодержащих структур. Антигенная структура: В ходе заболевания к антигенам образуются антипротеиновые, антифосфатидные и антиполисахаридные антитела, свидетельствующие об активности процесса. Резистентность. Наличие липидов - устойчивы к действию неблагоприятных факторов. Высушивание мало влияет. Погибают при кипячении.
Эпидемиология. Основной источник инфекции — человек, больной туберкулезом органов дыхания, выделяющий микробы в окружающую среду с мокротой. Основные пути передачи инфекции — воздушно-капельный и воздушно-пылевой. Патогенез и клиника. Возникновению заболевания способствуют различные иммунодефициты. Инкубационный период составляет от 3—8 нед. до 1 года и более. В развитии болезни выделяют первичный, диссеминированный и вторичный туберкулез, который является результатом эндогенной реактивации старых очагов. В зоне проникновения микобактерий возникает первичный туберкулезный комплекс, состоящий из воспалительного очага, пораженных регионарных лимфатических узлов и измененных лимфатических сосудов между ними. Диссеминация микробов может происходить бронхо-, лимфо- и гематогенно. В основе специфического воспаления при туберкулезе лежит реакция гиперчувствительности IV типа, что препятствует распространению микробов по организму. Различают 3 клинические формы: первичная туберкулезная интоксикация у детей и подростков, туберкулез органов дыхания, туберкулез других органов и систем. Основными симптомами легочного туберкулеза являются субфебрильная температура тела, кашель с мокротой, кровохарканье, одышка. Иммунитет. Противотуберкулезный иммунитет нестерильный инфекционный, обусловлен наличием в организме L-форм микобактерий. Микробиологическая диагностика. Диагностику проводят с помощью бактериоскопии, бактериологического исследования и постановки биологической пробы. Все методы направлены на обнаружение микобактерий в патологическом материале: мокроте, промывных водах бронхов, плевральной и церебральной жидкостях, кусочках тканей из органов. К обязательным методам обследования относится бактериоскопическое, бактериологическое исследование, биологическая проба, туберкулинодиагностика, основанная на определении повышенной чувствительности организма к туберкулину. Чаще для выявления инфицирования и аллергических реакций ставят внутрикожную пробу Манту с очищенным туберкулином в стандартном разведении. Для экспресс-диагностики туберкулеза применяют РИФ(реакция иммунофлюоресенции) и ПЦР(полимеразная цепная реакция). Для массового обследования населения, раннего выявления активных форм туберкулеза можно использовать ИФА(иммуноферментный анализ), направленный на обнаружение специфических антител.
Лечение. По степени эффективности противотуберкулезные препараты делят на группы: группа А — изониазид, рифампицин; группа В — пиразинамид, стрептомицин, флоримицин; группа С – ПАСК, тиоацетозон. При наличии сопутствующей микрофлоры и множественной лекарственной устойчивости микобактерий применяют фторхинолоны и альдозон. Профилактика. Специфическую профилактику проводят путем введения живой вакцины — BCG(БЦЖ), внутрикожно на 2—5-й день после рождения ребенка. Проводят последующие ревакцинации. Предварительно ставят пробу Манту для выявления туберкулиннегативных лиц, подлежащих ревакцинации. Возбудители сыпного тифа. ВОЗБУДИТЕЛИ РИКЕТСИОЗОВ
Лихорадка Ку. Зооантропоноз, с аэрогенным механизмом заражения, характеризуется лихорадкой, поражением дыхательной системы (пневмония). Таксономия и общая характеристика. Возбудитель — Coxiella burnetii. Имеет более мелкие, чем риккетсии, размеры, полиморфен; чаше в форме коккобацилл. Окрашивается в красный цвет при окраске по Здродовскому, по Романовскому. Внутриклеточный паразит. Хорошо размножается в клещах, культурах клеток. По структуре клеточной стенки отличается от риккетсий наличием (1 фаза) или отсутствием (II фаза) в оболочке структурного липополисахарида. Гемолитические свойства не установлены, бляшкообразование выражено. Размножается в фаголизосомах протоплазмы чувствительных клеток. Устойчив к факторам внешней среды, длительно сохраняется на предметах. Эпидемиология. Источник возбудителя - крупный и мелкий рогатый скот. Инфекция неконтагиозна, поддерживается за счет грызунов, с участием клещей. Инфекция у клещей передается потомству трансовариально. Заражение— аэрогенное — в результате вдыхания аэрозолей, содержащих возбудителя, или пероральное — при употреблении в пищу мясных и молочных продуктов больных животных. Клиника: Болезнь протекает в острой, подострой или хронической форме. Инкубационный период при острой форме 12 дней. Заболевание носит характер лихорадки с поражением дыхательной системы (пневмонии) и гепатолиенальным синдромом. Сыпь не характерна. Первичными клетками-мишенями для коксиелл служат гистиоциты и макрофаги, дополнительно — клетки эндотелиальной системы кровеносных сосудов. Микробиологическая диагностика: Особенности коксиелл, связанные с их фазовым состоянием, затрудняют лабораторную диагностику. Последняя осуществляется с применением в серологических реакциях (РСК, РНИФ, ИФА) антигенов I и II фаз коксиелл. Обнаружение у больного IgG антител к антигену 1 фазы в титре 1:800 подтверждает хроническую форму болезни. Лечение: Препаратами тетрациклинового (тетрациклин, доксициклин) и хинолонового ряда. Лечение хронических форм и осложнений требует длительного, комбинированного применения антибиотиков. Профилактика: Существует живая вакцина на основе штамма М-44 коксиелл Бернета, для вакцинации прежде всего с/х животных с целью уменьшения опасности выделения коксиелл в окружающую среду. Неспецифическая профилактика - эпидемиологический надзор за коксиеллезом. Возбудители хламидиозов. Таксономия: порядок Chlamydiales, семейство Chlamydaceae, род Chlamydia. Род представлен видами С.trachomatis, C.psittaci,C.pneumoniae. Болезни, вызываемые хламидиями, называют хламидиозами. Заболевания, вызываемые C. trachomatis u C. pneumoniae, — антропонозы. Орнитоз, возбудителем которого является С. psittaci, — зооантропонозная инфекция. Морфология хламидий: мелкие, грам «-» бактерии, шаровидной формы. Не образуют спор, нет жгутиков и капсулы. Клеточная стенка: 2-х слойная мембрана. Имеют гликолипиды. По Граму – красный цвет. Основной метод окраски – по Романовскому – Гимзе. 2 формы существования: элементарные тельца (неактивные инфекционные частицы, вне клетки); ретикулярные тельца (внутри клеток, вегетативная форма). Культивирование: Можно размножать только в живых клетках. В желточном мешке развивающихся куриных эмбрионов, организме чувствительных животных и в культуре клеток Ферментативная активность: небольшая. Ферментируют пировиноградную кислоту, синтезируют липиды. Не способны синтезировать высокоэнергетические соединения. Антигенная структура: Антигены трех типов: родоспецифический термостабильный липополисахарид (в клеточной стенке). Выявляют с помощью РСК; видоспецифический антиген белковой природы (в наружной мембране). Обнаруживают с помощью РИФ; вариантоспецифический антиген белковой природы. Факторы патогенности. С белками наружной мембраны хламидий связаны их адгезивные свойства. Эти адгезины обнаруживают только у элементарных телец. Хламидии образуют эндотоксин. У некоторых хламидий обнаружен белок теплового шока, способный вызывать аутоиммунные реакции. Резистентность. Высокая к различным факторам внешней среды. Устойчивы к низким температурам, высушиванию. Чувствительны к нагреванию. С. trachomatis - возбудитель заболеваний мочеполовой системы, глаз и респираторного тракта человека. Трахома — хроническое инфекционное заболевание, характеризующееся поражением конъюнктивы и роговицы глаз. Антропоноз. Передается контактно- бытовым путем. Патогенез: поражает слизистую оболочку глаз. Он проникает в эпителий конъюнктивы и роговицы, где размножается, разрушая клетки. Развивается фолликулярный кератоконъюнктивит. Диагностика: исследование соскоба с конъюнктивы. В пораженных клетках при окраске по Романовскому—Гимзе обнаруживают цитоплазматические включения фиолетового цвета, расположенные около ядра — тельца Провачека. Для выявления специфического хламидийного антигена в пораженных клетках применяют также РИФ и ИФА. Иногда прибегают к культивированию хламидий трахомы на куриных эмбрионах или культуре клеток. Лечение: антибиотики (тетрациклин) и иммуностимуляторы (интерферон). Профилактика: Неспецифическая. Урогенитальный хламидиоз — заболевание, передающееся половым путем. Это — острое/хроническое инфекционное заболевание, которое характеризуется преимущественным поражением мочеполового тракта. Заражение человека происходит через слизистые оболочки половых путей. Основной механизм заражения — контактный, путь передачи — половой. Иммунитет: клеточный, с сыворотке инфицированных – специфические антитела. После перенесенного заболевания - не формируется. Диагностика: При заболеваниях глаз применяют бактериоскопический метод — в соскобах с эпителия конъюнктивы выявляют внутриклеточные включения. Для выявления антигена хламидии в пораженных клетках применяют РИФ. При поражении мочеполового тракта может быть применен биологический метод, основанный на заражении исследуемым материалом (соскобы эпителия из уретры, влагалища) культуры клеток. Постановка РИФ, ИФА позволяют обнаружить антигены хламидии в исследуемом материале. Серологический метод - для обнаружения IgM против С. trachomatis при диагностике пневмонии новорожденных. Лечение. антибиотики, иммуномодуляторы, эубиотики. Профилактика. Только неспецифическая, соблюдение личной гигиены. Венерическая лимфогранулема — заболевание, передающееся половым путем, характеризуется поражением половых органов и регионарных лимфоузлов. Механизм заражения — контактный, путь передачи — половой. Иммунитет: стойкий, клеточный и гуморальный иммунитет. Диагностика: Материал для исследования - гной, биоптат из пораженных лимфоузлов, сыворотка крови. Бактериоскопический метод, биологический (культивирование в желточном мешке куриного эмбриона), серологический (РСК с парными сыворотками положительна) и аллергологический (внутрикожная проба с аллергеном хламидии) методы. Лечение. Антибиотики — макролиды и тетрациклины. Профилактика: Неспецифическая. С. pneumoniae - возбудитель респираторного хламидиоза, вызывает острые и хронические бронхиты и пневмонии. Антропоноз. Заражение – воздушно-капельным путем. Попадают в легкие через верхние дыхательные пути. Вызывают воспаление. Диагностика: постановка РСК для обнаружения специфических антител (серологический метод). При первичном заражении учитывают обнаружение IgM. Применяют также РИФ для обнаружения хламидийного антигена и ПЦР. Лечение: Проводят с помощью антибиотиков (тетрациклины и макролиды). Профилактика: Неспецифическая. С. psittaci - возбудитель орнитоза — острого инфекционного заболевания, которое характеризуется поражением легких, нервной системы и паренхиматозных органов (печени, селезенки) и интоксикацией. Зооантропоноз. Источники инфекции – птицы. Механизм заражения – аэрогенный, путь передачи – воздушно- капельный. Возбудитель – через слиз. оболочки дыхат. путей, в эпителий бронхов, альвеол, размножается, воспаление. Диагностика: Материал для исследования - кровь, мокрота больного, сыворотка крови для серологического исследования. Применяют биологический метод — культивирование хламидий в желточном мешке куриного эмбриона, в культуре клеток. Серологический метод. Применяют РСК, РПГА, ИФА, используя парные сыворотки крови больного. Внутрикожная аллергическая проба с орнитином. Лечение: антибиотики (тетрациклины, макролиды). Возбудители легионеллезов. Болезнь легионеров — группа инфекционных болезней, вызываемых Legionella pneumophila, характеризующихся поражением респираторного тракта, развитием тяжелых пневмоний и сопровождающихся нарушениями со стороны ЦНС и почек. Морфологические свойства: семейство Legionellaceae, род Legionella. Грамотрицательные палочки. Спор не образуют. Наличие внутренней и внешней мембран; полисахаридная капсула отсутствует; имеют внутриклеточные жировые вакуоли, а также множество рибосом. Нуклеоид диффузно распределен в цитоплазме. Геномная ДНК. Аэробы. Культуральные свойства: требовательны к условиям культивирования. Растут при определенном наборе аминокислот, ростовых факторов, рН среды и температуры на искусственных питательных средах. Являются факультативными внутриклеточными паразитами, поэтому растут в желточном мешке куриных эмбрионов, в культуре клеток животных. На плотной среде образуют характерные колонии с коричневым пигментом. Ферментативная активность: сложная система: набор протеолитических ферментов, эстераз, гликолитических ферментов. Антигенная структура: достаточно сложная, основными антигенами являются типо- и группоспецифические. По антигенам выделяют не менее 8 серогрупп.
Факторами патогенности являются термостабильный белково-полисахаридный эндотоксин, проявляющийся гемолитической активностью, и цитолизин, обладающий цитотоксическим, а также протеолитическим действием. Резистентность: устойчивы к действию физических и химических факторов. Чувствительны к антибиотикам (рифампицин, эритромицин). Патогенез и клиника. Входные ворота инфекции — дыхательные пути. Возбудитель вызывает пневмонию. При гибели бактерий высвобождается эндотоксин, который вызывает интоксикацию, обуславливает системное поражение с дыхательной и почечной недостаточностью. Выделяют три клинические формы: 1) болезнь легионеров, протекающую с тяжелой пневмонией; 2) лихорадка Понтиак — респираторное заболевание без пневмонии; 3) лихорадка Форт-Брагг — острое лихорадочное заболевание с экзантемой. Заболевание начинается остро, протекает с повышенной температурой, ознобом, головными болями, кашлем с мокротой. Эпидемиология: обитают в водоемах, системах водоснабжения. Иммунитет: выраженный клеточный характер, штаммоспецифичен. Микробиологическая диагностика: микробиологические и серологические исследования: обнаружение на 2е сутки антигенов в крови и в моче (в ИФА, РИА с помошью моноклональных антител), обнаружение через 1-3 недели антител в крови (ИФА). Применяют генодиагностику (ПЦР), а также выявление возбудителя в мокроте, слизи, биоптатах. Лечение: Антибиотики: (эритромицин + рифампицин). Фторхинолоны. Профилактика. Специфической нет. Неспецифическая – сан.-гиг. профилактика. Возбудитель сифилиса. ВОЗБУДИТЕЛЬ СИФИЛИСА
Возбудители лептоспирозов. Лептоспироз – острое природно-очаговое инфекционное заболевание, характеризующееся интоксикацией, волнообразной лихорадкой, поражением кровеносных капилляров, почек, печени, ЦНС, сопровождающееся иногда желтухой, чаще – гемморагическим синдромом. Таксономия: Порядок: Spirochaetales Семейство: Spirochaetaceae Род: Leptospira Виды: L.interrogans (патогенные для человека и животных) L.biflexa (сапрофитные). Морфология. Тонкие извитые нити (leptos – тонкий, нежный, spira – спираль), размеры 7-15х0,07-0,014 мкм, с 12-18 мелкими первичными завитками, имеет вторичные завитки на концах, придающие им S- или С – образную форму. Встречаются и бескрючковые лептоспиры, обладающие пониженной вирулентностью. Первичные завитки тесно сжаты, при обычном увеличении не различимы (видны в электронном микроскопе). Спор, капсул не имеют. Очень подвижны (поступательные, сгибательные, вращательные, ротационные, змеевидные, волнообразные движения). Могут быть неподвижны в виде веревки. Тинкториальные свойства. Плохо окрашиваются анилиновыми красителями. Грамотрицательные. По Романовскому-Гимзе окрашиваются в розовый цвет, при импрегнации серебром по Морозову - коричневые или черные. Культуральные свойства. Для культивирования используют жидкие среды с добавлением кроличьей сыворотки (водно-сывороточная сред Уленгута, фосфатно-сывороточная среда) или полужидкие среды с гемолизированной кроличьей кровью, оптим. рН 7,2-7,4. Отметить, что очень чувствительны к изменению рН, требуют повышенной влажности сред (гидрофилы). Условия культивирования:
На плотных и полужидких питательных средах растут в нескольких мм от поверхности в виде плоских дисков. При росте в жидких питательных средах визуального изменения не вызывает. О результатах роста судят по данным микроскопии в темном поле – их подвижности. Биохимические свойства: малоактивны, у патогенных штаммов имеются цитохромные энзимы, каталаза, пероксидаза, липаза. Антигенная структура: сложная, по химическому составу выделяют полисахаридные, липидные, полипептидные антигены. Различают родовые. видовые и вариантноспецифические антигены. Вариантноспецифические – поверхностные, ЛПС. Известны более 200 сероваров, объединенных в 38 серогруппы (более 100 сероваров патогенны для человека. Факторы патогенности. Изучены недостаточно. Отметить, что обнаружены эндотоксино- и экзотоксиноподобные вещества:
Резистентность: относительно устойчивые. В воде открытых водоемов сохраняются долго (от 5-10 дней до 1 мнс.), в сырой почве 270 дней, в замороженном состоянии переживают месяцы, а при быстром замораживании (-70°C) – годы. Отметить, что на длительность сохранения в воде решающее значение оказывают рН среды. Со снижением рН длительность выживания уменьшается. Чувствительны: к нагреванию (погибают через 30 мин. при 56-60°C, 10 с – 70 °C); к высушиванию (в высушенной почве через 30 мин. теряют подвижность, через 3 часа – способность к размножению, в заболоченной почве – 200 час.); к дез. растворам (быстро погибают под воздействием хлорсодержащих растворов); к УФО; к антибиотикам: пенициллину, тетрациклину, левомицетину. Выживаемость в пищевых продуктах различна: моментально гибнут на поверхности сахара; на масле выживают 20 часов, на хлебе, печенье – 1 час; на поверхности сырых продуктов – от 30 мин. до 13 суток; 2-х часовая варка мяса или посол надежно освобождают его от лептоспир. Эпидемиология:
а) основной – через воду (употребление для питья, купания), 75-98 % случаев. б) алиментарный (чаще мясо и молоко). в) контактный (при уходе за больными животными, забое, разделке туш). Отметить, что в постановке диагноза играет роль выяснение профессии пациента: заболевают чаще лица, работающие в животноводстве, мясокомбинатах, пастухи, ветеринары. В последнее время повысилась заболеваемость и носительство у собак. Характерна весенне-летняя сезонность (покосные вспышки). Входные ворота: поврежденная кожа (достат
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-02-07; просмотров: 135; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.223.32.230 (0.07 с.) |