
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Очерёдность прорезывания зубов
Рис. 14 Иммунная система Первый иммунный кризис по времени совпадает с периодом новорожденности, когда организм впервые встречается с огромным количеством чужеродных антигенов. Лимфоидная ткань, клетки, ответственные за механизмы неспецифической реактивности, получают колоссальный стимул для развития уже в первые часы. Разнообразная микрофлора активно заселяет желудочно-кишечный тракт, дыхательные пути, кожу, при этом на организм обрушивается множество антигенов. В силу несостоятельности иммунной системы ребенка раннего возраста основные защитные функции выполняют пассивно приобретенные материнские антитела. В целом для новорожденных характерна низкая резистентность по отношению к различным бактериям. В этот период отмечается опасная тенденция генерализации гнойно-воспалительных инфекций с переходом в сепсис. Второй критический период в иммунном статусе ребенка приходится на возраст 3-6 мес. • Он характеризуется постепенным ослаблением пассивного гуморального иммунитета из-за уменьшения концентрации материнских иммуноглобулинов, полученных еще в эмбриональном периоде. • Полное исчезновение молекул материнских антител происходит значительно позднее. В это время на фоне сокращения запаса материнских антител и преобладания супрессорной реакции иммунной системы младенца могут проявляться скрытые до сих пор признаки врожденных иммунодефицитов, нередко развивается ранняя иммунопатология в виде пищевой аллергии. Дыхательная система. •
Слизистая оболочка дыхательных путей (полость носа, глотка, гортань, трахея, бронхи) тонкая и легко ранимая, богата капиллярами, рыхлой клетчаткой. Все эти особенности способствуют развитию выраженного отечно-воспалительного процесса при заболевании дыхательных путей. Риск инфекционных процессов органов дыхания у детей выше не только благодаря хорошо развитому кровоснабжению, но и сниженной продукции иммуноглобулина А. В дыхательных путях и легких детей недостаточное количество эластической ткани, мало вырабатывается сурфактанта (вещество, препятствующее спадению альвеол на выдохе), что увеличивает вероятность спадения легкого и нарушения проходимости дыхательных путей при их заболевании. Одно из распространенных осложнений пневмонии у детей раннего возраста – ателектаз. Хрящевой каркас нижних отделов дыхательных путей мягкий и податливый, что тоже может способствовать нарушению их проходимости.
Носовые ходы ребенка узкие и при отеке слизистой вследствие воспаления (насморк) носовое дыхание становится невозможным. Для ребенка раннего возраста эта проблема не только засыпания (сна), но и кормления, т.к. сосание в этом случае вызывает значительные затруднения. Дети до года не умеют дышать ртом, и при заложенности носа может развиться одышка. Придаточные пазухи носа к рождению ребенка не сформированы и синуиты редко встречаются у детей до 2-3 лет. Пещеристая ткань подслизистой оболочки носа так же развита недостаточно, чем и объясняются редкие носовые кровотечения у детей до 7 лет. Слезно-носовой проток широкий, что способствует проникновению инфекции из носа в коньюктивальный мешок. К моменту рождения небные миндалины у детей недостаточно развиты и до 1 года исключительно редко развиваются ангины. Зато в возрасте 3-4 лет у детей наблюдается физиологическая гипертрофия носоглоточных миндалин, что при развитии воспалительных процессов носоглотки всегда приводит к стойкому нарушению носового дыхания. Евстахиева труба у детей раннего возраста короткая, широкая и расположена более горизонтально, что объясняет частое развитие отитов, как осложнений ринофарингитов. Надгортанник у новорожденного мягкий, легко сгибается, что может быть причиной появления шумного (стридорозного) дыхания. Гортань у детей дошкольного возраста имеет воронкообразную форму и значительно уже по диаметру, чем у взрослого. Узость просвета гортани, легко возникающий и ярко выраженный отек подслизистого пространства при воспалительных процессах гортани, спазм гладкой мускулатуры из-за обилия нервных окончаний могут привести к осложнению ларингита, встречающемуся только у дошкольников – стенозу гортани (острый стенозирующий ларинготрахеит).
Трахея очень подвижна, хрящи мягкие, что очень затрудняет ее интубацию. Бронхи узкие, их хрящи так же мягкие и податливые. У новорожденного угол отхождения бронхов одинаков, но с возрастом правый угол становится больше и инородные тела дыхательных путей чаще попадают в правый бронх. У новорожденного и детей раннего возраста плохо развит кашлевой рефлекс, механизмы самоочищения бронхов (движения мерцательного эпителия), что способствует развитию воспалительных процессов. В мелких бронхах легко развивается спазм в ответ на различного рода раздражения, что увеличивает риск развития обструкции бронхов и бронхиальной астмы, как осложнения бронхита и пневмонии. Ткань легкого полнокровна (богата сосудами и водой), содержит мало эластических волокон (маловоздушна). Эта особенность способствует возникновению эмфиземы, отека легкого, ателектаза (спадение доли лёгкого). Ателектазы чаще возникают в задненижних отделах легких из-за их слабой вентиляции. Диафрагма расположена высоко, что при развитии условий, затрудняющих ее движение (метеоризм) приводит к ухудшению вентиляции легких.
Потребность растущего организма ребенка в кислороде огромна, а легочный объем очень мал (у новорожденного объем легких составляет всего 0,5 л). Приходиться компенсировать учащением дыхания. У новорожденного частота дыхательных движений составляет 40-60 в минуту, в 1 год – 35, в 4 лет – около 25, в 8 лет 20. а после 10 лет – как у взрослого – 16-18. Дыхание новорожденного имеет поверхностный характер, продолжительность вдоха почти равна выдоху (пуэрильное дыхание), часто встречается дыхательная аритмия (неправильное чередование пауз между вдохом и выдохом), иногда развивается дыхательное апноэ. Это связано с несовершенством функции дыхательного центра продолговатого мозга. Новорожденный дышит животом, в раннем возрасте преобладает смешанный тип дыхания (грудо-брюшной), в периоде полового созревания у мальчиков устанавливается брюшной, а у девочек грудной тип дыхания. Сердечно-сосудистая система Cердце новорожденного относительно велико и располагается горизонтально. Границы сердца у детей раннего возраста шире, чем у взрослого. Только к 2-3 годам оно принимает косое положение. Толщина стенок левого и правого желудочка одинакова, поэтому электрическая ось сердца на ЭКГ не имеет отклонения. Стенки желудочков сердца тонкие, легко растяжимые. У детей первых месяцев жизни сохраняются сообщения между правыми и левыми отделами сердца: овальное отверстие, артериальный проток, что приводит к смешиванию артериальной крови с венозной и проявляет себя в частом развитии дыхательной и сердечно-сосудистой недостаточности, наличии сердечных шумов (см. рисунок 16).
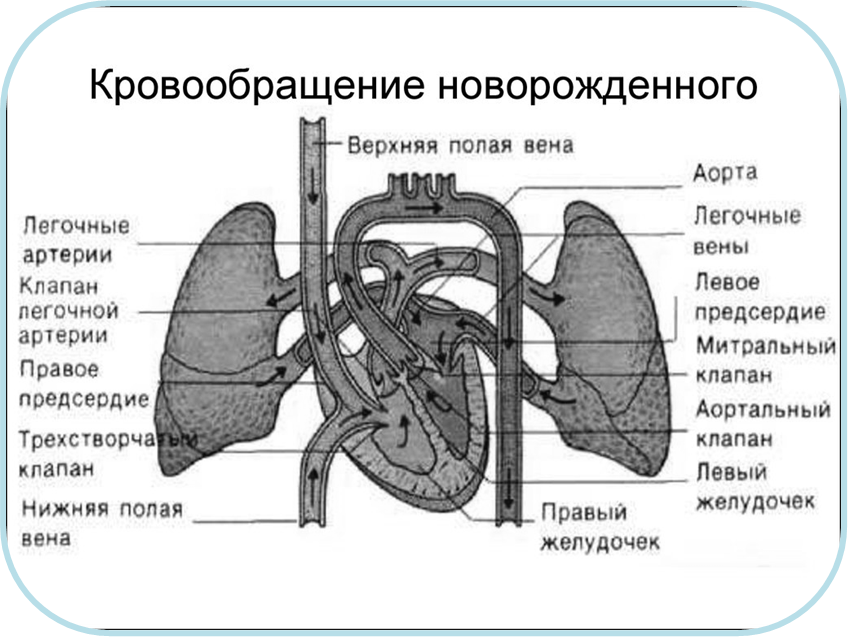 Повышенные потребности тканей ребенка в кислороде и питательных веществах удовлетворяются не за счет большего систолического объема, а за счет увеличения числа сердечных сокращений. Повышенные потребности тканей ребенка в кислороде и питательных веществах удовлетворяются не за счет большего систолического объема, а за счет увеличения числа сердечных сокращений.
Частота сердечных сокращений новорожденного составляет 140-160 ударов в минуту, · к 1 году – 120, · к 3 годам – 110, · к 5 годам – 100, · к 10 годам – 90, · а затем как у взрослого – 60-80. Пульс у детей отличается большой лабильностью: плач, физическое напряжение вызывают тахикардию. Для него так же характерна дыхательная аритмия: на вдохе он учащается, а на выдохе урежается. Работоспособность детского сердца более высокая, чем у взрослого.
Сосуды у детей раннего возраста относительно широкие, диаметр вен приблизительно равен просвету артерий. Стенки сосудов мягкие, их проницаемость выше, чем у взрослых. Эта особенность наряду с обилием капилляров предрасполагают к застою крови, что может приводить к развитию заболеваний (пневмония, остеомиелит). У детей большая скорость кровотока (12 секунд против 22 у взрослых), что связано как с высокой частотой сердечных сокращений, так и небольшой длиной сосудистого русла. Артериальное давление у детей более низкое, чем у взрослых. Примерный уровень максимального (систолического) давления у детей до 1 года можно рассчитать по формуле: 70+n, где n – число месяцев, у детей старше года по формуле: 80+2n, где n – число лет. Диастолическое (нижнее) давление обычно составляет 2/3 – 1/2 от систолического.
|
|||||||||
|
Последнее изменение этой страницы: 2021-02-07; просмотров: 87; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.217.182.45 (0.008 с.) |





