
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Профилактика осложнений при использовании ЛМ
Повреждение ротоглоточных структур можно избежать при следующих условиях. 1. Точно соблюдать стандартную методику установки ЛМ. Это предполагает минимальный контакт с передними ротоглоточными структурами; сгибание шеи и разгибание головы способствуют смещению голосового аппарата кпереди; полное сдувание манжеты значительно уменьшает объём части ЛМ, вводимой в ротоглотку; использование указательного пальца в качестве направляющего проводника и давления на заднеглоточный отдел при установке ЛМ гарантируют её опускание по задней части ротоглоточного пространства; отсутствие этапа поворота ЛМ во время процедуры установки способствует устранению причин к возникновению ротации ЛМ и повреждения голосового аппарата.
-114-
2. Выбор оптимального размера ЛМ. Это обеспечивает герметичное соединение ЛМ с дыхательными путями при более низком прессорном воздействии на ротоглоточные структуры. 3. Время для установки ЛМ (после достижения достаточной глубины наркоза).
Предотвращение возникновения нежелательных ответных гортанно-глоточных и других рефлексов возможно при выполнении требований в вышеописанных пунктах 1, 2, 3. Но поскольку степень выраженности ответных реакций с различными воздуховодами общепринято ассоциируется с периодами поверхностного уровня анестезии, то вопрос о глубине анестезии имеет приоритетное значение, так как от этого зависят выраженность ответных реакций и безопасность дальнейшего функционирования ЛМ. Для оптимизации методики вводного наркоза мононаркоз диприваном или барбитуратами можно заменить сочетанием дипривана или барбитуратов с бензодиазепинами, мышечными релаксантами.
Предотвращение регургитации и аспирации достигается с помощью герметизации дыхательного контура и комплекса профилактических мер аспирационного синдрома.
Поддержание оптимального давления в манжете ЛМ способствует герметизации ЛМ с дыхательными путями, адекватному давлению манжеты на слизистую оболочку глотки и защите дыхательных путей от содержимого желудка и ротоглотки. Для профилактики избыточного раздувания манжеты её объём заполняют идентичной газонаркотической смесью при проведении анестезии с закисью азота; проводят постоянное наблюдение за давлением внутри манжеты ЛМ (оптимально 60-100 мм водн. ст.). При отсутствии же мониторинга рекомендуют периодически выводить из манжеты ЛМ 1-2 мл воздуха, если наркоз с использованием закиси азота продолжается более часа.
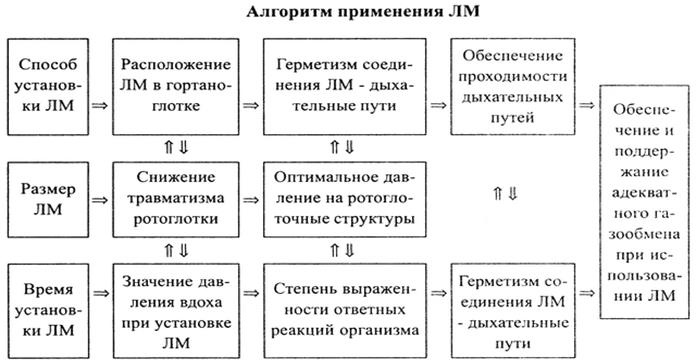
На основании опыта выполнения 388 анестезий Е.Л. Долбнева (1999) предлагает следующий алгоритм работы с ЛМ:
-115-
Бронхолёгочные осложнения
Частота осложнений, связанных с дыхательной недостаточностью, по-прежнему остаётся высокой и зависит от ряда причин: дислокации тканей, развития воспалительного процесса в послеоперационном периоде, угнетения кашлевого рефлекса, бронхолёгочных осложнений и др. (Столяренко П.Ю., 1980; Грицук С.Ф., 1998). Многообразные нарушения трахеобронхиальной проходимости у пациентов связаны с имеющимися заболеваниями и выражаются в нарушении эвакуации секрета, гиповентиляции из-за боли, остаточного действия наркотических анальгетиков и миорелаксантов, нарушения центральной регуляции дыхания при отёке мозга. Часто у пациентов после операции наблюдаются комбинации таких нарушений.
Пневмония – одно из наиболее частых и тяжёлых послеоперационных бронхолёгочных осложнений. По нашим данным, пневмония составляет 74,8% от всех бронхолёгочных осложнений у умерших.
В патогенезе послеоперационных пневмоний играют роль три основных механизма: инфекция, общее состояние организма (его реактивность) и рефлекторные, структурные и функциональные нарушения в самом аппарате дыхания. Основным инфекционным агентом является, в
-116-
большинстве случаев, бактериальная флора, вегетирующая в дыхательных путях в условиях нормы или поступающая извне (из полости рта, носоглотки, ран челюстно-лицевой области, госпитальная инфекция).
В последние годы в реанимационной практике всё большее значение имеет продлённая ИВЛ, значительно расширены показания к ней как к средству профилактики и лечения дыхательной недостаточности. При этом одним из наиболее частых и серьёзных осложнений в процессе продлённой ИВЛ является инфицирование трахеобронхиального дерева и развитие пневмоний, получивших название "нозокомиальных" (Боровик А.В., Руднов В.А., 1996). Англоязычные авторы, подчёркивая значение продлённой ИВЛ как фактора риска возникновения пневмоний, используют для их обозначения термин "Veantilator - associated pneumonia" (VAP). Пациенты с нозокомиальной инфекцией бронхолёгочной системы занимают первое место по количеству летальных исходов среди больных с госпитальной инфекцией другой локализации (Gardner P. et al., Wenzel R.P. et al., Mandell L. et al., 1983-1993).
Особенности нозокомиальной инфекции заключаются в следующем: - развивается при повреждениях защитных механизмов; - очень часто возникает на фоне предшествующей антибактериальной терапии различной длительности; - возбудители нозокомиальной инфекции – инфекционные агенты, не вызывающие заболеваний у здоровых людей; - причина нозокомиальной инфекции – микроорганизмы, входящие в состав собственной микрофлоры пациента.
Ведущую роль в развитии нозокомиальной инфекции обусловливает неспорообразующая грамотрицательная флора желудочно-кишечного тракта конкретного больного.
На основании литературных данных и собственных наблюдений можно выделить факторы, предрасполагающие к транслокации флоры и возникновению нозокомиаль-ной пневмонии: 1) интубация и реинтубация трахеи: - введённая трубка нарушает барьерные функции гортани и голосовых связок; - происходит прямое механическое повреждение слизистой оболочки с последующей колонизацией в этой области;
-117-
- исключение из "дыхательного контура" рото- и носоглотки нарушает кондиционирование вдуваемой смеси с повреждением слизистой; - плохо обработанная трубка является источником инфекции. 2) наличие трахеостомы: - несмотря на строгое соблюдение асептики, все трахеостомические раны инфицируются (контаминация из ран челюстно-лицевой области при флегмонах, перманентная аспирация содержимого ротоглотки вследствие нарушения замыкательной функции надгортанника и механизма кашля); - уже через 2-3 дня флора приобретает особую вирулентность. 3) наличие назогастрального зонда; 4) частые бронхоскопии без соблюдения асептики, а также удаление содержимого ротоглотки и трахеобронхиального дерева одним катетером. 5) угнетение глоточного и гортанного рефлексов. Иногда отмечаются гематогенный путь распространения инфекции и эмболия.
Воспалительная реакция является ответом на сочетанное влияние бактерий и местных лёгочных предпневмонических изменений (ателектазы, кровоизлияния и др.). Эта реакция зависит от общего состояния организма. Сопровождающие оперативное вмешательство в челюстно-лицевой области наркоз, боль, кровопотеря, продукты распада белков, психическая депрессия, нарушения питания угнетают защитные функции организма пожилого пациента, снижают его реактивность и, тем самым, влияют на характер патологических изменений в лёгких.
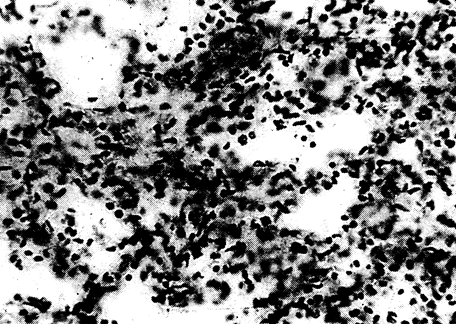
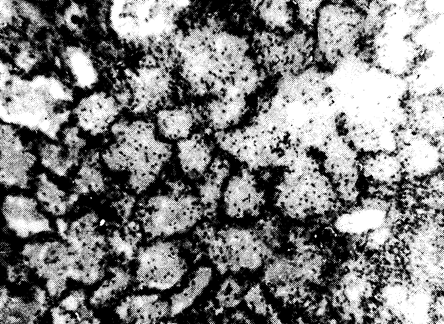
Важную роль в развитии патологических процессов играют и местные изменения в лёгких. К ним относятся очаги ателектаза, гиперемии, кровоизлияний, некрозов (рис. 20, 21), усиление бронхиальной секреции, инфаркты в зависимости от величины попадающих в лёгочные сосуды эмболов; функциональные изменения: поверхностное дыхание, обусловливающее уменьшение воздушности лёгкого вплоть до полной безвоздушности его отдельных участков разного объёма. Сужение бронхов в результате спазма их гладкой мускулатуры и набухание слизистой оболочки часто сочетается с подавлением кашлевого рефлекса из-за медикаментозных воздействий (наркотические анальгетики и другие препараты для наркоза), болевого фактора, нарушения проходимости и эва-
-118-
Рис. 20. Больной П-ин И.Н., 62 лет. Микрофотограмма. Спазм бронхиол. Ателектаз лёгкого. Обширная инфильтрация межальвеолярных перегородок нейтрофилами, макрофагами и гистиоцитами. Просвет большинства альвеол заполнен инфильтратом. ×200. Окраска гематоксилином и эозином*
Рис. 21. Больная К-ая В.А., 78 лет. Микрофотограмма. Участок ателектаза лёгкого. Стенки альвеол отёчные, с обширной инфильтрацией нейтрофильными лейкоцитами, макрофагами и отчасти лимфоплазмоцитарными элементами. ×400. Окраска гематоксилином и эозином ---------------------- * Консультация по микрофотограммам получена у доцента кафедры патологической анатомии СамГМУ В.М. Русакова.
-119- куаторной функции бронхов. Следует иметь в виду также изменения лёгочного кровообращения с развитием гипостатических явлений. Большая часть местных изменений в системе органов дыхания развивается рефлекторно под влиянием экзо- и эндогенных раздражений со стороны операционного поля, при одновременном воздействии и других патогенетических факторов (аспирация, основное, сопутствую-щие заболевания, возрастные изменения).
Клиническая картина послеоперационной пневмонии в наших наблюдениях была различной и в значительной степени зависела от патогенетических особенностей. В большинстве случаев пневмонии были двусторонними (94%). Абсцедирующая пневмония выявлена при патолого-анатомическом исследовании у 14 умерших, аспирационная – у 10, септическая – у 9, гипостатическая – у 7.
У 10 умерших, которым была диагностирована аспирационная пневмония и у 8 с абсцедирующей пневмонией, при жизни нами была проведена проба на аспирацию, которая у всех оказалась положительной.
Таким образом, можно сделать вывод, что аспирация имеет значение в возникновении не только аспирационной пневмонии. Следует оговориться, что трудно провести грань между отдельными нозологическими формами пневмонии. Обычно патологоанатом ставит диагноз "аспирационная пневмония" при явном клиническом подтверждении аспирации (синдром Мендельсона). К ранее описанным выпискам из историй болезни в подтверждение сказанного приводим ещё несколько.
Больной Б-ов Х.Г., 68 лет. Поступил в стоматологическое отделение 2.03.96 г. Клинический диагноз "Одонтогенная гнилостно-некротическая флегмона дна полости рта, околоушно-жевательной области слева, окологлоточных, крыловидно-нижнечелюстных пространств слева и справа, переднебоковой поверхности шеи". Сопутствующие заболевания: ИБС, атеросклеротический кардиосклероз. Хронический бронхит. 2.03.96 г. операция: трахеостомия, под местной анестезией. Вскрытие флегмоны, ревизия органов средостения под эндотрахеальным наркозом через трахеостому. На 2-е сутки проба на аспирацию была положительной: после введения в рот метиленового синего при кашле через трахеостомическую канюлю выделялась мокрота, окрашенная в
-120-
синий цвет. Послеоперационный период протекал неблагоприятно. Распространение гнилосто-некротического воспаления на стенку внутренней яремной вены привело к кровотечению, по поводу которого 21.03.96 г. сделана операция по перевязке внутренней яремной вены. Несмотря на массивную антибактериальную терапию, после которой гнойно-некротическое воспаление стало разрешаться, развилась двусторонняя верхнедолевая очаговая сливная, а справа и абсцедирующая пневмония. Массивная интоксикация и нарастающая дыхательная недостаточность способствовали развитию отёка лёгких, отёка мозга, вклинению мозга в большое затылочное отверстие, что явилось непосредственной причиной смерти больного на 22-е сутки после госпитализации. Клинический и патолого-анатомический диагнозы совпали.
Рис. 22. Больной Б-ов Х.Г., 68 лет. Микрофотограмма. Участок острой бронхопневмонии. Просвет бронха заполнен гнойными элементами. Стенки бронха отёчные, инфильтрированы нейтрофилами, макрофагами. Вокруг бронха воспалительный инфильтрат, состоящий из макрофагов, лимфоидно-гистиоцитарных клеток. В инфильтрате видны микробные колонии. ×200. Окраска гематоксилином и эозином
Патолого-анатомическое описание органов дыхания. В грудной полости справа обнаружено 500, слева 700 мл прозрачной жидкости. Лёгкие спадаются плохо. Нижние доли тестоватые, поджаты к корню, на разрезе они тёмно-вишневого цвета, торчат "перьями" поперечно-
-121-
срезанные бронхи и сосуды. Верхние доли с участками уплотнения справа и слева. Справа, на фоне сливающихся зернистого вида очагов видны участки некроза с намечающейся границей (не сформированной капсулой) от сохранённой ткани лёгкого. Слева очаги серо-коричневого цвета от 1-2 см в диаметре с зернистой поверхностью сливаются, образуя участки в 5-10 см с кровоизлияниями, с поверхности стекает мутная жидкость. В просвете бронхов определяется геморрагическая и слизисто-гнойная мокрота в большом количестве. Микрофотограмма представлена на рис. 22.
Больная Т-ва К.И., 64 года. Поступила в стоматологическое отделение 15.01.1993 г. Клинический диагноз "Острый гнойный паротит, осложнённый флегмоной околоушно-жевателъной, щёчной, поднижнечелюстной области слева". Сопутствующие заболевания: Хронический диффузный бронхит с астматическим компонентом. Эмфизема лёгких. Гипертоническая болезнь. ИБС Атеросклероз сосудов головного мозга, сердца, аорты. Хронический калькулёзный холецистит. Депрессивно-ипохондрическое состояние.
Доставлена в клинику из психиатрической больницы. 15.01.93 г. выполнена операция по вскрытию флегмоны. Обезболивание комбинированное: масочный наркоз закисью азота с кислородом (1:1) + местная анестезия 0,5% раствором новокаина. На 2-е сутки рентгеноконтрастная проба на аспирацию оказалась положительной. Послеоперационный период протекал неблагоприятно. На 4-е сутки после операции на фоне нарастающей дыхательной и сердечно-сосудистой недостаточности констатирована смерть. Причина смерти – обширные гнойные осложнения на фоне двусторонней пневмонии.
Осложнения: глубокая флегмона шеи, языка, окологлоточного пространства, задний медиастинит. Двусторонняя гипостатическая пневмония. Бактериологическое исследование гноя из раны и очага воспаления в лёгких 25.01.93 г. – S. aureus. Микрофотограмма бронха представлена на рис. 23.
-122-
Рис. 23. Больная Т-ва К.И., 64 года. Микрофотограмма. Просвет бронха содержит остатки пищевых масс. В пищевых массах микробные колонии. Эпителий бронха слущен. Стенка бронха спазмирована, полнокровна, отечна. ×400. Окраска гематоксилином и эозином
Больной С-ев А.А., 68 лет. Поступил в стоматологическое отделение 12.05.95 г. Клинический диагноз "Одонтогенная гнилостно-некротическая флегмона дна полости рта и корня языка". Сопутствующие заболевания: ИБС. Стенокардия напряжения. Хронический бронхит. Пневмосклероз. 12.05.95 г. операция: нижняя трахеостомия под местной анестезией. Вскрытие флегмоны дна полости рта, корня языка. Обезболивание – эндотрахеальный наркоз через трахеостому. Послеоперационный период протекал неблагоприятно. Проба на аспирацию с метиленовым синим положительная. Несмотря на оперативное и медикаментозное лечение гнилостно-некротический процесс прогрессировал, распространился в средостение. 13.05.95 г. выполнена операция по вскрытию флегмоны окологлоточного пространства, шеи, дренирование верхнезаднего средостения. Развились двусторонний гнойно-фибринозный перикардит, двусторонняя нижнедолевая пневмония, отёк лёгких, мозга и мозговых оболочек. Из патолого-анатомического описания органов дыхания. В грудной полости справа обнаружено около 10 мл мутной с нитями фибрина жидкости, обильные гнойно-фибринозные наложения на плевре, осо-
-123-
бенно у корня лёгкого. Слева в грудной полости плевра тусклая с гнойно-фибринозными наложениями. Лёгкие спадаются удовлетворительно. Передневерхние отделы верхних долей розового цвета, воздушные. Задненижние отделы тёмно-вишнёвого цвета, мало воздушные, в нижних долях с обеих сторон определяются очаги до 1,5 см в диаметре более плотные, серо-красного цвета. Слизистая оболочка трахеи и бронхов тусклая, синюшная, в просвете слизисто-гнойная мокрота. Бронхи зияют. На разрезе стенка плотная. С поверхности разреза стекает пенистая жидкость. Гистологическое исследование лёгких представлено на микрофотограмме (рис. 24). Краткая выписка из протокола патолого-анатомического исследования № 92 от 30.08.95 г.
Рис. 24. Больной С-ев А.А., 68 лет. Микрофотограмма. Ателектаз лёгкого. Отёк лёгкого. Стенки альвеол инфильтрированы лимфоцитами и гистиоцитами. ×200. Окраска гематоксилином и эозином
Больной С-ов В.А., 68 лет. Клинический диагноз "Гнилостно-некротическая флегмона дна полости рта". Сопутствующий диагноз "Атеросклероз аорты, коронарных артерий. Атеросклеротический кардиосклероз. Хронический пиелонефрит в стадии обострения". Осложнения заболевания: Гнойный медиастинит. Двусторонняя крупноочаговая сливная пневмония.
-124-
Патолого-анатомический эпикриз. Смерть больного С-ва В.А., 68 лет, страдавшего гнилостно-некротической флегмоной дна полости рта, корня языка, гнойным медиастинитом, циррозом печени, наступила от двусторонней сливной пневмонии. Лёгкое – стенки альвеол утолщены, инфильтрированы палочкоядерными лейкоцитами. Стенки бронхиол также инфильтрированы гноем. Отмечаются небольшие очаги некроза. Лимфоузлы с очагами гиперплазии, малокровны. Данные гистологического исследования представлены на микрофотограмме (рис.25).
Рис. 25. Больной С-ов В.А., 68 лет. Микрофотограмма. Ателектаз лёгкого. Просвет альвеол спавшийся. Стенки полнокровные. Отмечается небольшой отёк лёгкого с клетками слущенного альвеолярного эпителия. ×200. Окраска гематоксилином и эозином
Больной С-ев Ф.И.у 70 лет. Поступил 13.09.94 г. Умер 25.09.94 г. Клинический диагноз "Гнилостно-некротическая флегмона поднижнечелюстной, щёчной области, боковой поверхности шеи слева". Осложнения: сепсис, двусторонняя полисегментарная пневмония (левосторонняя нижнедолевая абсцедирующая). Смерть наступила от септической интоксикации, развившейся на фоне лобарной абсцедирующей пневмонии, которая клинически выявлена только на секции.
-125-
Больной Н-ов И.Г., 64 лет. Поступил 4.03.74 г. Умер 28.03.74 г. Клинический диагноз "С- r нижней челюсти. Состояние после операции Ванаха и лучевой терапии по поводу с- r нижней губы ". Сопутствующие заболевания: Хронический бронхит, эмфизема лёгких. Атеросклероз аорты, коронарных артерий. Атеросклеротический кардиосклероз. НПА. 21.03.74 г. выполнены трахеостомия под местной анестезией, сегментарная резекция нижней челюсти под эндотрахеалъным наркозом. В первые сутки после операции проба на аспирацию с метиленовым синим была положительной. В послеоперационном периоде отмечены нагноение раны и некроз нижней челюсти, присоединилась двусторонняя аспирационная абсцедирующая пневмония (справа – нижне- и среднедолевая; слева – нижнедолевая). Из заключения по секции № 61 от 29.03.74 г.:... смерть больного наступила от обширной двусторонней абсцедирующей пневмонии.
Следующее клиническое наблюдение свидетельствует о возможном другом варианте аспирации и о важности полного сбора анамнеза и обследования.
Больной К-ин К.Ф., 70 лет. Поступил в стоматологическое отделение 27.01.1977 г. Клинический диагноз "Одонтогенная флегмона поднижнечелюстной и подподбородочной областей, окологлоточного пространства слева, передней поверхности шеи". Сопутствующие заболевания: ИБС, гипертоническая болезнь. Хронический бронхит. Диффузный пневмосклероз. Эмфизема лёгких. Вскрытие флегмоны проводилось под масочным наркозом закисью азота с кислородом (соотношение 2:1). В послеоперационном периоде состояние больного ухудшилось, при нарастающих явлениях асфиксии в перевязочной проведена срочная трахеостомия. При этом из претрахеального пространства получен гной. На 9-е сутки после операции больной умер от аррозивного кровотечения из сосудов шеи. Патолого-анатомический диагноз. Основной: ИБС Гипертоническая болезнь с преимущественным поражением сосудов мозга и сердца. Бурая киста головного мозга на месте старого кровоизлияния. Ишемический инсульт в области чечевицеобразного ядра диаметром 1 см.
-126-
Очаги кровоизлияния в области подкорковых узлов (микроскопическое исследование). Осложнения: Травма пищевода инородным телом (кость). Флегмона мышц шеи. Кровотечение из аррозированных сосудов шеи. Постгеморрагическая анемия. Сопутствующий диагноз ''Атеросклероз аорты. Хронический бронхит. Эмфизема лёгких".
Заключение. Больной К-ин К.Ф. страдал гипертонической болезнью, 7 лет назад перенёс инсульт, после чего отмечались явления дисфагии. Это, по-видимому, и явилось тем фактором, который способствовал ранению пищевода инородным телом (рыбной костью). В результате возникло расплавление мягких тканей соответственно месту расположения пищевода с аррозией сосудов, что привело к массивной потере крови и смерти больного.
P. S. При клиническом обследовании врачей по ложному пути направило удаление 35 зуба за неделю до поступления в клинику Ошибочно диагностирована одонтогенная флегмона при сомнительных признаках. При вскрытии флегмоны гной не был получен. Не был установлен перенесённый инсульт, не было консультации с невропатологом. Так как интубация трахеи и другие эндоскопические вмешательства не проводились, то единственной причиной повреждения пищевода явилась травма костью во время приёма пищи. Это впоследствии и подтвердили родственники.
О пагубной роли аспирации во время наркоза было сказано в монографии "Продлённая проводниковая блокада в челюстно-лицевой хирургии" (Столяренко П.Ю., 1996). В этой книге хотелось бы обратить внимание на особенности анестезиологического обеспечения у больных с флегмонами дна полости рта, так как при этой патологии наиболее часто возникают серьёзные бронхолёгочные осложнения. При флегмонах дна полости рта ещё до операции у пациентов отмечается исходная дыхательная недостаточность III степени (рис. 26). Внутривенный наркоз опасен из-за своей недостаточной управляемости. Серьезной проблемой является интубация трахеи, так как у больных с такой патологи-
-127-
Рис. 26. Спирограммы больного Е., 66 лет. Диагноз одонтогенная флегмона дна полости рта, а – при поступлении (ЖЕЛ – 39%, МВЛ – 35%, РД – 36% к должным величинам), г – при выписке на 14-е сутки (ЖЕЛ – 115%, МВЛ – 101%, РД – 100%) к должным величинам)
Причиной тяжёлых травматических повреждений верхних дыхательных путей в некоторых случаях становится не только низкая квалификация анестезиолога –реаниматолога и поспешность, с которой осуществляется манипуляция (на фоне гипоксии!), но и некоторые конституционные особенности пациента. Интубация трахеи представляет значительные технические трудности у лиц гиперстенической конституции с короткой шеей, которая не позволяет произвести достаточное для беспрепятственного введения эндотрахеальной трубки разгибание головы. При назотрахеальной интубации возможны повреждения слизистой носоглотки с последующим профузным кровотечением. Следует помнить
-128-
и об опасности послеинтубацинного отёка гортани и трахеита у больных с воспалительным процессом, локализующимся вблизи верхних дыхательных путей. По данным Н.К. Пермякова (1985), любые оперативные вмешательства длительностью 2-3 часа и более под эндотрахеальным наркозом осложняются трахеитом. Следует подчеркнуть очень важную особенность при лечении больных стоматологического профиля, о которой забывают некоторые анестезиологи, – сложность поддержания проходимости дыхательных путей. Развитие местных нарушений, в том числе ограничение открывания рта, сужение ротоглотки, увеличение объёма и дистального смещения языка, ухудшение его подвижности, скопление большого количества густой слизи на корне языка и в нижних отделах ротоглотки, выраженная отёчность тканей вокруг нижней челюсти и на шее в значительной степени затрудняют поддержание проходимости верхних дыхательных путей во время общей анестезии и в ближайшем послеоперационном периоде. Всё это является отрицательными факторами, приводя-щими к невозможности тщательного и эффективного туалета трахеобронхиального дерева и опасности развития таких осложнений, как ларинго- и бронхоспазм, механическая обтурация дыхательных путей, невозможность и опасность интубации трахеи, трудность проведения принудительной ИВЛ, необходимость сохранения самостоятельного дыхания.
Наличие выраженной исходной дыхательной недостаточности при разлитых воспалительных процессах вблизи верхних дыхательных путей, а также развитие таких осложнений, как медиастинит, сепсис предрасполагают к тому, что адекватная анестезия и сохранение проходимости дыхательных путей во время операции и в послеоперационном периоде возможны лишь при условии наложения трахеостомы.
Недостаточный туалет трахеостомической канюли, кроме бронхолёгочных осложнений в любые сроки, может привести к асфиксии из-за закрытия дыхательного отверстия. Такие осложнения чаще возникают не при ИВЛ, а при спонтанном дыхании.
Считаясь одним из главных технических достижений реаниматологии, ИВЛ у больных с челюстно-лицевой патологией, и особенно с воспалительными процессами, должна проводиться по строгим показаниям к применению, а также под постоянным контролем газового состава крови. Это необходимо для правильного регулирования количества по-
-129-
ступающего кислорода или смеси его с воздухом, а также для регулирования смены фаз вдоха и выдоха, которая осуществляется автоматически. Расширение относительных показаний к ИВЛ создает реаниматологу кроме выполнения интубации трахеи и трахеостомии дополнительные трудности, поскольку аппарат подключается больному со спонтанным дыханием. Необходимое синхронное выполнение ИВЛ аппаратом и спонтанного дыхания сравнительно легко достигается у большинства больных реанимационного отделения, находящихся в коматозном состоянии. У пациентов стоматологического отделения, находящихся, как правило, в сознании при лёгочно-сердечной недостаточности приходится прибегать к медикаментозному подавлению спонтанного дыхания или медикаментозному сну. С этого момента больной становится абсолютно беспомощным и полностью зависит от управляемого искусственного дыхания и от профессионализма обслуживающего медицинского персонала.
Неправильный выбор объёма вентиляции и десинхронизация ИВЛ со спонтанным дыханием больного приводят к тяжёлой баротравме лёгких из-за резкого повышения внутрилёгочного давления. При этом имеет значение чрезмерное увеличение положительного давления альвеолярного воздуха при вдохе и отрицательного – при выдохе. К таким же результатам может привести и ИВЛ с положительным давлением на выдохе. Возникают избыточное растяжение альвеол, их разрыв, буллёзная и интерстициальная эмфизема, локальные кровоизлияния в паренхиме лёгких и субплевральных областях. Эти изменения достаточно чётко документируются при микроскопическом исследовании лёгких. Они обусловливают развитие в постреанимационном периоде прогрессирующей гипоксической гипоксии сами по себе и через ряд последующих осложнений в виде диффузно-очаговых альвеолитов, бронхопневмоний, очаговых ателектазов и дистелектазов, ещё более усугубляющих дыхательную недостаточность и гипоксию.
Воспалительные заболевания трахеобронхиального дерева и лёгких считаются наиболее частым и грозным осложнением ИВЛ. Источником инфицирования может быть эндогенная флора, вегетирующая на слизистых оболочках полости рта, верхних дыхательных путей и кожных покровах больного. Большое значение имеет также экзогенная внутрибольничная инфекция, обусловленная плохой стерилизацией аппаратов ИВЛ.
-130-
перевязочного материала, трахеостомических и интубационных трубок, постельного белья. Большое значение имеет также недостаточный туалет кожных покровов в окружности трахеостомы и послеоперационной раны челюстно-лицевой области. Предрасполагающими моментами в патогенезе пневмонии, помимо описанных выше травматических повреждений лёгких, являются, в первую очередь, нарушения дренажной функции бронхов, вызванные язвенно-некротическим трахеобронхитом, аспирационным синдромом, подавлением кашлевого рефлекса и секреции бронхиальных желёз, двигательной активности. Бронхиальные железы в условиях медикаментозного сна, постоянного воздействия ганглиоблокаторов, наркотических веществ и атропина вырабатывают скудное количество густой слизи, которая утрачивает своё биологическое назначение смачивания эпителиальных поверхностей и абсорбции некротизированных и слущенных клеток с целью их выведения. Наибольшее угнетающее действие на секрецию бронхиальных желёз оказывает атропин, применяемый с целью уменьшения секреции. Многократные инъекции препарата значительно нарушают обычный секреторный процесс, надолго выводя железистые клетки из строя, увеличивая риск обтурации бронхиального дерева слущенными бронхиальными клетками и альвеолоцитами. Десквамации бронхиального эпителия способствует длительное воздействие недостаточно увлажненной газовой смеси, применяемой при ИВЛ. Распространенная десквамация эпителия ведет к "облысению" бронхов, что наряду с полным прекращением железистой секреции и подавлением кашлевого рефлекса за счёт боли и наркотических анальгетиков практически полностью выключает дренажную функцию бронхов, а также страдают механизмы аэродинамической фильтрации и подавляется функция фагоцитоза альвеолярных макрофагов. В этих условиях резко возрастает опасность генерализации микробной флоры с нисходящим распространением инфекции по системе трахеобронхиального дерева и развитием бронхопневмонии, значительно снижающей функцию газообмена. В таких случаях профилактика пневмонии и других бронхолёгочных осложнений кроме рационального анестезиологического обеспечения, послеоперационного обезболивания, физиотерапевтического воздействия и др. во многом ставится в зависимость не от состояния биологи-
-131-
ческих систем организма, а от точного соблюдения реаниматологом существующих установок. Микробная загрязнённость аппарата ИВЛ и недостаточная санация трахеобронхиального дерева являются главной угрозой возникновения воспалительных бронхолёгочных осложнений.
Воспалительные поражения лёгких поначалу имеют характер мелкоочаговых бронхопневмоний, захватывающих территорию одного или нескольких альвеолярных ходов. Позже из-за слияния мелких воспалительных фокусов бронхопневмония приобретает сливной крупноочаговый характер с последующим абсцедированием воспалительных фокусов. Частое обнаружение микроабсцессов лёгких у умерших в стоматологических стационарах (22,1%) подтверждает значение фактора аспирации.
Таким образом, у больных пожилого и старческого возраста пневмония является одним из наиболее частых и опасных бронхолёгочных осложнений в челюстно-лицевой хирургии. По нашим собственным исследованиям и данным литературы основными факторами, способствующими развитию этого осложнения, являются: аспирационный синдром, возрастные изменения, нарушения внешнего дыхания, длительная интубация трахеи, инфекция, наличие трахеостомы и назогастрального зонда, изменения в лёгких (ателектазы, травматические повреждения при ИВЛ, обструктивные заболевания), нерациональная медикаментозная терапия (подавление кашлевого рефлекса и секреции бронхиальных желёз), осложнения наркоза, адинамия.
СЕДАЦИЯ Отход от широкого использования общей анестезии в стоматологической практике сопровождается расширением применения методов седации, облегчающих проведение стоматологических вмешательств у пациентов пожилого и старческого возраста под местной анестезией (Бизяев А.Ф. и соавт., 1992; Шугайлов И.А., 1998; Столяренко П.Ю., Кравченко В.В., 1998; Aitkenhead A.R., Smith G., 1996 и др.). Хотя стоматологи и проходят специальную подготовку по использованию седативных методов, с расширением подобной практики для обеспечения седации у пожилых пациентов, подвергающихся операциям в челюстно-лицевой области, должны привлекаться анестезиологи.
-132-
Седация – это тщательно контролируемые методы, при которых один внутривенно вводимый препарат или комбинация закиси азота и кислорода применяются таким образом, чтобы обеспечить осуществление стоматологического вмешательства с минимальным физиологическим и психологическим стрессом, но с сохранением постоянного словесного контакта с пациентом. Используемый метод должен иметь определённую безопасность, достаточную для того, чтобы сделать маловероятной непредусмотренную потерю сознания. Любой седативный метод, отличный от описанного выше, должен рассматриваться как относящийся к стоматологической общей анестезии.
Наиболее важными здесь являются следующие правила: - должен применяться один внутривенный препарат; - успокоение пациента –
|
|||||||||
|
Последнее изменение этой страницы: 2021-01-08; просмотров: 74; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.118.140.108 (0.163 с.) |




 ей ограничено открывание рта, увеличен и ригиден язык, может быть неэффективной ИВЛ маской наркозного аппарата. При неквалифицированном введении интубационной трубки возможно попадание её в пищевод с последующей "интрагастральной вентиляцией", а также не исключены травматические повреждения надгортанника, щитовидного хряща, ложных и истинных голосовых связок и пищевода. Могут быть как небольшие надрывы слизистых оболочек с кровоизлиянием, так и более грубые дефекты стенок вплоть до полного их разрыва.
ей ограничено открывание рта, увеличен и ригиден язык, может быть неэффективной ИВЛ маской наркозного аппарата. При неквалифицированном введении интубационной трубки возможно попадание её в пищевод с последующей "интрагастральной вентиляцией", а также не исключены травматические повреждения надгортанника, щитовидного хряща, ложных и истинных голосовых связок и пищевода. Могут быть как небольшие надрывы слизистых оболочек с кровоизлиянием, так и более грубые дефекты стенок вплоть до полного их разрыва.


