Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Электрофизиологические механизмы:Содержание книги
Поиск на нашем сайте
1) повторный вход и круговое движение волны возбуждения (re-entry); 2) повышение автоматизма клеток проводящей системы сердца - эктопических центров II и III порядка. Пароксизмальная тахикардия может возникает при: органических повреждения сердечной мышцы при инфаркте миокарда, ИБС, миокардитах, кардиопатиях, пороках сердца; наличии дополнительных аномальных путей проведения (синдромы W-P-W, CLC, продольная функциональная диссоциация АВ - узла); выраженных вегетативно-гуморальных расстройствах у больных с НЦД (обычно это суправентрикулярная форма пароксизмальной тахикардии) В зависимости от локализации эктопического центра повышенного автоматизма или постоянно циркулирующей волны возбуждения (re-entry) различают предсердную, атриовентрикулярную и желудочковую формы пароксизмальной тахикардии. Приступ пароксизмальной тахикардии продолжается обычно от нескольких секунд до нескольких часов (до 30 сек – неустойчивая, при продолжительности более 30 сек – устойчивая пароксизмальная тахикардия), изредка несколько дней. Больные в большинстве случаев ощущают внезапное начало и окончание приступа. Предсердная пароксизмальная тахикардия — источник частой патологической импульсации расположен в предсердиях. Она может быть вызвана симпатикотонией, рефлекторными раздражениями при патологических изменениях в других органах (язвенная болезнь желудка, желчекаменная болезнь, травмы черепа), гормональные нарушениями, злоупотреблением никотином, алкоголем, а так же органическими изменениями при ИБС, остром инфаркте миокарда, артериальной гипертензии, ревматических пороках сердца. Предсердная пароксизмальная тахикардия это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140—250 сокращений в минуту при сохранении правильного ритма. Характерно наличие перед каждым желудочковым комплексом QRS сниженного, деформированного, двухфазного или отрицательного зубца P. Комплексы QRS нормальные неизмененные, похожие на QRS регистрировавшиеся до возникновения приступа пароксизмальной тахикардии (если нет аберрантного проведения импульсов к желудочкам). Иногда может наблюдаться ухудшение АВ - проводимости с развитием АВ - блокады I, или II степеней с периодическими выпадениями отдельных комплексов QRS. При предсердной тахикардии возможно аберрантное проведе ние импульсов к желудочкам. Это связано с тем, что одна из ножек пучка Гиса находится частично в рефрактерном периоде. Появлению аберрантных комплексов QRS способствуют большая частота ритма и наличие предшествующих изменений миокарда. Преимущественно наблюдается картина блокады правой ножки пучка Гиса. Аберрантные комплексы иногда приходится отличать от существовавшей до приступа блокады ножки. В некоторых случаях это удается только после окончания приступа тахикардии, а так же диагнозу помогает наличие блокады в анамнезе. Иногда в таких случаях трудно проводить дифференциальную диагностику с желудочковой пароксизмальной тахикардией. При предсердной тахикардии, особенно у людей пожилого возраста с ИБС, может наблюдаться изменение конечной части желудочкового комплекса – сегмента S–Т (в виде депрессии) и появление уплощенного, отрицательного зубца Т, особенно изменения выражены в левых отведениях. Данные изменения обусловлены тем, что увеличение ЧСС при пароксизме приводит к увеличению потребности миокарда в кислороде, которая не удовлетворяется при коронаросклерозе. Пароксизмальная тахикардия из АВ - соединени я - источник частой патологической импульсации расположен в атриовентрикулярном узле. Электрофизиологические механизмы: основное значение имеет реципрокный механизм re-entry. Возникает в результате одной из причин: 1) продольная диссоциация АВ-узла; 2) наличие внеузлового добавочного пути (пучков Кента, Джеймса или скрытых аномальных путей проведения). Круговое движение волны возбуждения провоцируется наджелудочковой или желудочковой экстраситолой. К желудочкам импульс проводится обычным путем - через АВ - узел, а к предсердиям ретроградно. Причины возникновения пароксизмальной тахикардии из АВ - соединения те же, что и при предсердной пароксизмальной тахикардии. Пароксизмальная тахикардия из АВ – соединения это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140 - 220 ударов в минуту при сохранении правильного ритма. Характерно наличие в отведениях II, III и aVF отрицательных зубцов P, расположенных позади комплексов QRS (если петля re-entry включает дополнительные внеузловые пучки) или сливающихся с ними и не регистрирующихся на ЭКГ (если петля re-entry расположена в АВ - узле). Желудочковые комплексы QRS нормальные неизмененные (неуширенные и недеформированные), похожие на QRS, регистрировавшиеся до возникновения приступа пароксизмальной тахикардии (за исключение случаев с аберрантным проведением, см. предсердную пароксизмальную тахикардию). ЭКГ картина при пароксизмальной тахикардии из АВ - узла очень схожа с предсердной пароксизмальной тахикардией и эти две формы не всегда возможно различить. При ЭКГ разграничении предсердной и атриовентрикулярной пароксизмальной тахикардии основное значение имеет идентификация зубца Р, анализ его формы и положения относительно комплекса QRS. При предсердной пароксизмальной тахикардии в отведениях I, II, aVF, V4-V6 зубец P положительный (деформированный, двухфазный) или отрицательный, он располагается перед комплексом QRS. При пароксизмальной тахикардии из АВ - узла зубец Р либо отсутствует (одновременное возбуждение предсердий и желудочков), либо регистрируется в виде отрицательного зубца в отведениях I, II, aVF, V4-V6 после комплекса QRS на сегменте S-T (преждевременное возбуждение желудочков). Однако при очень частом ритме выявить зубец Р удается не всегда. Учитывая данное обстоятельство, Комитет экспертов ВОЗ (1978) принял решение обозначать предсердную пароксизмальную тахикардию и пароксизмальную тахикардии из АВ - узла общим термином – наджелудочковые пароксизмальные тахикардии. На их долю приходится около 90% пароксизмальных тахикардий. Тем не менее, существует признак, позволяющий уверенно отличить предсердную форму пароксизмальной тахикардии от атриовентрикулярной. При пароксизмальной тахикардии из АВ - узла ритм всегда регулярный, а для предсердной характерно периодическое выпадение одного – двух комплексов QRS–Т вследствие преходящей функциональной АВ – блокады II степени. В отсутствии спонтанной АВ – блокады ее можно спровоцировать с помощью «вагусных проб» - поочередным массажем каротидных синусов, приемом Вальсальвы. Выпадение хотя бы одного комплекса QRS–Т на фоне продолжающейся тахикардии свидетельствует о предсердной форме пароксизма. При пароксизмальной тахикардии из АВ - узла проведение вагусных проб часто обрывает приступ. По – мнению А.С. Сметнева, Н.М. Шевченко (1990), в основном пароксизмальные тахикардии из АВ – узла имеют экстракардиальный генез, а предсердная пароксизмальная тахикардия примерно в 75% случаев имеет органическую основу (А.В. Сумароков и В.С. Моисеев, 1995, В.Н. Орлов, 1997).
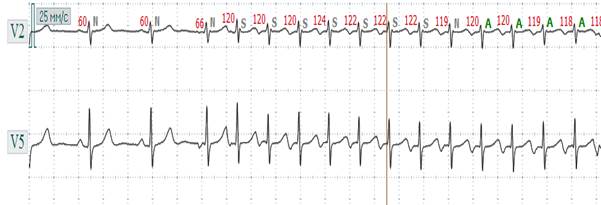
Рис. 2.12.1. ЭКГ при пароксизмальной наджелудочковой (нижнепредсердной) тахикардии. Внезапное начало с нижнепредсердной эксрасистолы тахикардии с ЧСС 119 - 122 в минуту, ритм правильный, комплекс QRS не изменен.
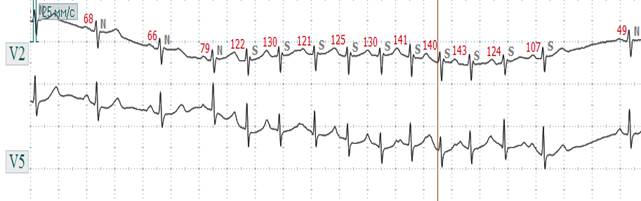
Рис. 2.12.2. ЭКГ при пароксизмальной наджелудочковой (верхнепредсердной) тахикардии. Внезапное начало с верхнепредсердной эксрасистолы тахикардии с ЧСС 121 - 143 в минуту, комплекс QRS не изменен, внезапное окончание.
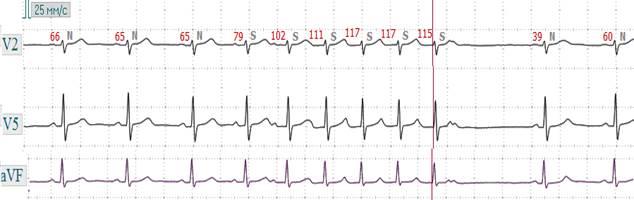
Рис. 2.12.3. ЭКГ при пароксизмальной наджелудочковой (верхнепредсердной) тахикардии. Внезапное начало с верхнепредсердной эксрасистолы с ЧСС 102 - 117 в минуту и внезапное окончание (предсердный комплекс заблокирован).
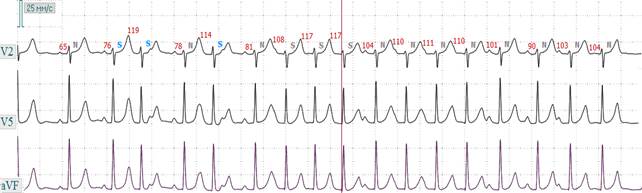
Рис. 2.12.4. ЭКГ при пароксизмальной предсердной тахикардии с функциональной АВ - блокадой 2:1.
Рис. 2.12.5. ЭКГ при пароксизмальной наджелудочковой (верхнепредсердной) тахикардии. Внезапное начало с верхнепредсердной эксрасистолы с эпизодами функциональной АВ - блокады 2:1.
Дифференциальная диагностика наджелудочковой и желудочковой пароксизмальных тахикардий проводится на основании формы комплекса QRS – узкий, недеформированный комплекс при наджелудочковой пароксизмальной тахикардии и широкий, деформированный – при желудочковой. Однако, уширение и деформация QRS возможны и при наджелудочковой пароксизмальной тахикардии в следующих случаях: 1) при исходном нарушении внутрижелудочковой проводимости, например при блокаде левой ножки пучка Гиса; 2) при явном синдроме Вольфа – Паркинсона – Уайта; 3) из-за развития функциональной внутрижелудочковой блокады во время приступа. В первом и во втором случаях характер пароксизмальной тахикардии можно установить только путем сопоставления ЭКГ во время приступа и вне его. В последнем случае в пользу желудочковой пароксизмальной тахикардии свидетельствуют: значительное расширение QRS (свыше 0,14 с), выраженное отклонение ЭОС влево, более тяжелое течение приступа с прогрессирующим нарушением гемодинамики или симптоматикой аритмогенного шока (М.С. Кушаковский, 1992). Разграничение наджелудочковой и желудочковой пароксизмальных тахикардий имеет принципиальное значение т.к. для их купирования используются совершенно разные средства.
Желудочковая пароксизмальная тахикардия – эктопический очаг располагается в одной из ножек или ветвей пучка Гиса. Частота сердечных сокращений при желудочковой пароксизмальной тахикардии обычно реже, чем при наджелудочковой форме – обычно не выше 160 ударов в минуту, но может достигать 180 – 200 ударов в минуту и эти случаи наиболее неблагоприятны. Электрофизиологические механизмы: в большинстве случаев имеется круговое движение волны возбуждения (re-entry) в участке сократительного миокарда или в проводящей системе желудочков. Эктопические желудочковые импульсы не проводятся ретроградно к предсердиям, в связи с чем, развивается АВ - диссоциация - предсердия сокращаются независимо от желудочков под влиянием нормальных синусовых импульсов. Желудочковая пароксизмальная тахикардия почти всегда свидетельствует о тяжелой патологии миокарда. В 75 – 85% случаев причиной желудочковой пароксизмальной тахикардии является инфаркт миокарда, в 10 – 13% - дилатационная кардиомиопатия и миокардиты, около 2% - гипертрофическая кардиомиопатия, 2% - аритмогенная правожелудочковая дисплазия, 4-6% - приобретенные и врожденные пороки сердца, 2,5% - пролапс митрального клапана, 1,5-2% - дигиталисная интоксикация (М.С. Кушаковский, 1992). Только в 3-5% случаев поражение сердца незначительное или как исключение (всегда сомнительное) отсутствует вовсе. Большинство желудочковых пароксизмальных тахикардий начинается с желудочковой экстрасистолы и после окончания обычно наблюдается полная компенсаторная пауза. Желудочковая пароксизмальная тахикардия - это внезапно начинающийся (и так же внезапно заканчивающийся) приступ учащения сердечных сокращений до 140 - 220 ударов в минуту при сохранении в большинстве случаев правильного ритма. Регистрируются деформированные и расширенные комплексы QRS более 0,12 с, с дискордантным расположением относительно главного зубца QRS сегмента S-Т и зубца Т. Характерна АВ - диссоциация, т.е. полное разобщение частого ритма желудочков и нормального ритма предсердий, зубцы Р регистрируются на ЭКГ в автономном режиме (60 - 80 ударов в минуту,) вне связи с комплексами QRS-Т, однако распознать их бывает очень сложно. Могут регистрироваться одиночные неизмененные комплексы QRS-T синусового происхождения («захваченные» сокращения желудочков), т.е. изредка импульсы из СА – узла застают АВ - узел вышедшим на короткое время из состояния рефрактерности и проводятся на желудочки. Иногда при желудочковых захватах импульс из СА – узла достигает желудочков одновременно с эктопическим возбуждением из желудочка. В этих случаях каждый импульс возбуждает часть желудочка. Регистрируемый комплекс QRS имеет промежуточный вид между синусовым сокращением и ускоренными эктопическими комплексами. Комбинированные сокращения желудочков называются сливными сокращениями. Перед сливными сокращениями регистрируется нормальный положительный зубец Р с обычным интервалом P-Q. Начальная часть комплекса QRS обусловлена возбуждением желудочков из СА – узла, а конечная часть уширена и деформирована, так как желудочки в этот период возбуждаются под влиянием эктопического импульса. Сливные сокращения желудочков являются четким признаком пароксизмальной желудочковой тахикардии. Можно установить в каком из желудочков располагается гетеротопный очаг. Право – и левожелудочковой пароксизмальной тахикардии свойственна такая же конфигурация комплексов QRS в отведениях V1-2 и V5-6, как и у экстрасистол одноименной локализации. В стандартных и усиленных отведениях ЭКГ при правожелудочковом и левожелудочковом пароксизме зависит от электрической позиции сердца. Если на ЭКГ регистрируется картина блокады правой ножки пучка Гиса и резкого отклонения ЭОС влево, эктопический очаг расположен в левом желудочке, в области задней ветви левой ножки пучка Гиса. Если на ЭКГ картина блокады правой ножки пучка Гиса и резкого отклонения ЭОС вправо, то эктопический очаг располагается в области передней ветви левой ножки пучка Гиса. Выделяют конкордантную верхушечную левожелудочковую пароксизмальную тахикардию - эктопический очаг расположен в области верхушки сердца, в нижних отделах левого желудочка и возбуждение на оба желудочка распространяется ретроградно. При этом на ЭКГ комплекс QRS во всех или почти всех отведениях характеризуется выраженным, доминирующим зубцом S. При конкордантной базальной правожелудочковой пароксизмальной тахикардии эктопический очаг расположен в базальных отделах правого желудочка и импульс на оба желудочка распространяется в обычном направлении, сверху вниз. На ЭКГ при этом во всех или почти всех отведениях основным зубцом комплекса QRS является зубец R. Выделяют монотопную (мономорфную) пароксизмальную тахикардию в пределах одного отведения, и политопную (полиморфную). Разновидностью последней является тахикардия типа «пирует» (F. Dessertenne, 1876), более известная у нас как «двунаправленная желудочковая пароксизмальная тахикардия» (Н.А. Мазур, 1984). Прогноз при данной форме особенно плохой, смертность высока. Короткие пароксизмы желудочковой тахикардии обычно мало сказываются на самочувствии больных. Затяжные приступы могут привести к выраженным нарушениям гемодинамики и трансформироваться в фибрилляцию желудочков. Желудочковую пароксизмальную тахикардию у пациентов без признаков поражения миокарда относят к «идиопатическим нарушениям ритма» и применяют к ним термин – «электрическая нестабильность миокарда». Первым вариантом идиопатической желудочковой пароксизмальной тахикардии является тахикардия непрерывно рецидивирующего течения: признаки неустойчивой тахикардии (5-15 комплексов с частотой 140 - 150 в минуту) чередуются с одиночными или парными желудочковыми ЭС. Второй вариант характеризуется приступами устойчивой тахикардии (не менее 30 - 60 с).
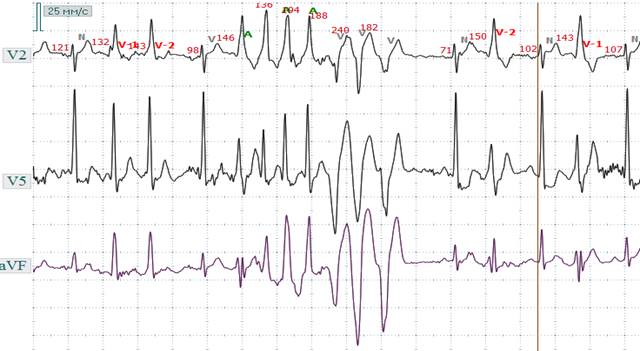
Рис. 2.12.6. ЭКГ при неустойчивой желудочковой пароксизмальной тахикардии (конкордантной верхушечной). Внезапное начало и конец с ЧСС 162 - 167 в минуту, комплекс QRS широкий деформирован с направлением основного зубца в отведениях V2 и V5 вниз.
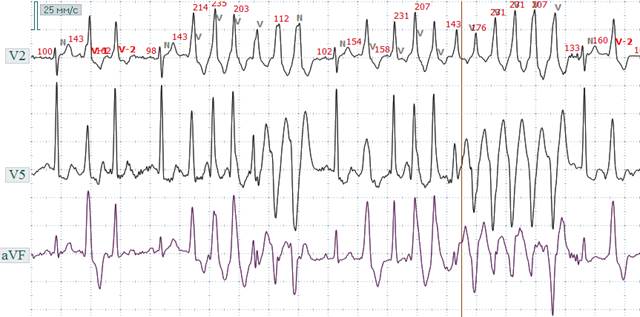
«захват» Рис. 2.12.7. ЭКГ при неустойчивой левожелудочковой пароксизмальной тахикардии с разной степенью внутрижелудочкового проведения. В начале ЭКГ зарегистрирована пара конкордантных левожелудочковых базальных экстрасистол, затем эпизод ЖТ (комплекс QRS широкий и деформирован) с ЧСС 112 - 291 в минуту, (конкордантная левожелудочковая базальная ЖТ с появление нарушения проведения по передней ветви левой ножки пучка Гиса). Нормальный комплекс Р-QRS-T – «захват».
Рис. 2.12.8. ЭКГ при неустойчивой желудочковой двунаправленной пароксизмальной тахикардии. В начале ЭКГ зарегистрирована пара конкордантных левожелудочковых базальных ЭС, затем эпизод двунаправленной ЖТ (комплекс QRS широкий, деформирован с основным зубцом вверх в отв. V2 и V5 – конкордантная базальная, сменяется комплексом QRS с основным зубцом вниз – конкордантная верхушечная) с ЧСС 112 - 291 в минуту, затем регистрируются левожелудочковые ЭС типии бигеминии.
|
||||||
|
Последнее изменение этой страницы: 2021-01-08; просмотров: 127; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.220 (0.008 с.) |