Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Раздел 3. Нарушение проводимости
Нарушение функции проводимости чаще встречается в виде замедления или полного прекращения прохождения импульса по какому-либо участку проводящей системы сердца, т.е. блокады, реже встречается более быстрое, чем положено, проведение импульса возбуждения от предсердий к желудочкам с преждевременным возбуждением последних (синдромы Вольфа – Паркинсона – Уайта (W-P-W синдром) и Клерка – Леви – Критеско). В норме импульс, образовавшийся в синусовом узле, выходит за его пределы, проходит по проводящей системе предсердий, возбуждая вначале правое затем левое предсердие. Одновременно с этим процессом, синусовый импульс по нижней веточке пучка Бахмана достигает АВ - соединения, проходит по нему к миокарду желудочков, претерпевая физиологическую задержку, которая необходима для нормальной внутрисердечной гемодинамики: вначале сокращаются предсердия, перегоняя кровь в желудочки, наполняя их, затем возбуждаются и сокращаются желудочки. Нарушение прохождения синусового импульса по проводящей системе сердца может наблюдаться на всем пути его следования. В зависимости от уровня, где произошло нарушение проводимости импульса, различают: · нарушение прохождения импульса в СА – узле - синоатриальные блокады; · нарушение внутрипредсердной проводимости - внутрипредсердныеблокады; · нарушение АВ – проводимости – атриовентрикулярные блокад ы; · нарушение внутрижелудочковой проводимости – внутрижелудочковые блокады. Синоатриальная блокада
Синоатриальная блокада (СА - блокада) – это блокада при которой электрический импульс не выходит за пределы СА – узла и, следовательно, не вызывает возбуждения и сокращения предсердий. Электрофизиологические механизмы: нарушение проведения в области синусового соединения, т.е. в пограничной зоне между синусовым узлом и миокардом предсердий. Синоатриальная блокада чаще является следствием органических повреждений миокарда предсердий: ИБС, острого инфаркта миокарда, миокардитов, миокардиодистрофий, пороков сердца, характерна для синдрома слабости синусового узла, может наблюдаться при передозировке сердечными гликозидами, хинидином, β-адреноблокаторами, антагонистами кальция, встречается и у здоровых людей при выраженной ваготонии или гиперчувствительности каротидных синусов.
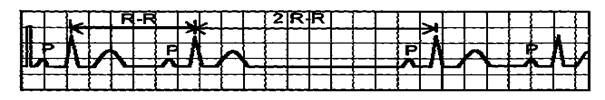
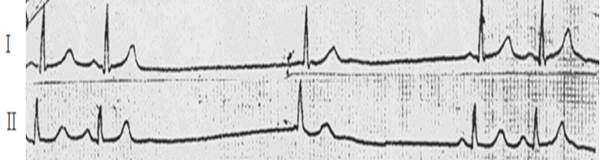
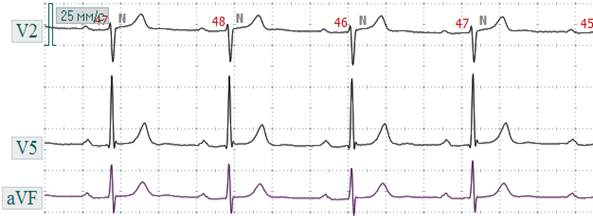
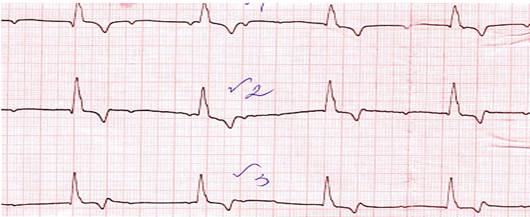
Различают синоатриальную блокаду I, II и III степеней. Синоатриальная блокада I степени проявляется замедленным образованием импульсов в СА - узле или замедленным проведением их к предсердиям. Эта блокада не выявляется на обычной ЭКГ, т.к. процесс возбуждения СА – узла на ЭКГ не отражается. Можно заподозрить СА – блокаду I степени, если на ЭКГ регистрируется наджелудочковая экстрасистола и будет наблюдаться задержка последующего за экстрасистолой нормального синусового комплекса, т.е. будет задержка времени выхода из СА – узла электрического импульса. Синоатриальная блокада II степени характеризуется тем, что часть импульсов из СА – узла не доходит до предсердий и желудочков, на ЭКГ при этом регистрируется изолиния (отсутствует комплекс P-QRS-T) (рис. 3.1.1). Различают два типа СА - блокады II степени: а) I тип СА – блокады II степени с периодами Самойлова – Венкебаха; б) II тип СА – блокады II степени.
Рис. 3.1.1. ЭКГ при СА - блокаде II степени. а) I тип СА – блокады II степени с периодами Самойлова – Венкебаха характеризуется постепенным нарастанием нарушений СА – проводимости с внезапным полным ее прекращением. Это приводит к выпадению возбуждений и сокращений предсердий и желудочков, т.е. на ЭКГ регистрируется изолиния, комплекс Р-QRS-T отсутствует. Во время паузы СА – проводимость восстанавливается и на ЭКГ вновь появляются зубец Р и комплекс QRS–Т (рис. 3.1.2). I тип СА – блокады II степени иногда необходимо дифференцировать с синусовой аритмией. Для СА – блокады характерно наличие периодов постепенного укорочения интервалов Р-Р с последующим выпадением сокращения и предсердий и желудочков. Пауза, регистрирующаяся при этом, меньше двух интервалов Р-Р. При синусовой аритмии таких длительных пауз не бывает, и аритмия исчезает обычно после введения атропина или при задержке дыхания. Необходимо снять ЭКГ после физической нагрузки, для СА – блокады характерно увеличение аритмии и дальнейшее замедление ритма.
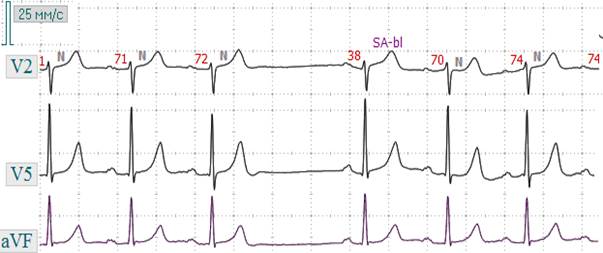
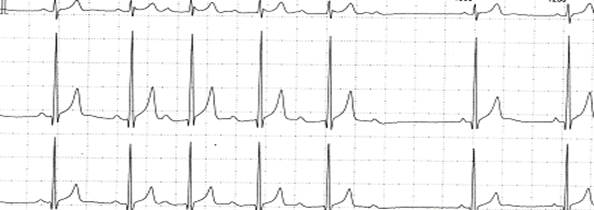
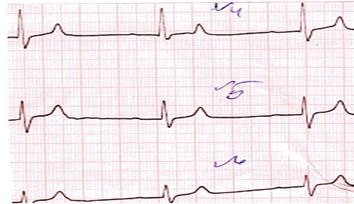
Рис. 3.1.2. ЭКГ при СА-блокаде II степени, I тип. Выпадение комплекса Р-QRS-T. б) II тип СА – блокады II степени характеризуется периодическим нарушением проведения импульсов из СА – узла к предсердиям, что приводит к выпадению возбуждения и сокращения предсердий и желудочков. На ЭКГ проявляется выпадением комплекса Р-QRS-Т. За время паузы СА – проводимость восстанавливается и следующий импульс, образующийся в СА – узле, вызывает обычное возбуждение и сокращение предсердий и желудочков. СА – блокада может регулярно возникать после каждых 3, 4 или 5 сокращений или появляться периодически через разное количество сокращений.Иногда при данной блокаде выпадают подряд два или даже три сокращения, при этом пауза будет равняться 3 Р-Р, 4 Р-Р и т.д. (рис. 3.1.4).
Рис. 3.1.3. ЭКГ при СА - блокаде II степени. Выпадение комплекса Р-QRS-T.
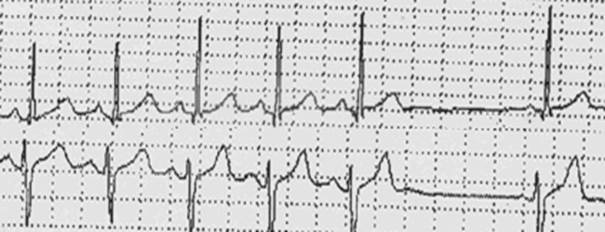
Рис. 3.1.4. ЭКГ при СА - блокаде II степени. Выпадение 2-х комплексов Р-QRS-T.
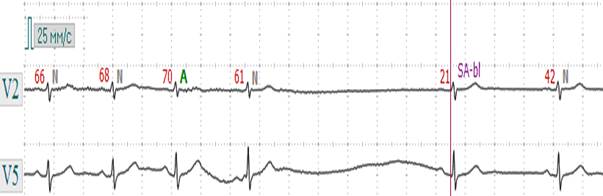
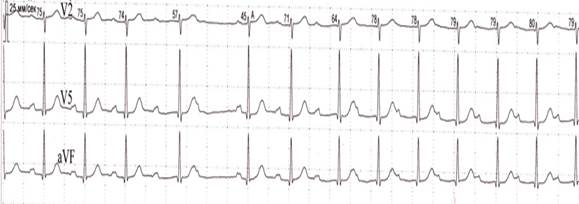
Рис. 3.1.5. ЭКГ при СА - блокаде высокой степени. Выпадение нескольких комплексов Р-QRS-T с появлением замещающего импульса из АВ – соединения. Синоатриальная блокада III степени – все синусовые импульсы блокируются и не достигают предсердий, в результате наблюдается выпадение зубцов Р и комплексов QRS–Т и на ЭКГ регистрируется изолиния. Запись изолинии наблюдается до тех пор, пока не начинает действовать центр автоматизма II или III порядка, который генерирует импульсы, вызывающие сокращение предсердий и желудочков (рис. 3.1.6).
Рис. 3.1.6. ЭКГ при СА-блокаде III степени c замещающим ритмом из АВ-узла.
СА – блокада может быть преходящей или постоянной, может сочетаться с атриовентрикулярной блокадой различной степени. СА – блокада может наблюдаться одновременно с предсердной экстрасистолией и парасистолией, фибрилляцией и трепетанием предсердий. У больных с СА - блокадой часто развиваются приступы потери сознания (Морганьи - Адамса - Стокса). При СА - блокаде с длительным периодом асистолии без регистрации замещающего эктопического ритма может наступить смерть. СА – блокаду дифференцируют от остановки синусового узла. При остановке синусового узла обычно наблюдается более длительный период асистолии, превышающий два нормальных интервала Р-Р и не кратный одному интервалу Р-Р основного ритма (рис. 3.1.8).
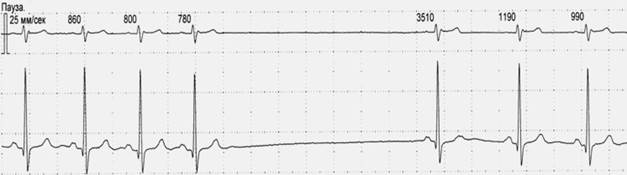
Рис. 3.1.7. ЭКГ при СА - блокаде высокой степени. Регистрируется пауза (выпадение нескольких Р-QRS-T) продолжительностью 3510 мс.
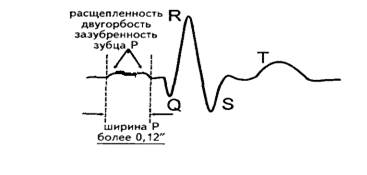
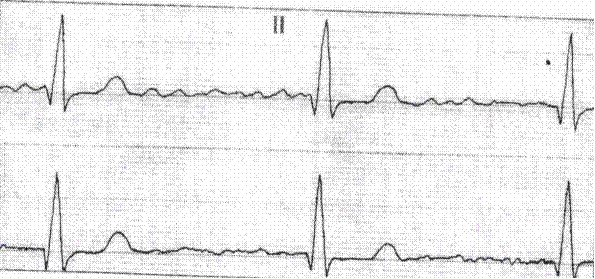
Внутрипредсердная блокада Внутрипредсердная блокада – это нарушение проведения импульса по проводящей системе предсердий. Электрофизиологические механизмы: з амедление или прекращение проведения импульса по пучку Бахмана. Обычно синусовый импульс проводится по пучку Бахмана, который имеет несколько ветвей: межпредсердную ветвь, которая соединяет правое и левое предсердия, нижнюю атриовентрикулярную ветвь, идущую к атриовентрикулярному соединению, а также широкую разветвленную сеть в обоих предсердиях. Если синусовый импульс будет продвигаться не по привычным для него ответвлениям пучка Бахмана, а иными путями, то, прежде всего, изменится форма зубца P, отображающего на ЭКГ путь синусового импульса. С другой стороны, время, которое затратит синусовый импульс, проходя не своим привычным путем, будет больше, чем в норме (рис. 3.2.1). Внутрипредсердная блокада практически всегда сигнализирует о поражении миокарда и предрасполагает к предсердной экстрасистолии, фибрилляции и трепетанию предсердий. Выделяют 3 степени блокады: I степень — замедление проведения импульса; II степень — периодически возникающее блокирование проведения импульса к левому предсердию; III степень — полное прекращение проведения и разобщение активации обоих предсердий (предсердная диссоциация).
Рис. 3.2.1. ЭКГ при внутрипредсердной блокаде.
Замедление проведения импульса по предсердиям приводит к увеличению времени их деполяризации, в результате на ЭКГ регистрируются широкие (0,12 с и более), часто двугорбые зубцы Р (рис. 3.2.1). Интервал P-Q(R) нормальный (не более 0,20 с). Иногда расширение зубца Р приводит к уменьшению или исчезновению сегмента P-Q(R) и создает видимость укорочения интервала P-Q(R), что характерно для синдромов преждевременного возбуждения желудочков. Но в отличии от последних, при внутрипредсердной блокаде интервал P-Q(R) не бывает меньше 0,12 с, а зубец Р всегда больше 0,11 - 0,12 с. ЭКГ картина при внутрипредсердной блокаде схожа с ЭКГ при гипертрофии левого предсердия. В дифференциальной диагностике помогает отведение V1. В противоположность гипертрофии левого предсердия при внутрипредсердной блокаде не увеличивается его потенциал, поэтому в V1 не происходит углубления второй, отрицательной фазы зубца Р и, тем более, формирования полностью отрицательного зубца Р.
Атриовентрикулярная блокада Атриовентрикулярная блокада (АВ – блокада) - нарушение проведения импульса возбуждения от предсердий к желудочкам. Электрофизиологические механизмы: п роксимальная АВ - блокада (высокая или узловая) - нарушение проведения импульса где - либо по предсердиям, АВ - узлу или стволу пучка Гиса; д истальная АВ - блокада (низкая, внутрижелудочковая) - нарушение проведения импульса в системе Гиса - Пуркинье. АВ - блокада может развиться при органических заболеваниях сердца: ИБС, остром инфаркте миокарда, миокардитах, пороках сердца, кардиомиопатиях, а так же при передозировке сердечными гликозидами, хинидином, β-адреноблокаторами, верапамилом и другими противоаритмическими препаратами, АВ – блокада может возникнуть при гиперкалиемии и выраженной ваготонии.
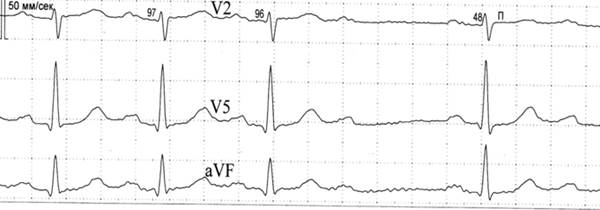
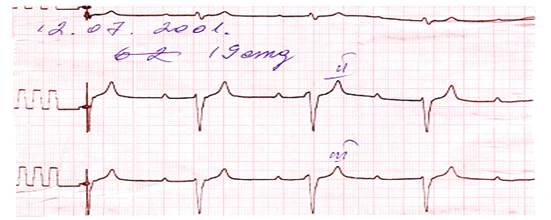
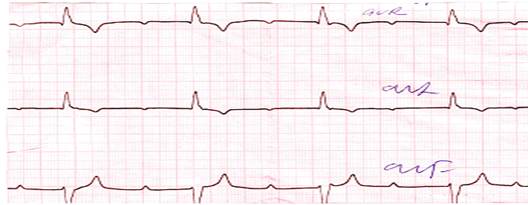
Различают три степени атриовентрикулярной блокады: атриовентрикулярная блокада I степени – замедление атриовентрикулярной проводимости; атриовентрикулярная блокада II степени – постепенное или внезапное ухудшение атриовентрикулярной проводимости с периодически возникающим полным блокированием одного (реже 2-х или 3-х) электрических импульсов. Число сокращений предсердий больше, чем число сокращений желудочков. Атриовентрикулярная блокада II степени имеет следующие варианты: а) АВ – блокада II степени Мобитц I; б) АВ – блокада II степени Мобитц II; в) АВ - блокада II степени 2:1; г) прогрессирующая или высокостепенная АВ – блокада. атриовентрикулярная блокада III степени – полная АВ - блокада, полное прекращение АВ - проводимости и функционирование эктопических центров II и III порядка. Еще в 1980 г. Y.Watanabe и L.Dreifus предложили различать два типа АВ – блокад: тип А (с узким комплексом QRS – 0,11 с и меньше) и тип В (с широким QRS – 0,12 с и больше). М.С. Кушаковский в 1992г. предложил называть их соответственно проксимальными и дистальными. Дифференциальная диагностика дистальных и проксимальных АВ – блокад основывается на анализе комплексов QRS. При проксимальных блокадах деполяризация желудочков не нарушается (комплекс QRS не деформирован), при проксимальных - искажается (комплекс QRS уширен и деформирован). АВ – блокады могут быть преходящими или транзиторными, перемежающимися (интермитирующими) и хроническими (фиксированными). Атриовентрикулярная блокада I степени - замедление атриовентрикулярной проводимости. При АВ - блокаде I степени все импульсы, вышедшие из синусового узла, проходят АВ - соединение и достигают желудочков. Проходят медленно, с задержкой, но проходят все. ЭКГ при АВ – блокаде I степени характеризуется удлинением интервала P-Q(R) свыше 0,20 с за счет сегмента P-Q(R). Распространение импульса по предсердиям не нарушено, что приводит к регистрации неизмененных зубцов Р. За каждым зубцом Р следует комплекс QRS–Т (рис. 3.3.1).
Конфигурация комплекса QRS-Т зависит от уровня блокады. При наиболее частой (около 80% всех случаев) проксимальной АВ – блокаде I степени комплексы QRS имеют нормальную продолжительность и форму (рис. 3.3.2). Если проведение импульса блокируется дистальнее уровня деления ствола Гиса на правую и левую ножки, после удлиненного интервала P-Q(R) регистрируются широкие (более 0,12 с) и деформированные комплексы QRS. Удлинение интервала P-Q(R) в пределах 0,23 с не является основанием для беспокойства (А.С. Сметнев и соавт., 1990), но требует осмотрительности при использовании лекарственных средств, замедляющих СА- и АВ- проводимость. Если интервал P-Q(R) не превышает 0,24 с и нет клинических проявлений, то АВ – блокада I степени специального лечения не требует. При значительном удлинении интервала Р-Q(R) зубец Р может наслаиваться на предшествующий комплекс QRS, в таких случаях он с большим трудом выявляется на ЭКГ.
Рис. 3.3.1. ЭКГ при АВ - блокаде I степени (интервал P-Q(R) - 0,24 с).
Рис. 3.3.2. ЭКГ при АВ - блокаде I степени. Интервал P-Q(R) удлинен (0,30 с).
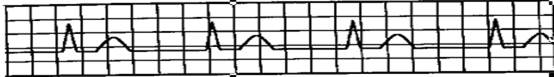
Для атриовентрикулярной блокады II степени характерно, что часть импульсов, вышедших из СА - узла, с разной периодичностью вообще не проводится к желудочкам. Следовательно, эта часть синусовых импульсов, заблокированных АВ - соединением, не может вызвать возбуждение желудочков. Поэтому на ЭКГ после зубца P (возбуждение предсердий) не будет желудочкового комплекса QRS-Т, отображающего возбуждение желудочков, т.е. вслед за зубцом P записывается прямая изолиния. В зависимости от того, как часть синусовых импульсов не проходит АВ - соединение и теряется в нем, различают несколько вариантов атриовентрикулярной блокады II степени. а) Тип Мобитц I – это АВ – блокада II степени с периодикой Самойлова - Венкебаха. АВ - проводимость прогрессивно ухудшается от сокращения к сокращению (на ЭКГ прослеживается нарастающее удлинение интервала P-Q(R), достигая в определенный момент такого ухудшения, что проведение импульса становится невозможными и возбуждения желудочков не происходит. На ЭКГ регистрируется «свободный» зубец Р, после которого следует пауза, обусловленная отсутствием QRS–Т. Затем проводящая система восстанавливает обычную скорость проведения импульса. Поэтому первый (и только) интервал P-Q(R) после паузы имеет нормальную продолжительность. Затем периодика Самойлова – Венкебаха повторяется заново (рис. 3.3.3). При типе Мобитц I соотношение предсердных и желудочковых возбуждений может быть 3:2 (т.е. из трех синусовых импульсов АВ - соединение прошло только два), 4:3, 5:4, 6:5, и т. д. Тип Мобитц I АВ – блокады II степени обычно ассоциируется с проксимальным нарушением проводимости, комплексы QRS узкие, недеформированные (рис. 3.3.4, 3.3.5). Часто АВ – блокада II степени I типа носит преходящий характер и наблюдается при нижнем и перегородочном инфарктах миокарда, гиперкалиемии, миокардитах, повышении парасимпатического тонуса, передозировке сердечными гликозидами, верапамилом, β-адреноблокаторами.
Рис. 3.3.3 ЭКГ при АВ - блокаде II степени I тип (Мобитц I).
Рис.3.3.4. ЭКГ при АВ - блокаде II степени I тип (Мобитц I). Отмечается постепенное удлинение интервала P-Q(R) с последующим выпадением комплекса QRS-Т.
Рис.3.3.5. ЭКГ при АВ - блокаде II степени I тип (Мобитц I), переходящей в АВ - блокаду I степени. Отмечается постепенное удлинение интервала P-Q(R) с последующим выпадением комплекса QRS-Т, а затем стойкое удлинение интервала P-Q(R) без выпадения комплекса QRS-Т. б) Тип Мобитц II – это АВ – блокада II степени характеризующаяся периодическим выпадением комплекса QRS–Т на фоне постоянного интервала P-Q(R). Интервал P-Q(R) при этом чаще увеличенный, реже нормальный (рис. 3.3.6). Блокады по типу Мобитц II чаще дистальные, поэтому в основном комплексы QRS расширены до 0,12 с и более и деформированы, как при полной блокаде одной из ножек пучка Гиса. Если комплексы QRS не уширены, скорее всего, блокада на уровне ствола пучка Гиса. При типе Мобитц II соотношение предсердных и желудочковых возбуждений может быть 3:2, 4:3, 5:4, 6:5, и т. д. или АВ – блокада появляется нерегулярно, что приводит к значительной аритмии сокращений желудочков. Продолжительность длительной паузы при данном типе АВ – блокады приблизительно равна сумме двух обычных интервалов Р-Р (R-R) или несколько короче ее. АВ – блокада II степени по Мобитц II, как правило, носит стойкий характер, чаще сопровождается клинической симптоматикой и имеет неблагоприятный прогноз. Даже при ее бессимптомном течении показана имплантация искусственного водителя ритма.
Рис. 3.3.6. ЭКГ при АВ - блокаде II степени II тип (Мобитц II).
Рис. 3.3.7. ЭКГ при АВ - блокаде II степени II тип (Мобитц II). Отмечается выпадение комплекса QRS-Т, интервал P-Q(R) постоянный. в) АВ - блокада II степени 2:1 – блокируется каждый второй синусовый импульс и регулярно выпадает каждое второе сокращение желудочков. На ЭКГ в этом случае отчетливо заметно, что после прохождения первого синусового импульса (зубец Р1) – формируется желудочковый комплекс QRS, а проведение второго импульса заблокировано; после зубца Р2 нет комплекса QRS, на ЭКГ регистрируется изолиния, т.е. на каждые два зубца Р приходится только один комплекс QRS-Т. Интервал Р-Q(R) может быть удлиненным или нормальной продолжительности и он остается постоянным. Расстояние R-R равно или несколько меньше суммы двух интервалов Р-Р (рис. 3.3.8). АВ - блокада II степени 2:1 в большинстве случаев обусловлена тяжелыми органическими заболеваниями сердца.
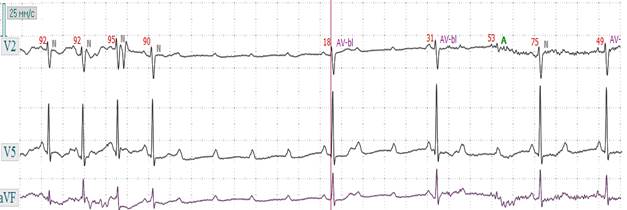
Рис. 3.3.8. ЭКГ при АВ - блокаде II степени 2:1. Отмечается выпадение каждого второго комплекса QRS-Т. г)Прогрессирующая или «высокостепенная АВ - блокада» («далеко зашедшая АВ – блокада II степени») - блокирование подряд двух и более синусовых импульсов, вследствие чего выпадают подряд два и более сокращения желудочков. Предсердные и желудочковые комплексы соотносятся как 3:1, 4:1, 5:1 и т.д., то есть выпадают два подряд, три подряд и более комплексов QRS–Т (рис. 3.3.9). В тех комплексах, где за зубцом Р следует комплекс QRS-Т, интервал Р-Q(R) может быть удлиненным или нормальной продолжительности (рис. 3.3.10). Во время паузы на ЭКГ нередко регистрируются выскальзывающие сокращения из АВ – соединения ниже уровня блокады или из желудочков. АВ – блокады данного типа чаще являются дистальными. Чем больше свободных зубцов Р на ЭКГ, тем реже ритм и выше вероятность приступов Морганьи – Адамса – Стокса. Прогрессирующая АВ - блокада является абсолютным показанием к имплантации искусственного водителя ритма. Прогрессирующая АВ – блокада II степени схожа с полной АВ – блокадой, отличаясь от последней тем, что при полной АВ – блокаде нет ни одного импульса из синусового узла, который был бы проведен к желудочкам. Диагностика прогрессирующей блокады бывает затруднена из-за появления выскальзывающих комплексов и ритмов.
Рис. 3.3.9. ЭКГ при АВ - блокаде высокой степени 5:1, II степени 2:1 и миграции водителя ритма по предсердиям. Отмечается выпадение 4 комплексов QRS-Т подряд, т.е. на 5 зубцов Р приходится 1 комплекс QRS-Т, затем степень блокады уменьшается до 2:1.
Рис. 3.3.10. ЭКГ при АВ - блокаде высокой степени 5:1, 3:1, 2:1. Отмечается выпадение 4 комплексов QRS-Т подряд, т.е. на 5 зубцов Р приходится 1 комплекс QRS-Т, затем степень блокады уменьшается до 3:1, 2:1.
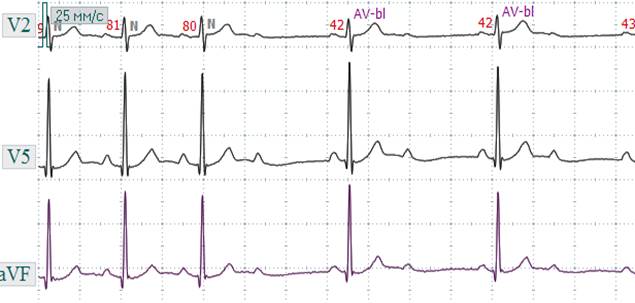
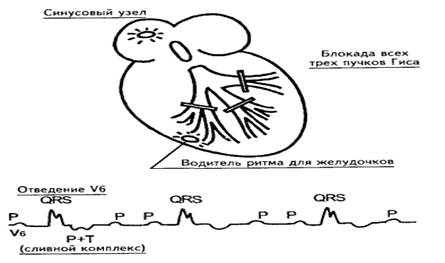
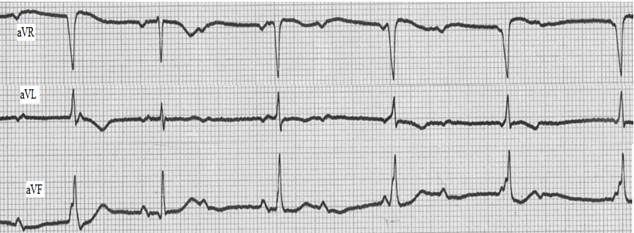
При атриовентрикулярной блокадеIII степени (полной) происходит полное разобщение предсердного и желудочкового ритмов. Предсердия возбуждаются от основного водителя ритма сердца – от синусового узла. Поэтому на ЭКГ регистрируются зубцы Р с определенной постоянной частотой, вне связи с комплексами QRS–Т, интервалы P-P будут одинаковыми. Желудочки будут возбуждаться реже, чем предсердия, и на ЭКГ интервалы R-R будут равными и длиннее интервалов P-P. Одновременное существование двух независимых ритмов приведет к ситуации, когда в определенный момент оба ритма совпадут. На ЭКГ при этом произойдет наложение зубца P (предсердный ритм) на комплекс QRS (желудочковый ритм), и получится так называемый сливной комплекс. Степень урежения ритма желудочков и форма QRS–Т зависит от уровня блокады – проксимального или дистального (рис. 3.3.11).
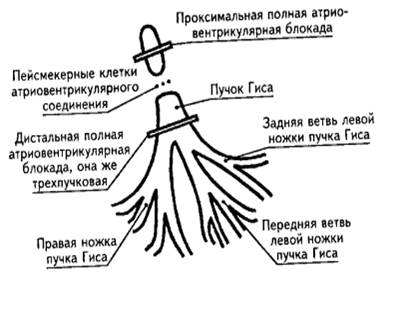
Рис. 3.3.11. Уровни полной АВ - блокады (проксимальная и дистальная). При полной проксимальной АВ – блокаде водителем ритма для желудочков являются участки АВ – соединения ниже места блокады. Их автоматизм сравнительно высок, поэтому желудочки сокращаются с частотой 45-50 в минуту. Комплексы QRS – Т имеют нормальную форму и ширину, так как возбуждение на желудочки проходит обычным путем (рис. 3.3.13, 3.3.15). Проксимальная АВ – блокада III степени может быть врожденной, острой необходимости в искусственной кардиостимуляции, как правило, не возникает. При полной АВ – блокаде дистальной локализации источник ритма для желудочков располагается в одной из ножек Гиса. Их автоматизм невелик, поэтому частота сокращений желудочков снижается до критического уровня (30 - 20 в мин). Ход процесса деполяризации желудочков отличается от нормального, поэтому комплексы QRS–Т уширены и деформированы (рис. 3.3.12, 3.3.14). Иногда может наблюдаться смена водителя ритма желудочков, то есть импульсы образуются то в одной, то в другой ножке Гиса. На это указывает полиморфность комплексов QRS – Т в пределах одного отведения. Редкий ритм сокращения желудочков приводит к возникновению желудочковых экстрасистол, парасистолии, предрасполагает к развитию пароксизмальной тахикардии или фибрилляции желудочков. При полной АВ – блокаде увеличивается электрическая систола желудочков (интервал Q-Т).
Рис. 3.3.12. АВ - блокада полная (III степени) дистальная.
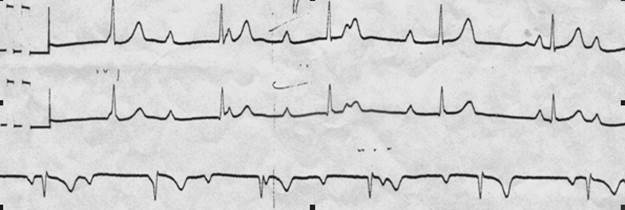
Рис. 3.3.13. ЭКГ при полной АВ-блокаде проксимальной. Регистрируются зубцы Р и комплексы QRS не связанные друг с другом, зубцов Р больше чем комплексов QRS.
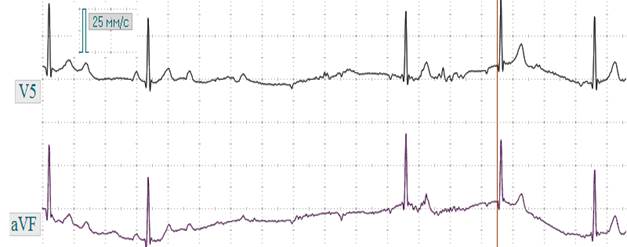
Рис. 3.3.14. ЭКГ при полной АВ - блокаде дистальной. Полная разобщенность сокращений предсердий и желудочков (зубцы Р не связаны с комплексом QRS, лучше видно в отведении V1), комплекс QRS широкий, деформирован напоминает блокаду правой ножки пучка Гиса.
Рис. 3.3.15. ЭКГ при полной АВ - блокаде проксимальной. Регистрируются зубцы Р и комплексы QRS не связанные друг с другом, зубцов Р больше чем комплексов QRS. Синдром Фредерика Синдром Фредерика — сочетание полной атриовентрикулярной блокады с мерцанием или трепетанием предсердий. Электрофизиологические механизмы: полностью прекращается проведение импульсов от предсердий к желудочкам. Желудочки возбуждаются водителем ритма, расположенным в АВ - соединении или в проводящей системе желудочков. Имеется частое и беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий. Синдром Фредерика встречается при тяжелых органических заболеваниях сердца, сопровождающихся склеротическими, воспалительными или дегенеративными процессами в миокарде: ИБС, остром инфаркте миокарда, кардиомиопатиях, миокардитах. При синдроме Фредерика отсутствует единое сокращение предсердий и на ЭКГ это проявляется отсутствием зубцов Р, а вместо них регистрируются волны мерцания (f) или трепетания (F) предсердий (рис. 3.4.1). Импульсы из предсердий к желудочкам не проводятся. Если желудочки возбуждаются из АВ – соединения, то комплекс QRS–Т не изменен, при идиовентрикулярном ритме комплекс QRS уширен и деформирован, схож по форме с комплексами QRS при блокаде ножек пучка Гиса. Расстояния R-R одинаковые, частота сокращений желудочков обычно составляет 40-60 уд. в мин. Желудочковый ритм может нарушаться желудочковыми экстрасистолами. Иногда возникает необходимость дифференцировать синдром Фредерика с брадисистолической формой мерцательной аритмии. При синдроме Фредерика расстояние R-R одинаковое, а при мерцательной аритмии интервалы R-R разные. Физическая нагрузка увеличивает аритмию при мерцании предсердий, а при синдроме Фредерика сохраняется правильный ритм.
Рис. 3.4.1. ЭКГ при синдроме Фредерика. Мерцательная аритмия (зубца Р нет, регистрируются волны f) в сочетании с полной АВ - блокадой дистальной. Замещающий желудочковый (QRS уширен и деформирован) ритм с ЧСС 40 в мин.
|
||||||||||||||||||
|
Последнее изменение этой страницы: 2021-01-08; просмотров: 57; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.23.130.108 (0.08 с.) |