Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Верхняя конечность и плечевой пояс рентгеноанатомияСтр 1 из 12Следующая ⇒
ВЕРХНЯЯ КОНЕЧНОСТЬ И ПЛЕЧЕВОЙ ПОЯС РЕНТГЕНОАНАТОМИЯ
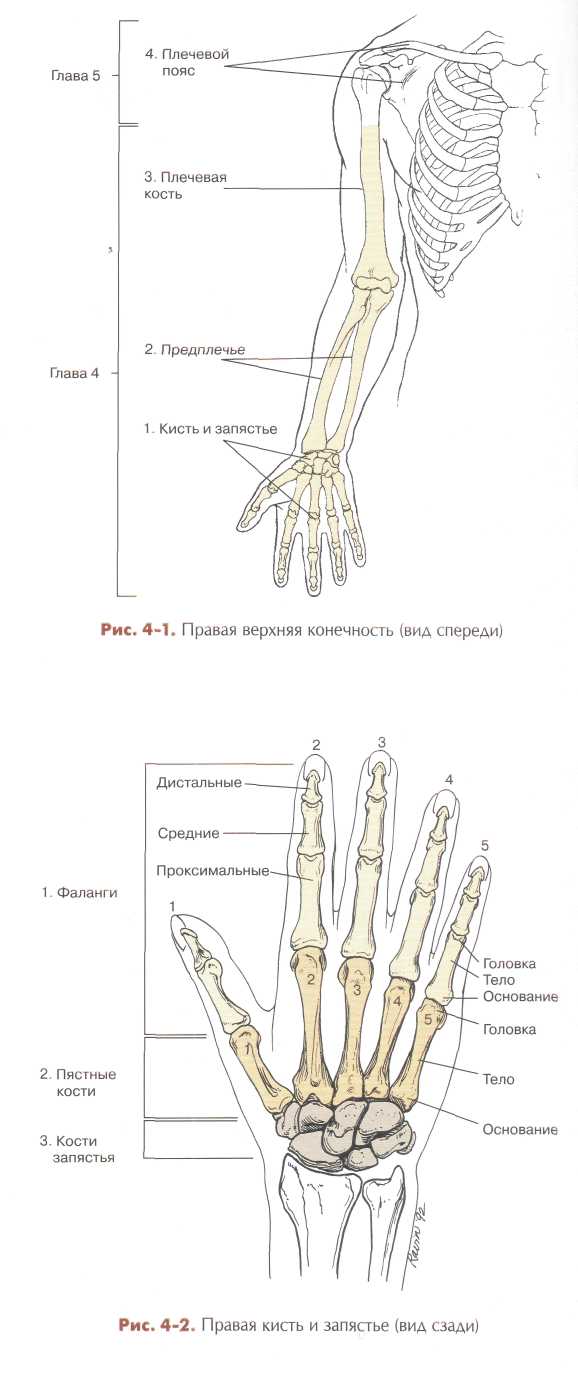
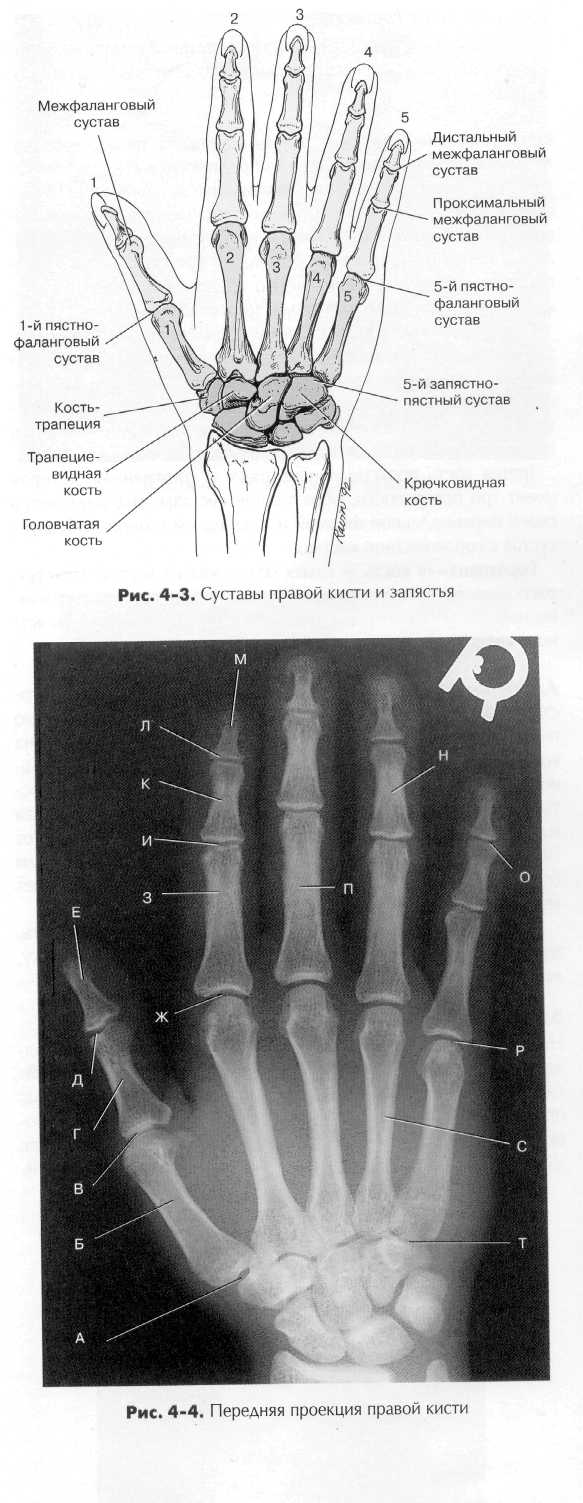
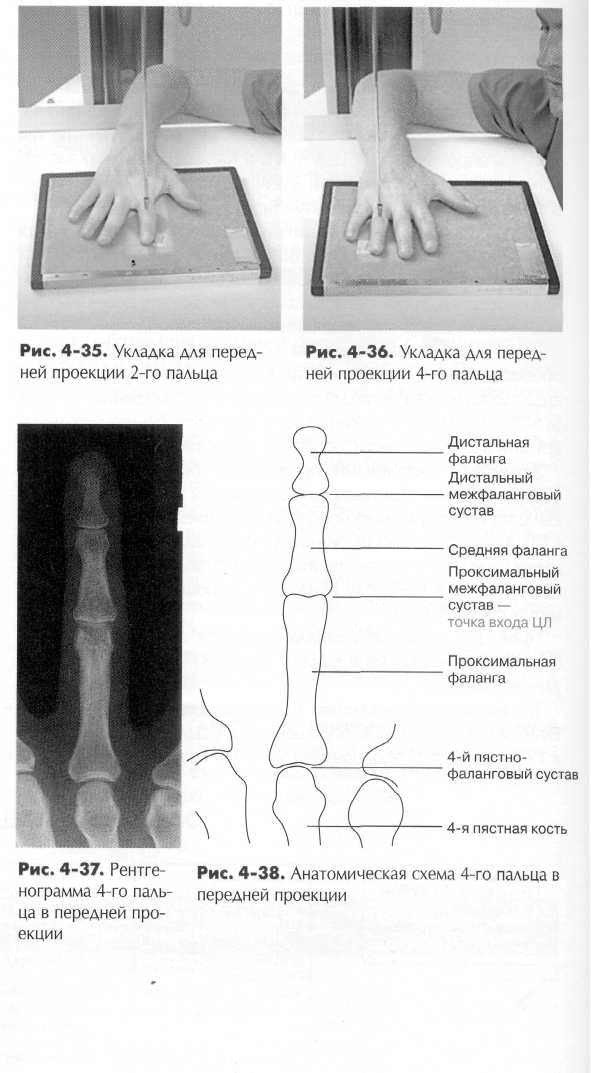
Верхняя конечность Кости верхней конечности могут быть разделены на четыре группы: (1) кисть руки и запястье, (2) кости предплечья, (3) плечевая кость (плечо) и (4) плечевой пояс (пояс верхней ко нечности). Первые три группы обсуждаются в этой главе. Обсуждаются важные суставы кисти и локтя, но плечевой сустав и проксимальный отдел плечевой кости рассматриваются в главе 5 вместе с плечевым поясом. Для качественной визуализации названных объектов необходимо хорошее знание формы и структуры всех кбстей и суставов верхней конечности. КИСТЬ И ЗАПЯСТЬЕ ^ 27 костей каждой кисти с запястьем могут быть разбиты на три группы. 1. Фаланги (пальцы) 14 2. Пястные кости (ладонь) 5 3. Кости запястья (запястье) 8 Самые дистальные кости — фаланги пальцев. Вторая группа — пястные кости, образующие ладонь, третья группа — кости за пястья. Фаланги пальцев Каждый палец состоит из трех или двух фаланг. Нумерация пальцев начинается с большого — первого пальца и заканчивается мизинцем — пятым пальцем. Все пальцы руки (кроме первого) состоят из трех фаланг — дистальной, средней и прокси мальной. Первый палец имеет две фаланги — проксимальную и дистальную. Каждая фаланга состоит из трех областей — дистальной округлой — головки, тела и расширенного основания, похожего на дистальный эпифиз (головку) пястной кости. Пястные кости (ладонь) Вторая группа костей, образующих ладонь, — пять пястных кос тей. Нумерация пястных костей соответствует нумерации пальцев. Пястная кость большого пальца имеет номер 1. Каждая пястная кость имеет три области (как и фаланги). Дистальный отдел — округлая головка. Тело имеет изогнутую форму — передняя часть вогнута, а задняя (дорсальная) часть имеет выпуклую поверхность. Основание расширено в проксимальной части, образуя сочленение с костями запястья.
Суставы кисти Понимание строения суставов кисти очень важно для рентгенографии, так как при переломах кисти в районе суставов возможно образование тонких осколков, которые нужно уметь визуализировать. Поэтому следует знать классификацию суставов.
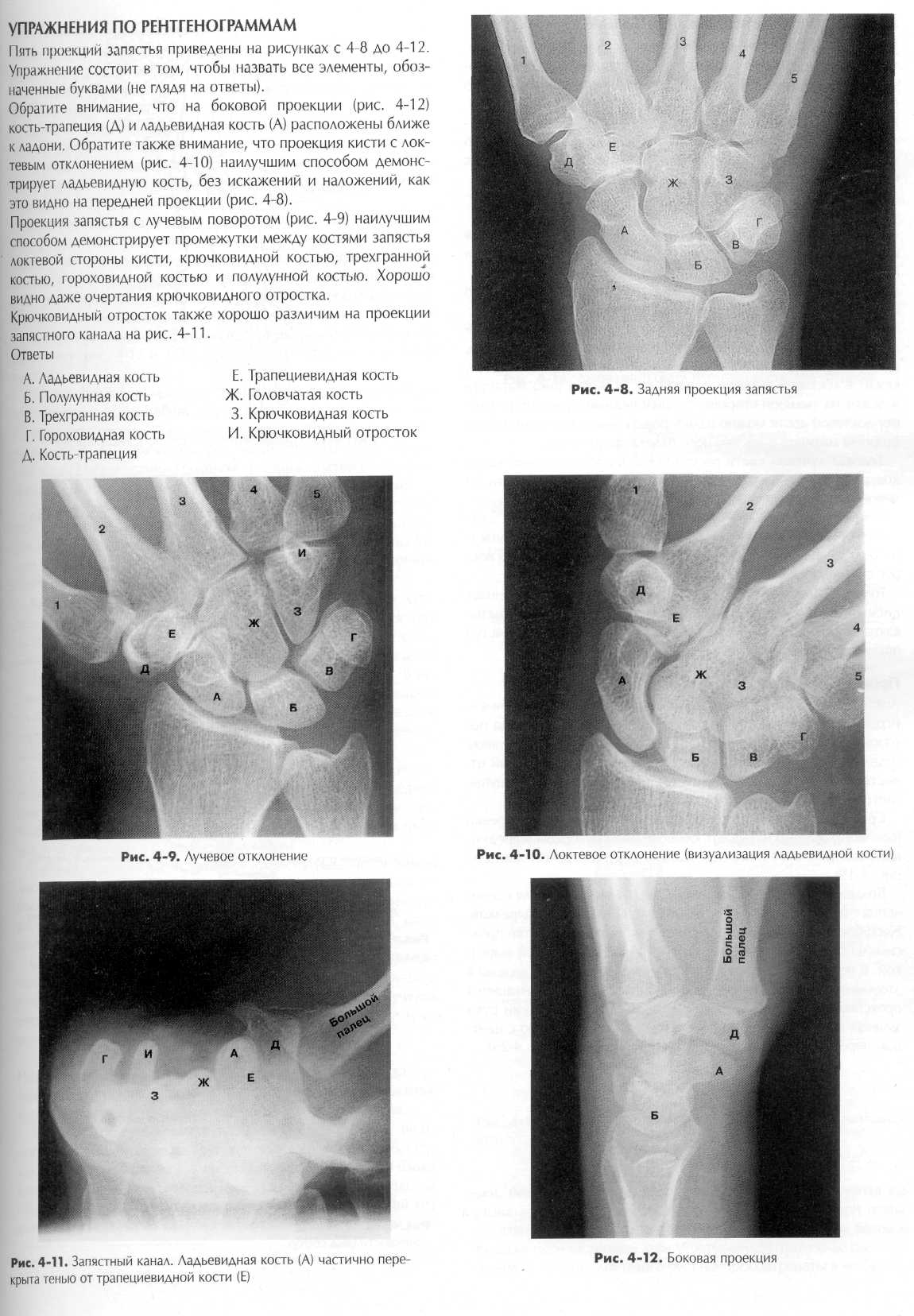
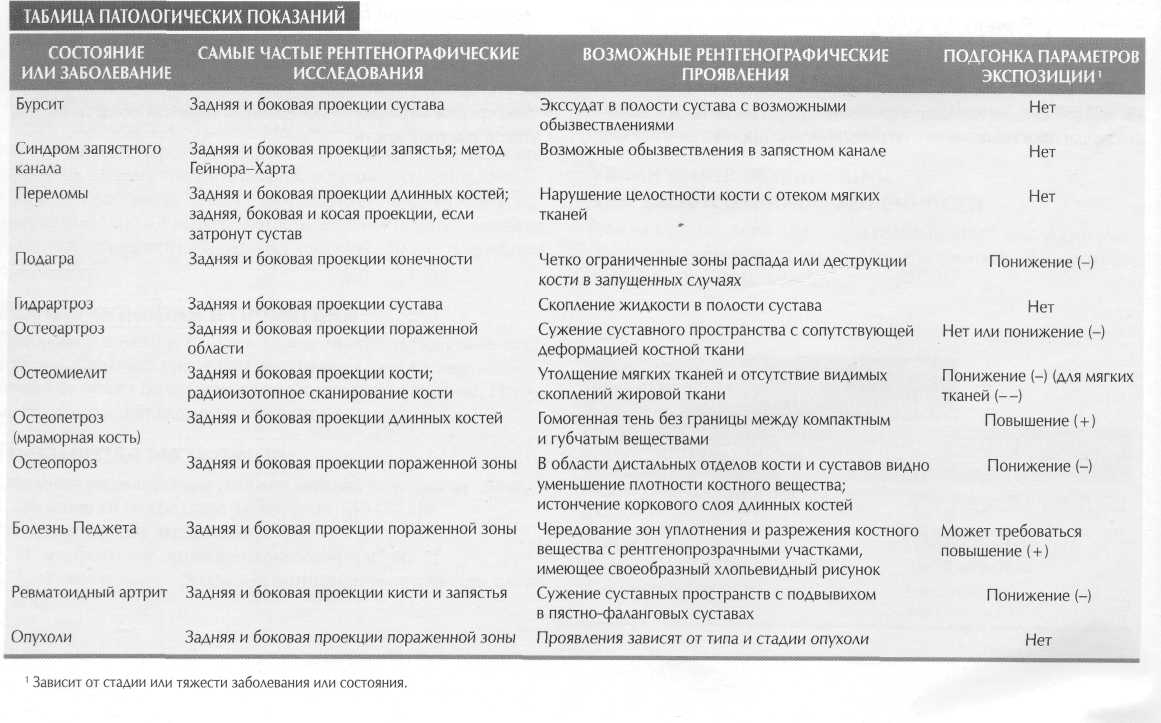
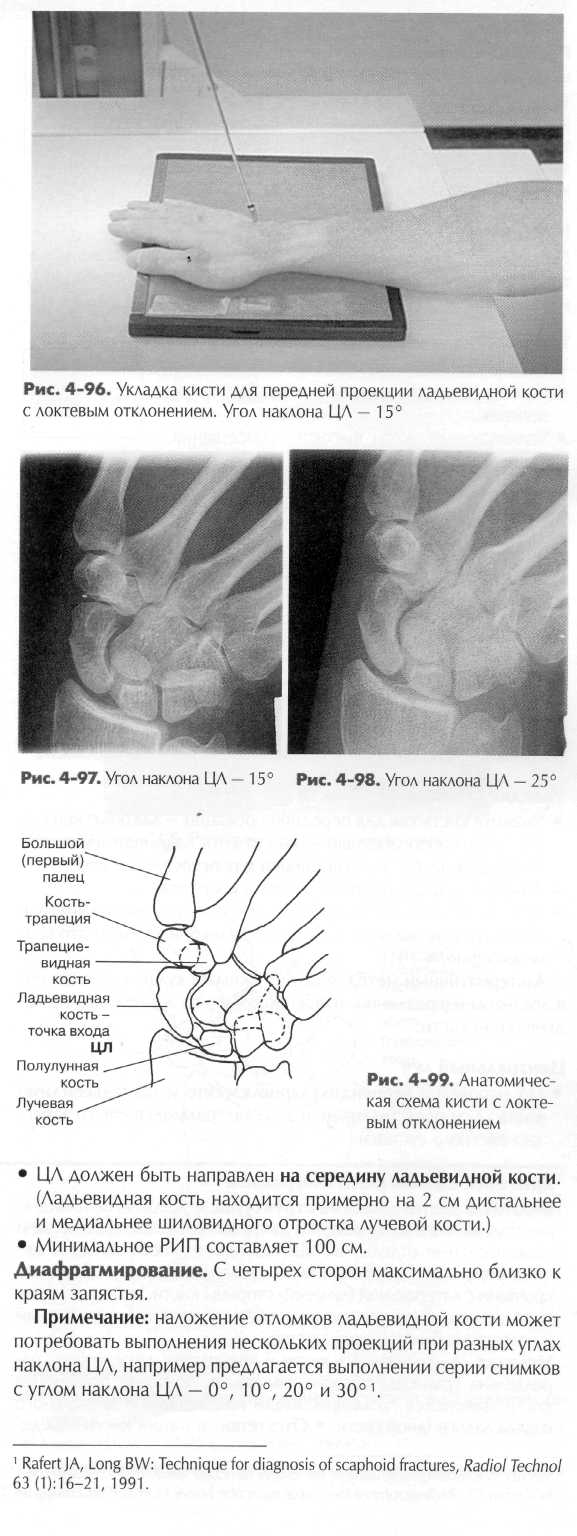
Большой (первый) палец. Большой палец имеет всего две фаланги, поэтому единственный сустав между фалангами так и называется — межфаланговым. Между первой пястной костью и проксимальной фалангой расположен первый пястно-фалан-говый сустав. Название сустава происходит от костей, которые он соединяет. Название проксимальной кости идет первым, дистальной - вторым. По рентгенографическим причинам первая пястная кость считается частью большого пальца и его изображение должно быть включено в рентгенограмму от дистальной фаланги до основания первой пястной кости. При снимках других пальцев пястные кости включать необязательно. Достаточно получить изображение трех фаланг: дистальной, средней и проксимальной. Пальцы (от второго до пятого). Пальцы от второго до пятого имеют по три фаланги; то есть имеются три сустава, начиная с дистальной фаланги: дистальный межфаланговый сустав, затем проксимальный межфаланговый сустав и самый проксимальный - пястно-фаланговый сустав. Пястные кости. Соединения пястных костей и фаланг называются пястно-фаланговыми суставами. А соединения пястных костей с костями запястья называются запястно-пястными суставами. Пять пястных костей соединены со следующими костями запястья: - первая пястная кость — с костью-трапецией; - вторая пястная кость — с трапециевидной костью; - третья пястная кость — с головчатой костью; - четвертая и пятая пястная кость — с крючковидной костью. Кости запястья (запястье) Третья группа костей кисти - кости запястья. Выучить названия костей запястья проще всего, если их разделить на два ряда по четыре кости. Проксимальный ряд. Со стороны большого пальца расположена ладьевидная кость. Одну из предплюсневых костей стопы тоже называют ладьевидной. Правильное название (по Парижской номенклатуре) ладьевидной кости запястья — os scaphoide-um, а ладьевидной кости стопы - os naviculare. Ладьевидная кость - самая большая в проксимальном ряду и образует сустав с лучевой костью предплечья. Обратите внимание — это наиболее частое место переломов. Полулунная кость (имеет форму полумесяца) —'вторая кость запястья в проксимальном ряду тоже образует сустав с лучевой костью. Она отличается заметной впадиной на своей дисталь-ной поверхности в месте, где она образует сустав с головчатой костью, расположенной в дистальном ряду костей запястья (лучше видна на виде кисти спереди, см. рис. 4-6).
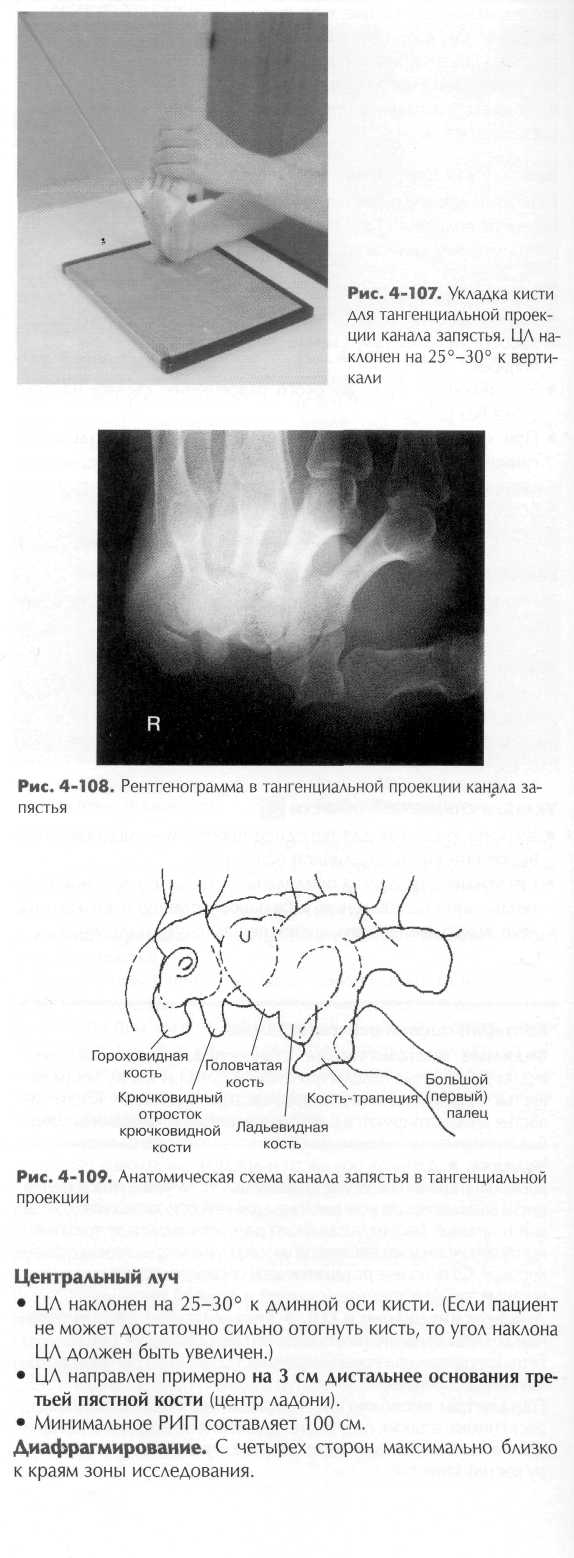
Третья кость проксимального ряда — трехгранная, которая имеет три поверхности, образующие суставы; она выделяется своей пирамидальной формой и с передней стороны образует сустав с гороховидной костью. Гороховидная кость - самая маленькая из костей запястья, располагается кпереди от трехгранной кости, хорошо различима на виде кисти спереди (рис. 4-6) и на изображении запястного канала (рис. 4-7) Днстальный ряд. Второй, дистальный ряд костей запястья состоит из четырех костей, которые образуют суставы с пятью пястными костями. Со стороны большого пальца расположена кость-трапеция, четырехугольная кость несколько неправильной формы, расположенная между ладьевидной и первой пястной костью. Похожая на клин трапециевидная кость — самая маленькая кость в дистальном ряду. За трапециевидной следует самая большая из всех костей запястья — головчатая кость или os magnum. Она имеет округлую «голову», которая заполняет впадину, образованную ладьевидной и полулунной костями. Последняя кость дистального ряда - крючковидная кость, которая легко различима по своему крючковидному отростку, направленному в сторону ладони (см. рис. 4-7). Запястный канал (туннель) На рис. 4-7 кости запястья представлены так, как они бы выглядели на тангенциальной проекции со стороны ладони переразогнутой кисти. Рисунок демонстрирует арку запястного канала, образованную костями запястья. Лучше всего показаны гороховидная и крючковидная кость, расположенные ближе к ладони. Через эту область проходит большинство нервов и сухожилий. ВЕРХНЯЯ КОНЕЧНОСТЬ ГЛАВА 4 121
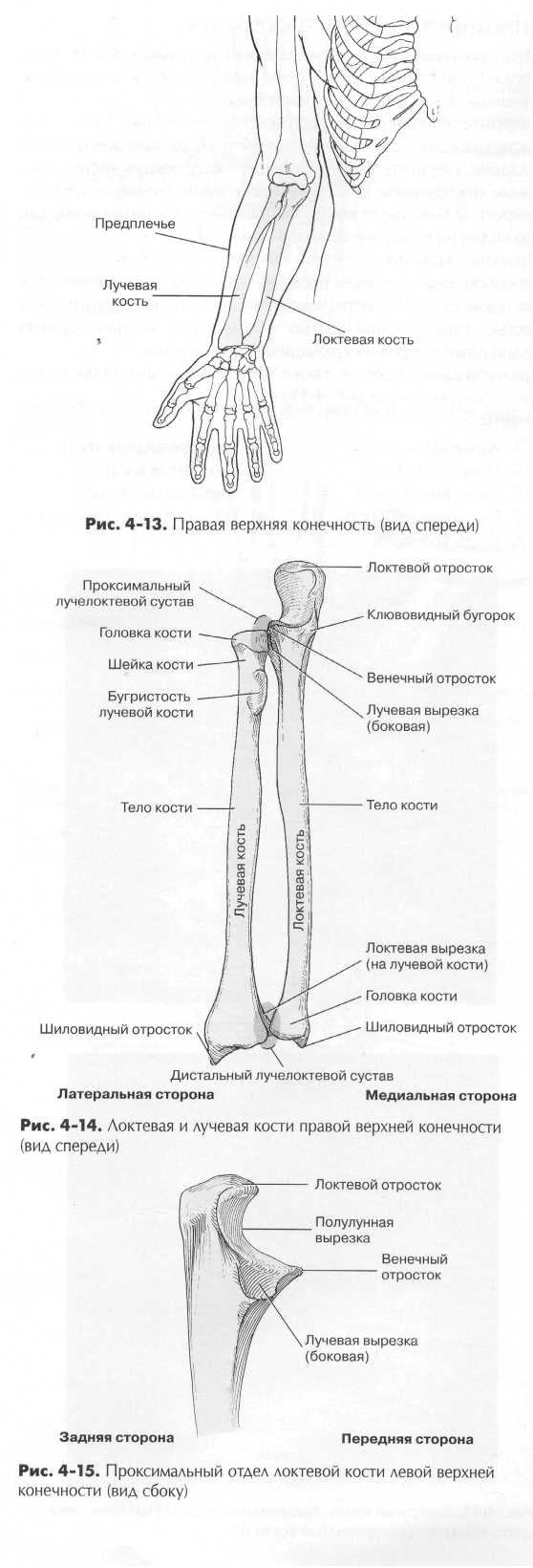
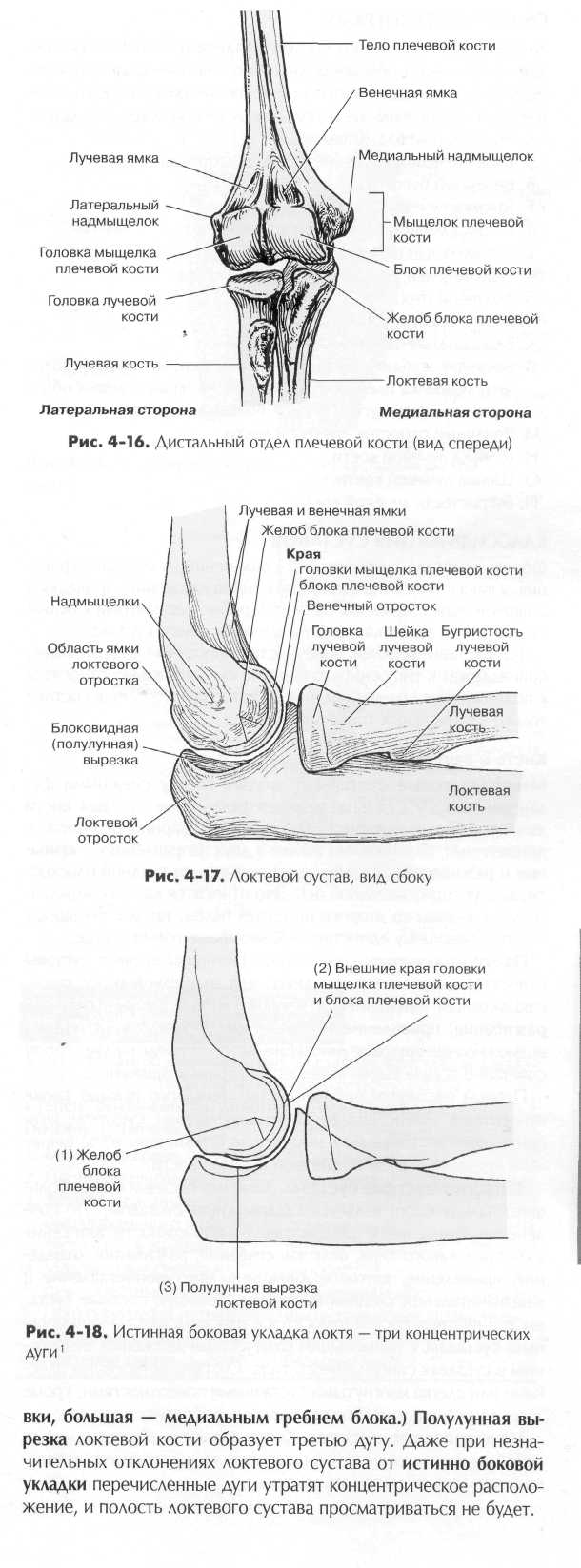
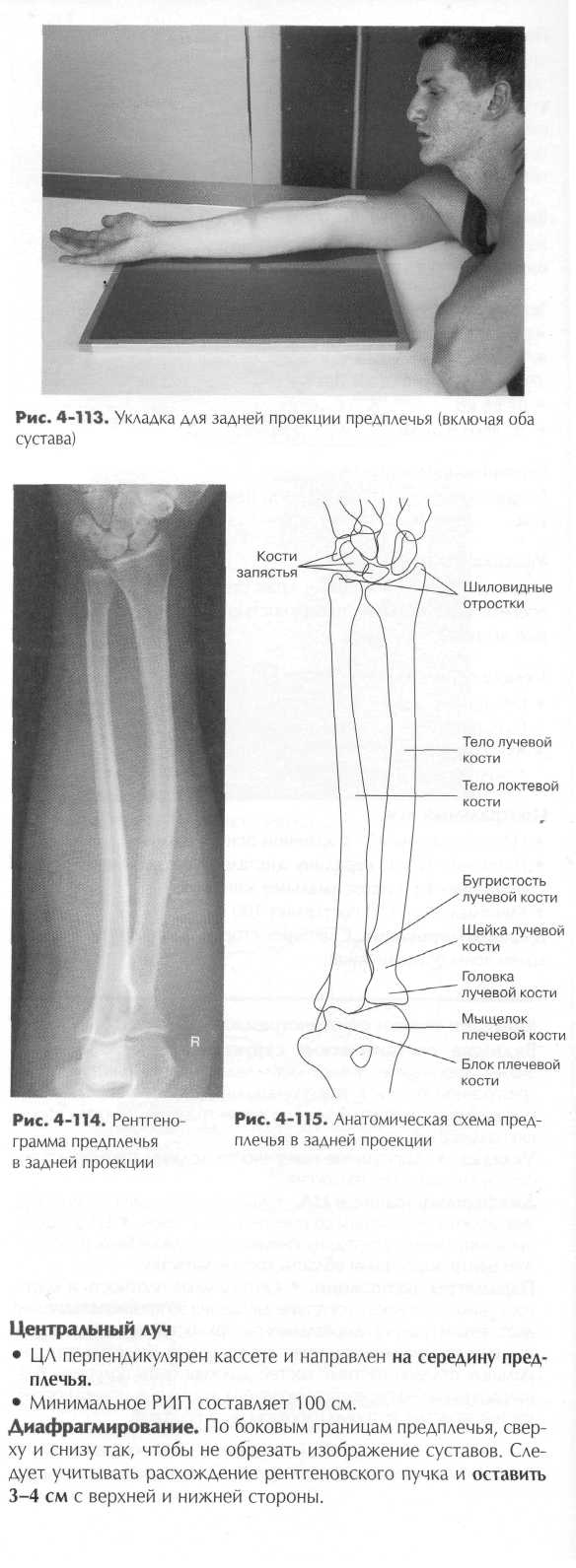
ПРЕДПЛЕЧЬЕ - ЛУЧЕВАЯ И ЛОКТЕВАЯ КОСТИ Вторая группа костей верхней конечности — кости предплечья — лучевая, которая расположена со стороны большого (первого) пальца и локтевая кость, расположенная более медиально (рис. 4-13). Локтевая и лучевая кости соединяются в двух местах — в проксимальном и дистальном лучелоктевом суставе, как показано на рис. 4-14. Эти суставы отвечают за вращательные движения кисти и запястья, как это будет показано далее в этой главе. Локтевая и лучевая кости (рис. 4-14) На дистальных частях локтевой и лучевой кости находятся шиловидные отростки. Шиловидный отросток лучевой кости может быть прощупан со стороны большого пальца у лучеза-пястного сустава. Шиловидный отросток лучевой кости обычно простирается дистальнее отростка локтевой кости. Локтевая вырезка — небольшое углубление в средней части дистального отдела лучевой кости. Головка локтевой кости, расположенная в дистального отдела кости возле запястья, лежит в локтевой вырезке лучевой кости. Когда рука вытянута и лежит на тыльной стороне, то шиловидный отросток и головку локтевой кости можно пальпировать или просто увидеть со стороны мизинца в дистального отдела предплечья. Головка лучевой кости расположена в проксимальной части кости возле локтевого сустава. Протяженные средние части лучевой и лучевой кости называют телом кости.
Лучевая кость по размеру меньше, чем локтевая, но она, в отличие от локтевой кости, участвует в образовании лучезапяст-ного сустава. При разгибании руки лучевая кость движется вокруг стационарной локтевой кости. Головка проксимального отдела лучевой кости напоминает диск, чуть ниже кость сужается, образуя отдел, который называют шейкой лучевой кости. Ниже шейки расположен выступ овальной формы, это бугристость лучевой кости. IZO
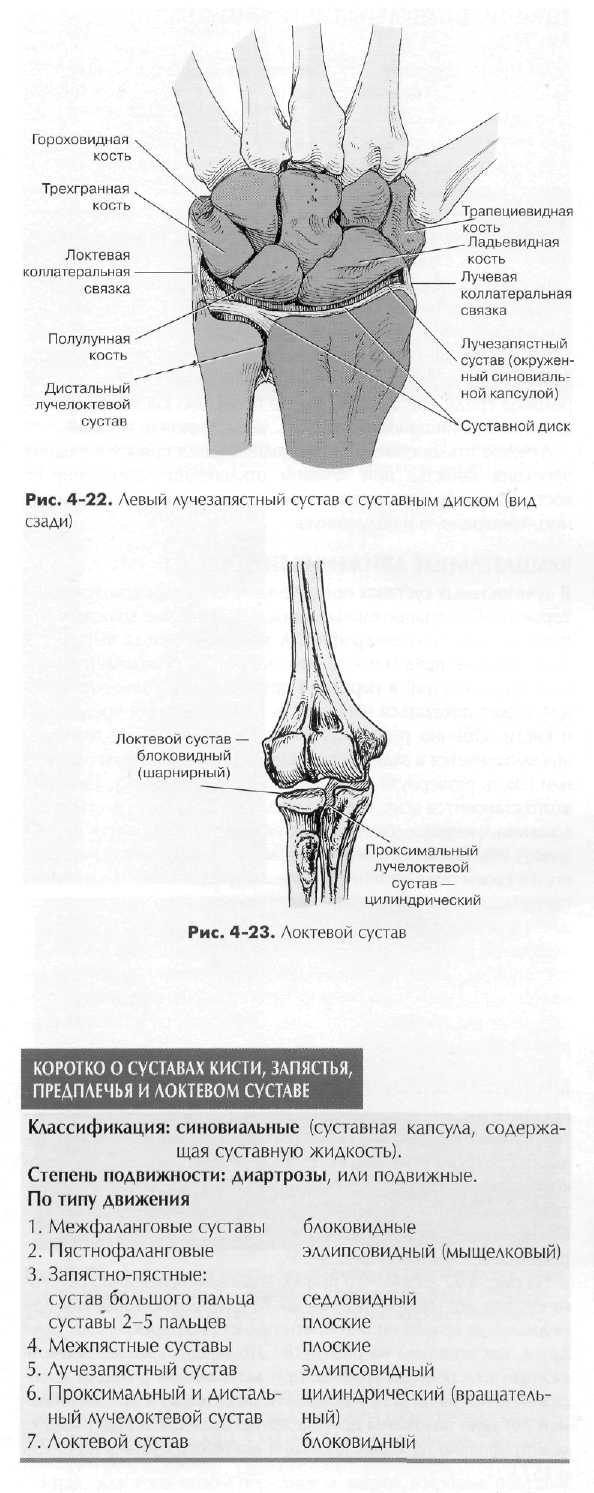
КЛАССИФИКАЦИЯ СУСТАВОВ Общее описание суставов, или сочленений, и их классификация, а также описание возможных типов движений, приведены в первой главе. Здесь мы более подробно рассмотрим каждый сустав кисти, запястья, предплечья и локтевого сустава. Все суставы верхней конечности, описанные в этой главе, принадлежат к типу синовиальных и, следовательно, относятся к подвижным сочленениям, или диартрозам. Различие состоит только в возможных типах движений. Кисть и запястье (рис. 4-21) Межфаланговые суставы. Находясь между смежными фалангами каждого пальца, все межфаланговые суставы кисти являются блоковидными, или суставами шарнирного типа, с движениями, возможными только в двух направлениях — сгиба нии и разгибании. Эти движения происходят в одной плоскости, вокруг горизонтальной оси. Это относится как к межфалан-говым суставам со второго по пятый палец, так и к большому пальцу, имеющему единственный межфаланговый сустав. Пястнофаланговые суставы. Пястнофаланговые суставы относятся к типу эллипсовидных, или мыщелковых, суставов, с возможным движением в четырех направлениях: сгибание, разгибание, приведение и отведение. Кроме перечисленных, возможно еще круговое движение, которое представляет собой сочетание всех четырех вышеперечисленных движений. Первый пястнофаланговый сустав (большого пальца) также относится к эллипсовидным, или мыщелковым, суставам, хотя приведение и отведение в нем сильно ограничены из-за ширины и меньшей округлости первой пястной кости. Запястно-пястные суставы. Запястно-пястный сустав большого пальца кисти является седловидным суставом. Это сочленение лучше всего демонстрирует возможности движения в суставах такого типа, включая сгибание, разгибание, отведе ние, приведение, круговое движение, противопоставление и в незначительной степени вращение. Запястно-пястные суставы 2-5 пястных костей относятся к плоским, или малоподвиж ным, суставам, с наименьшим количеством движений, возможным в суставах синовиального типа. Суставы образованы плоскими или слегка изогнутыми суставными поверхностями, кроме того, движения ограничивает плотная фиброзная капсула.
Межзапястные суставы. Кости запястья образуют между собой межзапястные суставы, которые также относятся к плос ким, или малоподвижным, суставам.
Суставы запястья Лучезапястный сустав представляет собой эллипсовидный, или мыщелковый, сустав и относится к подвижным сочленениям синовиального типа, или диартрозам. Из двух костей предплечья только лучевая кость сочленяется непосредственно с двумя костями запястья, ладьевидной и полулунной. Это сочленение называется лучезапястным. суставом. Трехгранная кость также является частью лучезапястного сустава, к ней прилежит суставной диск. Суставной диск является частью общего лучезапястного сочленения, включая сустав между дистальными отделами лучевой и локтевой костей предплечья, который называется дистальным лучелоктевым суставом. Суставная поверхность нижней части лучевой кости вместе с общим суставным диском образуют гладкую, слегка вогнутую густакную поверхность, которая сочленяется с тремя костями запястья, образуя полный лучезапястный сустав. Весь сустав окружен суставной капсулой, укрепленной связками, обеспечивающими движения в четырех направлениях, а также круговое движение. Синовиальная мембрана выстилает внутренние поверхности четырех связок и дистальное окончание лучевой кости, а также суставные поверхности прилегающих костей запястья. Связки лучезапястного сустава. Существует несколько значимых связок, укрепляющих лучезапястный сустав. Две из них изображены на рис. 4-22. Локтевая коллатеральная связка начинается от шиловидного отростка локтевой кости и, расходясь веерообразно, прикрепляется к трехгранной и гороховидной костям. Лучевая коллатеральная связка тянется от шиловидного отростка лучевой кости сначала к латеральному краю ладьевидной, а затем к трапециевидной кости. Пять дополнительных связок не показаны на данном рисунке, они располагаются крестообразно, обеспечивают прочность лучезапястного сустава и часто повреждаются при травме. Обычно они хорошо яидны при стандартной артрографии или МРТ. • 1ыльная лучезапястная связка. • Ладонная лучезапястная связка. • Треугольной формы соединительно-тканный хрящевой ком • Ладьевидно-полулунная связка. • Полулунно-трехгранная связка (межкостные межзапястные Локтевой сустав Локтевой сустав также относится к группе синовиальных суставов, следовательно, является подвижным сочленением. Локтевой сустав НКЛЯР1СЯ сложным и принадлежит к типу блоковид-ных (шарнирных) суставов, что позволяет выполнять сгибатель-ные и разгибательные движения между плечевой костью и локтевой и лучевой костями. В его полости различают три сустава, окруженные одной суставной капсулой. Кроме блоковидных суставов между плечевой и локтевой костями и между плечевой и лучевой костями имеется еще проксимальный лучелоктевой сустав (цилиндрический).
Следующие страницы этой главы посвящены важности точного расположения области локтевого сустава при исследованиях в боковых проекциях, для получения представления о расположении характерных жировых прослоек (подушек) внутри локтевого сустава.
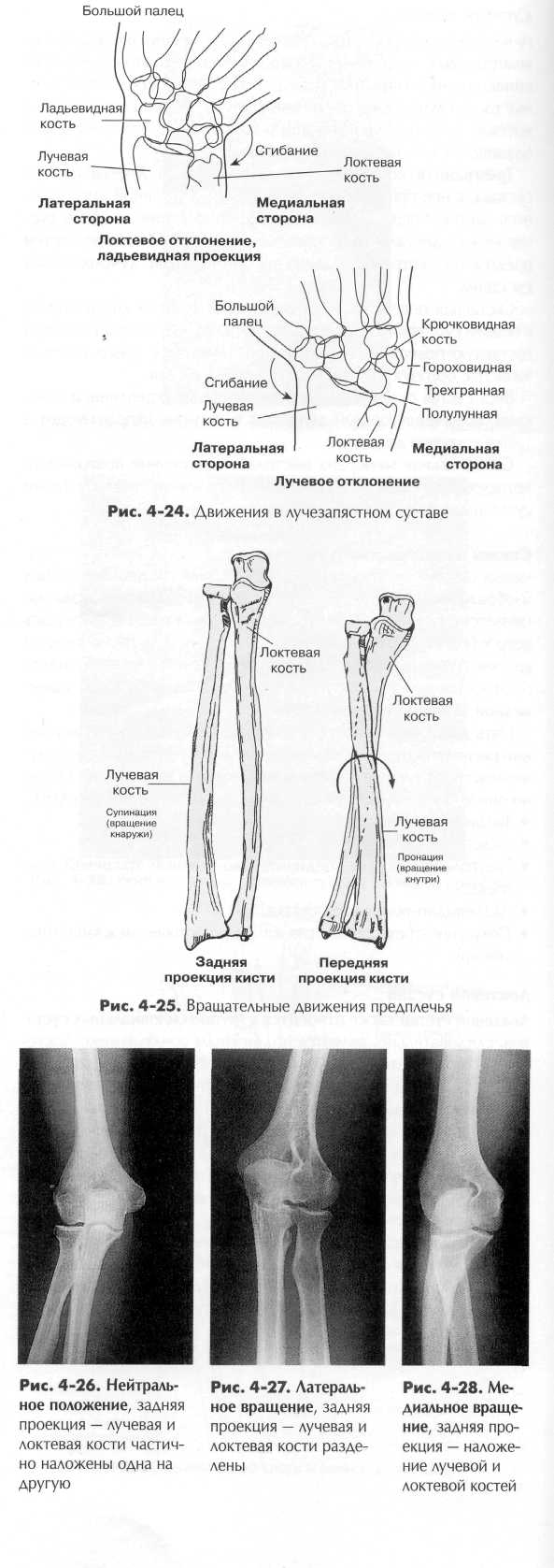
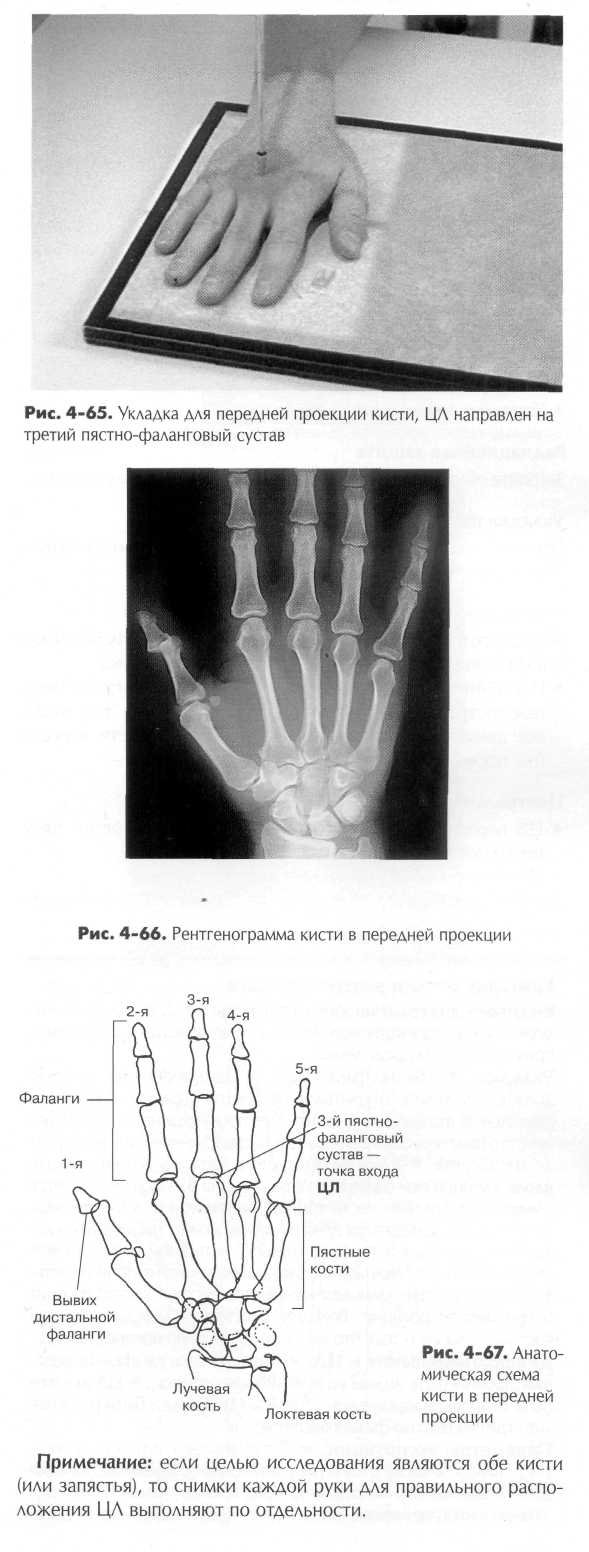
ТЕРМИНОЛОГИЯ ДВИЖЕНИИ ЛУЧЕЗАПЯСТНОГО СУСТАВА. Правильная терминология движений в лучезапястном суставе может показаться запутанной, тем не менее рентгенологи должны ее понимать, так как определенные проекции лучеза-пястного сустава описываются в рамках этой терминологии. В первой главе говорилось о терминах, относящихся к повороту или сгибанию кисти и запястья из естественного положения в сторону локтевой кости с целью получения локтевого отклонения (девиации) и в сторону лучевой кости для достижения лучевого отклонения. Локтевое отклонение (специальная ладьевидная проекция): локтевое отклонение запястья открывает для лучшего обозрения ладьевидную, трапециевидную и многоугольную кости запястья, находящиеся на противоположной (лучевой) стороне. Так как ладьевидная кость является местом наиболее частых переломов среди костей запястья, то проекцию кисти при локтевом отклонении принято называть ладьевидной проекцией. Лучевое отклонение: реже выполняющаяся прямая передняя проекция запястья при лучевом отклонении демонстрирует кости локтевой стороны запястья — крючковидную, гороховидную, трехгранную и полулунную. ВРАЩАТЕЛЬНЫЕ ДВИЖЕНИЯ ПРЕДПЛЕЧЬЯ В лучелоктевых суставах предплечья также совершаются некоторые особые вращательные движения, которые должны быть понятны при рентгенографии. К примеру, нельзя выполнять исследование предплечья в пронационном положении (кисть развернута кнутри) в передней проекции, хотя такое положение может показаться наиболее естественным для предплечья и кисти. Обычно рентгенологическое исследование предплечья выполняется в задней проекции, в супинационном положении (кисть развернута кнаружи) или ладонью кверху. Причина этого становится ясна, если вы посмотрите на перекрестное положение лучевой и локтевой костей при повороте кисти кнутри (рис. 4-25). Такой перекрест получается в результате единственного в своем роде комбинированного вращательного движения предплечья, происходящем одновременно в проксимальном и дистальном лучелоктевом суставе. Резюме: во избежание наложения локтевой и плечевой костей друг на друга, происходящего вследствие комбинированных вращательных движений, рентгенографию предплечья следует выполнять в задней проекции, с кистью, развернутой кнаружи (в супинационной укладке). УКЛАДКИ
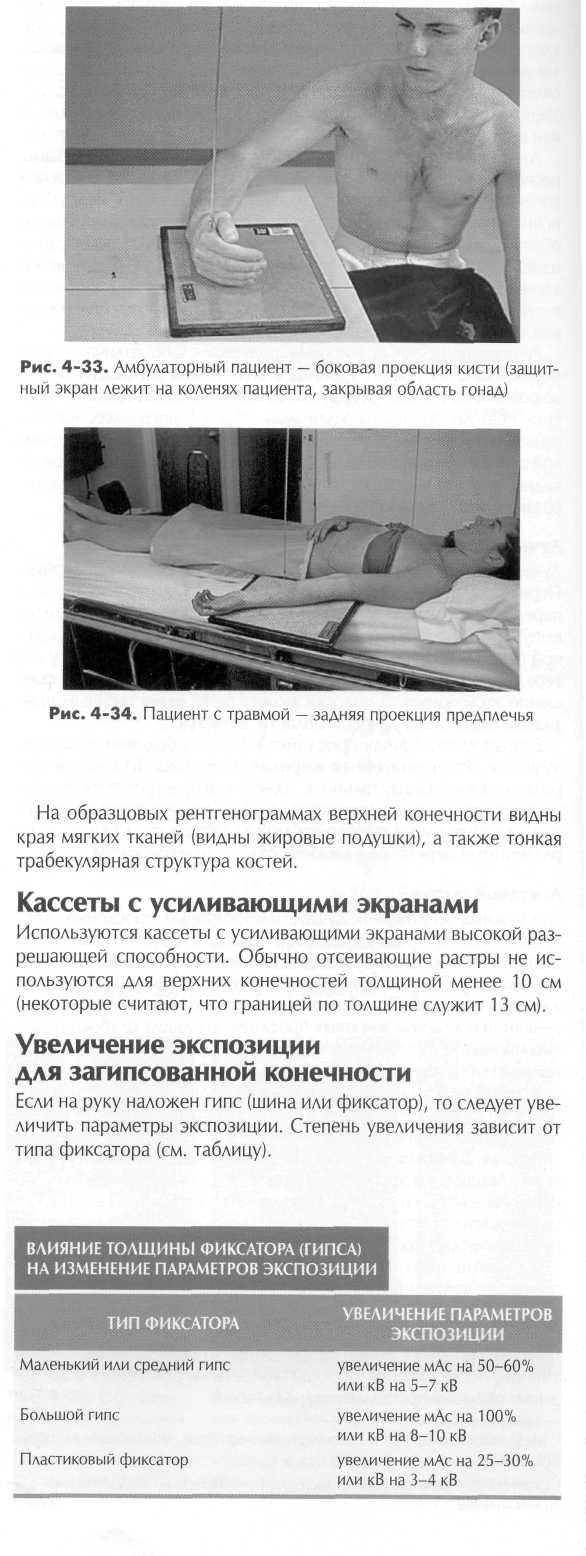
Укладка: общие положения Рентгенография верхних конечностей выполняется чаще всего при сидячем положении амбулаторного пациента. Пациент сидит у края стола, комфортно и не напряженно (рис. 4-33). Если край стола выдвинут консольно, то это еще удобнее, особенно если пациент сидит на кресле-каталке. При этом следует обратить внимание на то, что пациент должен быть максимально отодвинут от зоны действия прямого пучка. Уровень деки стола должен быть близок к уровню плеч пациента, как показано на рисунке. Гонадная защита Радиационная защита области гонад очень важна при рентгенографии верхних конечностей, так как пациент сидит в непосредственной близости от первичного пучка рентгеновского излучения. Проще всего использовать гонадный передник, юбку или просто закрыть область гонад рентгенозащитной накидкой (покрывалом). Хотя правила диктуют защищать только пациентов репродуктивного возраста, будет неплохо, если вы будете защищать всех. Пациенты с травмой Часто приходится выполнять снимок пациента, лежащего на каталке (рис. 4-34). Желательно подвинуть пациента к самому краю каталки, чтобы освободить место для кассеты и максимально удалить его от первичного пучка излучения. Рентгенография в педиатрии Движение ребенка часто вызывает нерезкость рентгенограммы, поэтому часто применяют различные методы фиксации пациента. Распространенный инструментарий - мягкие подушки для удобства укладки и ремни для фиксации. Подушки с песком следует применять аккуратно, так как они тяжелые. Поскольку часто помогают фиксировать ребенка во время экспозиции его родители, следует позаботиться об их радиационной защите. Рентгенолаборанту следует разговаривать с ребенком успокаивающим тоном и языком, который ребенку понятен. Следует добиться сотрудничества ребенка, (см. главу 20 для подробных объяснений) Рентгенография в гериатрии Пожилым пациентам следует давать четкие и понятные инструкции. Обычная процедура выполнения снимка верхней конечности может быть изменена по состоянию пациента. Параметры экспозиции следует уменьшить. Параметры экспозиции Основные параметры для снимков верхней конечности таковы. 1. Значение кВ от среднего до высокого (50-70 кВ). 2. Короткое время экспозиции. 3. Малое фокусное пятно рентгеновской трубки. 4. Адекватное значение мАс для оптимальной оптической плот
Диафрагмирование, общие принципы укладок и маркеры Принципы диафрагмирования неизменны — края диафрагми рования должны быть видны по четырем сторонам снимка, существенные анатомические структуры не должны оказать ся срезанными. Обшее правило для размеров кассеты — она должна быть наименьшего размера, но адекватной размеру исследуемого органа. При снимке верхней конечности диафрагмирование по четырем сторонам возможно для любого размера кассеты. На одной рентгенограмме можно получить два и более снимков. В этом случае диафрагмирование осуществляется по зоне интереса. Для получения нескольких снимков кассету закрывают защитными экранами. Общее правило при рентгенографии верхней конечности — помещать длинную ось снимаемой конечности параллельно длинной оси кассеты. Если на рентгенограмме выполняется несколько снимков, то направление снимаемой конечности долж но быть одинаковым. На снимке должны быть размещены маркеры с идентификатором пациента. Идентификатор всегда располагается в свободном углу снимка. Корректная укладка и направление ЦЛ Аккуратная укладка и правильное направление ЦЛ очень важны при рентгенографии верхней конечности, чтобы правильно визуализировать суставные щели. Следует запомнить три основных принципа укладок верхней конечности. 1. Конечность должна быть параллельна кассете. 2. ЦЛ должен падать перпендикулярно на кассету. 3. Точка вхождения ЦЛ в объект должна быть тщательно вы Альтернативные методы исследования. АРТРОГРАФИЯ Артрография обычно используется для получения информации о патологии сухожилий, связок и капсул синовиальных суставов - лучезапястного, локтевого, плечевого и голеностопного. Исследование выполняется посредством введения в полость сустава контрастных веществ в стерильных условиях (см. главу 21). РАДИОНУКАИДНАЯ ДИАГНОСТИКА Радионуклидное исследование предназначено для диагностики остеомиелита, метастазов в кости, вколоченных переломов, а также воспалительных заболеваний подкожной клетчатки. Оценка исследуемого органа проводится в течение 24 часов от момента начала исследования. Радионуклидное исследование более чувствительный метод, чем рентгенография, поскольку позволяет оценить не только анатомическое, но и функциональное состояние oprarfa. Клинические показания Все рентгенологи должны быть знакомы с клиническими показаниями, имеющими отношение к верхней конечности, включая следующие (не полный список). Бурсит - воспалительное заболевание околосуставной сумки с накоплением в ее полости экссудата; обычно сопровождается образованием обызвествлений в прилегающих сухожилиях, что вызывает боль и ограничение движений в суставе. Синдром запястного канала — дистрофическое заболевание области запястья и кисти, сопровождающееся болевыми расстройствами, связанными со сдавлением срединного нерва, проходящего через центр запястья; часто встречается у женщин среднего возраста. Переломы — повреждение кости с нарушением ее целостности, возникают в результате внезапного воздействия на кость значительной силы (прямой или опосредованной). Названия переломов зависят от характера повреждения, от направления линий переломов, от расположения костных отломков и целостности окружающих тканей (смотри главу 19 для уточнения терминологии, относящейся к травме и дополнительным типам переломов); здесь приводится несколько наиболее общих примеров: • перелом Бартона — внутрисуставной перелом с вывихом зад • перелом Беннета — внутрисуставной перелом основания • боксерский перелом — поперечный перелом области шейки Перелом Коллиса — перелом нижней части лучевой кости с вывихом дистального отломка кзади (перелом лучевой кости в типичном месте), в 50-60% случаев сочетается с переломом шиловидного отростка локтевой кости. Перелом Смита — противоположный перелому Коллиса, поперечный перелом нижней части лучевой кости с вывихом дистального отломка кпереди. Подагра — форма артрита, как правило наследственного характера, при котором происходит повышение уровня мочевой кислоты в крови с возможным отложением уратов в полости суставов и в других тканях. При первичном приступе развивается острый артрит, поражающий преимущественно плюснефалан-говые суставы первых пальцев стоп; поражение пястно-фалан-говых суставов кисти встречается реже и определяется рентгенологически только в стадии развитого подагрического артрита. Заболевание встречается чаще у мужчин после 30 лет. Гидрартроз — скопление жидкости (серозной или геморрагической) в полости сустава; встречается при различной патологии: переломах, вывихах, повреждении мягких тканей или при воспалении. Остеоартрит (остеоартроз) — дегенеративно-дистрофичес кое заболевание суставов не воспалительной этиологии, характеризующееся постепенным разрушением суставного хряща, с сопутствующей деформацией костной ткани; является наиболее распространенным типом суставной патологии. Считается нормальной составляющей возрастных изменений. Остеомиелит — локальный или генерализованный инфек-ционно-воспалительный процесс, поражающий все элементы кости или костный мозг. Может быть следствием экзогенной бактериальной инфекции, проникающей в кость при травме или хирургическом вмешательстве. Чаще является результатом попадания эндогенной микрофлоры из отдаленных очагов, к примеру из диабетической язвы стопы. Остеопетроз — наследственное заболевание, проявляющееся диффузным остеосклерозом большинства костей скелета, основным проявлением которого являются переломы поврежденных костей; также может привести к облитерации костномозговых пространств. Заболевание известно также как мра морная болезнь. Остеопороз — снижение плотности кости в результате уменьшения количества костного вещества или недостаточного его обызвествления. Встречается у женщин в климаксе и у пожилых мужчин. В результате остеопороза происходит разрежение губчатого вещества кости с истончением костных перекладин; большинство переломов у женщин старше 50 лет являются следствием остеопороза. Болезнь Педжета (деформирующий остит) — одно из наиболее распространенных заболеваний скелета диспластического характера с развитием патологической перестройки, что приводит к его деформации и осложняется переломами. Чаще встречается у мужчин старше 40; этиология точно не определена, хотя есть некоторые основания предполагать вирусное происхождение заболевания. Изменениям могут подвергаться любые кости, но наиболее часто поражаются таз, бедренная и плечевая кости, череп, позвоночник и ключица. Ревматоидный артрит — хроническое системное воспалительное заболевание соединительной ткани с преимущественным поражением суставов. Вначале происходит разрастание мягких тканей, чаще в области запястья, вокруг шиловидного отростка локтевой кости, при этом в суставном хряще определяются эрозии. Одними из первых также поражаются второй и третий пястно-фаланговые суставы или третий проксимальный межфаланговый сустав. Опухоли (костные опухоли): могут быть доброкачественными и реже злокачественными. КТ и МРТ помогают определить точную локализацию и размер опухоли. • Миеломная болезнь — наиболее часто встречающаяся форма • Остеохондрома — наиболее распространенный вид добро • Остеосаркома — другой тип первичной злокачественной
РЕЗЮМЕ Большой палец. Основными проекциями остаются задняя, бо ковая и косая. К специальным проекциям добавилась задняя с наклоном центрального луча под углом 10°, метод Роберта, так как 24% опрошенных в США (и 6% в Канаде) заявили о частом использовании этой проекции для визуализации основания первой пястной кости при переломе Беннета. Кисть. Основными проекциями остаются передняя, косая и боковая в веерной укладке. 88% опрошенных в США и 26% в Канаде считают боковую проекцию в веерной укладке основной проекцией, тогда как оставшиеся считают эту проекцию дополнением к основным проекциям. Новая специальная проекция — задняя билатеральная косая проекция (руки в положении как для ловли мяча, метод Норга-арда) добавлена в Руководство, так как 45% опрошенных в США (и 57% в Канаде) используют ее для выявления ранних признаков артрита в суставах кисти, особенно у основания фаланг. Запястье. Основными проекциями остаются передняя, косая и боковая. Локтевое отклонение для визуализации ладьевидной кости признано основной проекцией 43% опрошенных в США и 67% в Канаде. Метод Стечера для визуализации ладьевидной кости назван специальной проекцией 51% опрошенных в США, а в 1995 году только 40% опрошенных считали этот метод специальным. Проекция запястного канала считается специальной проекцией в США (59%), но в Канаде только 31% опрошенных считает ее таковой. Тангенциальную проекцию моста запястья относят к специальным проекциям 37% опрошенных в США (как в 1995, так и в 1999 годах) и 21% опрошенных в 1999 году в Канаде. Предплечье. От 99 до 100% опрошенных в США и Канаде считают заднюю и боковую проекцию предплечья основными проекциями. Локтевой сустав. 99% опрошенных в США и Канаде считают заднюю и боковую проекцию локтевого сустава основными проекциями. К косым проекциям отношение неоднозначное — косую проекцию с внутренней или внешней ротацией считают основной 54% опрошенных в США и 36% в Канаде. Косую проекцию только с внешним поворотом используют 30% в США и 34% в Канаде. Плечевая кость. Рутинными (в случае отсутствия травмы) являются задняя (98%) и боковая с ротацией (наиболее часто используют латеромедиальную проекцию — пациент в укладке для задней проекции — 91 % в США и 71 % в Канаде), не так часто используют медиолатеральную Проекцию — 25% в США и 51 % в Канаде. ОСНОВНЫЕ ПРОЕКЦИИ Основные проекции, именуемые также стандартными, — это проекции, которые чаще всего используются для диагностики контактных пациентов. СПЕЦИАЛЬНЫЕ ПРОЕКЦИИ Специальные — это проекции, которые чаще всего используются в качестве дополнения для лучшего отображения определенных патологических состояний или особых частей тела.
ПЕРЕДНЯЯ ПРОЕКЦИЯ: ПАЛЬЦЫ
ПЕРЕДНЯЯ ПРОЕКЦИЯ: КИСТЬ
И НАКЛОНОМ ЦЛ: ЗАПЯСТЬЕ
Метод Гейнор-Харта
ЗАДНЯЯ ПРОЕКЦИЯ: ПРЕДПЛЕЧЬЕ
РЕНТГЕНОАНАТОМИЯ
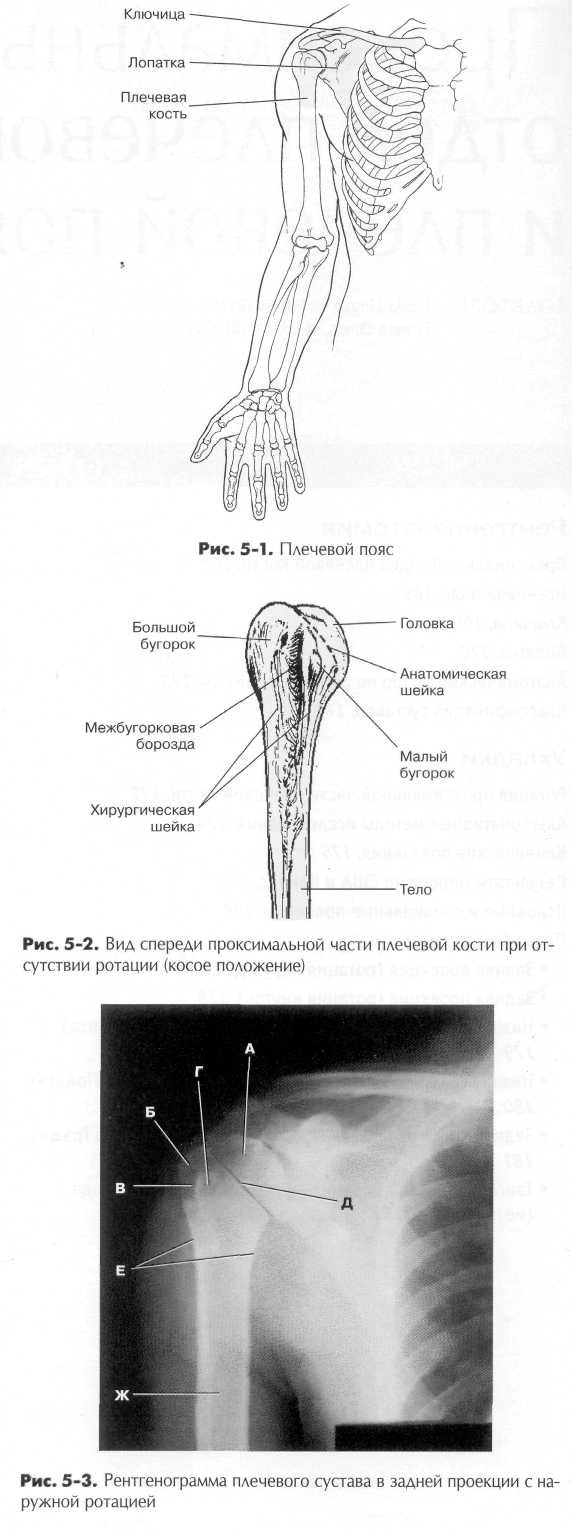
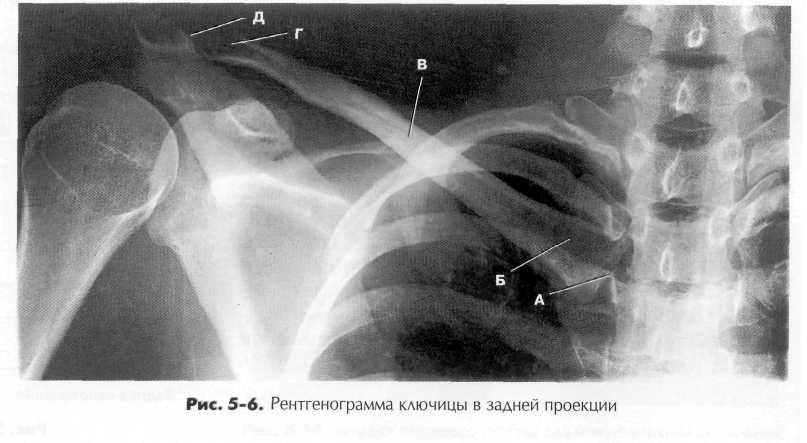
Верхняя конечность Кисть, запястье, а также средняя и дистальная части плечевой кости были описаны в главе 4. Проксимальный отдел плече вой кости будет описан в этой главе вместе с плечевым поясом, в состав которого входят ключица и лопатка. ПЛЕЧЕВАЯ КОСТЬ Плечевая кость является самой длинной и крупной костью верхней конечности. Длина ее равна приблизительно одной пятой от роста взрослого. Плечевая кость сочленяется в плечевом суставе с лопаткой. Ключица Ключица - длинная кость с двойным изгибом (S-образной формы), имеющая три основные части — два конца и длинное центральное тело. Наружное, или акромиальное, окончание ключицы сочленяется с акромионом лопатки. Это сочленение называется акромиально-ключичным суставом, как правило, его легко пропальпировать. Медиальный, или грудинный, конец ключицы сочленяется с верхней частью грудины — ее рукояткой. Это сочленение называется грудинно-ключичным суставом. Он также легко пальпируется, кроме того, в углублении между двумя грудинно-клю-чичными суставами находится важный топографический ориентир, называемый яремной вырезкой (ранее в литературе этот ориентир назывался надгрудинной вырезкой, или вырезкой рукоятки). Телом ключицы называется удлиненная часть кости между двумя ее концами. Акромиальный конец ключицы уплощен и имеет нисходящую кривизну в месте ее соединения с акромионом. Грудинный конец имеет форму трехгранной призмы и также изогнут по направлению к грудинному сочленению. Существует разница в размере и форме ключицы у мужчин и женщин. Женская ключица обычно короче и менее изогнута по сравнению с мужской. V мужчин ключицы толще и более изогнуты, причем максимальный изгиб наблюдается у мужчин с сильно развитой мускулатурой. Рентгенограммы ключицы На рентгенограмме в задней проекции на рис. 5-6 представлены два сустава и три части ключицы.
A. Грудинно-ключичный сустав. B. Тело. Г. Акромиальный конец ключицы. Д. Акромиально-ключичный сустав.
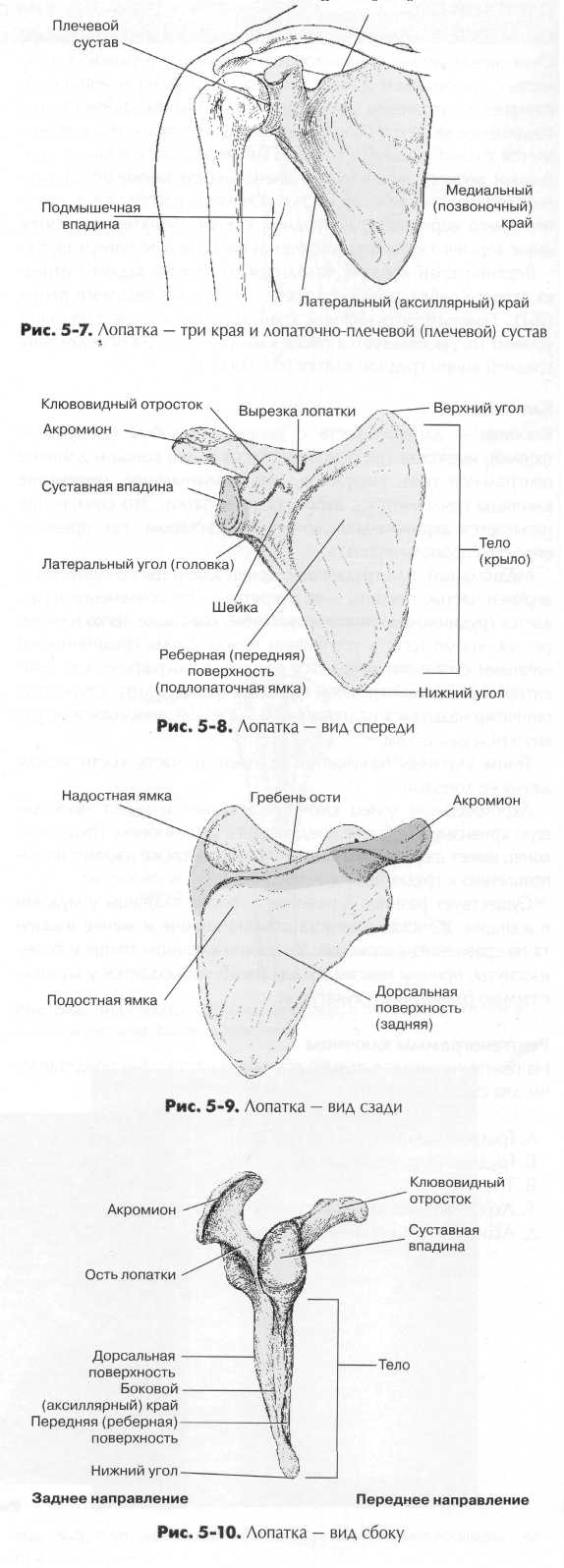
Лопатка Лопатка (лопаточная кость) образует заднюю часть плечевого пояса. Это плоская кость треугольной формы, в ней различают три края, три угла и две поверхности. Медиальный (позвоночный) край — длинный и тонкий, идущий вдоль позвоночного столба; верхний край, или самая верхняя грань лопатки, и лате ральный (аксиллярный) край, обращенный к подмышечной области (рис. 5-7). Axilla — медицинское название подмышечной впадины.
|
|||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2020-12-09; просмотров: 965; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.145.17.46 (0.133 с.) |