Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Артикуляции на верхней конечностиСодержание книги
Поиск на нашем сайте
АРТИКУЛЯЦИОННЫЕ ТЕХНИКИ
Д.Б. Мирошниченко
КАЗАНЬ 2014 ВВЕДЕНИЕ АРТИКУЛЯЦИЯ – это прямая остеопатическая техника, определяемая как пассивное движение в имеющем соматическую дисфункцию суставе пациента, вокруг всех возможных осей данного сустава с учетом формы и взаиморасположения суставных поверхностей, осуществляемое и контролируемое врачом. Артикуляцию надо отличать от мобилизации, т.е. пассивного движения в суставе вокруг одной определенной оси. Например, в дугоотросчатых соединениях между позвонками (фасеточных суставах) мобилизационные движения могут совершаться вокруг одной из трех осей: -фронтальной – флексия и экстензия; -сагиттальной – правосторонняя и левосторонняя латерофлексия; -вертикальной – правосторонняя и левосторонняя ротация. Сочетанное движение в дугоотросчатом суставе между позвонками вокруг трех этих осей одновременно, осуществляемое врачом, носит название артикуляции. Артикуляция бывает диагностической и лечебной. Цель диагностической артикуляции – выявление соматической дисфункции сустава. Соматическая дисфункция – функциональное нарушение, которое проявляется биомеханическими, гидродинамическими и невральными изменениями. Биомеханические изменения – нарушение подвижности в суставе. Гидродинамические изменения – нарушение выработки и транспортировки к фокусу и рычагам артикуляции (см. ниже) эндогенных ритмов. Невральные изменения проявляются на локальном уровне нарушением периферической иннервации сустава и его рычагов, на региональном – нарушениями на уровне сегмента, на глобальном – надсегментарными нарушениями. Цель лечебной артикуляции – устранение соматической дисфункции в суставе. Для диагностики и коррекции соматических дисфункций сустава важно понятие о барьерах, возникающих при движениях в нем. Виды барьеров: Физиологический - граница объема активного движения; обусловлена тонусом мышцы, отражающим активность миотатического рефлекса; Эластический - граница объема пассивного движения, отражает эластические свойства мышцы, сухожилия или любой другой ткани, содержащей эластические волокна; Анатомический - граница полного исчерпания возможного насильственно смещения в суставе (или ткани) за предела преднапряжения - попытка преодоления анатомического барьера угрожает нарушением анатомической целостности. Достижение эластического барьера называют преднапряжением. Между границей эластического барьера и анатомическим барьером - т.н. парафизиологическое пространство (отражает запас прочности ткани).
Артикуляции выполняются в пределах эластического барьера. Показанием к артикуляциям является соматическая дисфункция сустава в биомеханическом, гидродинамическом и невральном аспектах. Абсолютные противопоказания к артикуляциям: 1) риск нарушения целостности анатомических структур (кости, сустава, связок, мышц) - острые травмы, патологические процессы (онкологические заболевания, туберкулез, выраженный остеопороз, анкилозирующие заболевания суставов, конкресценции позвонков); 2) сосудистые нарушения – вертебробазилярная недостаточность для артикуляции на шее, аневризма, острый инсульт, острый инфаркт, острая артериальная недостаточность конечностей; 3) эпилепсия для артикуляции на шее; 4) острые инфекционные заболевания; 5) острое воспаление суставов. Относительные противопоказания к артикуляциям: 1) системные заболевания; 2) соматические заболевания в стадии обострения, субкомпенсации; 3) психические заболевания; 5)органические заболевания нервной системы. Методология выполнения артикуляции подразумевает, что врач должен четко представлять ее фокус, выбрать рычаги и вектор. Фокус – это сустав, в котором совершается артикуляция. Например, при артикуляции между позвонками DV и DVI фокусом будет являться либо правый, либо левый фасеточный сустав между этими позвонками. Под рычагами артикуляции подразумеваются два «сегмента тела», два жидкостных объема, два невральных и фасциальных единства, две части целого встречающиеся в ее фокусе. Например, при артикуляции между позвонками DV и DVI верхним рычагом будет являться «все тело пациента» выше позвонка DVI, нижним рычагом – «все тело пациента» ниже позвонка DV. Врач фиксирует нижний рычаг и артикулирует относительно него верхним, либо фиксирует верхний рычаг и артикулирует относительно него нижним, либо фиксирует оба рычага и артикулирует ими друг относительно друга. Например, при артикуляции между позвонками DV и DVI верхним рычагом врач фиксирует позвонок DVI и все, что ниже него, т.е. нижний рычаг, и артикулирует позвонком DV и всем, что выше него, т.е. верхним рычагом, в правом или в левом фасеточном суставе, исключив или минимизировав движения в других суставах.
Производя артикуляцию, врач должен осознавать, что соматическая дисфункция сустава может быть обусловлена повреждением тела в верхнем (нисходящая дисфункция) или нижнем (восходящая дисфункция) рычаге. Артикулируя верхним рычагом, врач адаптирует верхний «объем тела» в его биомеханическом, гидродинамическом и невральном аспектах к нижнему; артикулируя нижним рычагом, – адаптирует «нижний объем» тела к верхнему; артикулируя двумя рычагами друг относительно друга, – адаптирует оба «объема тела» друг к другу. Выбором точек фиксации рычагов и способом их фиксации определяется положение врача и его рук. Врач должен находиться в плотном контакте с пациентом и производить артикуляцию движением всего своего тела. Руками же врач контролирует и корригирует движения в суставе, т.е. осуществляет обратную связь с тканями. Выполнение артикуляции преимущественно телом увеличивает мощность и точность передачи импульса движения врача в фокус артикуляции, снижает уровень физической нагрузки на врача, делает артикуляцию более комфортной для пациента и в конечном итоге повышает ее эффективность. В свою очередь импульс движению тела врача передается от его ног. Поэтому для правильного выполнения артикуляции важно правильное положение и движения ног врача. Ноги врача должны быть свободны и подвижны во всех своих суставах, что достигается их полусогнутым состоянием. Движения свободных полусогнутых ног мягко и плавно передаются телу врача. Одна стопа врача должна по возможности располагаться в плоскости артикуляции, другая – перпендикулярно ей. Вектор артикуляции – это направление движения, совершаемого врачом в данном суставе. Артикуляция является прямой техникой, поэтому движение в артикулируемом суставе совершается в направлении, в котором оно (движение) ограничено. Например, если между позвонками DV и DVI ограничены флексия, правосторонние латерофлексия и ротация, то артикуляцией будет являться движение DV совершаемое врачом в направлении флексии, правосторонних латерофлексии и ротации, причем фокусом артикуляции будет являться левый фасеточный сустав между позвонками DV и DVI, находящийся в «закрытом» состоянии. Направления, в которых ограничены движения в суставе, принято называть параметрами ограничения; направления, результирующий вектор которых будет являться вектором артикуляции, называют параметрами артикуляции. Прежде, чем начать артикуляцию врач набирает ее параметры, т.е. задает вектор. После выхода на параметры ограничения врач должен найти так называемую «свободу в ограничении», т.е. отойти немного назад от этих параметров, и совершать артикуляцию из этой «свободы» в сторону эластического барьера, постепенно расширяя его, т.е. преодолевая ограничения подвижности в суставе. При совершении артикуляции врач делает акцент на движении вокруг той оси, движение вокруг которой ограничено в большей степени. Например, если в вышеприведенном примере из трех параметров ограничения наиболее ограничена ротация, то врач, совершая артикуляцию вокруг всех осей движения, в большей степени усиливает именно ротацию.
Эффекты артикуляции: 1) придание импульса к преодолению патологического паттерна ограниченного объема движений, «стремления» к его восстановлению (восстановление полного объема движений в суставе, особенно, при его значительном ограничении изначально, не всегда возможно); 2) изменение качества движения - движение в суставе становится более мягким и плавным, менее болезненным; 3)нормализация локального тонуса мышц; 4) улучшение венозной и лимфатической циркуляции; 4) высвобождение эндорфинов; 5) балансировка вегетативной нервной системы; 6) уравновешивание деятельности ЦНС. Факторы, влияющие на эффективность артикуляционных техник со стороны врача: 1) позиция врача относительно стола; 2) постура врача – гравитационная зона врача (ThIV, LIII) должна быть расположена как можно ближе к фокусу артикуляции; ось «вертекс – LIII» ориентирована вертикально; полусогнутые «пружинящие» ноги, расслабленные руки; 3) бережное отношение к пациенту (handling); 4) каким способом и какой частью тела врач устанавливает контакт с пациентом; 5) использование минимума силы для достижения цели; 6) выполнение техники в физиологическом ритме пациента Факторы, влияющие на эффективность артикуляционных техник со стороны пациента: 1) комфортное положение пациента; 2) свободное дыхание; 3) зона и точки контакта (должны быть объяснены пациенту); 4) доверие пациента. Типичные ошибки при выполнении артикуляций: 1) некомфортное положение пациента; 2) отсутствие плотного контакта тела врача с телом пациента; 3) нечеткая фиксация рычагов; 4) напряженные, «скованные» руки врача; 5) отсутствие свободного полусогнутого положения ног без расположения одной из стоп в плоскости артикуляции; 6) выполнение артикуляции руками, а не телом; 7) излишняя амплитуда артикуляции, в результате чего много движения приходит в суставы, не являющиеся фокусом артикуляции.
Коррекция: - врач поочередно перенося вес тела поочередно на основание кисти цефалической и каудальной рук, создает соответственно флексию и экстензию крестца и диагностирует тем самым ограничение движения; -артикулирует в сторону ограничения, создавая давление от тела на основание или вершину крестца через основание кисти соответствующей руки в ритме тканей пациента. Техника артикуляции на крестцово-подвздошном сустава №3
Положение пациента: лежа на животе, нижняя конечность со стороны дисфункции согнута в коленном суставе. Положение врача: стоя сбоку.
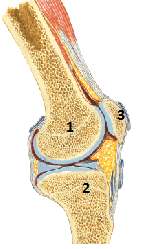
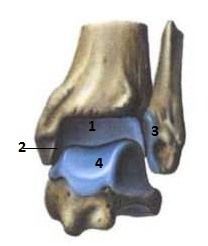
Коррекция: врач совершает вращательные движения голени по часовой, затем против часовой стрелки с небольшой амплитудой и скоростью. Цефалическая рука контролирует движения в крестцово-подвздошном суставе. Коленный сустав В образовании коленного сустава (рис.) принимают участие три кости: нижний конец бедренной кости (суставные поверхности мыщелков и надколенниковая поверхность) (1), верхний конец большеберцовой кости (2) и надколенник(3). Верхние суставные поверхности мыщелков большеберцовой кости не соответствуют кривизне суставных поверхностей мыщелков бедренной кости. Это несоответствие выравнивают располагающиеся между мыщелками бедренной и большеберцовой костей межсуставные хрящи – медиальный и латеральный мениски. Коленный сустав имеет две оси движения:фронтальную, вокруг которой происходит флексия – экстензия (размах 120-160°) и вертикальную, вокруг которой происходит наружная (45°) и внутренняя (10-20°) ротация.
Рис.63 Коленный сустав. 1-бедренная кость; 2-большеберцовая кость; 3-надколенник.
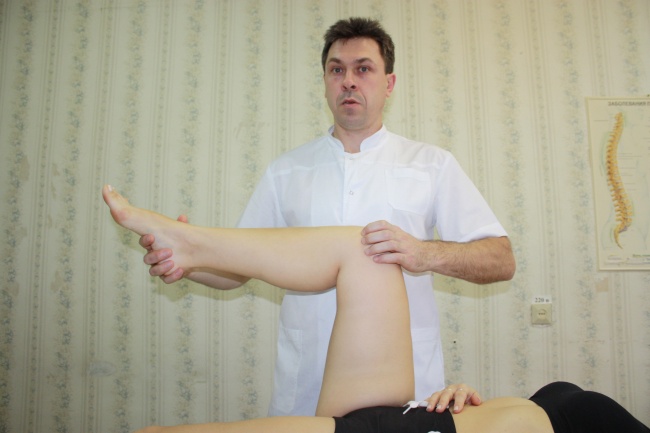
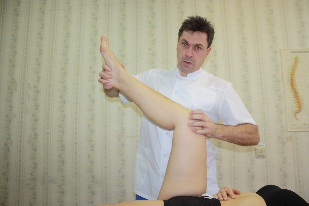
Артикуляционная техника на коленном суставе №1 Положение пациента: лежа на спине. Положение врача: стоя сбоку со стороны дисфункции. Положение рук врача: каудальной рукой врач захватывает стопу со стороны подошвы и сгибает ногу в тазобедренном и коленном суставах. Ладонь цефалической руки укладывается на вентральную поверхность дистальной части бедра, пальцы контролируют суставную щель коленного сустава (Iпалец с латеральной стороны, II, III и IV пальцы с медиальной). (рис.64, 65) Врач прижимает к своему корпусу бедро и колено пациента.
Рис.64. Коррекция: каудальной рукой, предварительно, создав небольшую компрессию врач последовательно производит следующие движения голенью: наружную и внутреннюю ротацию, подковообразные (U-образные) движения из нейтрального положения, положения приведения голени, положения отведения голени. Затем те же самые движения врач производит из положения флексии (рис.66) и экстензии (рис.67) в коленном суставе. Найдя параметры ограничения врач совершает артикуляцию в их неправлении.
Рис.65.
Рис.66. Рис.67.
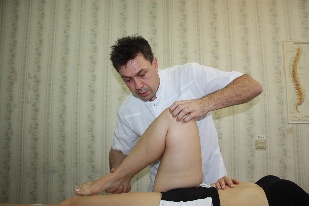
Артикуляционная техника на коленном суставе №2 (рис.68) Положение пациента: лежа на спине близко к краю стола, нижняя конечность со стороны дисфункции свешена со стола. Положение врача: врач берет нижнюю конечность пациента, отводит ее и располагает нижнюю треть голени между своими бедрами; затем подавшись своим телом назад создает небольшую тракцию по оси нижней конечности. Положение рук врача: тенары обеих рук укладываются на бедренную кость выше коленного сустава, гипотенары располагаются на большеберцовой кости с двух сторон ниже коленного сустава. Предплечья
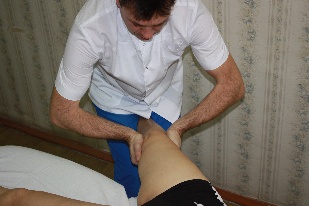 врача перпендикулярны коленному суставу пациента и параллельны полу. врача перпендикулярны коленному суставу пациента и параллельны полу.
Коррекция: сохраняя небольшую тракцию по оси нижней конечности, врач совершает легкую (5°) флексию в коленном суставе. Совершая движения своим тазом, врач производит все возможные движения проксимального конца большеберцовой кости в коленном суставе (циркумдукцию, приведение–отведение, флексию–экстензию, тракцию –компрессию), диагностирует направление, в котором движение ограничено и артикулирует в сторону ограничения.
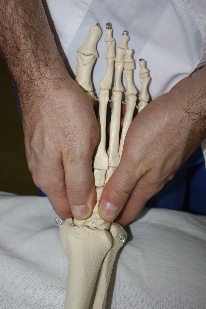
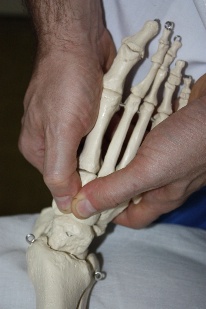
Голеностопный сустав Голеностопный сустав (рис.69) образован суставными поверхностями дистальных концов большеберцовой (нижняя суставная поверхность (1) и суставная поверхность медиальной лодыжки (2) и малоберцовой (суставная поверхность латеральной лодыжки (3)) костей и суставной поверхностью блока таранной кости (4). В результате скольжения таранной кости и «вилки» костей голени друг относительно друга по окружности вперед и назад происходит тыльная и подошвенная флексия стопы.
Рис.69. Голеностопный сустав. 1-нижняя суставная поверхность большеберцовой кости; 2-суставная поверхность медиальной лодыжки; 3-суставная поверхность латеральной лодыжки; 4-суставная поверхность блока таранной кости.
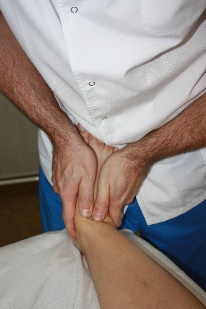
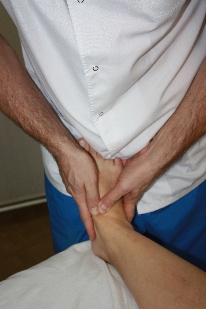
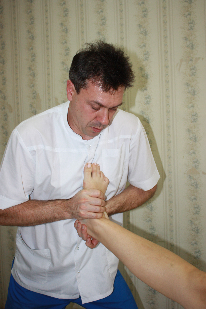
Артикуляционная техника на голеностопном суставе (рис.70) Положение пациента: лежа на спине. Положение врача: стоя сбоку со стороны дисфункции на уровне голеностопного сустава.
 руки на тыльную поверхность стопы, а пальцы на внутренний свод, врач захватывает таранную кость первым межпальцевым промежутком и создает небольшую компрессию по направлению к столу, блокируя тем самым пяточную кость. Цефалическую руку врач помещает на большеберцовую кость, захватив первым межпальцевым промежутком «вилку» наружной и внутренней лодыжек, и также совершает компрессию к столу, зафиксировав тем самым проксимальный рычаг артикуляции. (рис.71). руки на тыльную поверхность стопы, а пальцы на внутренний свод, врач захватывает таранную кость первым межпальцевым промежутком и создает небольшую компрессию по направлению к столу, блокируя тем самым пяточную кость. Цефалическую руку врач помещает на большеберцовую кость, захватив первым межпальцевым промежутком «вилку» наружной и внутренней лодыжек, и также совершает компрессию к столу, зафиксировав тем самым проксимальный рычаг артикуляции. (рис.71).
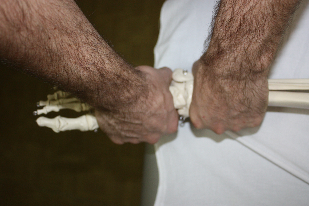
Рис.71. Коррекция: каудальной рукой, индуцируя от тела, врач совершает движения таранной кости относительно «вилки» наружной и внутренней лодыжек: подошвенную флексию (совершается с элементом тракции по типу «разламывания»; при этом врач сгибает свою каудальную ногу в колене и переносит на нее вес своего тела), тыльную флексию (переносит вес тела на цефалическую ногу) и переднезадний шифт стопы (переднезадний шифт возможен, а иногда и более удобен за счет движения цефалической руки). Найдя параметры ограничения врач совершает мобилизацию в их направлении. Перемещая кисти рук, врач будет иметь возможность артикулировать между таранной и ладьевидной, ладьевидной и клиновидными, кубовидной и плюсневыми, клиновидными и плюсневыми костями. Декоаптационная техника на голеностопном суставе №1 (рис.72) Положение пациента: лежа на спине. Положение врача: стоя у каудального конца кушетки. Положение рук врача: медиальной рукой врач держит стопу,
Декоаптационная техника на голеностопном суставе №2 (рис.73) Положение пациента: лежа на спине. Положени е врача: стоя сбоку со стороны дисфункции, ставит цефалическую ногу, согнутую в коленном суставе, на кушетку коленом и верхней третью голени. Голень пациента врач укладывает себе на бедро и помещает между своим плечом и корпусом. Положение рук врача: локтем своей цефалической руки врач
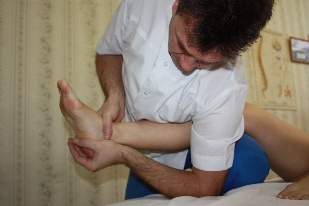 упирается в кушетку, а дистальной частью плеча в свое бедро и колено, укладывая пятку пациента себе на ладонь. Первым межпальцевым промежутком каудальной руки врач захватывает таранную кость, предплечье каудальной руки расположено вертикально. упирается в кушетку, а дистальной частью плеча в свое бедро и колено, укладывая пятку пациента себе на ладонь. Первым межпальцевым промежутком каудальной руки врач захватывает таранную кость, предплечье каудальной руки расположено вертикально.
Коррекция: врач переносит вес тела на свои кисти и тем самым опускает их к кушетке, «освобождая», таким образом, таранную кость из вилки голеностопного сустава.
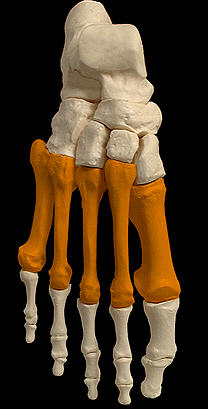
Стопа (рис.74)
Рис.74. Стопа. Выделены предплюсна и плюсна
Мобилизационная техника на подтаранный сустав (рис.75) Положение пациента: лежа на боку. Нижняя конечность на стороне дисфункции согнута в коленном суставе под углом 90°, стопа на краю кушетки, пяточная кость вне стола. Положение врача: стоя со спины пациента на уровне стопы лицом к голове пациента. Положение рук врача: медиальной рукой врач фиксирует дистальную часть голени, голеностопный сустав и таранную кость (создав в голеностопном суставе угол 90°), латеральной – захватывает пяточную кость. Коррекция: врач движением латеральной руки книзу, индуцируемым
Артикуляционная техника «восьмерки» на стопе Положение пациента: лежа на спине, стопы у каудального края кушетки. Положение врача: стоя у каудального края кушетки, фиксировав подошвенную поверхность стопы пациента к своему бедру. Положение рук врача: врач охватывает стопу II-IVпальцами обеих рук с медиальной, подошвенной и латеральной сторон, а первыми – с тыльной стороны. Коррекция: прижав подошвенную поверхность стопы пациента к своему бедру, а пятку к кушетке, врач совершает своим телом движения по траектории «восьмерки» (поочередно флексионно-циркумдационные (рис.76) и экстензионно-циркумдационные (рис.77)), которые, соответственно, будут передаваться на стопу. В результате, врач совершает все возможные движения в стопе (тыльная флексия –пронация – отведение (рис.76), подошвенная флексия – супинация – приведение(рис.77)), ищет параметры ограничения и акцентирует артикуляцию в направлении этих параметров.
Рис.76. Рис.77.
В вышеописанном виде техника является глобальной для стопы. Но создав первыми пальцами своих рук точку фиксации на определенной кости, врач может сделать эту технику специфической. Например, создав точку фиксации на таранной кости (рис.78), врач в этой технике совершает движения стопой, обеспечиваемые движением таранной кости в голеностопном (флексию и экстензию) и в подтаранном (супинацию –пронацию, приведение – отведение) суставах.
Рис.78. Создав точку фиксации на ладьевидной кости (рис.79), врач совершает артикуляцию в поперечном суставе (его медиальной части), ладьевидно-кубовидном, ладьевидно-клиновидных суставах.
Рис.79. Точка фиксации на кубовидной кости позволяет артикулировать на всех ее соединениях: латеральной части поперечного сустава, ладьевидно-кубовидном суставе, кубовидно плюсневых суставах. Создавая точки фиксации на клиновидных и плюсневых костях, врач сможет «проработать» их соединения.
АРТИКУЛЯЦИИ НА ПОЗВОНОЧНИКЕ
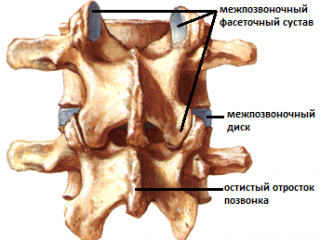
-сгибание и разгибание; -латерофлексия вправо и влево; -осевая ротация. Движения эти происходят в позвоночно - двигательных сегментах в дугооотросчатых (фасеточных) суставах между позвонками, которые образуются между верхними суставными отростками нижележащих позвонков и нижними суставными отростками вышележащих (рис.81). Симметричные дугоотростчатые соединения являются комбинированными сочленениями, т. е. такими, у которых движение в одном суставе обязательно влечет за собой смещение и в другом, так как оба сустава являются образованиями суставных отростков на одной и той же кости. Функционально их относят к группе малоподвижных суставов. Объем движений в каждом позвоночно -двигательном сегменте очень невелик, но при суммации их обнаруживается значительный совокупный эффект. Во время флексии: остистые отростки позвонков расходятся, суставные фасетки вышележащих суставных отростков скользят кпереди и кверху относительно суставных фасеток нижележащих, «обнажая» (открывая) их. Во флексию последовательно вовлекаются сначала верхние, затем нижние позвонки. Во время экстензии: остистые отростки позвонков сближаются, суставные фасетки вышележащих суставных отростков скользят кзади и книзу относительно суставных фасеток нижележащих, покрывая (закрывая) их. В экстензию последовательно вовлекаются сначала нижние, затем верхние позвонки. Во время латерофлексии вправо: тело вышележащего позвонка наклоняется вправо, остистый отросток вышележащего позвонка смещается вправо и краниально относительно остистого отростка нижележащего позвонка, справа поперечные отростки сближаются, справа фасетки суставных отростков также сближаются, при этом вышележащая фасетка закрывает нижележащую. Слева поперечные отростки расходятся; нижележащая фасетка открывается вышележащей. Латерофлексия осуществляется от вышележащих позвонков к нижележащим. Во время латерофлексии влево происходят зеркальные события. Во время ротации телопозвонка поворачивается в сторону ротации,остистый отросток вышележащего позвонка смещается в сторону, противоположную ротации относительно остистого отростка нижележащего; поперечные отростки позвонков на стороне ротации смещаются дорзально; на стороне ротации фасетки закрываются, на противоположной – открываются.
Рис.81. Позвоночно-двигательный сегмент Порядок диагностически-лечебной мобилизационной и артикуляционной работы на позвоночнике: - с помощью активных тестов врач выявляет наименее подвижный отдел позвоночника, затем в этом отделе выявляет наименее подвижный регион из 3-х – 4-х – 5 позвонков путем региональной мобилизации; -в этом регионе путем последовательной сегментарной мобилизации в одной из трех плоскостей (чаще посредством флексии и экстензии) диагностирует наименее подвижный сегмент; -проведя диагностическую мобилизацию на данном сегменте, последовательно вокруг каждой из трех осей, либо диагностическую артикуляцию вокруг всех трех осей одновременно, врач определяет направления, в которых движения в сегменте ограничены; -совершает лечебную артикуляцию в сторону ограничения.
Правило «трех» Определение положения позвонка (его поперечных отростков) относительно остистого отростка 1 группа Th1-Th3 - на уровне одноименного остистого отростка; 2 группа Th4-Th6 - на ½ позвонка выше (между своим и вышележащим остистым отростком); 3 группа Th7-9 - на уровне вышележащего остистого отростка; Th10 - как у 3 группы; Th11 - как у 2 группы; Th12 - как у 1 группы.
Диагностика. Вариант 1. Врач поочередно совершает диагностическую мобилизацию: -во флексии и экстензии, - в правой латерофлексии с левой ротацией и левой латерофлексии с правой ротацией. Вариант 2. Врач попеременно производит правую латерофлексию с левой ротацией и левую латерофлексию с правой ротацией из нейтрального положения, из положения флексии и из положения экстензии, оценивая, в каком из этих направлений имеется ограничение движения. Цель каждого из вариантов диагностики – выявление ограничений движений в сегменте и их направлений. Исходя из биомеханики атланто-окципитального сустава, могут быть выявлены следующие сочетания направлений, в которых движения ограничены: 1) флексия и правая латерофлексия с левой ротацией; 2) флексия и левая латерофлексия с правой ротацией; 3) экстензия и правая латерофлексия с левой ротацией; 4) экстензия и левая латерофлексия с правой ротацией. Врач формирует вектор артикуляции в направлении ограничений в соответствии с полученным результатом (одним из 4-х вышеперечисленных).
Литература, используемая в рисунках 1. Капанджи А.И. Позвоночник: физиология суставов. – М.: ЭКСМО, 2009. - 344 с. 2. Капанджи А.И. Верхняя конечность: физиология суставов. – М.: ЭКСМО, 2009. - 368 с. 3. Синельников Р.Д., Атлас анатомии человека. Том 1. Учение о костях, суставах, связках и мышцах. - М.: Медицина, 1978. – 472 с.
Оглавление 1. Введение. 2. Артикуляции на верхней конечности: 2.1 артикуляции на суставах пояса верхней конечности 2.2 артикуляции на суставах свободной верхней конечности. 3. Артикуляции на нижней конечности: 3.1 артикуляции на суставах пояса нижней конечности 3.2 артикуляции на суставах свободной нижней конечности. 4. Артикуляции на ребрах. 5. Артикуляции на позвоночнике: 5.1 Артикуляции на грудном отделе позвоночника 5.2 Артикуляции на поясничном отделе позвоночника 5.3 Артикуляции на шейном отделе позвоночника. 6. Контрольные вопросы и задания. 7. Литература.
АРТИКУЛЯЦИОННЫЕ ТЕХНИКИ
Д.Б. Мирошниченко
КАЗАНЬ 2014 ВВЕДЕНИЕ АРТИКУЛЯЦИЯ – это прямая остеопатическая техника, определяемая как пассивное движение в имеющем соматическую дисфункцию суставе пациента, вокруг всех возможных осей данного сустава с учетом формы и взаиморасположения суставных поверхностей, осуществляемое и контролируемое врачом. Артикуляцию надо отличать от мобилизации, т.е. пассивного движения в суставе вокруг одной определенной оси. Например, в дугоотросчатых соединениях между позвонками (фасеточных суставах) мобилизационные движения могут совершаться вокруг одной из трех осей: -фронтальной – флексия и экстензия; -сагиттальной – правосторонняя и левосторонняя латерофлексия; -вертикальной – правосторонняя и левосторонняя ротация. Сочетанное движение в дугоотросчатом суставе между позвонками вокруг трех этих осей одновременно, осуществляемое врачом, носит название артикуляции. Артикуляция бывает диагностической и лечебной. Цель диагностической артикуляции – выявление соматической дисфункции сустава. Соматическая дисфункция – функциональное нарушение, которое проявляется биомеханическими, гидродинамическими и невральными изменениями. Биомеханические изменения – нарушение подвижности в суставе. Гидродинамические изменения – нарушение выработки и транспортировки к фокусу и рычагам артикуляции (см. ниже) эндогенных ритмов. Невральные изменения проявляются на локальном уровне нарушением периферической иннервации сустава и его рычагов, на региональном – нарушениями на уровне сегмента, на глобальном – надсегментарными нарушениями. Цель лечебной артикуляции – устранение соматической дисфункции в суставе. Для диагностики и коррекции соматических дисфункций сустава важно понятие о барьерах, возникающих при движениях в нем. Виды барьеров: Физиологический - граница объема активного движения; обусловлена тонусом мышцы, отражающим активность миотатического рефлекса; Эластический - граница объема пассивного движения, отражает эластические свойства мышцы, сухожилия или любой другой ткани, содержащей эластические волокна; Анатомический - граница полного исчерпания возможного насильственно смещения в суставе (или ткани) за предела преднапряжения - попытка преодоления анатомического барьера угрожает нарушением анатомической целостности. Достижение эластического барьера называют преднапряжением. Между границей эластического барьера и анатомическим барьером - т.н. парафизиологическое пространство (отражает запас прочности ткани). Артикуляции выполняются в пределах эластического барьера. Показанием к артикуляциям является соматическая дисфункция сустава в биомеханическом, гидродинамическом и невральном аспектах. Абсолютные противопоказания к артикуляциям: 1) риск нарушения целостности анатомических структур (кости, сустава, связок, мышц) - острые травмы, патологические процессы (онкологические заболевания, туберкулез, выраженный остеопороз, анкилозирующие заболевания суставов, конкресценции позвонков); 2) сосудистые нарушения – вертебробазилярная недостаточность для артикуляции на шее, аневризма, острый инсульт, острый инфаркт, острая артериальная недостаточность конечностей; 3) эпилепсия для артикуляции на шее; 4) острые инфекционные заболевания; 5) острое воспаление суставов. Относительные противопоказания к артикуляциям: 1) системные заболевания; 2) соматические заболевания в стадии обострения, субкомпенсации; 3) психические заболевания; 5)органические заболевания нервной системы. Методология выполнения артикуляции подразумевает, что врач должен четко представлять ее фокус, выбрать рычаги и вектор. Фокус – это сустав, в котором совершается артикуляция. Например, при артикуляции между позвонками DV и DVI фокусом будет являться либо правый, либо левый фасеточный сустав между этими позвонками. Под рычагами артикуляции подразумеваются два «сегмента тела», два жидкостных объема, два невральных и фасциальных единства, две части целого встречающиеся в ее фокусе. Например, при артикуляции между позвонками DV и DVI верхним рычагом будет являться «все тело пациента» выше позвонка DVI, нижним рычагом – «все тело пациента» ниже позвонка DV. Врач фиксирует нижний рычаг и артикулирует относительно него верхним, либо фиксирует верхний рычаг и артикулирует относительно него нижним, либо фиксирует оба рычага и артикулирует ими друг относительно друга. Например, при артикуляции между позвонками DV и DVI верхним рычагом врач фиксирует позвонок DVI и все, что ниже него, т.е. нижний рычаг, и артикулирует позвонком DV и всем, что выше него, т.е. верхним рычагом, в правом или в левом фасеточном суставе, исключив или минимизировав движения в других суставах. Производя артикуляцию, врач должен осознавать, что соматическая дисфункция сустава может быть обусловлена повреждением тела в верхнем (нисходящая дисфункция) или нижнем (восходящая дисфункция) рычаге. Артикулируя верхним рычагом, врач адаптирует верхний «объем тела» в его биомеханическом, гидродинамическом и невральном аспектах к нижнему; артикулируя нижним рычагом, – адаптирует «нижний объем» тела к верхнему; артикулируя двумя рычагами друг относительно друга, – адаптирует оба «объема тела» друг к другу. Выбором точек фиксации рычагов и способом их фиксации определяется положение врача и его рук. Врач должен находиться в плотном контакте с пациентом и производить артикуляцию движением всего своего тела. Руками же врач контролирует и корригирует движения в суставе, т.е. осуществляет обратную связь с тканями. Выполнение артикуляции преимущественно телом увеличивает мощность и точность передачи импульса движения врача в фокус артикуляции, снижает уровень физической нагрузки на врача, делает артикуляцию более комфортной для пациента и в конечном итоге повышает ее эффективность. В свою очередь импульс движению тела врача передается от его ног. Поэтому для правильного выполнения артикуляции важно правильное положение и движения ног врача. Ноги врача должны быть свободны и подвижны во всех своих суставах, что достигается их полусогнутым состоянием. Движения свободных полусогнутых ног мягко и плавно передаются телу врача. Одна стопа врача должна по возможности располагаться в плоскости артикуляции, другая – перпендикулярно ей. Вектор артикуляции – это направление движения, совершаемого врачом в данном суставе. Артикуляция является прямой техникой, поэтому движение в артикулируемом суставе совер
|
||||||||||||||||
|
Последнее изменение этой страницы: 2020-10-24; просмотров: 256; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.147.238.184 (0.019 с.) |

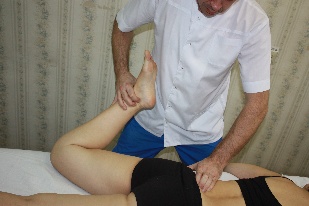
 охватывая ее свод – пальцы на тыльной поверхности стопы, ладонь – на медиальной. Латеральной рукой врач поддерживает пятку, охватывая ее с латеральной стороны стопы и не сдавливая при этом ахиллово сухожилие.
охватывая ее свод – пальцы на тыльной поверхности стопы, ладонь – на медиальной. Латеральной рукой врач поддерживает пятку, охватывая ее с латеральной стороны стопы и не сдавливая при этом ахиллово сухожилие.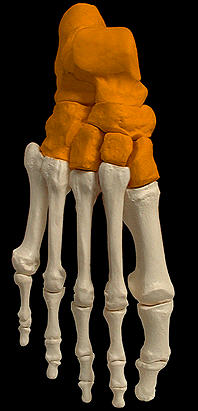
 движением своего корпуса вперед, осуществляет движение в подтаранном суставе.
движением своего корпуса вперед, осуществляет движение в подтаранном суставе.