Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Лекарственно-устойчивым туберкулезомСодержание книги Поиск на нашем сайте
Лекарственно-устойчивый туберкулез легких – это заболевание, при котором у больного в мокроте выявляются штаммы микобактерий туберкулеза (МБТ), устойчивые к критической концентрации противотуберкулезных препаратов. Чувствительными к данному препарату считаются те штаммы МБТ, на которые этот препарат в критической концентрации оказывает бактерицидное или бактериостатическое действие. Степень лекарственной устойчивости определяется в соответствии с установленными критериями, которые зависят от противомикробной активности, концентрации противотуберкулезных препаратов и рН в очаге воспаления, величины дозы противотуберкулезных препаратов и др. факторов. Впервые лекарственная устойчивость была описана Эрлихом у бледных спирохет при лечении больных сифилисом. Лекарственная устойчивость возбудителя туберкулеза впервые описали в 1948 г. Крофтон и Митчисон у больных туберкулезом легких. Лекарственно-устойчивый туберкулез представляет самостоятельную проблему для фтизиатрии и требует для лечения более дорогие и более токсичные резервные противотуберкулезные препараты.
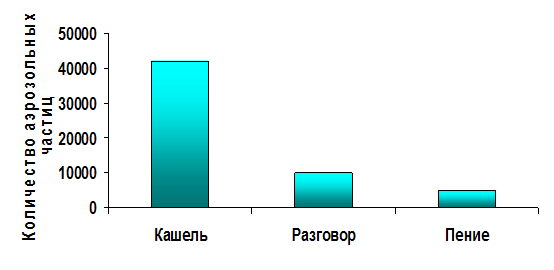
ОСНОВНЫЕ ИСТОЧНИКИ И ПУТИ ПЕРЕДАЧИ ЛЕКАРСТВЕННО-УСТОЙЧИВОГО ТУБЕРКУЛЕЗА Эпидемический процесс лекарственно-устойчивого туберкулеза включает три звена, выделенные Л. В. Громашевским для инфекционных заболеваний: · источник инфекции; · механизмы и пути передачи инфекции; · восприимчивый организм. Основной источник заражения – больной туберкулезом легких и внелегочной локализации, выделяющий во внешнюю среду лекарственно-устойчивые штаммы МБТ. Чаще всего это больные с распространенным инфильтративным туберкулезом, казеозной пневмонией, фиброзно-кавернозным и хроническим диссеминированным туберкулезом. Именно эта категория больных составляет в настоящее время основной резервуар лекарственно-устойчивой туберкулезной инфекции. Основной путь передачи туберкулезной инфекции – аэрогенный. При этом большое значение в эпидемиологическом плане играет количество и концентрация МБТ в мокроте, продуцируемой источником инфекции. Количество микобактерий в мокроте больного бактериовыделителя составляет от 102-104 – при ограниченных поражениях легких и до 107-108 – при хронических фиброзно-кавернозных процессах. При кашле и чихании, даже разговоре больного туберкулезом легких в воздухе всегда присутствуют частицы, содержащие возбудителя туберкулеза, при этом инфекция рассеивается на расстоянии 80-100 см. На рис. 1 можно видеть какое количество МБТ выделяется при кашле, разговоре и чихании.
Рис. 1. Образование аэрозоля при кашле, разговоре, пении.
Пылевые частицы также содержат МБТ и могут повторно подниматься в воздух, находясь, длительное время в дисперсном состоянии. Большинство пылевых частиц более 5 мкм задерживаются в полости носа, в то время как частицы размером 0,1 мкм остаются во взвешенном состоянии и могут достичь альвеол. Поэтому необходимыми факторами снижения риска заражения лиц, окружающих больного бактериовыделителя, являются обязательное ношение 4-5-слойных марлевых и одноразовых хирургических масок и повторная влажная уборка помещения. Также туберкулезная инфекция может передаваться и контактным путем. Чаще всего это наблюдается в детском возрасте. Инфицирование происходит через загрязненные руки, которыми дети прикасаются к зараженным предметам (посуда, белье, постельные принадлежности, игрушки) и подносят загрязненные руки ко рту, носу, глазам и таким образом могут заражаться туберкулезом. Одним из путей передачи туберкулезной инфекции являются мухи. Перелетая с человеческих выделений на пищевые продукты, они загрязняют их как своими испражнениями, так и отрыгивая содержимое зоба. Установлено, что МБТ в зобе и кишечнике мухи сохраняется от 3 до 16 дней. Восприимчивым организмом заканчивается эпидемический и начинается инфекционный процесс. Развитие активного туберкулеза зависит от различных факторов: · входных путей инфекции; · массивности и вирулентности инфекции; · длительности контакта с источником инфекции; · иммунологическим состоянием человека. Из перечисленных факторов наибольшее значение придается уровню врожденной и приобретенной резистентности организма человека. Существует тесная взаимосвязь между уровнем естественной резистентности и внешними факторами, определяющими качество жизни человека, в этом плане туберкулез определяется как биологическими, так и социальными факторами, что заставляет считать туберкулез медико-биологической и социальной проблемой. Решающее значение в общем повышении уровня здоровья населения и его естественной резистентности к туберкулезу имеют социально-экономические факторы, а именно повышение материального благосостояния, санитарной культуры и полноценное питание. При отсутствии лечения бактериовыделитель может заразить в среднем за год от 10 до 15 человек из своего окружения. В научной литературе имеются данные о том, что ВИЧ-инфекция у больных туберкулезом способствует развитию лекарственной устойчивости МБТ. ЭПИДЕМИОЛОГИЧЕСКИЕ ПОКАЗАТЕЛИ ПО ТУБЕРКУЛЕЗУ К настоящему времени около трети населения мира инфицированы МБТ. Каждый год 1% населения планеты инфицируется туберкулезом. Ежегодно регистрируется примерно 8,4 миллиона новых случаев туберкулеза и примерно 2 миллиона человек умирают от этого заболевания. В мире до 50 миллионов человек может быть инфицировано лекарственно-устойчивыми МБТ. МБТ убивают больше людей, чем какой-либо другой возбудитель инфекции. Туберкулез распространен преимущественно среди людей трудоспособного возраста. Эпидемиологическая ситуация по туберкулезу в России начала ухудшаться с начала 90-х годов XX века, что было связано с социально-экономическими изменениями в стране. С начала XXI века и по настоящее время отмечено некоторое снижение показателей заболеваемости и смертности, эпидемиологическая ситуация в стране остается напряженной. Показатель заболеваемости на 100 тыс. населения в 2005 году -83,8; в 2006 году – 82,4 и в 2007 году – 83,2. Показатель смертности на 100 тыс. населения в 2005 году – 22,6; в 2006 году – 20,0 и в 2007 году – 18,4 (Шилова М.В., 2008). Прекращение бактериовыделения в 2005 г. было в 73,5% случаев. Закрытие каверн в легких в 2005 году составило 63% (Шилова М.В., 2008). В то же время клиническое излечение больных, выявленных в 2006-2007 гг. остается на низком уровне (Шилова М.В., 2008). Эффективность лечения впервые выявленных больных и больных с рецидивами туберкулеза легких за последние годы остается стабильно низкой, особенно она низка у больных с МЛУ МБТ, которая за последние годы имеет тенденцию к увеличению. В России у впервые выявленных больных туберкулезом первичная МЛУ МБТ в 2005 году – 9,5%, в 2006 году – 9,4%, в 2007 году – 9,8% (Шилова М.В., 2008). У бактериовыделителей, состоящих на учете в ПТД, вторичная МЛУ МБТ в 2005 году составила 18,7%, в 2006 году – 20,3%, в 2007 году – 21,4% (Шилова М.В., 2008). В Кировской области эпидемиологическая ситуация по туберкулезу несколько лучше, по сравнению с российскими показателями. Так показатель заболеваемости на 100 тысяч населения в 2005 году составил 76,9, в 2006 году – 70,5, в 2007 году – 64,4, в 2008 году – 71,6, в 2009 году – 67,7. Показатель смертности в Кировской области на 100 тысяч населения в 2005 году был 13,6, в 2006 году – 13,2, в 2007 году – 11,5, в 2008 году – 12,1, в 2009 году – 11,3. Прекращение бактериовыделения в 2007 году определялось у 61,0%, 2008 году – 72,5%, 2009 году – 78,2%. Закрытие каверн за эти годы соответственно было в 62,0%, 70,8% и 67,0% случаев. Выделение МБТ у впервые выявленных больных на 100 тысяч населения в 2007 году составило 33,0, в 2008 году – 34,0, в 2009 году – 30,3. В 2009 году по данным базовой бактериологической лаборатории областного клинического ПТД из взятых на учет вновь выявленных бактериовыделителей – ПЛУ составила 31,6 % (в 2007 году – 29,1 %, в 2008 году – 30,5%). Из числа бактериовыделителей устойчивость к 1 препарату – 6,1 % (в 2007 году – 5,0 %, в 2008 году – 6,1 %); к 2 и более препаратам – 25,5 % (в 2007 году – 24,1 %, в 2008 году – 24,4 %). Множественная лекарственная устойчивость среди вновь выявленных в 2008 году составила 10,7 % (в 2007 году – 10,3 %).
МЕХАНИЗМ РАЗВИТИЯ
|
||||
|
Последнее изменение этой страницы: 2016-04-07; просмотров: 472; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.119.133.214 (0.007 с.) |