Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Наружные приемы акушерского исследования (приемы леопольда - левицкого).Содержание книги
Поиск на нашем сайте
ИЗМЕРЕНИЕ ОКРУЖНОСТИ ЛУЧЕЗАПЯСТНОГО СУСТАВА (ИНДЕКСА СОЛОВЬЕВА). Цели: Измерить окружность лучезапястного сустава, на основании этого оценить толщину костей таза и его емкость для составления плана ведения родов. Студент должен знать: Особенности анатомического строения лучезапястного сустава. Показание: Ведение родов с анатомически узким тазом: Условие: Измерение индекса Соловьева производят на рабочей руке. Техника измерения: Измерьте окружность лучезапястного сустава правой руки женщины сантиметровой лентой. Оцените показатели. Если индекс Соловьева до 15 см, то кости таза тонкие, за счет этого емкость малого таза большая, а если больше 15 см, можно предположить, что кости таза массивные и размеры его полости меньше.
ТРИ ВАРИАНТА ОПРЕДЕЛЕНИЯ ИСТИННОЙ (АКУШЕРСКОЙ) КОНЪЮГАТЫ. Цель: определить степень сужения анатомически узкого таза. Студент должен знать: Сущность акушерской и диагональной конъюгат, их нижние границы нормы. Технику измерения диагональной конъюгаты. Опознавательные точки ромба Михаэлиса, нижние границы нормы вертикального и горизонтального размеров. Классификацию сужения таза по данным истинной конъюгаты. Сущность наружной конъюгаты и технику ее измерения, а также ее нижние границы нормы. Студент должен уметь измерить: Вертикальный размер ромба Михаэлиса. Наружную конъюгату. Диагональную конъюгату. Индекс Соловьева. Показания: Ведение родов с анатомически узким тазом. Первый вариант: Для определения истинной конъюгаты из длины наружной конъюгаты вычитают 9 см. Второй вариант: Вертикальный размер ромба Михаэлиса - это истинная конъюгата. Третий вариант (самый точный): Нужно знать индекс Соловьева и размеры диагональной конъюгаты. Если индекс Соловьева до 15 см и 15 см, то из показателя диагональной конъюгаты нужно вычесть 1,5 см. Если индекс Соловьева больше 15 см, то из показателя диагональной конъюгаты нужно вычесть 2 см, т.к. косвенно учитывается толщина костей симфиза малого таза.
ИЗМЕРЕНИЕ ВЫСОТЫ СТОЯНИЯ ДНА МАТКИ И ОКРУЖНОСТИ ЖИВОТА. Цели: Определить рост и развитие плода в динамике развития беременности. Определить срок беременности, используя правило Макдоналда: после 20 недель срок беременности в неделях соответствует высоте дна матки в сантиметрах. Определить предполагаемый вес плода перед родами.
Студент должен знать: Высоту стояния дна матки в различные сроки беременности. Формулы определения предполагаемого веса плода: (ВДМ х ОЖ) и (ВДМ + ОЖ + рост женщины в см. + вес ее в кг.) х 10. Студент должен уметь: Пользоваться сантиметровой лентой. Показания: Диспансеризация беременной женщины в женской консультации и на ФАПе. Обследование роженицы в приемном отделении родильного стационара при поступлении на роды. 3. Планирование операции кесарево сечение по поводу анатомически узкого таза и/или крупного плода. Условия. Женщина лежит на спине, ноги вытянуты. Для измерения используется сантиметровая лента. Техника измерения. Станьте справа от женщины. Начало сантиметровой ленты положите на верхний край середины симфиза, и зафиксируйте большим пальцем правой руки. 3. Сантиметровую ленту расположите между вторым и третьим пальцами левой руки, руку переместите вдоль средней линии живота до дна матки. 4. Ребро ладони левой руки поставьте в область дна матки, сантиметровую ленту натяните и запомните полученный размер. 5. Наибольшую окружность живота измерьте сантиметровой лентой на уровне пупка, как измеряют талию. Примечание: при крупном плоде, многоплодной беременности или многоводии высота дна матки будет больше 40 см, а окружность живота больше 100 см.
ОСМОТР ПОСЛЕДА Цель: определить особенности последа. Условия: 1. Осмотр последа следует производить на большом лотке и в перчатках для соблюдения личной инфекционной безопасности. 2. Осматривают послед сразу после его рождения. Плодовая часть Материнская часть Техника выполнения манипуляции: Положите послед на большой лоток плодовой частью. В первую очередь внимательно произведите осмотр целости оболочек, а также обратите внимание на отдаленность места их разрыва от края плаценты, что позволит определить расположение плацентарной площадки: чем ближе к краю плаценты произошел разрыв оболочек, тем ниже расположение плаценты в матке. Обратите внимание, нет ли на их поверхности вены, которая внезапно обрывается и в месте обрыва определяется шероховатая поверхность, наличие которой свидетельствует о дополнительной дольке плаценты, которая, оставшись в полости матки, вызывает кровотечение. В норме на оболочках не должно быть сосудов. Внимательно произведите осмотр материнской части плаценты, проверьте, все ли дольки плаценты на месте. Сомнительные места промокните пеленкой. Если имеется дефект дольки, то при осмотре обнаруживается углубление в плаценте, которое наполняется кровью. Обратите внимание на цвет долек и наличие патологических изменений (жировые включение желтого цвета, петрификаты белого - признак перенашивания). При хронической гипоксии плода послед пропитан зелеными околоплодными водами. Измерьте размеры плаценты: длину, ширину и толщину. Переверните послед и положите его на лоток материнской частью. На плодовой части обратите внимание на место прикрепления пуповины. В норме она прикрепляется к центру плаценты. Могут быть патологические варианты: А. Краевое прикрепление - пуповина прикрепляется к краю плаценты. Б. Оболочечное прикрепление - пуповина прикрепляется к оболочкам. При таком варианте прикрепления пуповины в момент разрыва плодного пузыря или амниотомии начинается кровотечение ли травмированной вены. Обратите внимание на длину пуповины, ее толщину и наличие патологических изменений (истинный и ложный узлы). После осмотра послед поместите в емкость с формалином. Для гистологического исследования оформите направление, где укажите: фамилию, имя, отчество, возраст родильницы, номер истории родов, дату родов, заключительный диагноз, имеющиеся патологические особенности последа, название родильного отделения и фамилию врача, принимавшего роды.
МЕРОПРИЯТИЯ ПО ПРОФИЛАКТИКЕ КРОВОТЕЧЕНИЯ В ТРЕТЬЕМ ПЕРИОДЕ РОДОВ И В РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ: Внутривенно вводят метилэргометрин в момент прорезывания головки плода. Производят катетеризацию мочевого пузыря. При нескольких положительных признаках отделения плаценты выделяют послед, начиная с физиологического метода. Производят наружный массаж матки. Кладут на надлобковую область грелку со льдом. Внимательно осматривают послед с обеих сторон.
ОПРЕДЕЛЕНИЕ СИМПТОМА ВАСТЕНА. Цель: Определить в родах клиническое соответствие размеров головки плода и размеров плоскости входа малого таза роженицы. Условия: Роженица лежит на спине, ноги вытянуты. Отсутствие плодного пузыря. Опорожненный мочевой пузырь. Активная родовая деятельность. Головка прижата к входу в малый таз. Показания: ведение родов с анатомическим или клинически узким тазом. Техника выполнения манипуляции. Встаньте справа от роженицы. Положите ладонь правой руки на область симфиза. Слегка надавливая на мягкие ткани, передвигайте ладонь кверху на головку плода, затем с головки снова на симфиз. И так несколько раз. Если ладонь приподнимается, то головка располагается выше плоскости симфиза, симптом Вастена считается "положительным". Если определяется расположение головки плода на одном уровне с симфизом, то симптом Вастена "вровень". Если ладонь с области симфиза опускается на головку, то симптом Вастена "отрицательный". При "положительном" симптоме Вастена и "вровень" прогноз родов через естественные родовые пути отрицательный. При отрицательном симптоме Вастена имеется соответствие между размерами головки плода и плоскостью входа малого таза, исход родов по этому признаку благоприятный.
Подготовка передвижного столика 1. Вымыть и осушить руки. Примечание. Передвижной столик, кровать Рахманова готовят заранее перед переводом роженицы в родильный зал. Подготовка кровати Рахманова 1. Ножной конец кровати Рахманова выдвинуть из-под головного, в изголовье поднять. Подготовка акушерки 1. Поверх чистого халата надеть клеенчатый фартук. Примечание. Акушерка готовит руки не позднее врезания головки плода. Подготовка роженицы к родам 1. Перевести роженицу из предродовой в родильный зал (в случае необходимости на каталке, которую покрывают обеззараженной клеенкой и стерильной пеленкой), помочь снять рубашку и лечь на кровать, после чего помочь надеть стерильную рубашку, косынку и бахилы. Проведение пробы Мак-Клюра — Олдрича Проба Мак-Клюра — Олдрича проводится для выявления скрытых отеков и склонности к отекам по ускоренному рассасыванию папулы, образованной при внутрикожном введении изотонического раствора натрия хлорида. Оснащение. Стерильные: одноразовые инсулиновый шприц или шприц 1-2 мл, ватные шарики, 70% этиловый спирт, изотонический раствор натрия хлорида в ампулах; другие: кушетка.
1. Психологически подготовить пациентку и предложить сесть на кушетку. Примечание. При правильном введении в месте инъекции образуется беловатого цвета папула, которая напоминает лимонную корку. 4. Наблюдать за пациенткой в течение 60 мин. Примечание. В норме папула рассасывается через 60 мин. При склонности организма пациентки к отекам папула исчезает меньше, чем за 40 мин. за счет повышенной гидрофильности тканей вследствие увеличения капиллярного давления. 6. Предложить пациентке подняться, если не будет проводиться другое исследование. Выслушивание сердцебиения плода Оснащение. Кушетка, индивидуальная пеленка, акушерский стетоскоп, секундомер или часы с секундной стрелкой. 1. Психологически подготовить пациентку и предложить застелить индивидуальную пеленку на кушетку. Примечание. Обязательно предупредите пациентку, чтобы она перед исследованием освободила мочевой пузырь. 2. Вымыть и осушить руки. Примечание. Руки должны быть сухие, чистые и теплые. 3. Помочь пациентке лечь на кушетку на спину и попросить обнажить живот, ноги чуть согнуть в тазобедренных и коленных суставах, руки положить вдоль туловища. Рядом с беременной разместить акушерский стетоскоп и секундомер. Примечание. В момент выслушивания стетоскоп рукой не держать. 11. Помочь пациентке подняться, если не будет проводиться другое исследование. Проведение наружного акушерского исследования с помощью приемов Леопольда Оснащение. Кушетка, индивидуальная пеленка. 1. Психологически подготовить пациентку и предложить застелить индивидуальную пеленку на кушетку. Примечание. Обязательно предупредите пациентку, чтобы она перед исследованием освободила мочевой пузырь.
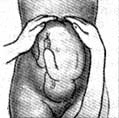
2. Вымыть и осушить руки. Примечание. Руки должны быть сухие, чистые и теплые. 3. Помочь пациентке лечь на кушетку на спину и попросить обнажить живот, ноги чуть согнуть в тазобедренных и коленных суставах, руки положить вдоль туловища. 5. I прием Леопольда. Ладони обеих рук расположить на дне матки, охватывая его таким образом, чтобы пальцы рук встречались, осторожно нажать и определить уровень стояния дна матки над лобком.
Источник Примечание. Если срок беременности небольшой и дно матки четко не визуализируется, руки положите в надлобковой области и, осторожно нажимая ребрами ладоней на переднюю брюшную стенку, отыщите дно матки и определите уровень стояния его над лобком. 7. II прием Леопольда. Перевести руки со дна матки на боковые поверхности живота на уровне пупка.
Источник 8. Левую руку держать неподвижно на боковой поверхности живота, а правой рукой, скользя по левой боковой поверхности матки, прощупать обращенные туда части плода. 10. III прием Леопольда. Правую руку положить немного выше лобкового сочленения так, чтобы большой палец находился на одной стороне, а остальные — на другой стороне нижнего сегмента матки.
Источник 11. Медленным и осторожным движением пальцы погрузить вглубь, охватить предлежащую часть плода. Головка при этом прощупывается в виде плотного образования, имеющего отчетливые контуры. 13. IV прием Леопольда. Стать сбоку (справа или слева) от беременной, повернуться лицом к ее ногам.
Источник 14. Ладони обеих рук положить на боковые поверхности нижнего сегмента матки справа и слева так, чтобы концы пальцев доходили до симфиза. Определение индекса Соловьева Оснащение. Сантиметровая лента, кушетка. 1. Психологически подготовить пациентку и предложить ей сесть на кушетку, согнуть руку в локтевом сгибе и обнажить участок лучезапястного сустава.
Измерение высоты стояния дна матки и окружности живота Оснащение. Кушетка, индивидуальная пеленка, сантиметровая лента. 1. Провести психологическую подготовку пациентки и предложить застелить индивидуальную пеленку на кушетку. Примечание. Обязательно предупредите пациентку, чтобы она перед исследованием освободила мочевой пузырь. 2. Вымыть и осушить руки. Примечание. Руки должны быть сухие, чистые и теплые. 3. Помочь пациентке лечь на кушетку на спину и попросить обнажить живот и поясничную область, ноги свести вместе и протянуть. Примечание. Следите, чтобы сантиметровая лента не перекрутилась и находилась в обеих руках одинаковой шкалой вверх. 15. Попросить женщину опустить таз. Примечание. Следите, чтобы пальцы не оказались под сантиметровой лентой. 18. Посмотреть на шкалу и определить цифру, совпавшую с нулевой отметкой сантиметровой ленты. Это и есть величина окружности живота. Измерение высоты стояния дна матки и окружности живота Оснащение. Кушетка, индивидуальная пеленка, сантиметровая лента. 1. Провести психологическую подготовку пациентки и предложить застелить индивидуальную пеленку на кушетку. Примечание. Обязательно предупредите пациентку, чтобы она перед исследованием освободила мочевой пузырь. 2. Вымыть и осушить руки. Примечание. Руки должны быть сухие, чистые и теплые. 3. Помочь пациентке лечь на кушетку на спину и попросить обнажить живот и поясничную область, ноги свести вместе и протянуть. Примечание. Следите, чтобы сантиметровая лента не перекрутилась и находилась в обеих руках одинаковой шкалой вверх. 15. Попросить женщину опустить таз. Примечание. Следите, чтобы пальцы не оказались под сантиметровой лентой. 18. Посмотреть на шкалу и определить цифру, совпавшую с нулевой отметкой сантиметровой ленты. Это и есть величина окружности живота. Измерение наружных размеров таза Оcнащение. Кушетка, индивидуальная пеленка, тазомер. 1. Психологически подготовить пациентку и предложить застелить индивидуальную пеленку на кушетку. Примечание. Руки должны быть сухие, чистые и теплые. 3. Помочь беременной лечь на кушетку на спину и попросить обнажить живот и поясничную область, ноги свести вместе и протянуть.
Источник 1 — distantia cristarum — расстояние между наиболее отдаленными точками гребешков подвздошных костей; 6. Distantia spinarum. Указательными или средними пальцами обеих рук прощупать передние верхние ости подвздошных костей и прижать к ним пуговки тазомера. Примечание. Если прощупыванию указанных точек мешает сильно выраженная подкожная основа, предложите пациентке несколько раз повернуть стопы обеих ног наружу и внутрь. Одновременно с движениями, которые осуществляет пациентка, указательными или средними пальцами обеих рук определите большие вертела и прижмите к ним пуговки тазомера.
Источник Определение наружной конъюгаты 11. Confugata externa. Помочь пациентке лечь на левый бок (спиной к вам) и предложить левую руку подложить под голову. Ассистирование при проведении расширенной кольпоскопии Оснащение. Стерильные: набор инструментов для проведения данной манипуляции, резиновые перчатки — 2 пары, ватные шарики, пеленка; другие: гинекологическое кресло, индивидуальная пеленка пациентки, кольпоскоп, раствор Люголя или 3% раствор уксусной кислоты во флаконах, антисептические средства (1% раствор йодоната, 2% раствор йода или 70% этиловый спирт во флаконах). Примечание. Обязательно предупредите пациентку, что накануне манипуляции она должна опорожнить мочевой пузырь и прямую кишку и провести туалет наружных половых органов.
НАРУЖНЫЕ ПРИЕМЫ АКУШЕРСКОГО ИССЛЕДОВАНИЯ (ПРИЕМЫ ЛЕОПОЛЬДА - ЛЕВИЦКОГО).
Цели: определить: положение, предлежание и позицию плода; примерное количество околоплодных вод; форму матки и ее размеры; состояние мышечной стенки матки; уровень стояния предлежащей части плода над входом в малый таз; динамику продвижения плода в родах; величину предлежащей части плода; косвенно срок беременности; высоту стояния дна матки. Студент должен знать: Членорасположение плода в матке. Предлежания, положения, виды и позиции плода. Показания: Диспансеризация беременной женщины в женской консультации и на ФАПе после 24-х недель. Обследование роженицы в приемном отделении родильного стационара. Ведение первого и второго периода родов. Перед транспортировкой беременной женщины или роженицы в родильный стационар бригадой "скорой помощи" Условия: 1. Женщина лежит на спине, ноги чуть согнуты в коленных суставах для расслабления мышц передней брюшной стенки. Акушер стоит справа от женщины. Движения рук должны быть легкими и безболезненными. Руки акушера должны быть теплыми. ПЕРВЫЙ ПРИЕМ ЛЕОПОЛЬДА ОПРЕДЕЛЯЕТ: высоту стояния дна матки; косвенно срок беременности; часть плода, находящуюся в дне матки; продольное положение плода, если в дне матки пальпируются ягодицы плода или головка; предлежание плода, если в области дна матки определяются ягодицы, то это головное предлежание. Техника выполнения манипуляции: Ладонные поверхности обеих рук расположите на матке таким образом, чтобы они плотно охватывали ее дно с прилегающими областями углов матки, а пальцы были обращены ногтевыми фалангами друг к другу. В 98% случаев в дне матки определяются ягодицы. ВТОРОЙ ПРИЕМ ЛЕОПОЛЬДА ОПРЕДЕЛЯЕТ: позицию плода по расположению спинки (спинка слева - первая позиция, спинка справа - вторая позиция); расположение мелких частей плода; положение плода; состояние мышечной стенки матки и послеоперационного рубца на коже, если он имеется. Техника выполнения манипуляции: 1. Руки опустите со дна матки на правую и левую ее стороны до уровня пупка. Бережно надавливая ладонями и пальцами обеих рук на боковые стенки матки, пальпируя, определите, в какую сторону обращена спинка плода и мелкие части. Спинка распознается по ее широкой и изогнутой поверхности. 2. Мелкие части определяются в виде мелких и подвижных бугров с противоположной стороны. ТРЕТИЙ ПРИЕМ ЛЕОПОЛЬДА ОПРЕДЕЛЯЕТ: предлежащую часть плода; отношение предлежащей части плода к входу в малый таз; размеры предлежащей части плода; динамику продвижения плода по родовому каналу в родах; косвенно положение плода в матке; состояние нижнего сегмента матки; высоту стояния контракционного кольца в родах. Техника выполнения манипуляции: Правой рукой обхватите предлежащую часть плода над входом в малый таз, после чего осторожно произведите движения рукой вправо и влево. Если головка подвижная, то она раскачивается (баллотирует), а если прижата к входу в малый таз - симптом "баллотирования" отрицательный. Головка определяется как плотный шар, более объемный, чем ягодицы. ЧЕТВЕРТЫЙ ПРИЕМ ЛЕОПОЛЬДА ОПРЕДЕЛЯЕТ: предлежащую часть плода и ее величину; уровень стояния предлежащей части плода над входом в малый таз; динамику продвижения плода по родовому каналу; косвенно положение плода; состояние нижнего сегмента матки; высоту стояния контракционного кольца в родах. Техника выполнения манипуляции. Станьте лицом к ногам женщины и положите руки плашмя по обе стороны нижнего отдела матки. Медленно старайтесь проникнуть между предлежащей частью и боковыми отделами входа в малый таз, пальпируя доступные участки предлежащей части плода. В случае если предлежащая часть подвижна над входом в малый таз, пальцы обеих рук почти целиком могут быть подведены под нее и сойдутся. Если предлежащая часть плода прижата к входу в малый таз, то руки исследуемого не сойдутся. Руки разойдутся в боковые стороны, если головка находится во входе в малый таз малой окружностью (малый сегмент головки плода). Руки начнут сходиться, когда головка плода войдет в малый таз большой окружностью (большой сегмент). При дальнейшем продвижении плода по родовому каналу руки будут сходиться на головке плода. Если головка плода вся в малом тазу, то руки сойдутся в области шеи плода. Запомните! Третий и четвертый приемы практически определяют одно и тоже, они дополняют друг друга, хотя методика их выполнения разная.
НАРУЖНЫЕ ИЗМЕРЕНИЯ БОЛЬШОГО ТАЗА. Цели: 1. Определить анатомически узкий таз. По наружным размерам большого таза судят о величине и форме малого таза, сравнив полученные размеры с размерами нижних границ норм. Определить соответствия размеров головки плода и размеров таза. Составить план родов. При определении несоответствия размеров головки плода размерам таза, роды ведутся оперативно (операция кесарево сечение). Студент должен знать: Анатомическое строение женского таза. Отличия женского таза от мужского. Причины формирования анатомически узких тазов. Показания: Первая явка беременной женщины на диспансерный учет в женскую консультацию или ФАП. Госпитализация роженицы в родильный стационар на роды. Изменение плана ведения родов на оперативное родоразрешение. Госпитализация беременной женщины в ОПБ на дородовую подготовку. Условия. Женщина лежит на спине с обнаженным животом, пятки вместе. Акушер стоит справа от женщины лицом к ней. Для измерения таза используют акушерский тазомер, который состоит из двух ветвей (бранш), на конце имеются "пуговки", между ветвями - шкала измерения в миллиметрах и сантиметрах. Оснащение: кушетка, пеленка и акушерский тазомер. Техника измерения Обычно измеряют три поперечных размера и один прямой. Вначале указательными пальцами обеих рук прощупайте верхние передние ости подвздошных костей и приложите к ним пуговки тазомера, расстояния между ними измерьте тазомером, при этом держите его в руках так, чтобы каждая ветвь находилась в соответствующей руке. По шкале определите величину искомого размера. Distantia spinarum - это расстояние между передневерхними остями подвздошных костей. Нижняя граница нормы этого размера - 25 см. Второй размер - distantia cristarum - это расстояние между наиболее отдаленными точками гребней подвздошных костей. После измерения первой дистанции пуговки тазомера передвиньте с остей по наружному краю гребня подвздошных костей до тех пор, пока не определите наибольшее расстояние между ними. Нижняя граница нормы этого размера - 28 см. Третий размер distantia trochanterica - это расстояние между большими вертелами бедренных костей. Найдите наиболее выдающиеся точки больших вертелов и прижмите к ним пуговки тазомера. Нижняя граница нормы этого размера - 30 см. Четвертый размер conjugate exsterna - наружная конъюгата, это прямой размер таза. При его исследовании женщина должна поменять положение. Попросите ее повернуться на любой бок, нижележащую ногу согнуть в тазобедренном и коленном суставах, а вышележащую ногу попросите вытянуть вдоль нижней. Пуговку одной ветви тазомера установите на середине верхнего края симфиза, другую прижмите к надкрестцовой ямке, которая находится между остистым отростком пятого поясничного позвонка и началом среднего крестцового гребня. Нижняя граница нормы этого размера -20 см.
ИЗМЕРЕНИЕ ПОЯСНИЧНО-КРЕСТЦОВОГО РОМБА (РОМБА МИХАЭЛИСА). Цели: Определить форму и степень сужения анатомически узкого таза. Определить размеры истинной (акушерской) конъюгаты. Студент должен знать: 1. Строение и нижние границы нормы вертикального и горизонтального размеров ромба Ми
|
|||||||||||||||||
|
Последнее изменение этой страницы: 2017-02-17; просмотров: 409; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.22.75.92 (0.018 с.) |