
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Кафедра внутренних болезней № 3,Содержание книги
Поиск на нашем сайте
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ УЧРЕЖДЕНИЕ ОБРАЗОВАНИЯ «ГОМЕЛЬСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ» Кафедра внутренних болезней № 3, Поликлинической терапии и общеврачебной практики С курсами дерматовенерологии и медицинской реабилитации
ТЕМА III:
Электрокардиограмма при нарушении ритма и проводимости
Учебно-методическая разработка для студентов 5 курса медико-диагностический факультета по дисциплине «Функциональная диагностика»
Автор: д.м.н., профессор Д.П.Саливончик
Гомель, 2013г. Учебные и воспитательные цели. Основные учебные цели в преподавании внутренних болезней в течение 5 года обучения – научиться профессиональным врачебным навыкам обследования больных, тактике диагноза и дифференциального диагноза (в рамках синдрома), индивидуализированной терапии, профилактики, ведению основной медицинской документации, обучиться способам оказания неотложной медицинской помощи, реабилитации и диспансеризации больных с основными заболеваниями внутренних органов, а также принципам врачебно-трудовой экспертизы, ознакомить с принципами работы общей практики. Главным методом обучения в терапевтической клинике является самостоятельная работа студента у постели больного под руководством преподавателя, работа в диагностических кабинетах (функциональная диагностика, рентгенологический и эндоскопический кабинеты, клиническая и биохимическая лаборатория), палатах интенсивного наблюдения, участие в обходе больных с заведующим кафедрой, профессорами и доцентами. При этом предусматривается приобретение студентами практических навыков в оценке ряда дополнительных методов исследования больных, в частности, данных ЭКГ, ФКГ, ультразвукового, рентгенологического обследования и пр. Обучение на кафедре внутренних болезней предусматривает обязательные дежурства. Цель данного практического занятия: 1) Научить диагностике основных нарушений ритма и проводимости 2) Научить методике обследования больных с аритмиями
3) Научить студентов проводить неотложную терапию жизнеопасных нарушений ритма и проводимости. Мотивация для усвоения темы Нарушение ритма сердца - один из самых сложных разделов кардиологии. Аритмии осложняют течение многих заболеваний. Возникнув однажды, они обычно повторяются, что приводит в большинстве случаев к значительному снижению трудоспособности и, нередко, к инвалидизации заболевших. Успешное лечение больных с нарушением ритма имеет большое социальное значение. Однако врачи различных специальностей зачастую испытывают затруднения в дифференциальной диагностике и тактике ведения пациентов с расстройствами сердечного ритма и проводимости. Это связано с большим разнообразием аритмий, вариабельностью их течения, трудностями в оценке прогноза, многообразием антиаритмических средств и методов лечения. В связи с этим изучение особенностей нарушений ритма сердца и проводимости является актуальным и важным для врача любой специальности.
Задачи практического занятия: Студенты должны знать: 1) Классификацию аритмий 2) Причины и механизмы развития аритмий 3) ЭКГ – признаки нарущений ритма и проводимости 4) Дополнительные методы диагностики аритмий 5) Группы антиаритмических препаратов 6) Алгоритмы купирования пароксизмальных тахиаритмий, фибрилляции желудочков, синдрома Морганьи Эдемса - Стокса 7) Принципы лечения нарушений ритма и проводимости. Студенты должны уметь: 1) Проводить сбор анамнеза и физикальное обследование больного с нарушением ритма и проводимости 2) Интерпретировать ЭКГ пациентов с нарушениями ритма и проводимости 3) Назначать медикаментозную терапию пациентам с жизнеугрожаемыми нарушениями ритма и проводимости.
Контрольные вопросы из смежных дисциплин. 1. Основные понятия в электрофизиологии сердца (ПП, ПД, возбудимость и рефрактерные периоды). 2. Анатомия сердца, проводящая система сердца, кровоснабжение и иннервация. 3. Признаки нормальной ЭКГ, признаки нормального синусового ритма. 4. Основные ЭКГ-синдромы (нарушения ритма сердца и проводимости, гипертрофия камер сердца, изменения при ИБС). 5. Клиническая фармакология средств, применяемых для проведения медикаментозных проб, а также проведение неотложной помощи в кардиологии.
Основные учебные вопросы: 1. Современные представления о патогенезе. Классификация аритмий. 2. Экстрасистолия. Патогенез. Клинические проявления. Топическая диагностика экстрасистолических аритмий (ЭКГ-признаки). Особенности врачебной тактики, показания к назначению антиаритмических препаратов. Профилактика экстрасистолии. 3. Пароксизмальные тахикардии. Патогенез. Клиническая картина приступа пароксизмальной тахикардии. Изменения ЭКГ. Изменения системной гемодинамики при приступе. Медикаментозная терапия во время приступа пароксизмальной тахикардии, суправентрикулярной и желудочковой. Показания к электроимпульсной терапии. Профилактика приступов. Прогноз. 4. Фибрилляция и трепетание предсердий. Патогенез. Классификация. Клиническая симптоматология. Изменения ЭКГ. Влияние фибрилляции предсердий на гемодинамику. Осложнения. Терапия пароксизмальной и постоянной формы мерцательной аритмии. Показания к электроимпульсной терапии. Ведение больных после восстановления ритма. Профилактика рецидивов мерцательной аритмии. Медико-социальная экспертиза. Прогноз. 5. Фибрилляция желудочков. Патогенез. Клиника. ЭКГ-признаки. Неотложная терапия. Роль палат интенсивной терапии в предупреждении, диагностике и терапии фибрилляции желудочков. 6. Синдром слабости синусового угла. Диагностика. Клинические проявления. Показания к имплантации искусственного водителя ритма. 7. Нарушение проводимости. Патогенез. Классификация. Клинические проявления. Характер ЭКГ-изменений. Изменения гемодинамики при различных нарушениях проводимости. Осложнения (синдром Морганьи-Эдемса-Стокса, сердечная недостаточность, нарушения ритма). Диагностика и дифференциальная диагностика. Роль электрофизиологических исследований и мониторирования ЭКГ. Лечение. Врачебная тактика при остро возникших нарушениях проводимости. Показания к временной кардиостимуляции. Терапия хронических нарушений проводимости. Показания к имплантации кардиостимуляторов. Медико-социальная экспертиза. Прогноз.
Практические навыки: 1. Техника и методики регистрации ЭКГ: регистрация ЭКГ в 12 отведениях (3 стандартных двухполюсных (по Эйнтховену); 3 усиленных однополюсных от конечностей (по Гольдбергеру); 6 грудных однополюсных (по Вильсону). 2. Расшифровка ЭКГ с нарушениями ритма сердца, написание ЭКГ-заключения. 3. Составление программы обследования больных с аритмиями. 4. Интерпретация данных инструментального обследования больных с НРС и проводимости (Холтеровское мониторирование, чреспищеводная электростимуляция, функциональные пробы) 5. Стандарты оказания неотложной помощи при нарушениях ритма сердца.
Ход практического занятия: Тема рассчитана на 12 часов 1. Вводное слово преподавателя (организационный момент). Формулировка целей и задач настоящего практического занятия. Контроль исходного уровня знаний (устный опрос и/или тестовый контроль) – 10% рабочего времени. 2. Самостоятельная работа студентов (под руководством преподавателя). Она является главным методом обучения в терапевтической клинике и предусматривает следующие методы: курация закрепленных больных, работа в кабинетах функциональной диагностики, рентгенологическом и эндоскопическом кабинетах, клинической и биохимической лаборатории, палатах интенсивного наблюдения, работа с выданными учебными историями болезни, методическими рекомендациями, пособиями, решение ситуационных задач – 30 % рабочего времени.
3. Обсуждение практического занятия с использованием клинического разбора тематических больных (представление куратором больного, оценка результатов обследования, проведение дифференциальной диагностики, установление клинического диагноза, определение плана лечения), осмотра поступивших больных, учебных историй болезни, наборов таблиц, рисунков, схем, иллюстрирующих тему, методических рекомендаций кафедры – 50 % рабочего времени. 4. Итоговый контроль усвоения темы занятия (устный опрос и/или тестовый контроль, отчет по выданным ситуационным задачам и результатам лабораторных и инструментальных методов исследования) – около 10 % рабочего времени. 5. Заключительное слово. Подведение итогов практического занятия. Детализация задания на дом.
ОТВЕТЫ НА НЕКОТОРЫЕ, НАИБОЛЕЕ ВАЖНЫЕ ВОПРОСЫ Аритмии сердца (нарушения сердечного ритма) – группа патологических состояний, которые проявляются следующими отклонениями в работе сердца: • Изменением частоты ритма сердечных сокращений (тахикардия, брадикардия). • Появлением несинусового ритма или любого неправильного ритма. • Нарушениями проводимости импульса. Классификация аритмий Единой классификации аритмий в настоящее время не существует. Для практического использования удобна клинико-электрокардиографическая классификация аритмий сердца (По М.С. Кушаковскому и Н.Б. Журавлевой в модификации Г.Е. Ройтберга и А.В. Струтынского): I. Нарушение образования импульса. 1. Нарушения автоматизма СА-узла (номотопные аритмии): - Синусовая тахикардия. - Синусовая брадикардия. - Синусовая аритмия. 2. Синдром слабости синусового узла. 3. Эктопические (гетеротопные) ритмы, обусловленные преобладанием автоматизма эктопических центров: - Медленные (замещающие) выскальзывающие комплексы и ритмы: Предсердные комплексы и ритмы. Комплексы и ритмы из АВ-соединения. Желудочковые комплексы и ритмы. - Ускоренные эктопические ритмы (непароксизмальные тахикардии): Предсердные эктопические ритмы. Эктопические ритмы из АВ-соединения. Желудочковые эктопические ритмы. - Миграция суправентрикулярного водителя ритма. 4. Эктопические (гетеротопные) ритмы преимущественно обусловленные механизмом повторного входа волны возбуждения: - Экстрасистолии:
Предсердная экстрасистолия. Экстрасистолии из АВ-соединения. Желудочковая экстрасистолия. - Пароксизмальная тахикардия: Предсердная пароксизмальная тахикардия. Пароксизмальная тахикардия из АВ-соединения. Желудочковая пароксизмальная тахикардия. - Трепетание предсердий. - Мерцание (фибрилляция) предсердий. - Трепетание и мерцание (фибрилляция) желудочков. II. Нарушения сердечной проводимости. 1. Синоатриальная блокада. 2. Атриовентрикулярная блокада: I степени. II степени. III степени (полная). 3. Внутрипредсердная (межпредсердная) блокада. 4. Внутрижелудочковые блокады (блокады ветвей пучка Гиса): Блокада одной ветви пучка Гиса (однопучковые, или монофасцикулярные). Блокада двух ветвей пучка Гиса (двухпучковые, или бифасцикулярные). Блокада трех ветвей пучка Гиса (трехпучковые, или трифасцикулярные). 5. Асистолия желудочков. 6. Синдромы преждевременного возбуждения желудочков: Синдром Вольфа-Паркинсона-Уайта (WPW). Синдром укороченного интервала P-Q(R) (CLC). III. Комбинированные нарушения ритма. 1. Парасистолия. 2. Эктопические ритмы с блокадой выхода. 3. Атриовентрикулярные диссоциации.
По локализации аритмии делят на: 1. Наджелудочковые (суправентрикулярные) аритмии. 2. Желудочковые аритмии.
Классификация аритмий с прогностической точки зрения 1. Жизнеопасные аритмии - вызывающие отек легких, гипотонию, ишемию мозга и/или миокарда. 2. Прогностически неблагоприятные аритмии: Бессимптомные или клинически выраженные желудочковые аритмии с повышенным риском внезапной смерти (при ИБС, гипертрофии левого желудочка, хронической сердечной недостаточности, удлиненном интервале QT, синдроме WPW и др.). Нарушения ритма с повышенным риском тромбоэмболических осложнений (мерцательная аритмия). 3. Прогностически незначимые аритмии - без структурных изменений миокарда.
Клиника и осложнения Клиника аритмий в значительной степени определяется их влиянием на кардиогемодинамику, церебральный, коронарный и почечный кровоток и функцию левого желудочка. Клиника нарушений ритма зависит от частоты сердечных нарушений, наличия и выраженности органического заболевания сердца, сохранения или утраты систолы предсердий и продолжительности аритмии. Клинические проявления аритмий: • Аритмии могут протекать асимптоматично. • Аритмии могут стать причиной ощущений сердцебиения. Сердцебиения – это ощущения перерывов в ударах сердца или появление быстрых и сильных ударов сердца. Надо помнить, что причиной сердцебиения в большинстве случаев является синусовая тахикардия, возникающая при физическом напряжении или волнении. Сочетание высокой частоты сердечных сокращений с внезапным началом и прекращением приступов сердцебиения характерно для пароксизмальных тахикардий. Ощущение полностью нерегулярного (неритмичного) сердцебиения отмечается при мерцании предсердий. • Аритмии могут стать причиной гемодинамических проявлений (одышка, предобморочное или обморочное состояние) и даже остановки сердца. Иногда нарушения ритма могут проявляться потерей сознания, причиной которой является резкое снижение сердечного выброса вследствие аритмии. В результате снижается артериальное давление, что приводит к уменьшению кровоснабжения головного мозга.
В то же время у лиц без серьезного заболевания сердца может не отмечаться заметных нарушений гемодинамики даже при увеличении частоты сердечных сокращений до 250 в минуту и более. А у больных с сердечной недостаточностью и/или сопутствующим поражением сосудов головного мозга даже относительно небольшие изменения частоты сердечных сокращений могут вызывать потерю сознания. Синкопальные состояния при нарушениях ритма сердца принято называть приступами Морганьи-Эдемса-Стокса. Для типичных приступов Морганьи-Эдемса-Стокса характера полная внезапность, отсутствие ауры, кратковременность и быстрое восстановление исходного самочувствия после приступа. • При аритмиях иногда может наблюдаться полиурия. Полиурия развивается в результате выделения предсердного натрийуретического пептида. Полиурия чаще всего наблюдается при длительном течении суправентрикулярной тахикардии. • Развитие аритмической кардиомиопатии. Выраженная тахикардия достаточной длительности может вызывать резкое ухудшение систолической функции миокарда, сопровождающееся снижением минутного объема сердца и застоя крови на путях притока к нему. Это состояние носит название аритмической кардиомиопатии и по своим проявлениям сходно с идиопатической дилатационной кардиопатией, будучи, однако, в значительной мере обратимым после устранения тахиаритмии.
Синусовая тахикардия Сннусовая тахикардия – наиболее частое нарушение ритма сердца. Причины тахикардии: неврозы с повышением тонуса симпатического отдела нервной системы, гипертиреоз, физическая и эмоциональная нагрузка, сердечная недостаточность и др. Синусовая тахикардия уменьшает диастолу сердца, ухудшает кровоснабжение миокарда и способствует быстрому изнашиванию сердца. ЭКГ признаки: ритм синусовый, Р перед комплексом QRS, количество зубцов Р равно количеству комплексов QRS, PQ в пределах нормы, комплекс QRS (если нет внутрижелудочковой блокады) не уширен, интервалы RR==RR. Частота сердечных сокращений превышает 80 в мин и может достигать 160 – 200 в мин, особенно при физической нагрузке. При выраженной тахикардии у пожилых лиц возможна косовосходящая депрессия ST более 1,0 мм (тахикардиальный синдром), которая сохраняется некоторое время после прекращения тахикардии (посттахикардиальный синдром). Тахикардия в таких случаях выявляет скрытую коронарную недостаточность.
Синусовая тахикардия. Синусовая брадикардия Встречается у физически тренированных людей, при ваготонии, синдроме слабости синусового узла, при передозировке сердечными гликозидами, β - адреноблокаторами, кордароном, блокаторами кальция, препаратами раувольфии. Нередко брадикардия возникает при неврологических заболеваниях: нарушении мозгового кровообращения, опухолях мозга. Синусовая брадикардия увеличивает диастолу сердца, улучшая кровоснабжение миокарда. ЭКГ признаки: ритм синусовый, Р перед комплексом QRS, число Р равно количеству комплексов QRS, интервал PQ в пределах нормы, желу дочковый комплекс не изменен, интервалы RR=RR и превышают 1,0 секунду, частота пульса менее 60 в мин, сегментный ST чуть выше изо линии и переходит в высокоамплитудный с пологим восходящим и крутым нисходящим коленом зубец Т (ваготоническая кривая).
Синусовая брадикардия. Синусовая аритмия Синусовая аритмия чаще наблюдается в детском и подростковом возрасте, в связи с вегетативной дисрегуляцией. Вариантом синусовой аритмии является дыхательная аритмия. Наличие синусовойаритмии у взрослых лиц указывает на нестабильную работу синусового узла. В то же время нельзя считать нормой отсутствие разброса интервалов RR. В норме синусовый узел состоит из 3 частей (верхняя, средняя и нижняя), каждая из которых попеременно вырабатывает импульсы, создавая разброс интервалов RR, Когда интервалы RR стабильно равны, функционирует только один участок синусового узла. ЭКГ признаки дыхательной аритмии: ритм синусовый, количество зубцов Р соответствует комплексам QRS, зубец Р имеет сцепление с комплексом QRS. Величина и форма Р одинакова в пределах одного отведения. Интервалы RR отличаются более чем на 0,1с.
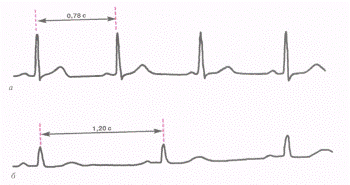
Примером синусовой аритмии, связанной с дыханием, может служить представленная на рисунке ЭКГ здорового мужчины 25 лет. Разница между самым длинным и самым коротким интервалами Р – Р составляет 0,4 с. Остановка синусового узла Остановка синусового узла является синонимом используемых в литературе терминов «отказ синусового узла или «sinus arrest» [Чазов Е. И., Боголюбов В. М., 1972: Кушаковский М. С, Журавлева Н. Б., 1979]. Остановка синусового узла характеризуется тем, что синусовый узел периодически теряет способность вырабатывать импульсы для возбуждения предсердий и желудочков. Это приводит к выпадению возбуждения и сокращения предсердий и желудочков. На ЭКГ наблюдается длительная пауза, во время которой не регистрируются зубцы PQRS и Т, и записывается изолиния. Длительность паузы может варьировать. Во время этой длительной паузы восстанавливается автоматизм синусового узла и на ЭКГ снова начинают регистрироваться предсердный и желудочковый комплексы, следующие в обычном ритме. Для остановки синусового узла специфична длительная пауза, превышающая по продолжительности два обычных интервала R–R (P–Р). Пауза на ЭКГ с регистрацией изолинии обычно возникает внезапно. Во время периода асистолии часто наблюдаются выскакивающие сокращения, исходящие из атриовентрикулярного соединения или из желудочков. Остановка синусового узла отмечается у больных инфарктом миокарда, атеросклеротическим кардиосклерозом, миокардитами, при передозировке сердечных гликозидов, хинидина, резерпина и т.д. Изредка она выявляется у здоровых людей с повышением тонуса блуждающего нерва.
Синдром слабости синусового узла наблюдается при наличии одного или нескольких признаков, указанных ниже: · Упорная выраженная синусовая брадикардия. Брадикардия сохраняется и после введения атропина. При пробе с физической нагрузкой и при ортостатической пробе отсутствует адекватное учащение ритма. Ритм значительно не учащается также при проведении пробы Вальсальвы. · Внезапное периодическое исчезновение синусового ритма (остановка синусового узла) и замена его на короткое время другими эктопическими ритмами. Остановка синусового узла нередко наступает сразу после прекращения приступа тахикардии (суправентрикулярной тахикардии и мерцания и трепетания предсердий). · Периодическое появление синоаурикулярной блокады. Во время этой блокады обычно обнаруживаются выскакивающие эктопические сокращения или эктопические ритмы. · Стойкая выраженная брадисистолическая форма мерцательной аритмии при отсутствии лечения препаратами наперстянки. Ритм сокращения желудочков мало учащается при физической нагрузке, после введения атропина и при ортостатической пробе. · Так называемый синдром тахикардия – брадикардия. При этом синдроме чередуются периоды тахикардии и брадикардии. Синдром слабости синусового узла проявляется тем, что сразу по окончании синусовой тахикардии, пароксизма мерцания или трепетания предсердий с частым ритмом или суправентрикулярной пароксизмальной тахикардии в течение какого-то периода отмечается резкая брадикардия (выраженная синусовая брадикардия, остановка синусового узла). Периоды тахикардии могут периодически чередоваться с периодами выраженной брадикардии или остановки синусового узла. Во время брадикардии могут проявить себя также автоматические центры II и III порядка.
Экстрасистолия Экстрасистолия (ЭС) — это преждевременное возбуждение всего сердца или какого-либо его отдела, вызванное внеочередным импульсом, исходящим из предсердий, АВ-соединения или желудочков. Классификация По локализации • Синусовые экстрасистолии. • Предсердные экстрасистолии. • Экстрасистолии из АВ соединения. • Желудочковые экстрасистолии. По времени появления в диастоле • Ранние экстрасистолии. • Средние экстрасистолии. • Поздние экстрасистолии. По частоте • Редкие экстрасистолии - менее 5 в 1 мин. • Средние экстрасистолии - от 6 до 15 в 1 мин. • Частые экстрасистолии - более 15 в 1 мин. По плотности • Одиночные экстрасистолии. • Парные экстрасистолии. По периодичности • Спорадические экстрасистолии. • Аллоритмированные экстрасистолии - бигеминия, тригеминия и т.д. По скрытому характеру • Явные экстрасистолы. • Скрытые экстрасистолы. По проведению экстрасистол • Блокада проведения (антеро- и ретроградная). • "Щель" в проведении. • Сверхнормальное проведение. По этиологии • Экстрасистолия функционального характера. • Экстрасистолия органического происхождения. • Экстрасистолия токсического происхождения. В связи с высокой клинической и прогностической значимостью желудочковой экстрасистолии при органических заболеваниях сердца разработана ее классификация по морфологическому принципу, основанная на представлении о связи определенных форм желудочковых экстрасистолий с риском внезапной смерти - классификация желудочковых экстрасистол по B.Lown, M.Wolf(1971): 0. Отсутствие желудочковых экстрасистол за 24 ч. мониторирования. 1. Редкие, монотопные (не больше 30 желудочковых экстрасистол за любой час мониторирования). 2. Частые, монотопные (больше 30 желудочковых экстрасистол за любой час мониторирования). 3. Политопные (полиморфные). 4.А. – Парные. 4.Б. - Залповые - пробежки желудочковой тахикардии (более 3 подряд экстрасистол). 5. Ранние (R на Т).
Основные механизмы развития экстрасистолии: • Повторный вход волны возбуждения (re-entry) в участках миокарда или проводящей системы сердца, отличающихся неодинаковой скоростью проведения импульса и развитием однонаправленной блокады проведения. • Повышенная осцилляторная (триггерная) активность клеточных мембран отдельных участков предсердий, АВ-соединения или желудочков. • Эктопический импульс из предсердий распространяется сверху вниз по проводящей системе сердца. • Эктопический импульс, возникающий в АВ-соединении, распространяется в двух направлениях: сверху вниз по проводящей системе желудочков и снизу вверх (ретроградно) по предсердиям.
Общие ЭКГ-признаки экстрасистолии 1. Основным электрокардиографическим признаком экстрасистолии является преждевременность возникновения желудочкового комплекса QRST и/или зубца Р, то есть укорочение интервала сцепления. Интервал сцепления - это расстояние от предшествующего экстрасистолы очередного цикла P–QRST основного ритма до экстрасистолы.
2. Компенсаторная пауза - расстояние от экстрасистолы до следующего за ней цикла P–QRST основного ритма. Различают неполную и полную компенсаторную паузу: - Неполная компенсаторная пауза - это пауза, возникающая после предсердной экстрасистолы или экстрасистолы из АВ-соединения, длительность которой чуть больше обычного интервала P–P (R–R) основного ритма. Неполная компенсаторная пауза включает время, необходимое для того, чтобы эктопический импульс достиг СА-узла и «разрядил» его, а также время, которое требуется для подготовки в нем очередного синусового импульса. - Полная компенсаторная пауза - это пауза, возникающая после желудочковой экстрасистолы, причем расстояние между двумя синусовыми комплексами P–QRST (предэкстрасистолическим и постэкстрасистолическим) равно удвоенному интервалу R–R основного ритма. Аллоритмия — это правильное чередование экстрасистол и нормальных сокращений. В зависимости от частоты возникновения экстрасистол различают следующие виды аллоритмий: Бигеминия – после каждого нормального сокращения следует экстрасистола. Тригеминия – экстрасистолы следует после каждых двух нормальных сокращений. Квадригимения - экстрасистолы следует после каждых трех нормальных сокращений и др. Куплет – возникновение подряд двух экстрасистол. Три и более экстрасистолы подряд расцениваются как пробежка наджелудочковой тахикардии. Монотопные экстрасистолы – экстрасистолы, исходящие из одного эктопического источника и, соответственно, имеющие постоянный интервал сцепления и форму желудочкового комплекса. Политопные экстрасистолы – экстрасистолы, исходящие из разных эктопических очагов и отличающиеся друг от друга по интервалу сцепления и форме желудочкового комплекса. Групповая (залповая) экстрасистолия — наличие на ЭКГ трех и более экстрасистол подряд.
ЭКГ-признаки предсердной экстрасистолии • Преждевременное внеочередное появление зубца P и следующего за ним комплекса QRST (интервал Р-Р меньше основного). • Постоянство интервала сцепления (от зубца Р предшествующего нормального комплекса до зубца Р экстрасистолы) – признак монотопности наджелудочковой экстрасистолии. При «ранней» наджелудочковой экстрасистолии характерно наложение зубца Р на предшествующий Т, что может затруднить диагностику. • Деформация или изменение полярности зубца Р экстрасистолы, который указывает на ее наджелудочковой происхождение даже при широком QRS (≥0,12сек). • При экстрасистолии из верхних отделов предсердий зубец Р мало отличается от нормы. При экстрасистолии из средних отделов — зубец Р деформирован, а при экстрасистолии из нижних отделов —отрицательный. • Наличие неизмененного экстрасистолического желудочкового комплекса QRST, похожего по форме на обычные нормальные комплексы QRST синусового происхождения. Исключение составляют случаи аберрации комплекса QRS. • Следует помнить, что иногда при предсердных и атриовентрикулярных экстрасистолах желудочковый комплекс QRS может приобретать так называемую аберрантную форму за счет возникновения функциональной блокады правой ножки пучка Гиса или других его ветвей. При этом экстрасистолический комплекс QRS становится широким (≥0,12сек), расщепленным и деформированным, напоминающим комплекс QRS при блокадах ножек пучка Гиса или желудочковой экстрасистоле.
Одиночная предсердная экстрасистола
ЭКГ-признаки экстрасистолии из АВ-соединения • Преждевременное внеочередное появление на ЭКГ неизмененного желудочкового комплекса QRS (без предшествующего зубца Р!), похожего по форме на остальные комплексы QRS синусового происхождения. Исключение составляют случаи аберрации аберрации комплекса QRS. • Своеобразной разновидностью экстасистолии из АВ-соединения с предшествующим возбуждением желудочков являются стволовые экстрасистолы. Стволовые экстрасистолы отличаются возникновением полной блокады ретроградного экстрасистолического импульса к предсердиям. Поэтому на ЭКГ регистрируется узкий экстрасистолический комплекс QRS, после которого отсутствует отрицательный зубец Р. Вместо него фиксируется положительный зубец Р. Это очередной предсердный зубец Р синусового происхождения, который приходится обычно на сегмент RS–Т или зубец Т экстрасистолического комплекса.
Экстрасистолы из АВ-соединения
ЭКГ-признаки желудочковой экстрасистолии • Преждевременное появление на ЭКГ измененного желудочкового комплекса QRS, перед которым отсутствует зубец Р (за исключением поздних желудочковых экстрасистол, перед которыми есть Р. Но РQ укорочен по сравнению с синусовыми циклами). • Значительное расширение (до 0,12 с и больше) и деформация экстрасистолического комплекса QRS (по форме напоминает блокаду ножки пучка Гиса, противоположной стороне возникновения экстрасистол - расположение сегмента RS–T и зубца Т экстрасистолы дискордантно направлению основного зубца комплекса QRS). • Наличие после желудочковой экстрасистолы полной компенсаторной паузы (она дополняет интервал сцепления экстрасистол до удовоенного RR основного ритма). Изредка желудочковые экстрасистолы могут проводиться ретроградно на предсердия и, достигнув синусового узла, разряжает его; в этих случаях компенсаторная пауза будет неполной. Для оценки прогностической значимости желудочковой экстрасистолии может быть полезно оценить особенности желудочковых комплексов: - При наличии органического поражения сердца экстрасистолы чаще низкоамплитудные, широкие, зазубренные; сегмент ST и зубец Т могут быть направлены в ту же сторону, что и комплекс QRS. - Относительно «благоприятные» желудочковые экстрасистолы имеют амплитуду более 2мВ, не деформированы, продолжительность их около 0,12сек., сегмент ST и зубец Т направлены в сторону, противоположную QRS. Левожелудочковые экстрасистолы – доминирует R в отведениях V1-V2 и S вV5-V6. Экстрасистолы из выводного отдела левого желудочка: электрическая ось сердца расположена вертикально, rS (с их постоянным соотношением) в отведениях V1-V3 и резкий переход в R-тип в отведениях V4-V6. Правожелудочковые экстрасистолы – доминирует S в отведениях V1-V2 и R в отведениях V5-V6. Экстрасистолы из выводного тракта правого желудочка – высокие R во II III aVF, переходная зона в V2-V3. Перегородочные экстрасистолы - комплекс QRS расширен незначительно и напоминает WPW-синдром. Конкордантные верхушечные экстрасистолы (по обоим желудочкам вверх) – доминирует S в отведениях V1-V6. Конкордантные базальные экстрасистолы (по обоим желудочкам вниз) - доминирует R в отведениях V1-V6.
Пароксизмальная тахикардия Пароксизмальная тахикардия (ПТ) – это приступообразное увеличение частоты сердечных сокращений свыше 100 (обычно 140-250) в минуту при сохранении их правильного ритма, обусловленное патологической циркуляцией возбуждения по миокарду или активацией в нем патологических очагов высокого автоматизма. В клинической практике выделяют две основные формы пароксизмальных тахикардий: желудочковую (вентрикулярную) и наджелудочковую (суправентрикулярную), в зависимости от локализации очага патологической импульсации. Классификация I. Предсердная пароксизмальная тахикардия (ПТ) В зависимости от локализации аритмогенного очага и механизмов развития различают: 1. Синоатриальную (синусовую) реципрокную пароксизмальную тахикардию (ПТ), обусловленную механизмом reentry в синоатриальной зоне. 2. Реципрокную предсердную пароксизмальную тахикардию (ПТ), обусловленную механизмом reentry в миокарде предсердий. 3. Очаговую (фокусную, эктопическую) предсердную пароксизмальную тахикардию (ПТ), в основе которой лежит аномальный автоматизм предсердных волокон. 4. Многофокусную (“хаотическую”) предсердную пароксизмальную тахикардию (ПТ), которая характеризуется наличием нескольких очагов эктопической активности в предсердиях. II. Атриовентрикулярная пароксизмальная тахикардия (ПТ) 1. Атриовентрикулярная узловая (АВ-узловая) реципрокная пароксизмальная тахикардия (ПТ) без участия дополнительных путей проведения - Типичная (slow-fast) – с антеградным проведением по медленному пути в составе атриовентрикулярного соединения (АВ-соединения) и ретроградным по быстрому. - Атипичная (fast-slow) - с антеградным проведением по быстрому пути в составе атриовентрикулярного соединения (АВ-соединения) и ретроградным по медленному. 2. Атриовентрикулярня реципрокная (АВ-реципрокная) пароксизмальная тахикардия (ПТ) с участием дополнительных путей - Ортодромная – импульс проводится антеградно через атриовентрикулярное соединение (АВ-соединение) и ретроградно по дополнительному пути. - Антидромная - импульс проводится антеградно по дополнительному пути и ретроградно через атриовентрикулярное соединение (АВ-соединение). - С участием скрытых дополнительных ретроградных путей проведения (быстрых или медленных). 3. Очаговая (фокусная, эктопическая) пароксизмальная тахикардия (ПТ) из атриовентрикулярного соединения (АВ-соединения).
Инструментальная диагностика -ЭКГ -Холтеровское мониторирование -Нагрузочные ЭКГ-пробы -Чреспищеводная стимуляция се
|
||||||||||
|
Последнее изменение этой страницы: 2017-02-17; просмотров: 178; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.95.167 (0.014 с.) |



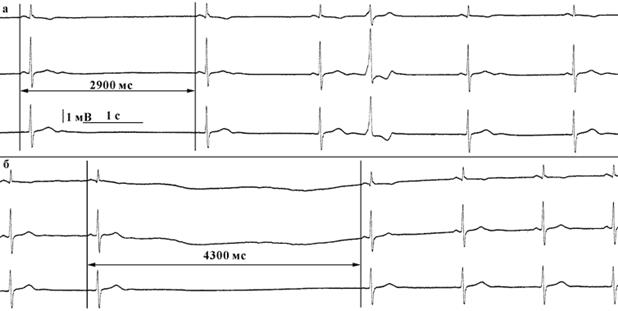



 Левожелудочковые экстрасистолы по типу аллоритмии (тригеминия).
Левожелудочковые экстрасистолы по типу аллоритмии (тригеминия). Правожелудочковая экстрасистолия
Правожелудочковая экстрасистолия


