Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Глава 23. Дифференциальная диагностикаСтр 1 из 6Следующая ⇒
Глава 23. Дифференциальная диагностика СусТавного синдрома. Суставным синдромом принято обозначать клинический симптомокомплекс, обусловленный поражением анатомических структур суставов при разнообразных заболеваниях и патологических процессах. Системная красная волчанка (СКВ) – системное аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся образованием широкого спектра органоспецифических аутоантител к различным компонентам ядра и иммунных комплексов, вызывающих иммунное воспалительное повреждение внутренних органов. Этиологические факторы. Вирусная инфекция (РНК-содержащие и медленные вирусы, ретровирусы), подтверждением этого являются антитела к различным вирусам в крови, парамиксовирусные и онкорнавирусные внутриклеточные цитоплазматические включения у больных с СКВ. У больных СКВ имеет место генетически детерминированная дисфункция клеточного и гуморального звеньев иммунной системы, наследственный дефицит системы комплемента. СКВ ассоциирована с некоторыми антигенами системы HLA (А-1, В-8, DR-2, DR-3). Нарушение гормональной регуляции (отрицательное влияние эстрогенов на течение СКВ, протективное действие андрогенов). Гиперэстрогения является фактором риска возникновения СКВ, поэтому заболевание чаще развивается у девушек и молодых женщин с высокой гормональной насыщенностью организма эстрогенами. У юношей, больных СКВ, гормональная насыщенность организма андрогенами низкая, часто наблюдаются проявления гипоандрогении и задержка полового развития. Факторы окружающей среды (ультрафиолетовое облучение, инфекции, лекарственные препараты). Характеристика суставного синдрома при СКВ Артралгии (почти у 100% больных). Артрит: поражаются проксимальные межфаланговые суставы кистей, пястно-фаланговые, запястно-пястные, коленные суставы; процесс обычно симметричный. Хронический волчаночный артрит характеризуется стойкими деформациями и контрактурами, напоминающими поражение суставов при РА («шея лебедя», латеральная девиация) (рис. 1). Деструктивные изменения на рентгенограммах, как правило, отсутствуют. Асептический некроз, чаще головки бедренной кости и плечевой кости. В фазе обострения выражены утренняя скованность и нарушение функции суставов.
Рис. 1. Поражение суставов кисти (артропатия Жакку) при СКВ
Таблица 1 Рабочая классификация РА (принята на заседании пленума Ассоциации ревматологов России 30.09.2007) Основной диагноз. - Ревматоидный артрит серопозитивный (положительный ревматоидный фактор в сыворотке крови). - Ревматоидный артрит серонегативный (отрицательный ревматоидный фактор в сыворотке крови). - Особые клинические формы ревматоидного артрита: · синдром Фелти, · болезнь Стилла, развившаяся у взрослых, - Ревматоидный артрит вероятный. Клиническая стадия. 1. Очень ранняя стадия: длительность болезни < 6 месяцев. 2.Ранняя стадия: длительность болезни 6 мес. - 1 год. 3. Развернутая стадия: длительность болезни > 1 года при наличии типичной симптоматики РА. 4. Поздняя стадия: длительность болезни 2 года и более + выраженная деструкция мелких (III-IV рентгенологическая стадия) и крупных суставов, наличие осложнений. Активность болезни. 0 = ремиссия (DAS 28 < 2,6). 1 = низкая (DAS 28 = 2,6 - 3,2). 2 = средняя (DAS 28 3,3 - 5,1). 3 = высокая (DAS 28 > 5,1). Внесуставные (системные) проявления. 1. Ревматоидные узелки. 2. Кожный васкулит (язвенно-некротический васкулит, инфаркты ногтевого ложа, дигитальный артериит, ливедо-ангиит). 3. Васкулит других органов. 4. Нейропатия (мононеврит, полинейропатия). 5. Плеврит (сухой, выпотной), перикардит (сухой, выпотной). 6. Синдром Шегрена. 7. Поражение глаз (склерит, эписклерит, васкулит сетчатки). Дополнительная иммунологическая характеристика - антитела к циклическому цитрулинированному пептиду (АЦЦП). АЦЦП — присутствуют (+); АЦЦП — отсутствуют (-). Функциональный класс (ФК). I — полностью сохранены самообслуживание, непрофессиональная и профессиональная деятельность; II— сохранены: самообслуживание, профессиональная деятельность, ограничена непрофессиональная деятельность; III — сохранено самообслуживание, ограничены непрофессиональная и профессиональная деятельность; IV — ограничены самообслуживание, непрофессиональная и профессиональная деятельность; 7. Осложнения:
- вторичный системный амилоидоз; - вторичный остеоартроз; - остеопороз (системный); - остеонекроз; - туннельные синдромы (синдром карпального канала, синдромы сдавления локтевого, большеберцового нервов); - подвывих в атланто-аксиальном суставе, в том числе с миелопатией, нестабильность шейного отдела позвоночника; - атеросклеротическое поражение сосудов. Рекомендации по диагностике подагры (EULAR, 2010) 1. При наличии острых атак артрита, с развитием выраженного, интенсивного болевого синдрома, покраснением кожи над пораженным суставом, припухлости сустава, с максимальным развитием воспаления в первые 6-12 часов следует заподозрить микрокристаллический артрит. 2. При наличии типичных проявлений подагры, таких как хронический подагрический артрит и гиперурикемия, диагноз подагры более чем вероятен, однако не точен без идентификации кристаллов моноурата натрия (МУН). 3. Обнаружение кристаллов МУН в гистологическом материале тофуса, или суставной жидкости - 100% диагноз подагры. 4. Рутинная микроскопия всех образцов синовиальной жидкости с целью обнаружения кристаллов рекомендована при всех недифферинцированных артритах. 5. Кристаллы МУН могут быть идентифицированы в суставной жидкости даже в межприступный период подагры. Критерием подагры считают уровень мочевой кислоты более 0,36 ммоль/л для женщин и более 0,42 ммоль/л для мужчин. Общие признаки ОА. - Отсутствие внесуставного поражения. - Поражение суставов, выполняющих максимальную нагрузку. - Медленное прогрессирование заболевания. - Связь заболевания с возрастом. 1. Клинические симптомы ОА обычно проявляются у людей среднего и пожилого возраста. 2. Утренняя скованность в суставах длится не более 30 минут. 3. Пациенты с ОА часто имеют ощущение неустойчивости в суставе. 4. Пациенты с ОА ощущают крепитацию во время движения в пораженном суставе. Может наблюдаться развитие дефигурации (рис. 9) сустава, появление умеренного синовита.
Рис. 9. Дефигурация правого коленного сустава Таблица 3 Б. «Малые» критерии. 1. Склеродактилия: перечисленные выше кожные изменения, ограниченные пальцами. 2. Дигитальные рубчики — участки западения кожи на кончиках пальцев или потеря вещества подушек пальцев. 3. Двусторонний базальный легочный фиброз: двусторонние сетчатые или линейно-нодулярные тени, наиболее выраженные в базальных участках легких при стандартном рентгенологическом исследовании; могут быть проявления по типу «сотового легкого». Эти изменения не должны быть связаны с первичным поражением легких. У больного должен быть или главный критерий, или, по крайней мере, 2 малых критерия. Чувствительность — 97%, специфичность — 98%. Критерии позволяют исключить больных с локальными формами склеродермии, эозинофильным фасциитом и различными типами псевдосклеродермы. Однако, эти критерии пригодны для выявления характерной и достаточно выраженной ССД, но не охватывают все клинические формы заболевания, в том числе раннюю лимитированную, перекрестную и висцеральную ССД. Серонегативные спондилоартропатии. К группесеронегативных спондилоартропатий относятся анкилозирующий спондилит, реактивные артриты, псориатический артрит. Этим заболеваниям свойственны следующие общие черты: несимметричный олигоартрит (преимущественно нижних конечностей), энтезиты, сакроилиит и поражение других отделов позвоночника, а также передний увеит, аортит, наследственная предрасположенность, частое наличие HLA-B27 и отсутствие РФ в сыворотке крови.
Большие критерии. Боль в позвоночнике воспалительного характера. Синовит (наличие в прошлом или в настоящее время несимметричного артрита или артрита преимущественно суставов нижних конечностей). Малые критерии. Семейные случаи заболевания (наличие у родственников первой или второй степени родства одного из следующих заболеваний: АС, псориаз, РеА, острый увеит, неспецифический язвенный колит или болезнь Крона). Псориаз (наличие в прошлом или в настоящее время псориаза, диагностированного врачом). Воспалительные заболевания кишечника (наличие в прошлом или в настоящее время болезни Крона или неспецифического язвенного колита, диагностированных врачом и подтвержденных при рентгенологическом или эндоскопическом исследовании). Перемежающаяся боль в ягодичных областях (наличие в прошлом или в настоящее время альтернирующих болей в ягодичных областях). Энтезопатии (наличие в прошлом или в настоящее время боли или болезненности в области прикрепления ахиллова сухожилия или подошвенного апоневроза). Острая диарея (эпизод диареи в течение 1 мес до развития артрита). Уретрит (негонококковый уретрит или цервицит в течение 1 мес до развития артрита). Сакроилеит (двусторонний – при наличии II—IV стадии, односторонний— при наличии III—IV стадии). Большие критерии Артрит (необходимо наличие двух из трех характеристик): -асимметричный; -поражение ограниченного количества суставов (не более шести), преимущественно нижних конечностей; -поражение суставов нижних конечностей. Предшествующая клинически выраженная инфекция (наличие одного из двух проявлений): - уретрит/цервицит, предшествующий артриту на протяжении периода времени до 8 нед; - энтерит, предшествующий артриту за 6 нед или менее. Малый критерий Лабораторное подтверждение триггерных инфекций, вызванных Chlamydia trachomatis, либо энтеробактериями (чаще Yersinia enterocolitica, Y. pseudotuberculosis, Salmonella enteritidis, Campylobacter jejuni, Schigella flexneri). Наиболее доказательны положительные результаты выделения Chlamydia trachomatis в культуре клеток и выявление указанных энтеробактерий при посеве кала. В случае отрицательных результатов этих исследований необходимо подтверждение триггерной инфекции несколькими различными непрямыми методами (для хламидиоза — прямая иммунофлюоресценция, ПЦР, определение антител в сыворотке крови; для энтеробактерий — определение антител в сыворотке крови).
Диагноз определенного РеА устанавливают при наличии обоих больших критериев и соответствующего малого критерия. Диагноз вероятного РеА устанавливают при наличии обоих больших критериев или при наличии первого большого критерия и малого критерия. Для идентификации триггерных инфекций используют различные микробиологические, иммунологические и молекулярно-биологические методы. Наиболее доказательным является выделение триггерных микроорганизмов классическими микробиологическими методами (посевы кала, перенос соскоба эпителия из уретры или шейки матки на культуру клеток). Положительные результаты чаще получают при использовании иммунологических методов (определение AT к инфекционным агентам и/или их антигенов) и методов амплификации фрагментов нуклеиновых кислот микроорганизмов (полимеразная цепная реакция); однако эти результаты можно признать лишь косвенными доказательствами наличия соответствующих микроорганизмов. Для повышения достоверности результатов этих исследований целесообразно одновременное использование нескольких различных тест-систем у одного пациента (например, определение АГ и AT или AT и фрагментов нуклеиновых кислот). Рентгенологические изменения (кроме признаков отека мягких тканей вокруг воспаленных суставов и/или энтезисов) чаще отсутствуют. В случае затяжного или хронического течения могут выявляться: околосуставной остеопороз (непостоянный признак) пораженных суставов, изменения в области пораженных энтезисов (эрозии, сопровождающиеся субхондральным склерозом и костной пролиферацией (рис. 15), периостит в случае дактилита), сакроилеит (обычно односторонний), спондилит (очень редко). При хроническом течении возможно сужение суставной щели и развитие костных эрозивных изменений (почти исключительно в мелких суставах стоп). Отличительной особенностью рентгенологических изменений при спондилоартритах вообще, и при РеА в частности, является наличие в области зон воспаления и деструкции остеосклероза (а не остеопороза, как при РА), и костной пролиферации (в области краевых эрозий, воспаленных энтезисов), и периостита.
Рис. 15. Многочисленные грубые периоститы, как исход длительно существующих энтезитов на фоне реактивного артрита Анкилозирующий спондилит (АС) (болезнь Бехтерева) — хроническое воспалительное заболевание позвоночника (спондилит) и крестцово-подвздошных суставов (сакроилеит), нередко также периферических суставов (артрит) и энтезисов (энтезит), а в ряде случаев глаз (увеит) и корня аорты (аортит). Этиологический фактор до сих пор не известен. Все усилия направлены на поиск триггерного фактора, индуцирующего развитие заболевания. Помимо того, есть мнение, что Klebsiella pneumonia может является триггером АС. Генетическая компонента у больных с АС имеет колоссальное значение, в частности HLA B27, который находится практически на всех клетках организма и является гетерогенной молекулой, т.к. известно 15 подтипов HLA B27. Поскольку HLA B27 локализуется на 7-й хромосоме, то он часто дает перекрестные реакции с IR-геном, ответственным за иммунные реакции в организме.
Факторы неблагоприятного прогноза при АС: 1. Мужской пол. 2. Развитие в раннем возрасте (до 19 лет). 3. Ограничение подвижности позвоночника в первые 2 года болезни. 4. Артрит тазобедренных суставов. 5. Сочетание периферического артрита с выраженными энтезитами в дебюте болезни. 6. Высокие СОЭ и СРБ в течение многих месяцев. 7. НLA B27 + 8. Семейный анамнез. Поражение позвоночника. Наиболее постоянными клиническими признаками являются боли в нижней части спины (поясничная область, область крестца, таза) воспалительного характера, скованность (уменьшается при движении) и нарушения функции позвоночника (во всех направлениях); иногда могут преобладать боли в области крестца и ягодиц (сакроилеит), иррадиирующие в поясницу и проксимальные отделы бедер.Типичен восходящий характер поражения позвоночника. Скорость распространения болей и ограничений движений на грудной и шейный отделы различна. В большинстве случаев это происходит медленно, в течение нескольких лет. Со временем формируются стойкие ограничения движений во всех отделах позвоночника и, что особенно неблагоприятно, кифотические (сгибательные) деформации грудного («поза просителя»), шейного отдела, пояснично-крестцового. Для определения подвижности позвоночника существуют ряд тестов. Исследование симптомов Томайера и Шобера позволяют оценить подвижность поясничного отдела, а изменение дыхательной экскурсии грудной клетки – подвижность реберно-позвоночных суставов в грудном отделе позвоночника. Симпотом Томайера: больной наклоняется вперед и пытается достать пол вытянутыми пальцами рук, сомкнув ноги вместе и не сгибая их в коленных суставах. В норме расстояние между кончиком среднего пальца и полом составляет 0-10 см, а при болезни Бехтерева существенно больше (рис. 16). Симптом Шобера: при наклоне больного вперед измеряют, насколько увеличилось расстояние между заранее отмеченными двумя точками – первая из них соответствует месту пересечения оси позвоночника с линией, соединяющей боковые углы ромба Михаэлиса, вторая располагается на 10 см выше первой. При полном сгибании в норме это расстояние увеличивается не менее чем на 4-5 см, чего не наблюдается при болезни Бехтерева. Дыхательную экскурсию грудной клетки измеряют на уровне четвертого межреберья на высоте вдоха и выдоха. Разность между полученными цифрами в норме не должна быть меньше 5-6 см.
Рис. 16. Проба Томайера (в норме проба Томайера составляет от 0 до 10 см).
Неврологические симптомы нехарактерны; иногда, как правило, на поздних стадиях заболевания могут развиваться признаки шейной миелопатии вследствие атланто-аксиального подвывиха или проявления, характерные для синдрома конского хвоста. Поражение периферических суставов. Наиболее постоянно, но клинически малозаметно поражаются суставы осевого скелета: крестцово-подвздошное сочленение (практически у всех больных), суставы грудины, лонное сочленение, а также грудино-реберные, грудино-ключичные и реберно-позвоночные суставы.Реже, преимущественно у детей и подростков, отмечается артрит суставов конечностей. Артрит чаще кратковременен, но может быть стойким, плохо поддаваться терапии и составлять главную проблему заболевания. Особенности поражения суставов при АС такие же, как при всех спондилоартритах: преимущественное вовлечение крупных и средних суставов нижних конечностей (тазобедренные, коленные и голеностопные); моно- и олигоартрит; возможен артрит отдельных суставов пальцев стоп; среди других суставов относительно часто поражаются височно-нижнечелюстные суставы. Характерно воспаление энтезисов (энтезит) различной локализации, что проявляется болями в покое и при движениях, а иногда (в случае наиболее типичного поражения ахиллова сухожилия) и припухлостью.Чаще других поражаются энтезисы в области позвоночника, пяток (места прикреплений пяточного сухожилия и подошвенного апоневроза) и больших вертелов бедренных костей. Рентгенография суставов. Поскольку первые изменения всегда формируются в области крестцово-подвздошных сочленений, в случае подозрения на АС в обязательном порядке выполняют рентгенограмму таза в передне-задней проекции, захватывающую все кости таза и тазобедренные суставы. Ранний признак сакроилеита — сочетание участков расширения суставной щели за счет эрозий на фоне распространенного субхондрального остеосклероза, сначала со стороны подвздошной кости, а затем и со стороны крестца. Очаговое, а затем полное анкилозирование крестцово-подвздошных сочленений, а также сужение щелей этих суставов — поздние признаки сакроилеита (рис. 17).
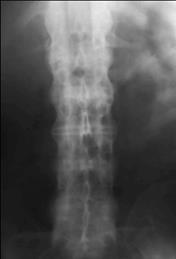
Рис. 17. Двусторонний сакроилеит III ст. (по Келлгрену) В первые годы сакроилеит может быть односторонним и несимметричным, но в дальнейшем обычно отмечают двусторонние и симметричные изменения. Изменения в позвоночнике обычно выявляются через несколько месяцев или лет от начала болезни. На относительно ранних стадиях у части больных могут быть обнаружены признаки переднего спондилита в поясничном отделе: деструкция в области передних углов тел позвонков, приводящая к сглаживанию или исчезновению вогнутого в норме бокового контура, неровность этого контура, участки остеосклероза. К числу поздних изменений относят синдесмофиты: линейные зоны оссификации наружных частей фиброзных дисков, в основном не выходящие за контур тел позвонков (первые синдесмофиты обычно появляются на границе поясничного и грудного отделов), окостенение межостистых и желтых связок, а также анкилоз дугоотростчатых суставов с оссификацией их капсул. Распространенная оссификация указанных структур создает картину «бамбуковой палки» (рис.18). Могут также возникать очаговые или распространенные изменения. в области контакта межпозвонкового хряща и тела позвонка (спондилодисцит).
Рис. 18. «Бамбуковый» позвоночник Клинические признаки. Боли в нижней части спины, длящиеся не менее 3 мес, уменьшающиеся после физических упражнений и не стихающие в покое. Ограничения движений в поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях. Уменьшение дыхательной экскурсии грудной клетки в сравнении с нормальными значениями (для пола и возраста). Глава 23. Дифференциальная диагностика СусТавного синдрома. Суставным синдромом принято обозначать клинический симптомокомплекс, обусловленный поражением анатомических структур суставов при разнообразных заболеваниях и патологических процессах. Системная красная волчанка (СКВ) – системное аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся образованием широкого спектра органоспецифических аутоантител к различным компонентам ядра и иммунных комплексов, вызывающих иммунное воспалительное повреждение внутренних органов. Этиологические факторы. Вирусная инфекция (РНК-содержащие и медленные вирусы, ретровирусы), подтверждением этого являются антитела к различным вирусам в крови, парамиксовирусные и онкорнавирусные внутриклеточные цитоплазматические включения у больных с СКВ. У больных СКВ имеет место генетически детерминированная дисфункция клеточного и гуморального звеньев иммунной системы, наследственный дефицит системы комплемента. СКВ ассоциирована с некоторыми антигенами системы HLA (А-1, В-8, DR-2, DR-3). Нарушение гормональной регуляции (отрицательное влияние эстрогенов на течение СКВ, протективное действие андрогенов). Гиперэстрогения является фактором риска возникновения СКВ, поэтому заболевание чаще развивается у девушек и молодых женщин с высокой гормональной насыщенностью организма эстрогенами. У юношей, больных СКВ, гормональная насыщенность организма андрогенами низкая, часто наблюдаются проявления гипоандрогении и задержка полового развития. Факторы окружающей среды (ультрафиолетовое облучение, инфекции, лекарственные препараты).
|
|||||||||
|
Последнее изменение этой страницы: 2017-01-26; просмотров: 159; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.188.40.207 (0.045 с.) |