Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Оказание помощи при отказах от пищи у психически больных.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Электросудорожная терапия. Впервые применена Черлетти и Бини в 1937г. Показания: кататония, кататоно-параноидные состояния, затяжные депрессии в рамках шизофрении, биполярного аффективного расстройства, инволюционная меланхолия, стойкие депрессивно-бредовые состояния, терапевтически резистентные навязчивые состояния. Абсолютным показанием к данному методу лечения является гипертоксическая шизофрения. Противопоказания: тяжелые соматические заболевания, нарушение сердечного ритма, переломы с недостаточной консолидацией отломков (процедура возможна при использовании миорелаксантов), тяжелые черепно-мозговые травмы (подтвержденные неврологически и электроэнцефалографически), детский, подростковый возраст, острые воспалительные заболевания. Методика проводится только в стационарных условиях в отдельном помещении при наличии реанимационных средств, языкодержателя, роторасширителя. Процедура выполняется электроконвульсатором при помощи которого осуществляется дозированное воздействие электрическим током. В результате, вызываются эпилептиформный припадок с последующей ретро- и конградной амнезией или его эквиваленты при проведении ЭСТ на фоне наркоза или миорелаксантов. До проведения процедуры обязательны консультации терапевта, невропатолога, ЭКГ, при необходимости ЭЭГ. Минимальную судорожную дозу (минимальное напряжение и экспозиция электрического тока) подбирают индивидуально. Обязательно согласие пациента или его законного представителя в письменной форме!!! Методика. Последний прием пищи не менее чем за 3 часа до сеанса. Обязательно предварительное опорожнение мочевого пузыря и дефекация. Больной помещается на кушетку. Во избежание прикусывания языка, щек и западения языка между малыми коренными зубами вставляется резиновый валик. Для профилактики западения языка под спину кладется валик (свернутая простыня). Премедикация – 0,5% атропин 1,0 п/к за 20мин. Во время припадка тело больного придерживается для предупреждения вывихов и переломов. После прекращения припадка голову поворачивают набок. Обычная курсовая продолжительность от 3-5 до 9-10 сеансов. Частота – через день, 3 раза в неделю. Непосредственная техника выполнения процедуры зависит от типа аппарата. Среднее напряжение 90-100 вольт, экспозиция 0,1-0,5с. Варианты ЭСТ.
Осложнения.
Пиротерапия психозов. Ранее использовались такие методы лечения как заражение малярией (маляротерапия), возвратным тифом и др. В дальнейшем было предложено использовать сульфазин (1% стерильный раствор возгоночной серы в персиковом масле) и пирогенал. Однако в настоящее время и данный метод лечения не используется. Смысл терапии заключается в стимуляции компенсаторных возможностей организма. Сульфозинотерапия. Противопоказания: болезни почек, активный туберкулез, декомпенсированная сердечная деятельность, кахексия. Методика: сульфазин (2,5-3мл) вводится внутримышечно. До введения раствор нагревается до 37-380С. Через несколько часов отмечается повышение температуры тела. В последующем дозу препарата увеличивают. Максимальная дозировка 8-10мл. Курс составляет от 2-3 до 8-12 инъекций. Наиболее частыми осложнениями являются инфильтраты, абсцессы в местах инъекций. Терапия пирогеналом. Противопоказания: фебрильные состояния, беременность. Методика: путем внутримышечных введений подбирается индивидуальная дозировка препарата. Начальная доза – 25 минимальных пирогенных доз. Высшая доза 1000 минимальных пирогенных доз. Курс лечения – 15-25 инъекций. Побочные явления: головная боль, рвота, озноб. Оказание помощи при отказах от пищи у психически больных. Отказ от пищи может наблюдаться при депрессии, галлюцинациях, кататонии, навязчивых состояниях. Методика:
а) малые дозы инсулина 2-4Ед подкожно б) кофеин-седуксеновое растормаживание (подкожно 2мл кофеина, внутривенно медленно 0,5% 2-4мл седуксена).
64. Купирование возбуждения у психически больных. Купирование маниакального и кататонического возбуждения. Общий ответ Возбуждение – патологическое состояние, состоящее из речевого, двигательного, психического компонентов. Сопровождается растерянностью, тревогой, страхом, бредом, расстройствами восприятиями. Необходимо отметить, что при нарастании степени возбуждения разница между его отдельными клиническими вариантами стирается. Принципы купирования возбуждения.
Группы препаратов выбора для купирования возбуждения.
Для купирования возбуждения по типу «фармакологической смирительной рубашки» комбинируются препараты 1 и 2 группы. Для обрыва психозов применяются препараты 3 и 4 группы. Предпочтительный путь введения – внутривенный, внутримышечный. Если возбуждение возникло как проявление декомпенсации психического расстройства используются максимальные дозы. При возбуждении, вызванном метаболическим расстройствами (интокискациии, инфекции) используют минимальные дозировки или отказываются от использования нейролептиков и используют транквилизаторы. Минимальные и максимальные дозировки препаратов.
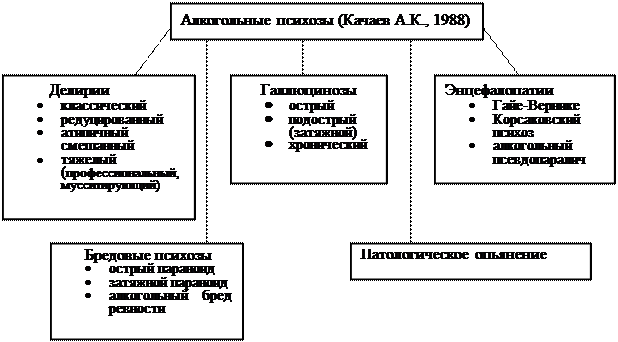
Практике. По определению ВОЗ, ноотропы — это средства, оказывающие прямое активирующее влияние на обучение, улучшающие память и умственную деятельность, а также повышающие устойчивость мозга к повреждающим факторам — гипоксии, травмам, интоксикациям. Способность препаратов этой группы улучшать когнитивные функции позволила называть их как «стимуляторы познавания». Сам термин «ноотропы» (греч., noos - мышление, разум; tropos - направление) был предложен в 1972г., в отношении препарата пирацетам (ноотрорпил). Классификация. Необходимо отметить, что общепринятой классификации ноотропов в настоящее время не существует. В целом, препараты, обладающие ноотропным действием делятся на: 1. собственно ноотропные средства с преобладающим когнитивным действием (истинные ноотропы); К ним относятся рацетамовые производные нейрометаболического типа действия (пирацетам, анирацетам, оксирацетам, и др.); холинергические средства, влияющие на различные звенья холинергической нейротрансмиссии в мозге: синтез и высвобождение ацетилхолина (холина хлорид, фосфатидилсерин, ацетил-L-карнитин и др.), ингибирование ацетилхолинэстеразы (физостигмин, амиридин, галантамин и др.), связывание с холинорецепторами (оксотреморин, бетанехол); нейропептиды и их аналоги (АКТГ, вазопрессин, соматостатин и др.); вещества, влияющие на систему возбуждающих аминокислот (мемантин, нооглютил и др.). 2. ноотропоподобные средства комплексного типа действия (нейропротекторы). К ним, в частности относятся препараты, усиливающие мозговое кровообращение, микроциркуляцию и метаболизм (винпоцетин, винкамин, винконат, ницерголин, циннаризин, флунаризин, нимодипин), ксантиновые производные пентоксифиллина (карнитин, фосфатидилсерин, натрия оксибат), витамины и их производные (пиридоксин, пантотеновая кислота, фолиевая кислота, витамин Е), промежуточные продукты метаболизма клетки (оротовая и янтарная кислоты), энергодающие субстраты (рибоксин, АТФ, РНК, глюкозо-1- и глюкозо-6-фосфат), комбинированные препараты (инстенон). В нашей стране используется классификация ноотропов, предложенная Т.А. Ворониной: 1. Пирролидоновые ноотропные вещества (пирацетам, этирацетам, анирацетам, оксирацетам и др.). 2. Холинэргические вещества (холин, лецитин, такрин, амиридин и другие). 3. Нейропептиды, их аналоги и фрагменты (эбиратид, N-ацил-пролилдипептиды и др.). 4. Активаторы метаболизма мозга (L-карнитин, ацетил-L-карнитин и др.). 5. Церебральные вазодилятаторы (винкамин и др.). 6. Антагонисты кальция (нимодипин и др.). 7. Антиоксиданты (мексидол, дибунол и др.). 8. Вещества, влияющие на системы возбуждающих и тормозных аминокислот (гаммалон, никотиноил-ГАМК, милацемид, нооглютил и др.). Механизм действия. Точный механизм терапевтического эффекта ноотропов до конца не известен. Предполагают, что действие ноотропных препаратов основывается на нескольких механизмах: · улучшение энергетического состояния нейронов (усиление синтеза АТФ, антигипоксический и антиоксидантный эффекты); · активация пластических процессов в ЦНС за счет усиления синтеза РНК и белков; · усиление процессов синаптической передачи в ЦНС; · улучшение утилизации глюкозы; · мембраностабилизирующее действие. Клинические свойства. К основным свойствам ноотропов относятся: · способность стимулировать обмен веществ и энергии в клетках мозга за счет оптимизации биоэнергетических процессов в нервной клетке; · улучшение работы нейронов, как в норме, так и при действии экстремальных факторов. Основными радикалами действия ноотропов являются (А.И. Нисс, 1984). 1.Психостимулирующий — влияние на апатию, гипобулию, аспонтанность, бедность побуждений, психическую инертность, моторную и интеллектуальную заторможенность. 2.Антиастенический — влияние на слабость, вялость, истощаемость, психическую и физическую астению. 3.Транквилизирующий — воздействие на раздражительность, эмоциональную лабильность. 4.Антидепрессивный — влияние на пониженное настроение. 5.Повышение уровня бодрствования. 6.Противоэпилептический — действие на пароксизмальную активность. 7.Ноотропный — действие на задержку умственного развития и нарушения высших корковых функций. 8.Мнемотропный — влияние на обучение и память. 9.Адаптогенный — повышающий толерантность к различным экзогенным факторам, в том числе и медикаментозным средствам. 10.Вазовегетативный — уменьшающий головные боли, головокружения, вегетативною лабильность. 11.Противопаркинсонический — воздействующий на экстрапирамидные паркинсонические расстройства. 12 Антидискинетический — воздействующий на эктрапирамидную дискинетичекую симптоматику. Ноотропы применяются, в первую очередь, при лечении заболеваний центральной нервной системы, сопровождающихся поражением функций головного мозга, вследствие нарушений метаболизма головного мозга и кровотока. Основные показания к их назначению (преимущественно как компонента комплексной терапии): · расстройства функций головного мозга у пожилых вследствие дегенеративных и сосудистых нарушений; · цереброваскулярные заболевания, в том числе последствия инсульта, посттравматические острые и хронические поражения функций головного мозга; · нарушения функций головного мозга при алкоголизме, в том числе при абстиненции и психоорганическом синдроме алкогольного генеза; · болезнь Альцгеймера в пожилом возрасте; · коматозные состояния сосудистого, травматического или токсического генеза; · нарушения памяти, головокружение, снижение концентрации внимания, эмоциональная лабильность и другие проявления астенического синдрома различного генеза, а также синдром "хронической усталости"; · расстройства функций головного мозга у детей с минимальной мозговой дисфункцией (рассеянность, умственная утомляемость, сниженная концентрация внимания, гиперкинезия, дислексия); · профилактика церебральных нарушений у новорожденных из групп повышенного риска (асфиксия или гипоксия в родах, нарушения питания из-за плацентарной недостаточности, недоношенности, инфекционных заболеваний матери и т.д.); · проявляющаяся нарушениями обучаемости умственная отсталость различной этиологии у детей (перинатальные повреждения, травмы головы в грудном возрасте, сотрясение головного мозга, энцефалиты, генетическая патология и др.). Ноотропы широко используется в комплексной терапии заболеваний головного мозга. Они усиливают терапевтические эффекты некоторых антидепрессантов, антиконвульсантов, уменьшают последствия длительного приема нейролептиков. Основной областью применения ноотропов у здоровых людей является профилактика стрессогенных состояний, поддержание работоспособности в критических ситуациях. 70. Острые алкогольные психозы (делирий, острый галлюциноз, острый параноид). Клиника, оказание помощи. Алкогольные психозы (металкогольные психозы) – острые или хронические состояния, протекающие с расстройствами сознания, галлюцинациями и сопутствующими соматическими расстройствами. Поскольку в развитии алкогольных психозов значительное место занимает не только сам алкоголь (этиловый спирт), но и его метаболиты, а так же нарушение обмена веществ правомерно использование термина «металкогольные психозы». Распространенность. Около 10% лиц, страдающих алкоголизмом переносят алкогольные психозы. Максимальная заболеваемость для мужчин приходится на возраст 40±4 года, для женщин - 47±2 года. Классификация. Металкогольные психозы делятся по особенностям клинической картины и течению.
Алкогольный делирий (белая горячка; delirium tremens; абстинентное состояние с делирием - F10.4) – металкогольный психоз, протекающий в форме галлюцинаторного помрачения сознания с преобладанием зрительных обманов восприятия в виде истинных галлюцинаций и иллюзий, изменения аффекта, сопровождающегося двигательным возбуждением и сохранностью аутопсихической ориентировки. Развивается после многодневного употребления алкоголя на фоне абстинентного синдрома. В продромальном периоде расстройства сна с нарушением засыпанием, поверхностным сном, кошмарными сновидениями, вегетативными реакциями (потливость, тахикардия и т.п.). Днем преобладает изменение настроения с преобладанием пугливости, астении. Развитие делирия часто сопровождается проявлением или обострением хронических соматических заболеваний. I. Стадия. В вечернее, ночное время нарастает общая возбужденность (оживление, убыстрение речи, движений, мимики). Движения преувеличенно выразительны. Выявляется гиперестезия. Фон настроения колеблется – подавленность сменяется эйфорией, вспышками веселья. II. Стадия. На фоне усиления проявлений, свойственных I стадии появляются зрительные иллюзии в виде парейдолий. В дневное время возможны «люцидные окна» - периоды прояснения сознания. По мере утяжеления состояния появляются гипногагические галлюцинации. Развивается галлюцинаторная готовность: при надавливании на глазные яблоки и определенных вопросах возможно вызывание галлюцинаций (симптом Липманна), если дается телефонная трубка отключенного телефона, больной может начать разговор с мнимым собеседником (симптом Ашаффенбурга). III. Стадия. Полная бессонница. Появляются истинные зрительные галлюцинации. Преобладают угрожающие, зооптические галлюцинации (различные насекомые, змеи, крысы и т.п.). Характерны галлюцинации в виде паутины, струй воды, нитей, других вытянутых предметов. Характерно, что галлюцинации обычно «немые», при попытке поймать их – исчезают. На высоте делириозного расстройства возможно присоединение отрывочных слуховых, тактильных, обонятельных галлюцинаций, расстройств схемы тела. Больной остается заинтересованным зрителем – активно прячется, нападает, защищается. Развивается аллопсихическая дезориентировка. Самосознание (аутопсихическая ориентировка) сохранено. Если происходит дальнейшее ухудшение состояния развиваются профессиональный и мусситирующий делирий. Профессиональный делирий – на фоне помраченного сознания, исчезновения люцидных промежутков, ослабления галлюцинаторных расстройств появляются ложные узнавания (за знакомых принимаются незнакомые люди). Двигательное возбуждение становится однообразным, подчас двигательные акты ограничиваются выполнением привычных движений, выполняемых больным на работе (печатание текста, вождение автомобиля и т.п.). Мусситирующий (бормочущий) делирий – чаще сменяет профессиональный делирий. Контакт с пациентом невозможен. Двигательное возбуждение в пределах кровати с преобладанием хватательных актов, корфологии. Речь в виде набора звуков, слов, междометий, произносящихся тихим голосом. Тяжелый делирий сопровождается тяжелым соматическим состоянием. Отмечаются перепады АД вплоть до коллапса. Дыхание поверхностное, прерывистое. Выражен гипергидроз, олигоурия, обезвоживание организма. Гипертермия может достигать 40-410С. Неврологически наблюдается дизартрия, тремор, гиперкинезы, рефлексы орального автоматизма, нарушение мышечного тонуса, ригидность затылочных мышц, недержание мочи и кала (крайне неблагоприятный признак). Редуцированный делирий. Характерна кратковременность психотической симптоматики, ее фрагментарность, неразвернутость. Продолжительность несколько часов. Нарушения ориентировки практически не возникает. Галлюцинаторные, аффективные расстройства нестойки, кратковременны. Если симптоматика психоза ограничивается только проявлениями I и II стадии, делирий носит название абортивного. Атипичный, смешанный делирий. Характерно развитие на высоте состояния психических автоматизмов, бреда воздействия, сенестопатических и ипохондрических бредовых идей, деперсонализационных расстройств, вербальных галлюцинаций комментирующего характера, т.е. симптомов, свойственных в большей степени эндогенным психозам. Выход из делирия критический, через глубокий сон и литический, через обратное последовательное развитие стадий (в этом случае возможен выход в корсаковский психоз, энцефалопатию, резидуальные явления бреда). По выходу – амнезия реальных событий с сохранением памяти на психопатологические переживания. Алкогольный галлюциноз (галлюцинаторный бред пьяниц, бред алкогольный, психотическое расстройство – F10.5) – металкогольный психоз с преобладанием слуховых галлюцинаций, галлюцинаторного бреда и аффективных расстройств на фоне непомраченного сознания. Острый алкогольный галлюциноз. Развивается на фоне абстиненции, либо на высоте запоя. Основное расстройство – обильные слуховые галлюцинации, сочетающиеся с бредом преследования. Галлюцинации истинные, обычно угрожающего, комментирующего, спорящего между собой характера. Бредовые идеи связаны по содержанию с содержанием галлюцинаций (галлюцинаторный бред) – обычно бред преследования, физического уничтожения. Характерно, что бред не систематизирован, отрывочен. В настроении преобладает тревога, страх. В поведении – возбуждение, поведение соответствует переживаемому аффекту. Симптомы усиливаются в вечернее и ночное время. Продолжительность от 2-3 дней до нескольких недель. Подострый галлюциноз. Начало соответствует началу острого галлюциноза. В дальнейшем присоединяется депрессивные и бредовые расстройства. Продолжительность – 1-6 месяцев. Хронический галлюциноз. Продолжительность – более 6 месяцев, иногда лет. Встречается в двух вариантах – без бреда и с бредом. Первый вариант встречается чаще. Характерно наличие постоянных, обычно комментирующих голосов. Больной привыкает к их наличию, становится так называемым «носителем голосов». Вариант хронического галлюциноза с бредом характеризуется наличием стойкого перманентного по течению бреда преследования, связанного с вербальными галлюцинациями. Алкогольные энцефалопатии. Наиболее часто встречающимися энцефалопатиями при алкоголизме являются энцефалопатия Гайе-Вернике, энцефалопатия Корсакова (корсаковский психоз, синдром) и алкогольный псевдопаралич. Энцефалопатия Гайе-Вернике. Характерно развитие делирия со скудными, отрывочными, однообразными зрительными галлюцинациями и иллюзиями. Преобладает тревожный аффект. В движениях превалируют стереотипными действиями, часто в пределах постели. Речевой контакт обычно невозможен. Значительную долю в клинической картине занимают неврологические расстройства, представленные фибриллярными подергиваниями, сложными гиперкинезами (дрожания, подергивания, атетоидные движения и др.), гипер- или гипотония мышц, постоянные симптомы орального автоматизма, крупноразмашистые нистагмы, полиневриты, симптом гуддена (миоз, анизокория, ослабление реакции на свет, нарушение конвергенции). Температура тела повышена до 37-400С. Без лечения заканчивается смертью. Заболевание развивается остро или хронически. Корсаковский психоз (корсаковская энцефалопатия, корсаковский синдром, алкогольный паралич, полиневритический психоз). Представляет собой хроническую энцефалопатию. Чаще развивается после тяжелых делириев, энцефалопатии Гайе-Вернике. Более распространен среди женщин. Клиническая картина складывается из психических, неврологических и соматических составляющих. Психический компонент представлен триадой: амнезия, дезориентировка, конфабуляции. Амнезия по характеру фиксационная, реже ретроградная. Конфабуляции (ложные воспоминания) проявляются в якобы произошедших событиях, обычно имеющих обыденное, реже фантастическое содержание. Дезориентировка носит характер амнестической и проявляется ложной ориентировкой в месте и времени. Неврологические расстройства проявляются в виде невритов, сопровождающихся атрофией мышц, нарушением чувствительности, ослабление сухожильных рефлексов. Примечательно, что зависимости между тяжестью психических и неврологических расстройств нет. Алкогольный псевдопаралич. Встречается преимущественно у мужчин. Развивается после тяжелых делириев или самостоятельно. Психические и неврологические расстройства напоминают клиническую картину прогрессивного паралича. Со стороны психических функций отмечается снижение уровня суждений, потеря приобретенных знаний, отсутствие критики к своему состоянию, грубые, циничные шутки, грубость, бесцеремонность, беспечность, эйфория с переоценкой своих возможностей, вплоть до появления идей величия. Постоянными являются тяжелые расстройства памяти. Неврологически выявляется: тремор пальцев рук, языка, дизартрия, симптом Гуддена, невриты, изменение сухожильных рефлексов. Алкогольная кома.
В посткоматозном периоде возможно развитие алкогольного делирия, алкогольного амавроза (быстропрогрессирующая потеря зрения), синдрома позиционного сдавливания, пневмонии, обострения хронических соматических заболеваний. Лечение алкогольной комы (согласно стандарта диагностики и лечения острой алкогольной интоксикации тяжелой степени, разработанного на основании приказа МЗ РФ №140 от 28.04.98г.). I. Догоспитальный этап 1. Восстановление проходимости дыхательных путей 2. Катетеризация периферической или центральной вены, инфузия реополиглюкина (полиглюкина) – 400мл, физиологического раствора или полиионных растворов (трисоль, ацесоль, хлосоль) – 400-500мл. 3. при гиперсаливации – 0,7-1,0мл. 0,1% атропин в/в. 4. При выраженной гиповентиляции – ИВЛ через маску или интубационную трубку. 5. При отсутствии кашлевого рефлекса перед промывание желудка интубация трахеи обязательна. Промывание желудка водой комнатной температуры (10-12л.), введение энтеросорбента. 6. При аспирации – санация трахеобронхиального дерева. 7. При внезапной остановке кровообращения – сердечно-легочная реанимация. II. Госпитальный этап. 1. Катетеризация мочевого пузыря, сбор мочи на анализ, определение диуреза. 2. Оценка и мониторинг КОС, вводно-электролитного состава крови, гематокрит, ЦВД, ОЦК, АД, гемоглобина, дыхательного объема, минутного объема вентиляции. 3. При отеке слизистой трахеобронхиального дерева – ингаляции преднизолона (2-3 мин. Через 2 часа), ингаляция натрия гидрокарбоната (10 мин через 2 часа). 4. Антибактериальная терапия. 5. Коррекция вводно-электролитного равновесия (реополиглюкин, кристаллоидные растворы). 6. Коррекция КОС (в/в 3-4% раствор натрия гидрокарбоната). 7. Аскорбиновая кислота 5% - 5,0мл в/в 2-3 раза в сутки. 8. Унитиол 5%-5мг/кг массы тела 4-6 раз в сутки. 9. натрия тиосульфат 30%-10-20мл. 2 раза в сутки в/в. 10. Витамин В1 (тиамин хлорид 5%/2-4мл.в/м). 11. Витамин В6 (пиридоксин 5%-5-10 мл. в/м/). 12. Лазикс (1мг/кг в/в). 13. Гепатопротекторы: эссенциале по 2-4 ампулы/сутки в/в, полиамин 400мл/сутки в/в капельно. 14. Метадоксил 10мл (600 мг) в/в капельно, растворив в 500 мл 5% раствора глюкозы или 0,9% раствора натрия хлорида. 15. Глиатилин по 4мл (1г) в/в медленно или в/м 1 раз/сут, пирацетам 20% 10 мл в/в или в/в – 3 раза/сут. 16. Цитохром С10-20 мл (25-50мг) в/в капельно, растворив в 500мл 5% р-ра глюкозы или 0,9% р-ра натрия хлорида. Варианты алкогольной деградации.
Энцефалопатия Гайе-Вернике. Смотри вопрос №70 Стадии алкоголизма. I стадия. Диагностируется, как правило, у лиц в возрасте 18-35 лет. Продолжительность – 1-6 лет. Симптомы: · первичное патологическое влечение (психическая зависимость) · снижение количественного контроля · рост толерантности · алкогольные амнезии Наибольшее значение с диагностической точки зрения имеет первичное (психологическое) влечение. Проявляется в ситуационных формах, т.е. возникает в ситуациях, связанных с возможностью употребления алкоголя (значительные события, эпизоды личной жизни и т.п.). Определяется активный «поиск» предлога выпить. Внешними проявлениями психической зависимости являются: принятие активного участия в подготовке к выпивке, при этом поднимается настроение, с интересом обсуждаются подробности прошлых выпивок, больной оживлен, весел, отвлекается от текущих дел. При возникновении обстоятельств, препятствующих употреблению алкоголя, настроение снижается, появляется раздражительность, неудовлетворенность. Снижение количественного контроля - прием первых доз алкоголя ускоряет дальнейшее употребление алкоголя, возникает желание продолжить выпивку. Внешними проявлениями являются: «торопливость с очередным тостом», стремление употребить весь алкоголь «до дна» (выпить все купленного спиртное), неразборчивость в виде спиртного напитка. Однако, при необходимости выполнения на следующий день значительной работы, отрицательном отношении окружающих к выпивке, сохраняется способность к ограничению выпивки в рамках разумных доз. Рост толерантности – привычная доза алкоголя не вызывает прежних приятных чувств. В результате, для их достижения, требуется прием большего количества алкоголя или переход к более крепким напиткам. Увеличение толерантности зачастую сопровождается исчезновением рвотного рефлекса, что приводит к появлению средних и тяжелых степеней опьянения. Алкогольные амнезии – в данной стадии не глубокие, в основном представлены запамятованием конца алкогольного эксцесса. Возникают эпизодически. Пациенты с I стадией редко попадают в поле зрения специалистов, поскольку отрицательные последствия употребления алкоголя ограничиваются макросоциальным окружением (семейными ссорами), обострениями хронических соматических заболеваний и т.п. II стадия. Складывается в возрасте 25-35 лет. Стаж злоупотребления алкоголем 10 - 15 лет. Симптомы: · утяжеление симптомов I стадии · изменение картины опьянения · появление абстинентного синдрома · возникновение запоев или постоянного потребления алкоголя (изменение формы потребления) · заострение личностных особенностей Патологическое влечение проявляется более интенсивно. Первый вариант проявления влечения описан как борьба мотивов «пить или не пить», когда влечение к алкоголю ясно осознается в ситуациях, противодействующих выпивке, мешает выполнять повседневные обязанности. Поэтому больной старается самостоятельно бороться с тягой, избегает компаний, где ему могут предложить выпить, обходит магазины, по продаже спиртного, старается не оставаться на выходные в городе и т.п. При втором варианте влечение не осознается, не ощущается. Поэтому, для его реализации, больные сами выдумывают поводы, мотивы к выпивке (объясняют неприятностями на работе, в семье, встречей приятеля, невозможностью отказаться от выпивки в компании и т.п.). Утрата количественного контроля – прием определенной (начальной) дозы алкоголя вызывает возникновение непреодолимого влечения к продолжению выпивки. Эти доза индивидуальна и называется «критической». Больной не может отказаться от приема алкоголя даже по социальным, морально-этическим соображениям, вынужден скрывать алкоголизацию, пьет тайно, в другой компании, в одиночку. Толерантность к алкоголю во II стадии достигает максимума («плато» толерантности). Обычно употребляются крепкие спиртные напитки. Употребление дозы алкоголя одномоментное или на протяжении дня. Амнезии систематические, проявляются в виде палимпсестов (забывание отдельных эпизодов опьянения – «перфорированная, дырчатая память»). Изменение картины опьянения – уменьшение периода эйфории в опьянении. Проявляются психопатоподобные расстройства в виде эксплозивности (раздражительности, гневливости, напряженности, эмоциональной вязкости), истерического поведения (наигранность эмоций, демонстративность, самовосхваление, самобичевание, склонность к высокопарности, иногда самоповреждения с целью демонстрации суицидальных намерений). Относительно редко встречаются депрессивные реакции в состоянии опьянения, сопровождающиеся выраженным чувством безысходности с возможным суицидом. Абстинентный (похмельный) синдром – реакция отмены, сопровождающаяся «тягой» к употреблению алкоголя (опохмелению) и выраженными сомато-вегетативными реакциями. Собственного говоря, тяга к «опохмелению» вызвана желанием купировать крайне тягостные сомато-неврологические ощущения. Возникновение запоев или постоянного потребления алкоголя (изменение формы потребления). Выделяют периодическую и постоянную форму потребления. Периодическая представлена псевдозапоями - периодами ежедневного употребления алкоголя, возникающими под воздействием внешних причин (получение зарплаты, праздники, выходные – «алкоголизм конца недели») и прекращающимися так же под воздействием внешних причин (отсутствие денег, ссоры в семье, необходимость выхода на работу). При этом, не смотря на прекращение употребления, тяга (потребность) к употреблению алкоголя остается. В последствии развиваются истинные запои – многодневное употребление алкоголя, которое не зависит от социальных причин и прекращается в результате развивающейся интолерантности (непереносимость даже минимальных доз). Постоянная форм
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-08-26; просмотров: 680; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.133.148.130 (0.014 с.) |