Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Осложнения при применении ноотропов.Содержание книги
Поиск на нашем сайте
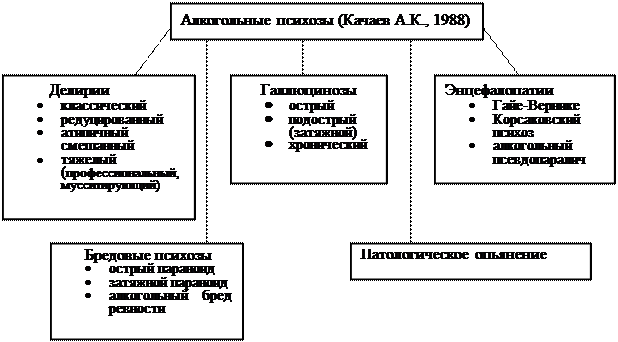
Побочные эффекты при лечении ноотропами наблюдаются относительно редко. Могут развиваться нервозность, повышенная возбудимость, раздражительность, элементы психомоторного возбуждения, тревожность, бессонница, либо, наоборот, слабость и сонливость. Возможны головокружение, головная боль, тремор; в некоторых случаях диспепсические явления — тошнота, рвота, боли в животе, аллергические реакции. Осложнения при применении транквилизаторов. Транквилизаторы в отличие от нейролептиков и антидепрессантов не дают ярко выраженных побочных эффектов. К основным побочным эффектам транквилизаторов относятся (В.И. Бородин, 2000): · явления гиперседации - субъективно отмечаемые, дозозависимые дневная сонливость, снижение уровня бодрствования, нарушение концентрации внимания, забывчивость и другие, · миорелаксация - общая слабость, слабость в различных группах мышц, · “поведенческая токсичность” - объективно отмечаемые при нейропсихологическом тестировании и проявляющиеся даже при минимальных дозировках легкие нарушения когнитивных функций и психомоторных навыков, · “парадоксальные” реакции - усиление возбуждения и агрессивности, нарушения сна, · психическая и физическая зависимость - возникает при длительном применении (6-12 мес. непрерывного приема) и проявляется феноменами, схожими с невротической тревогой. Наиболее частым побочным явлением, наблюдающимся во время использования транквилизаторов, являются вялость и сонливость - примерно у 10% пациентов (H. Kaplan и соавт., 1994). Более редкие побочные эффекты транквилизаторов связаны с мягким когнитивным дефицитом (“поведенческая токсичность”), который может приводить к снижению работоспособности. Возможно возникновение кратковременных периодов антероградной амнезии, легких обратимых нарушениях запоминания и воспроизведения, возникающих при использовании бензодиазепинов-гипнотиков (С.Н. Мосолов, 1996). Возникновение зависимости, о чем свидетельствует синдрома отмены, прямо коррелирует с продолжительностью лечения транквилизаторами. К наиболее часто встречающимся признакам синдрома отмены транквилизаторов относятся: желудочно-кишечные расстройства, повышенное потоотделение, тремор, сонливость, головокружения, головные боли, шум в ушах, деперсонализационные ощущения, раздражительность, беспокойство, бессонница, нарастание тревоги, ипохондричности. Одним из наиболее значимых для изучения клиническими психологами осложнений использования психофармакологических препаратов является амнестический синдром. Амнестическое действие могут оказывать лекарственные средства с общеугнетающим, психоугнетающим действием, с центральным антихолинергическим действием (отдельные группы и представители нейролептиков, транквилизаторов, антидепрессантов, противоэпилептических средств, холинолитических средств, гюкокортикоидов). Амнестический синдром характеризуется ухудшением памяти, запоминания, обучаемости, снижением концентрации внимания, что особенно значимо для пациентов интеллектуального труда. Особенно высок риск развития амнестическиго синдрома, а в последствии деменции под влиянием лекарственных препаратов у лиц пожилого возраста. Одними из факторов, предрасполагающих к развитию лекарственной деменции, являются: пожилой возраст, нарушения мозгового кровообращения, почечная и печеночная недостаточность, недостаточность щитовидной железы, гипогликемия, хроническая алкогольная интоксикация. Нейрометаболические препараты (ноотропы), их применение в психиатрической Практике. По определению ВОЗ, ноотропы — это средства, оказывающие прямое активирующее влияние на обучение, улучшающие память и умственную деятельность, а также повышающие устойчивость мозга к повреждающим факторам — гипоксии, травмам, интоксикациям. Способность препаратов этой группы улучшать когнитивные функции позволила называть их как «стимуляторы познавания». Сам термин «ноотропы» (греч., noos - мышление, разум; tropos - направление) был предложен в 1972г., в отношении препарата пирацетам (ноотрорпил). Классификация. Необходимо отметить, что общепринятой классификации ноотропов в настоящее время не существует. В целом, препараты, обладающие ноотропным действием делятся на: 1. собственно ноотропные средства с преобладающим когнитивным действием (истинные ноотропы); К ним относятся рацетамовые производные нейрометаболического типа действия (пирацетам, анирацетам, оксирацетам, и др.); холинергические средства, влияющие на различные звенья холинергической нейротрансмиссии в мозге: синтез и высвобождение ацетилхолина (холина хлорид, фосфатидилсерин, ацетил-L-карнитин и др.), ингибирование ацетилхолинэстеразы (физостигмин, амиридин, галантамин и др.), связывание с холинорецепторами (оксотреморин, бетанехол); нейропептиды и их аналоги (АКТГ, вазопрессин, соматостатин и др.); вещества, влияющие на систему возбуждающих аминокислот (мемантин, нооглютил и др.). 2. ноотропоподобные средства комплексного типа действия (нейропротекторы). К ним, в частности относятся препараты, усиливающие мозговое кровообращение, микроциркуляцию и метаболизм (винпоцетин, винкамин, винконат, ницерголин, циннаризин, флунаризин, нимодипин), ксантиновые производные пентоксифиллина (карнитин, фосфатидилсерин, натрия оксибат), витамины и их производные (пиридоксин, пантотеновая кислота, фолиевая кислота, витамин Е), промежуточные продукты метаболизма клетки (оротовая и янтарная кислоты), энергодающие субстраты (рибоксин, АТФ, РНК, глюкозо-1- и глюкозо-6-фосфат), комбинированные препараты (инстенон). В нашей стране используется классификация ноотропов, предложенная Т.А. Ворониной: 1. Пирролидоновые ноотропные вещества (пирацетам, этирацетам, анирацетам, оксирацетам и др.). 2. Холинэргические вещества (холин, лецитин, такрин, амиридин и другие). 3. Нейропептиды, их аналоги и фрагменты (эбиратид, N-ацил-пролилдипептиды и др.). 4. Активаторы метаболизма мозга (L-карнитин, ацетил-L-карнитин и др.). 5. Церебральные вазодилятаторы (винкамин и др.). 6. Антагонисты кальция (нимодипин и др.). 7. Антиоксиданты (мексидол, дибунол и др.). 8. Вещества, влияющие на системы возбуждающих и тормозных аминокислот (гаммалон, никотиноил-ГАМК, милацемид, нооглютил и др.). Механизм действия. Точный механизм терапевтического эффекта ноотропов до конца не известен. Предполагают, что действие ноотропных препаратов основывается на нескольких механизмах: · улучшение энергетического состояния нейронов (усиление синтеза АТФ, антигипоксический и антиоксидантный эффекты); · активация пластических процессов в ЦНС за счет усиления синтеза РНК и белков; · усиление процессов синаптической передачи в ЦНС; · улучшение утилизации глюкозы; · мембраностабилизирующее действие. Клинические свойства. К основным свойствам ноотропов относятся: · способность стимулировать обмен веществ и энергии в клетках мозга за счет оптимизации биоэнергетических процессов в нервной клетке; · улучшение работы нейронов, как в норме, так и при действии экстремальных факторов. Основными радикалами действия ноотропов являются (А.И. Нисс, 1984). 1.Психостимулирующий — влияние на апатию, гипобулию, аспонтанность, бедность побуждений, психическую инертность, моторную и интеллектуальную заторможенность. 2.Антиастенический — влияние на слабость, вялость, истощаемость, психическую и физическую астению. 3.Транквилизирующий — воздействие на раздражительность, эмоциональную лабильность. 4.Антидепрессивный — влияние на пониженное настроение. 5.Повышение уровня бодрствования. 6.Противоэпилептический — действие на пароксизмальную активность. 7.Ноотропный — действие на задержку умственного развития и нарушения высших корковых функций. 8.Мнемотропный — влияние на обучение и память. 9.Адаптогенный — повышающий толерантность к различным экзогенным факторам, в том числе и медикаментозным средствам. 10.Вазовегетативный — уменьшающий головные боли, головокружения, вегетативною лабильность. 11.Противопаркинсонический — воздействующий на экстрапирамидные паркинсонические расстройства. 12 Антидискинетический — воздействующий на эктрапирамидную дискинетичекую симптоматику. Ноотропы применяются, в первую очередь, при лечении заболеваний центральной нервной системы, сопровождающихся поражением функций головного мозга, вследствие нарушений метаболизма головного мозга и кровотока. Основные показания к их назначению (преимущественно как компонента комплексной терапии): · расстройства функций головного мозга у пожилых вследствие дегенеративных и сосудистых нарушений; · цереброваскулярные заболевания, в том числе последствия инсульта, посттравматические острые и хронические поражения функций головного мозга; · нарушения функций головного мозга при алкоголизме, в том числе при абстиненции и психоорганическом синдроме алкогольного генеза; · болезнь Альцгеймера в пожилом возрасте; · коматозные состояния сосудистого, травматического или токсического генеза; · нарушения памяти, головокружение, снижение концентрации внимания, эмоциональная лабильность и другие проявления астенического синдрома различного генеза, а также синдром "хронической усталости"; · расстройства функций головного мозга у детей с минимальной мозговой дисфункцией (рассеянность, умственная утомляемость, сниженная концентрация внимания, гиперкинезия, дислексия); · профилактика церебральных нарушений у новорожденных из групп повышенного риска (асфиксия или гипоксия в родах, нарушения питания из-за плацентарной недостаточности, недоношенности, инфекционных заболеваний матери и т.д.); · проявляющаяся нарушениями обучаемости умственная отсталость различной этиологии у детей (перинатальные повреждения, травмы головы в грудном возрасте, сотрясение головного мозга, энцефалиты, генетическая патология и др.). Ноотропы широко используется в комплексной терапии заболеваний головного мозга. Они усиливают терапевтические эффекты некоторых антидепрессантов, антиконвульсантов, уменьшают последствия длительного приема нейролептиков. Основной областью применения ноотропов у здоровых людей является профилактика стрессогенных состояний, поддержание работоспособности в критических ситуациях. 70. Острые алкогольные психозы (делирий, острый галлюциноз, острый параноид). Клиника, оказание помощи. Алкогольные психозы (металкогольные психозы) – острые или хронические состояния, протекающие с расстройствами сознания, галлюцинациями и сопутствующими соматическими расстройствами. Поскольку в развитии алкогольных психозов значительное место занимает не только сам алкоголь (этиловый спирт), но и его метаболиты, а так же нарушение обмена веществ правомерно использование термина «металкогольные психозы». Распространенность. Около 10% лиц, страдающих алкоголизмом переносят алкогольные психозы. Максимальная заболеваемость для мужчин приходится на возраст 40±4 года, для женщин - 47±2 года. Классификация. Металкогольные психозы делятся по особенностям клинической картины и течению.
Алкогольный делирий (белая горячка; delirium tremens; абстинентное состояние с делирием - F10.4) – металкогольный психоз, протекающий в форме галлюцинаторного помрачения сознания с преобладанием зрительных обманов восприятия в виде истинных галлюцинаций и иллюзий, изменения аффекта, сопровождающегося двигательным возбуждением и сохранностью аутопсихической ориентировки. Развивается после многодневного употребления алкоголя на фоне абстинентного синдрома. В продромальном периоде расстройства сна с нарушением засыпанием, поверхностным сном, кошмарными сновидениями, вегетативными реакциями (потливость, тахикардия и т.п.). Днем преобладает изменение настроения с преобладанием пугливости, астении. Развитие делирия часто сопровождается проявлением или обострением хронических соматических заболеваний. I. Стадия. В вечернее, ночное время нарастает общая возбужденность (оживление, убыстрение речи, движений, мимики). Движения преувеличенно выразительны. Выявляется гиперестезия. Фон настроения колеблется – подавленность сменяется эйфорией, вспышками веселья. II. Стадия. На фоне усиления проявлений, свойственных I стадии появляются зрительные иллюзии в виде парейдолий. В дневное время возможны «люцидные окна» - периоды прояснения сознания. По мере утяжеления состояния появляются гипногагические галлюцинации. Развивается галлюцинаторная готовность: при надавливании на глазные яблоки и определенных вопросах возможно вызывание галлюцинаций (симптом Липманна), если дается телефонная трубка отключенного телефона, больной может начать разговор с мнимым собеседником (симптом Ашаффенбурга). III. Стадия. Полная бессонница. Появляются истинные зрительные галлюцинации. Преобладают угрожающие, зооптические галлюцинации (различные насекомые, змеи, крысы и т.п.). Характерны галлюцинации в виде паутины, струй воды, нитей, других вытянутых предметов. Характерно, что галлюцинации обычно «немые», при попытке поймать их – исчезают. На высоте делириозного расстройства возможно присоединение отрывочных слуховых, тактильных, обонятельных галлюцинаций, расстройств схемы тела. Больной остается заинтересованным зрителем – активно прячется, нападает, защищается. Развивается аллопсихическая дезориентировка. Самосознание (аутопсихическая ориентировка) сохранено. Если происходит дальнейшее ухудшение состояния развиваются профессиональный и мусситирующий делирий. Профессиональный делирий – на фоне помраченного сознания, исчезновения люцидных промежутков, ослабления галлюцинаторных расстройств появляются ложные узнавания (за знакомых принимаются незнакомые люди). Двигательное возбуждение становится однообразным, подчас двигательные акты ограничиваются выполнением привычных движений, выполняемых больным на работе (печатание текста, вождение автомобиля и т.п.). Мусситирующий (бормочущий) делирий – чаще сменяет профессиональный делирий. Контакт с пациентом невозможен. Двигательное возбуждение в пределах кровати с преобладанием хватательных актов, корфологии. Речь в виде набора звуков, слов, междометий, произносящихся тихим голосом. Тяжелый делирий сопровождается тяжелым соматическим состоянием. Отмечаются перепады АД вплоть до коллапса. Дыхание поверхностное, прерывистое. Выражен гипергидроз, олигоурия, обезвоживание организма. Гипертермия может достигать 40-410С. Неврологически наблюдается дизартрия, тремор, гиперкинезы, рефлексы орального автоматизма, нарушение мышечного тонуса, ригидность затылочных мышц, недержание мочи и кала (крайне неблагоприятный признак). Редуцированный делирий. Характерна кратковременность психотической симптоматики, ее фрагментарность, неразвернутость. Продолжительность несколько часов. Нарушения ориентировки практически не возникает. Галлюцинаторные, аффективные расстройства нестойки, кратковременны. Если симптоматика психоза ограничивается только проявлениями I и II стадии, делирий носит название абортивного. Атипичный, смешанный делирий. Характерно развитие на высоте состояния психических автоматизмов, бреда воздействия, сенестопатических и ипохондрических бредовых идей, деперсонализационных расстройств, вербальных галлюцинаций комментирующего характера, т.е. симптомов, свойственных в большей степени эндогенным психозам. Выход из делирия критический, через глубокий сон и литический, через обратное последовательное развитие стадий (в этом случае возможен выход в корсаковский психоз, энцефалопатию, резидуальные явления бреда). По выходу – амнезия реальных событий с сохранением памяти на психопатологические переживания. Алкогольный галлюциноз (галлюцинаторный бред пьяниц, бред алкогольный, психотическое расстройство – F10.5) – металкогольный психоз с преобладанием слуховых галлюцинаций, галлюцинаторного бреда и аффективных расстройств на фоне непомраченного сознания. Острый алкогольный галлюциноз. Развивается на фоне абстиненции, либо на высоте запоя. Основное расстройство – обильные слуховые галлюцинации, сочетающиеся с бредом преследования. Галлюцинации истинные, обычно угрожающего, комментирующего, спорящего между собой характера. Бредовые идеи связаны по содержанию с содержанием галлюцинаций (галлюцинаторный бред) – обычно бред преследования, физического уничтожения. Характерно, что бред не систематизирован, отрывочен. В настроении преобладает тревога, страх. В поведении – возбуждение, поведение соответствует переживаемому аффекту. Симптомы усиливаются в вечернее и ночное время. Продолжительность от 2-3 дней до нескольких недель. Подострый галлюциноз. Начало соответствует началу острого галлюциноза. В дальнейшем присоединяется депрессивные и бредовые расстройства. Продолжительность – 1-6 месяцев. Хронический галлюциноз. Продолжительность – более 6 месяцев, иногда лет. Встречается в двух вариантах – без бреда и с бредом. Первый вариант встречается чаще. Характерно наличие постоянных, обычно комментирующих голосов. Больной привыкает к их наличию, становится так называемым «носителем голосов». Вариант хронического галлюциноза с бредом характеризуется наличием стойкого перманентного по течению бреда преследования, связанного с вербальными галлюцинациями. Алкогольные энцефалопатии. Наиболее часто встречающимися энцефалопатиями при алкоголизме являются энцефалопатия Гайе-Вернике, энцефалопатия Корсакова (корсаковский психоз, синдром) и алкогольный псевдопаралич. Энцефалопатия Гайе-Вернике. Характерно развитие делирия со скудными, отрывочными, однообразными зрительными галлюцинациями и иллюзиями. Преобладает тревожный аффект. В движениях превалируют стереотипными действиями, часто в пределах постели. Речевой контакт обычно невозможен. Значительную долю в клинической картине занимают неврологические расстройства, представленные фибриллярными подергиваниями, сложными гиперкинезами (дрожания, подергивания, атетоидные движения и др.), гипер- или гипотония мышц, постоянные симптомы орального автоматизма, крупноразмашистые нистагмы, полиневриты, симптом гуддена (миоз, анизокория, ослабление реакции на свет, нарушение конвергенции). Температура тела повышена до 37-400С. Без лечения заканчивается смертью. Заболевание развивается остро или хронически. Корсаковский психоз (корсаковская энцефалопатия, корсаковский синдром, алкогольный паралич, полиневритический психоз). Представляет собой хроническую энцефалопатию. Чаще развивается после тяжелых делириев, энцефалопатии Гайе-Вернике. Более распространен среди женщин. Клиническая картина складывается из психических, неврологических и соматических составляющих. Психический компонент представлен триадой: амнезия, дезориентировка, конфабуляции. Амнезия по характеру фиксационная, реже ретроградная. Конфабуляции (ложные воспоминания) проявляются в якобы произошедших событиях, обычно имеющих обыденное, реже фантастическое содержание. Дезориентировка носит характер амнестической и проявляется ложной ориентировкой в месте и времени. Неврологические расстройства проявляются в виде невритов, сопровождающихся атрофией мышц, нарушением чувствительности, ослабление сухожильных рефлексов. Примечательно, что зависимости между тяжестью психических и неврологических расстройств нет. Алкогольный псевдопаралич. Встречается преимущественно у мужчин. Развивается после тяжелых делириев или самостоятельно. Психические и неврологические расстройства напоминают клиническую картину прогрессивного паралича. Со стороны психических функций отмечается снижение уровня суждений, потеря приобретенных знаний, отсутствие критики к своему состоянию, грубые, циничные шутки, грубость, бесцеремонность, беспечность, эйфория с переоценкой своих возможностей, вплоть до появления идей величия. Постоянными являются тяжелые расстройства памяти. Неврологически выявляется: тремор пальцев рук, языка, дизартрия, симптом Гуддена, невриты, изменение сухожильных рефлексов.
|
||||
|
Последнее изменение этой страницы: 2016-08-26; просмотров: 458; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.41.252 (0.011 с.) |