Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Анатомия и физиология (определение, методы).Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Анатомия и физиология (определение, методы). Анатомия – это наука о форме и строении, происхождении и развитии человеческого организма, его систем и органов, учитывая микроскопическое строение и ультрамикроскопическое строение. Методы анатомии: наблюдение, осмотр тела, вскрытие, изучение отдельного органа или группы органов. Физиология – это наука о функциях и механизмах жизнедеятельности целостного организма, его систем и органов. Методы физиологии: наблюдение, эксперимент. Плоскости и области тела человека. Для ориентировки и уточнения локализации различных частей тела и органов используют мысленно проводимые плоскости, ориентированные в трех взаимо перпендикулярных плоскостях: · Сагиттальная(sagitta) плоскость– эта плоскость делит туловище на правую и левую половину, эти плоскости следуют спереди назад; · Фронтальная (frons)плоскость – это плоскость параллельная плоскости лба, делит наше туловище на переднюю и заднюю части; · Горизонтальная плоскость – эта плоскость делит наше туловище на верхнюю и нижнюю части. Середина (mediana) – плоскость проведенная строго по середине туловища.
На голове выделяют лобную, теменную, затылочную, височные области, область лица: нос, рот, глазницы, подбородок, щечная область, скуловые области. На шее выделяют передняя, задняя, латеральная и грудино-ключично-сосцевидная области. На туловище выделяют: · область груди(пред грудинная, подключичная, надключичная, подмышечные, подгрудные области; сзади выделяют: позвоночная, лопаточная, подлопаточная области); · поясничная область; · крестцовая область; · область живота; · область промежности. На верхней конечности выделяют: дельтовидная область, подмышечная область, плечо, локоть, предплечье, кисть. На нижней конечности выделяют: ягодичную область, бедро, колено, голень, стопа.
Конституции человека. Это группы, на которые разделили людей, основываясь на морфологических признаках. Три типа: · Астеники – высокий рост, длинная грудная клетка, длинная шея, длинные конечности, слабо выраженная подкожная жировая клетчатка, сердце относительно маленьких размеров, легкие удлинены, кишечник короткий; · Нормостеники – пропорциональное телосложение с хорошо развитой мышечной и костной системой; · Гиперстенический – рост ниже среднего, массивное телосложение, ярко выраженная подкожная жировая клетчатка, короткие конечности, короткая грудная клетка, короткая шея, относительно большое сердце, большой живот, длинный кишечник.
Эпителиальные ткани: характеристика, классификация, расположение в организме. Эпителиальная ткань состоит из клеток и межклеточного вещества, причем клетки хорошо выражены, а межклеточное вещество слабо выраженно или вообще отсутствует. Любая эпителиальная ткань лежит на базальной мембране, которая выполняет связывающую функцию с подлежащими тканями. В эпителии нет сосудов. Форма клеток в эпителии может быть следующая: плоские клетки, цилиндрические клетки, кубические клетки, реснитчатый эпителий (мерцательный) и др. В зависимости от количества слоев расположенных на базальной мембране различают: однослойный эпителий (все клетки достигают базальной мембраны) и многослойный эпителий (клетки расположены в несколько слоев, но только нижний достигает базальной мембраны и только верхний доходит до поверхности). Однослойный эпителий: · Плоский эпителий (мезотелий – покрывает все внутренние органы, эндотелий – выстилает сосуды изнутри); · Кубический эпителий (находится в почках); · Призматический эпителий (находится в кишечнике); · Реснитчатый – мерцательный (выстилает органы дыхания); · Однослойный многорядный эпителий – не все клетки доходят до поверхности, но все доходят до базальной мембраны (дыхательные пути и маточные трубы); · Переходный эпителий – растягиваются, переходят (в мочевом пузыре). Многослойный эпителий: · Ороговевающий – по мере роста клеток клетки начинают заполняться роговым веществом, становятся нежизнеспособными и слущеваются (кожа); · Неороговевающий – клетки не заполняются роговым веществом (ротовая полость, пищевод, влагалище, роговица); · Железистый – клетки выделяют различного рода секреты, в зависимости от того куда выделяется секрет выделяют: экзокринные железы (потовые железы), эндокринные железы (гипофиз надпочечники и др.), железы смешанной секреции (поджелудочная железа).
Соединительные ткани: характеристика, классификация, расположение в организме. Соединительные ткани состоят из клеток и хорошо развитого межклеточного вещества. Выделяют: · Собственно соединительная ткань: рыхлая волокнистая (макрофаги – клетки округлой формы, способны к фагоцитозу; фибробласты – клетки многоугольной формы, участвуют в образовании межклеточного вещества), плотная волокнистая (оформленная соединительная ткань – сухожилия и связки; не оформленная соединительная ткань – клапаны сердца, склера и др.); · ткани со специальными свойствами: пигментная (клетки заполнены красящим веществом – кожа, волосы, радужная оболочка глаз), жировая, ретикулярная (образует органы кроветворения – в лимфоузлах); · твердые скелетные ткани (клетки называются остеоны.Среди них выделяют: остеобласты – клетки способные к образованию костной ткани, остеокласты – клетки разрушающие костную ткань); · жидкие соединительные ткани (кровь, лимфа). Мышечные ткани. Способны сокращаться. Клетки называются миоциты. Имеют веретенообразную форму. Существует три вида: · Гладкомышечная ткань – медленно сокращается, практическине устаёт, не подвергается контролю сознанием (входит в состав кровеносных сосудов, внутренних полых органов); · Поперечно полосатая ткань – сокращается быстро, быстро утомляется, подчиняется сознанию (скелетные мышцы, мышцы языка и глотки); · Сердечная мышечная ткань – способна самостоятельно сокращаться под действием импульсов возникающих в самом сердце. Форма костей. 1. Трубчатые В них различают удлиненную среднюю часть (тело кости или диафиз) и утолщенный концы (эпифизы), место перехода диафиза в эпифиз называется метафиз. Трубчатые кости бывают длинные и короткие. Эпифизы покрыты хрящом, за счет которого кость растет в длину. Диафизы построены из компактной ткани, эпифизы построены из губчатой и покрыты тонким слоем компактной ткани. Пример: бедренная кость, плечевая кость.
2. Губчатые Состоят из губчатого вещества и покрыты тонким слоем компактного вещества. Чаще всего имеет форму неправильного куба или многогранника. Эти кости находятся там где требуется большая подвижность или прочность. Пример: надколенник, грудина.
3. Плоские Участвуют в образовании полостей поясов конечностей. Выполняют функцию защиты. Пример: кости крыши черепа.
4. Смешанные Имеют сложную форму и состоят из нескольких частей имеющих разное строение. Пример: позвонки, носовые кости, скуловые кости, нижняя челюсть.
5. Воздухоносные Имеют разнообразную форму, но всегда содержат более или менее выраженные воздухоносные полости (пазухи), которые выстланы слизистой оболочкой. Пример: решетчатая кость, лобная кость, верхнечелюстная кость, клиновидная кость.
10) Соединения костей. 1. Непрерывные соединения (синартрозы) – это соединения с помощью плотной волокнистой соединительной ткани, хряща, кости. а) Синдесмоз – это соединение при помощи волокнистой соединительной ткани, они не подвижны или малоподвижны (связки, швы). б) Синхондроз – это соединение с помощью хряща, малоподвижны (мечевидный отросток с телом грудины). в) Синостозы – это соединение с помощью кости, неподвижные (тазовая кость, крестец). 2. Полусуставы – симфизы, гемартрозы, лонное сочленение или симфиз между двумя тазовыми костями. 3. Прерывные соединения – суставы (диартрозы).
Сустав – строение, виды. Сустав – это прерывное соединение костей, у которых между соединяющимися костями имеется суставная щель.
Виды суставов: 1. Простой – две суставные поверхности; 2. Сложный – три и более суставных поверхности; 3. Комбинированный – два анатомически изолированных сустава, которые действуют совместно (височно-нижнечелюстной сустав, атлантозатылочный сустав).
Скелет туловища. а) Позвоночник. Состоит из 33-34 позвонков. Выделяют 5 отделов: · шейный (cervix)– 7 позвонков; · грудной (thorax) – 12 позвонков; · поясничный (lumbalis) – 5 позвонков; · крестцовый (sacrum) – 5 позвонков; · копчиковый (coccyx) – 2-3 позвонка. б) Скелет грудной клетки. Состоит из грудины и ребер. Грудина состоит из тела, рукоятки и мечевидного отростка. Ребра (costa). Есть следующие части: два конца, передний переходит в хрящ, задний имеет шейку и головку. В ребре выделяют: · два края: верхний, нижний; · две поверхности: наружная, внутренняя. Навнутреннейпо нижнему краю есть борозда, в которой проходят сосуды и нервы. 12 пар ребер: · 1-7 – истинные ребра (прикрепляются хрящом к грудине); · 8-12 – ложные ребра (к грудине не присоединяются, а соединяются друг с другом хрящами); · 11-12 – колеблющиеся ребра (их свободные концы теряются в грудной клеткесвободно).
Скелет верхних конечностей Подразделяется на плечевой пояс и скелет свободной верхней конечности. Плечевой пояс: · Ключица (clavicula); · Лопатка (scapula). Скелет свободной нижней конечности (плечо, предплечье, кисть): · Плечевая кость (oshumerus) – это длинная трубчатая кость, состоит из диафиза и двух эпифизов (проксимального и дистального). На проксимальном эпифизе выделяют анатомическую и хирургическую шейки. · Предплечье. Две кости: лучевая кость (osradius), локтевая кость (osulna). · Кисть: запястье (8 костей), пястье, фаланги пальцев.
Скелет нижних конечностей. Подразделяется на скелет тазового пояса и свободную нижнюю конечность. Скелет тазового пояса состоит из двух тазовых костей и между ними крестец. Тазовая кость (oscoxae)состоит из трех костей: подвздошная, седалищная, лобковая. Все три сочленяются в области вертлужной впадины. Свободная нижняя конечность: · Бедро (osfemoris); · Надколенная чашечка (patela); · Голень: большая берцовая кость (ostibia), малая берцовая кость (osfibula); · Стопа (ossapeolis): предплюсна (7 костей), плюсна, фаланги пальцев.
Мышцы шеи. Шею делят на заднюю и переднюю области, латеральную область, грудино-ключично-сосцевидную область. Мышцы, входящие в состав шеи подразделяют на две большие группы: поверхностные и глубокие. Поверхностные мышцы шеи подразделяют: · Собственно-поверхностные мышцы; · Над подъязычные; · Подъязычные. К поверхностным мышцам относятся: · подкожная мышца шеи – тянет угол рта и оттягивает кожу шеи; · грудино-ключично-сосцевидная мышца – при одностороннем сокращении наклоняет голову в свою сторону и поворачивает лицо в противоположную, при двустороннем сокращении запрокидывает голову назад, при фиксированной голове тянет голову вверх. Глубокие мышцы шеи разделяются на латеральную и медиальную (пред позвоночную) группы. Латеральная группа представлена лестничными мышцами. Соответственно их расположению различают переднюю, среднюю и заднюю лестничные мышцы. · Передняя лестничная мышца начинается от передних бугорков поперечных отростков 3-6 шейных позвонков; прикрепляется к бугорку передней лестничной мышцы на 1 ребре. · Средняя лестничная мышца начинается от поперечных отростков 2-7 шейных позвонков, проходит сверху вниз и кнаружи; прикрепляется к 1 ребру, кзади от борозды подключичной артерии. · Задняя лестничная мышца начинается от задних бугорков 4-6 шейных позвонков, прикрепляется к верхнему краю и наружной поверхности 2 ребра.
Мышцы груди. Две группы мышц: 1) Поверхностные мышцы – мышцы действующие на суставы плечевого пояса; 2) Глубокие мышцы – собственные мышцы груди. Поверхностные мышцы: · Большая мышца груди – плоская, толстая, веерообразная мышца, начинается от грудины, ключицы, верхних ребер, прикрепляется к плечевой кости. Приводит плечо к туловищу, опускает поднятое плечо, поднимает ребра при вдохе; · Малая грудная мышца – расположена глубже большой, начинается она от 2-5 ребер, прикрепляется к клювовидному отростку лопатки. Оттягивает лопатку вперед и несколько вниз, при фиксированной лопатке поднимает ребра, облегчая вдох; · Передняя зубчатая мышца – широкая, плоская, начинается крупными зубцами от 1-9 ребер и прикрепляется к нижнему углу лопатки. Тянет лопатку вниз и латерально, поднимает ребра (акт вдоха); · Подключичная мышца – узкая, длинная, располагается между первым ребром и ключицей. Оттягивает ключицу вниз и поднимает ребра (акт вдоха). Собственные мышцы груди: · Наружные межреберные мышцы – короткие тонкие пластинки. Поднимают ребра и расширяют грудную клетку (акт вдоха); · Внутренние межреберные мышцы – короткие тонкие пластинки. Опускают рёбра (акт выдоха); · Подрёберные мышцы –располагаются на внутренней поверхности нижних ребер, в области задних их концов. Имеют такие же начало и направление мышечных пучков, как и внутренние межреберные мышцы, но отличаются от межреберных мышц тем, что пучки их перебрасываются через одно ребро. Функция: внутренние межреберные и подреберные мышцы участвуют в акте дыхания (выдох); · Диафрагма – мышечная перегородка между грудиной и брюшной полостью, прикрепляется к грудине, ребрам, грудным позвонкам, поясничным позвонкам. Имеет три отверстия для прохождения пищевода, аорты и для нижней полой вены. При сокращении диафрагмы – вдох, при расслаблении – выдох.
Мышцы верхней конечности Мышцы плечевого пояса. Дельтовидная мышца вместе с шаровидным плечевым суставом обусловливает округлую форму "плеча" человека. Мышца начинается от акромиального конца ключицы, гребня и акромиального отростка лопатки, а прикрепляется к дельтовидной шероховатости плечевой кости. Под мышцей находится синовиальная сумка, иногда сообщающаяся с полостью плечевого сустава. Передние пучки мышцы, сокращаясь, принимают участие в сгибании руки в плечевом суставе, задние - в ее разгибании, а средние и вся мышца в целом отводят руку до горизонтального положения, после чего плечевая кость упирается в плечевой свод и движение в суставе затормаживается. Надостная мышца начинается от надостной ямы лопатки и плотной фасции, ее покрывающей, а прикрепляется к верхушке большого бугорка плечевой кости. Эта мышца синергист дельтовидной, но способна отводить лишь ненагруженную руку, хотя и более быстро. Подостная мышца начинается от подостной ямы лопатки и от покрывающей мышцу плотной фасции, а прикрепляется к большому бугорку плечевой кости. Мышца вращает плечо кнаружи. Малая круглая мышца лежит под предыдущей. Начинается она от латерального края лопатки, прикрепляется к большому бугорку плечевой кости; работает как синергист подостной мышцы. Большая круглая мышца начинается от нижнего угла лопатки, прикрепляется вместе с широчайшей мышцей спины к гребню малого бугорка плечевой кости. Мышца вращает плечо внутрь. Подлопаточная мышца начинается от всей реберной поверхности лопатки, прикрепляется к малому бугорку плечевой кости. Под мышцей лежит небольшая синовиальная сумка, выпячивающаяся из полости плечевого сустава. Мышцы нижней конечности. Мышцы тазового пояса. 1) Передняя группа: Подвздошно-поясничная мышца – начинается от подвздошной кости и поясничных позвонков и прикрепляется к бедренной кости. Функция – сгибает бедро. 2) Задняя группа: · Грушевидная мышца – берет начало в малом тазу от передней поверхности крестца. Суживаясь кнаружи и вниз, она выходит из таза через большое седалищное отверстие и прикрепляется к большому вертелу. Мышца вращает бедро наружу; · Большая ягодичная мышца – вращает бедро, кнаружи одновременно разгибая его; · Средняя ягодичная мышца – лежит под большой ягодичной мышцей; отводит бедро; · Малая ягодичная мышца – начинается от наружной поверхности крыла подвздошной кости, но лежит еще глубже средней ягодичной мышцы, которая целиком ее покрывает; отводит бедро; · Внутренняя запирательная мышца – начинаетсяот внутренней поверхности запирательной перепонки и от края запирательного отверстия. Сходящиеся пучки мышцы выходят из полости малого таза через малое седалищное отверстие, в котором перегибаются почти под прямым углом; своим сухожилием мышца прикрепляется к вертельной ямке бедренной кости; · Наружная запирательная мышца – начинается от наружной поверхности запирательной перепонки и края отверстия, прикрепляется в ямке большого вертела. Мышца вращает бедро наружу. Полость носа. Носовая полость образована костями, хрящами и выстлана слизистой оболочкой. Основу наружного носа образуют носовые кости и парные боковые хрящи.Последние упираются спереди в хрящевую носовую перегородку, а сзади - в носовые кости и края грушевидного отверстия, образованного верхнечелюстными костями. Крылья носа и ноздри поддерживаются парой больших хрящей крыльев и несколькими мелкими. Этот гибкий скелет носа держит постоянно раскрытыми ноздри, через которые верхние дыхательные пути сообщаются с внешней средой. Выступающий на лице нос с ноздрями, обращенными вниз, - специфическая особенность человеческого лица. Животные и среди них человекообразные обезьяны такого образования не имеют. Носовая полость делится продольной перегородкой на правую и левую не сообщающиеся половины, каждая из которых, в свою очередь, делится носовыми раковинами на ходы, в которые открываются придаточные полости - верхнечелюстные, лобные и клиновидные пазухи. Носовые ходы у детей относительно уже, чем у взрослых (особенно нижние), и окончательно формируются к 14-15 годам. Сзади носовая полость сообщается через хоаны с носоглоткой. Слизистая оболочка носовой полости обильно снабжена кровеносными сосудами, на большей своей части покрыта многорядным мерцательным эпителием и плотно сращена с костными стенками полости. В эпителиальном покрове много бокаловидных клеток и железок, выделяющих слизь, которая вместе с осевшими на оболочку пылевыми частицами удаляется мерцательными движениями ресничек. Стекающий в носовую полость по слезно-носовому протоку секрет слезных желез увеличивает увлажнение ее слизистой оболочки. В носовой полости вдыхаемый воздух согревается (или, наоборот, охлаждается, если он сильно нагрет), частично очищается от механических примесей (пыль, дым) и увлажняется. Поэтому очень важно, чтобы дыхание происходило через нос, а не через рот, как это бывает, например, при патологических разрастаниях слизистой оболочки носовой полости (при полипах), когда затруднено носовое дыхание.
Гортань. Трахея. Бронхи. Гортань. Гортань - верхняя часть голосовой трубки, служит для проведения воздуха и является органом звукообразования. Гортань состоит из подвижно соединенных между собой хрящей. Два вида хрящей: 1) непарные: перстневидный, щитовидный, надгортаник. 2) парные: черпаловидные, рожковидные, клиновидные. Надгортаник служит для перекрывания входа в гортань, при прохождении через глотку пищевого комка. Между черпаловидным и щитовидным хрящами натянуты голосовые связки. Между голосовыми связками находится голосовая щель, она во время вдоха открывается и пропускает выдыхаемый воздух, а во время выдоха смыкается, в результате чего возникает звук, т.к. голосовые связки начинают колебаться, во время шёпота голосовые связки не смыкаются. Таким образом гортань – это воздухоносный орган и орган звукообразования.
Трахея. Неспадающаяся трубка, которая начинается от нижнего конца гортани и идёт в грудную полость, где на уровне V - VII грудных позвонков разделяется на правый и левый главные бронхи, образуя вилку -бифуркацию трахеи. В области деления трахеи в её просвет выдаётся шпора, отклонённая в левую сторону, поэтому проход в правый бронх шире. Различают короткую шейную часть и более длинную - грудную. Длина трахеи 8 - 13 см, диаметр 1,5 - 2,5 см. У мужчин трахея длиннее, чем у женщин. У новорожденных трахея сравнительно короткая, её бифуркация находится на уровне III - IV грудных позвонков и имеет веретенообразную форму. Рост трахеи происходит ускоренно в первые 6 месяцев, а затем замедляется до 10-летнего возраста. К 14 - 16 годам длина трахеи удваивается, а к 25 годам утраивается. Строение трахеи. Стенка трахеи образована 16 - 20 гиалиновыми трахейными хрящами, имеющими вид неполных хрящевых колец. Трахейные хрящи соединены между собой кольцевыми связками. Сзади между концами трахейных хрящей образуется перепончатая стенка трахеи, состоящая из пучков гладкой мышечной ткани, располагающихся в основном циркулярно и частично продольно. Трахейная мышца обусловливает активные изменения просвета трахеи при дыхании и кашле. Снаружи трахея покрыта тонкой наружной соединительнотканной оболочкой, а изнутри - слизистой оболочкой, которая плотно связана с трахейными хрящами и связками и не образует складок. Она покрыта, как и гортань, многорядным мерцательным эпителием, между клетками которого имеется много бокаловидных слизистых клеток. В собственном слое слизистой оболочки содержатся белково-слизистые трахейные железы и лимфатические фолликулы. Бронхи. На уровне 4-5 грудного позвонка трахея образует раздвоение – бифуркация трахеи и пере6ходит в правый и левый главные бронхи. Правый главный бронх шире и короче левого, поэтому в него чаще попадают инородные тела. Строение бронхов аналогично строению трахеи.каждый главный бронх входит в ткань легкого. Главные бронхи делятся на долевые, а долевые – на сегментарные. При каждом разделении просвет бронхов уменьшается, и увеличивается их количество. Бронхи с просветом меньше 1 мм называются бронхиолы, делящиеся на концевые бронхи, а затем на дыхательные бронхи, которые идут к небольшим участкам легочной ткани (ацимус). На стенках дыхательной бронхиолы находятся альвеолы – пузырьки. В альвеолах происходит газообмен. Количество альвеол – сотни миллионов, а их общая поверхность несколько десятков квадратных метров.
Лёгочные объёмы и ёмкости. Легочные объемы. Объем воздуха в легких и дыхательных путях зависит от следующих показателей: 1) антропометрических индивидуальных характеристик человека и дыхательной системы; 2) свойств легочной ткани; 3) поверхностного натяжения альвеол; 4) силы, развиваемой дыхательными мышцами. Дыхательный объем (ДО) — объем воздуха, который вдыхает и выдыхает человек во время спокойного дыхания. У взрослого человека ДОсоставляет примерно 500 мл. Резервный объем вдоха (РОвд) — максимальный объем воздуха, который способен вдохнуть испытуемый после спокойного вдоха. Величина РОвд составляет 1,5—1,8 л. Резервный объем выдоха (РОвыд) — максимальный объем воздуха, который человек дополнительно может выдохнуть с уровня спокойного выдоха. Величина РОвыд ниже в горизонтальном положении, чем в вертикальном, уменьшается при ожирении. Она равна в среднем 1,0—1,4 л. Остаточный объем (ОО) — объем воздуха, который остается в легких после максимального выдоха. Величина остаточного объема равна 1,0—1,5 л. Легочные емкости. Жизненная емкость легких (ЖЕЛ) включает в себя дыхательный объем, резервный объем вдоха, резервный объем выдоха. У мужчин среднего возраста ЖЕЛ варьирует в пределах 3,5—5,0 л и более. Для женщин типичны более низкие величины (3,0—4,0 л). В Зависимости от методики измерения ЖЕЛ различают ЖЕЛ вдоха, когда после полного выдоха производится максимально глубокий вдох и ЖЕЛ выдоха, когда после полного вдоха производится максимальный выдох. Емкость вдоха (Евд) равна сумме дыхательного объема и резервного объема вдоха. У человека Евд составляет в среднем 2,0—2,3 л. Функциональная остаточная емкость (ФОЕ) — объем воздуха в легких после спокойного выдоха. ФОЕ является суммой резервного объема выдоха и остаточного объема. Общая емкость легких (ОЕЛ) — объем воздуха в легких по окончании полного вдоха.
Регуляция дыхания. Регуляция дыхания – ритмическиедыхательные движения совершаются во сне и при бодрствовании, не требуя участия нашего сознания. В то же время мы можем в широких пределах произвольно менять частоту и глубину дыхания, задержать дыхание на какое-то время, но не можем произвольно навсегда прекратить дышать, так как независимо от нашей воли дыхательные движения вновь возникнут, и через некоторое время устанавливается нормальный ритм дыхания.
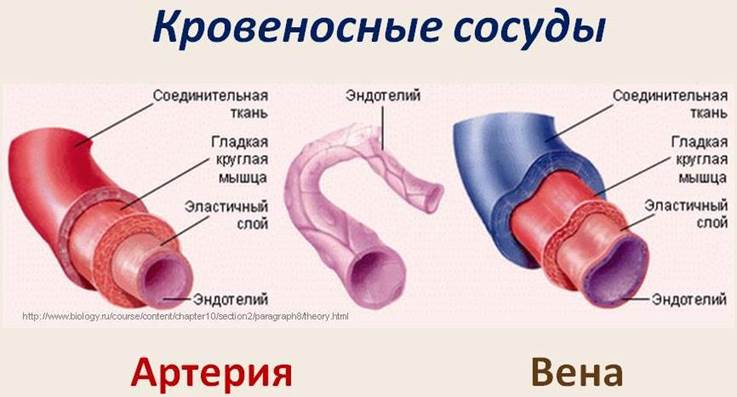
Строение сосудов. Крупные сосуды - аорта, легочный ствол, полые и легочные вены - служат преимущественно путями перемещения крови. Все остальные артерии и вены, вплоть до мелких, могут, кроме того, регулировать приток крови к органам и отток ее, так как способны под влиянием нейрогуморальных воздействий изменять свой просвет.
Наружная сонная артерия. Наружная сонная артерия (лат. arteriacarotisexterna) — берёт начало от общей сонной артерии, на уровне верхнего края щитовидного хряща, направляется вверх, проходя сзади двубрюшной (за задним брюшком) и шилоподъязычной мышцы. Затем она ложится в позади-нижнечелюстную ямку и входит в толщу слюнной железы. На уровне шейки суставного отростка нижней челюсти наружная сонная артерия делится на верхнечелюстную артерию и поверхностную височную артерию. Наружная сонная артерия делится на 4 группы ветвей (по топографическим особенностям): 1. Группа передних ветвей: · Верхняя щитовидная артерия · Язычная артерия · Лицевая артерия 2. Группа задних ветвей: · Грудино-ключично-соcцевидная ветвь · Затылочная артерия · Задняя ушная артерия 3. Группа медиальных ветвей: · Восходящая глоточная артерия 4. Группа концевых ветвей: · Верхнечелюстная артерия · Поверхностная височная артерия
Внутренняя сонная артерия Внутренняясоннаяартерия (лат. artériacarótisintérna) — парная крупная артерия шеи и головы. Берёт своё начало от бифуркации общей сонной артерии, где последняя делится на внутреннюю и наружную сонную артерии. Выделяют четыре части артерии: 1. «шейная» (лат. parscervicalis), 2. «каменистая» (лат. parspetrosa), 3. «пещеристая» (лат. parscavernosa), 4. «мозговая» (лат. parscerebralis). Однако, в клинической практике больше придерживаются рекомендаций Bouthillier 1996 года, который описывает семь анатомических сегментов внутренней сонной артерии. Его классификационная система часто используется в практике нейрохирургами, нейрокардиологами и неврологами, и является единственной, которая базируется наангиографическом представлении артерии и её топографическом расположении. Сегменты внутренней сонной артерии: · Шейный сегмент (С1), идентичный шейной части. · Каменистый сегмент (С2). · Сегмент рваного отверстия (С3). С2 и С3 объединяют в каменистую часть. · Пещеристый сегмент, кавернозный (С4), идентичный пещеристой части. · Клиновидный сегмент (С5). Этот сегмент находится между пещеристой и мозговой частями. · Офтальмический, или надклиновидный, сегмент (С6). · Коммуникативный сегмент (С7). С6 и С7 вместе составляют мозговую, или надклиновидную, часть.
Подключичная артерия. Подключичная артерия (a. subclavia) - парная артерия; правая начинается от плечеголовного ствола, левая от дуги аорты, являясь одними из главных артерий верхнего плечевого пояса, а также головы и шеи. Образуя выпуклую кверху дугу, подключичная артерия огибает купол плевры и через верхнюю апертуру грудной клетки выходит на шею, проходит в межлестничный промежуток, где лежит в одноименной борозде первого ребра. Выйдя из межлестничного промежутка, артерия у внешнего края первого ребра продолжается в подмышечную артерию, последняя переходит в плечевую артерию. Подключичная артерия имеет три отдела: · первый — от места ее начала до входа в межлестничный промежуток · второй — в межлестничном промежутке · третий — от межлестничного промежутка до входа в подмышечную полость.
Селезенка. Селезёнка — самый крупный лимфоидный орган у позвоночных, имеющий овальную уплощённую форму, похожий на железу и расположенный в левой верхней части брюшной полости, позади желудка. Она соприкасается с диафрагмой, поджелудочной железой, толстой кишкой и левой почкой. Селезёнка - непарный паренхиматозный орган брюшной полости; выполняет иммунную, фильтрационную и кроветворную функции, принимает участие в обмене веществ, в частности железа, белков и др. Селезенка не принадлежит к числу жизненно важных органов. Функции ее довольно многообразны, но все их можно считать вспомогательными. Так, например, в период внутриутробного развития плода его селезенка участвует в кроветворении, но с момента рождения ребенка эта ее функция прекращается. У взрослого человека селезенка играет роль фильтра: ее клетки обладают способностью растворять и поглощать попадающие в ток крови поврежденные эритроциты, бактерии и другие' чужеродные вещества. В числе многих других органов селезенка способствует формированию иммунитета—она вырабатывает антибактериальные тела, повышающие устойчивость организма к инфекционным заболеваниям. Установлено участие селезенки и в некоторых этапах обмена веществ: в ней скапливается железо, необходимое для образования гемоглобина. Наконец, селезенка служит подсобным резервуаром крови—при необходимости запас крови, находящийся в ней, поступает в общий кровоток.
Вены головы и шеи. Вены шеи и головы — кровеносные сосуды, несущие кровь от тканей и сосудов шеи и головы к сердцу. Кровь от головы, шеи, верхних конечностей, стенок и органов грудной полости поступает в верхнюю полую вену. Венозный отток от шеи и головы осуществляется через два крупных парных сосуда — наружную и внутреннюю яремные вены. Наружная яремная вена расположена ближе к поверхности тела, она хорошо видна при мышечном напряжении. Вена принимает кровь от затылка позади ушной раковины, от кожи шеи выше лопатки, кожи подбородочной и передней областей шеи. Не дойдя до ключицы, наружная яремная вена впадает в подключичную или во внутреннюю яремную вену. Особое значение имеет внутренняя яремная вена. Ее ствол образуется в области яремного отверстия, расположенного в основании черепа. В твердой оболочке головного мозга существует система особых венозных сосудов с прочными стенками, в которые впадают вены, отводящие кровь от головного мозга. Они соединяются друг с другом, образуя систему так называемых венозных синусов твердой мозговой оболочки. В конечном итоге кровь собирается в два сигмовидных синуса, которые, проходя через соответствующие отверстия в черепе, принимают вид правой и левой внутренних яремных вен. В дальнейшем, следуя в области головы и шеи, эти вены включают притоки, отводящие венозную кровь от кожи и мышц, стенок носовой и ротовой полостей, глотки, гортани, слюнных желез, щитовидной железы. Главными среди них являются лицевая, заднечелюстная и щитовидные вены. Важно то, что вены наружных покровов головы имеют в определенных местах связи (анастомозы) через кости черепа с венозными синусами твердой оболочки, прямые или посредством промежуточных вен. Такие соединения существуют у внутреннего угла глаза, позади ушной раковины, в теменной области. Они позволяют в случае необходимости выводить часть венозной крови из внутричерепных синусов в наружные вены, регулируя венозное давление в черепе. Они же, в случае воспалительных процессов в наружных тканях, могут служить путем, через который воспаление переходит на мозговые оболочки, что очень опасно. Внутренняя яремная вена в конечном итоге соединяется с подключичной, это происходит у основания шеи. При этом образуются правая и левая плечеголовные вены, которые при слиянии друг с другом формируют ствол верхней полой вены.
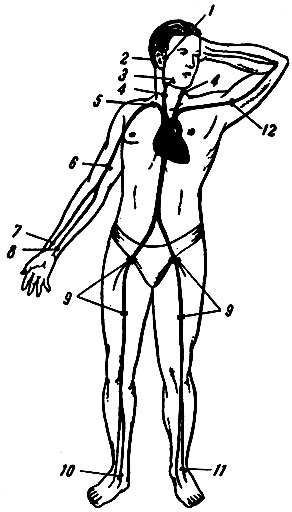
72) Места определения пульса и прижатия артерий при кровотечениях. Большинство артерий в сопровождении вен лежит на стенках полостей тела или в них, а также проходит в бороздах и каналах, образованных мышцами. Однако в некоторых местах артерии располагаются поверхностно и могут быть прощупаны. Такие артерии можно прижать к рядом лежащей кости при кровотечении. Места прижатия артерий при кровотечении. 1 - поверхностной височной; 2 - затылочной; 3 - лицевой; 4 - общей сонной; 5 - подключичной; 6 - плечевой; 7 - лучевой; 8 - локтевой; 9 - бедренной; 10, 11 - тыльных артерий стоп; 12 - подмышечной
Синапс. Синапс – местоконтакта между двумя нейронами или между нейроном и получающей сигнал эффекторной клеткой. Служит для передачи нервного импульса между двумя клетками, причём в ходе синаптической передачи амплитуда и частота сигнала могут регулироваться. Одни синапсы вызывают деполяризацию нейрона, другие — гиперполяризацию; первые являются возбуждающими, вторые — тормозными. Обычно для возбуждения нейрона необходимо раздражение от нескольких возбуждающих синапсов. Типичный синапс — аксо-дендритический химический. Такой синапс состоит из двух частей: пресинаптической, образованной булавовидным расширением окончанием аксона передающей клетки и постсинаптической, представленной контактирующим участком цитолеммы воспринимающей клетки (в данном случае — участком дендрита). Синапс представляет собой пространство, разделяющее мембраны контактирующих клеток. Передача импульсов осуществляется химическим путём с помощью медиаторов или электрическим путём посредством прохождения ионов из одной клетки в другую. Между обеими частями имеется синаптическая щель — промежуток шириной 10—50 нм между постсинаптической и пресинаптической мембранами, края которой укреплены межклеточными контактами.
Спинномозговые нервы. Спинномозговые нервы состоят из миелиновых и безмиелиновых волокон. Наружная соединительно-тканная оболочка нерва называется эпиневрием. Спинномозговые нервы являются смешанными, т. е. содержат двигательные и чувствительные волокна. Они образуются при слиянии передних и задних корешков. Передние корешки (двигательные) состоят из волокон, являющихся аксонами двигательных клеток передних рогов спинного мозга. Они выходят на переднюю поверхность спинного мозга и направляются к межпозвоночным отверстиям. Задние корешки (чувствительные) входят в спинной мозг по задней его поверхности. Они представляют собой центральные отростки (аксоны) чувствительных клеток, находящихся в спинно-мозговых узлах, которые располагаются в межпозвоночных отверстиях. При выходе из центрального канала спинного мозга спинно-мозговые нервы делятся на четыре ветви: 1) передние, иннервирующие кожу и мышцы конечностей и передней поверхности туловища; 2) задние, иннервирующие кожу и мышцы задней поверхности туловища; 3) менингеальные, направляющиеся к твердой оболочке спинног
|
||||
|
Последнее изменение этой страницы: 2016-08-16; просмотров: 1079; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.117.78.215 (0.021 с.) |