Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Симптом «щелчка» у новорожденного.Содержание книги
Поиск на нашем сайте Для выявления дисплазии тазобедренного сустава большое значение имеет симптом "щелчка". Ребенок находится на спине, и его конечности сгибают на 90° в тазобедренных и коленных суставах. В этом положении головка бедра выводится из вертлужной впадины кзади. Руки обследующего охватывают область коленных суставов - большие пальцы располагаются на внутренней поверхности бедер, указательные - в области большого вертела, а остальные пальцы - вдоль наружной поверхности бедер (рисунок а).
В следующий момент обследования (например, при обследовании правого тазобедренного сустава) левое бедро фиксируют, а на область правого коленного сустава оказывают давление сверху, по оси диафиза бедра (рис. б). Уже в этот момент обследования головка бедра может войти в вертлужную впадину с характерным щелчком. Затем правое бедро постепенно отводят в сторону, продолжая оказывать давление на область коленного сустава (рис. в). Когда величина угла пассивного отведения бедер достигает 50-60°, указательным пальцем надавливают на область большого вертела, и в этот момент ощущается отчетливый щелчок. Постепенно бедро вновь приводят в исходное положение (рис. г). В той же последовательности производят обследование левого тазобедренного сустава.
Измерение размера большого родничка. Находится в месте пересечения венечного и сагиттального швов. Большой родничок имеет ромбовидную форму. Размер его – это расстояние между противоположными сторонами ромба (но не между его углами). Определение размера проводят пальцами на ощупь. АЛГОРИТМ ПРОВЕДЕНИЯ МАНИПУЛЯЦИИ:
ПРИМЕЧАНИЕ: Можно измерение проводить сантиметровой лентой. *Закрывается большой родничок к возрасту 1-1,5 лет (в наст. время уже к 9-10-му месяцу жизни)
Измерение роста. Новорожденные и дети до 2 лет: измерение проводят в положении лежа на спине с помощью горизонтального ростомера. Ребенка укладывают на спину, упирая макушку в неподвижную планку ростомера. Голову фиксируют так, чтобы нижний край глазницы и верхний край наружного слухового прохода находились в одной вертикальной плоскости. Ноги ребенка распрямляют легким нажимом на колени, подвижную планку ростомера плотно прижимают к пяткам. Расстояние от неподвижной до подвижной планки соответствует длине тела ребенка.
Измерение окружностей. Окружность головы измеряют наложением мягкой сантиметровой ленты, которая должна проходить через надбровные дуги и затылок. Ленту слегка стягивают, чтобы прижать волосы.
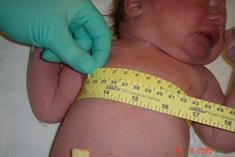
Окружность грудной клетки измеряют трижды — при спокойном дыхании, на высоте вдоха и при максимальном выдохе. Ленту накладывают под углами лопаток, при отведенных в сторону руках, а спереди проводят над сосками
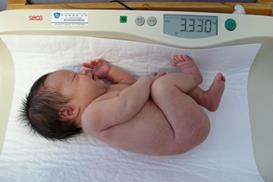
Массу тела грудного ребенка определяют на специальных детских электронных весах с максимально допустимой нагрузкой до 10 кг и точностью измерения до 1 грамма
Измерение окружности грудной клетки ребенка проводится на вдохе и на выдохе. Экскурсия грудной клетки ребенка = Окружность грудной клетки на вдохе – Окружность грудной клетки на выдохе. Если полученный результат равен 4 см и менее, его расценивают как низкий. Если он равен 5 – 9 см – средним, а если 10 см и более - высоким. Рассчитать окружность грудной клетки можно по следующим формулам: для детей до 6 мес. - 45 – 2 (6 – n) от 1 года до 10 лет - 63 – 1,5 (10 - n)
54. Измерение артериального давления у ребенка – на манекене. Для измерения АД на руках и ногах используют манжеты, соответствующие возрасту и окружности плеча и бедра ребенка. Размеры манжеты для измерения АД: Дети 1 года – 3,5 -7 см; дети 2-4 лет -5,5 – 11 см; дети 2 года – 4,5 -9 см; дети 4-7 лет 6,5 – 13 см; дети до 10 лет 8,5 – 15 см.
Средние показатели АД при его измерении на лучевой артерии приведены в табл.8-3.
55. Методика определения пульса на периферических артериях – на манекене. При пальпации периферических артерий оценивают пульс. Артериальный пульс — периодические толчкообразные колебания стенок периферических сосудов, синхронизированные с систолой желудочков сердца. Пульс прощупывают на обеих руках и ногах и сравнивают. При одинаковых показателях пульс расценивают как синхронный.
Прием Геймлиха.
Приготовьтесь похлопывать по спине. Положите ребенка, находящегося в сознании, лицом вниз на колено, чтобы похлопать его по спине. Держите ребенка крепко в этом положении (лицом вниз) и поддерживайте его голову. Ребенок своей грудью должен крепко опираться на вашу руку; можете придерживать его своим бедром.
Надавите на грудь. Если ребенок кашляет и плачет, то это хороший знак, означающий, что он дышит. Если ребенок не плачет после выполнения предыдущих действий и предмет откашлять не удалось, значит, похлопывание по спине не помогло. В данном случае, нужно выполнить надавливания на грудь.
Повторно проверьте, дышит ли ребенок. Если нет, то чередуйте похлопывания по спине и надавливания на грудную клетку, как описано выше, до прибытия скорой помощи.
Порядок действий при оказании помощи поперхнувшемуся ребенку:
57. Определение и обеспечение проходимости верхних дыхательных путей Восстановление проходимости дыхательных путей — первый и очень важный этап реанимации, так как, не обеспечив проходимости дыхательных путей и возможности ИВЛ, дальнейшие мероприятия становятся бесполезными. Пальцами одной руки захватывают подбородок, а другая рука находится на лбу по линии волосистой части головы. Подбородок поднимают, выталкивая нижнюю челюсть вперед. Другой рукой разгибают голову, что обеспечивает приоткрывание рта. Также проводится прием Эсмарха, который дает возможность открыть рот и провести его санацию. Оказывающий помощь становится на колени у головы больного, пальцами обеих рук захватывает углы нижней челюсти и перемещает ее вперед, большие пальцы давят на подбородок и тем самым открывают рот. Указательным и средним пальцами левой руки исследуют ротоглотку и удаляют инородные тела. Оба приема — разгибание головы и Эсмарха — рекомендуются в качестве единого приема, обеспечивающего приоткрывание рта – триада Сафара. Это тройной прием, включающий в себя три компонента (разгибание головы назад; открывание рта; выдвижение нижней челюсти вперед).
|
||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-08-15; просмотров: 2803; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.11 (0.007 с.) |