
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Вирус краснухи: классификация, структура вириона, роль в патологии человека. Лабораторная диагностика, профилактика краснухи.Содержание книги
Похожие статьи вашей тематики
Поиск на нашем сайте
Вирус краснухи (Род Rubivirus) Вирус краснухиотносится к роду Rubivirus. Структура и химический состав такие же, как у всех тогавирусов. Антигены: нуклеопротеин, связан с капсидом, выявляют в РСК; наружный антиген, связан с суперкапсидом, выявляют в реакции гемагглютинации. Свойства. Вирус обладает гемагглютинирующей, гемолитической и нейраминидазной активностью. Размножается в первичных и перевиваемых культурах ткани, где дает включения в цитоплазме клеток. ЦПД возникает непостоянно. Вирус неустойчив во внешней среде, легко разрушается под действием УФ лучей и многих химических веществ. Патогенез. Краснуха – высококонтагиозная инфекция, распространена повсеместно, чаще болеют невакцинированные дети 3-6 лет, но могут болеть и взрослые. Источник инфекции – больной человек и вирусоноситель. Входными воротами для возбудителя является слизистая оболочка верхних дыхательных путей. После заражения воздушно-капельным путем вирус попадает в лимфатические клетки шейных, затылочных, заушных лимфоузлов, в которых происходит первичная репродукция вируса. Далее вирус проникает в лимфу и кровь и разносится по организму. При заражении беременной может поражать плод (рис. 28). Клиника. Продолжительность инкубационного периода составляют 11-22 дня. Характерные симптомы болезни: повышение температуры тела, мелкопятнистая несливающаяся сыпь розового цвета (ruber – красный) по всему телу, которая возникает на неизмененном фоне кожи; отмечается припухание заднешейных лимфатических узлов, могут быть боли в суставах, мышцах. Осложнения – энцефалиты. Возможно внутриутробное заражение от матери плода, так как вирус обладает эмбриотоксическим действием. Он адсорбируется на клетках эмбриональной ткани и вызывает пороки развития и гибель плода. Отмечаются: пороки сердца, поражение органа зрения, поражение органа слуха, поражение костей черепа. При инфицировании беременных женщин в первые три месяца беременности риск развития уродств достигает 80%. В дальнейшем снижается до 10-25%. Нередко возникают выкидыши, поэтому заболевание беременной краснухой в этот период может служить прямым показанием к прерыванию беременности. Иммунитет после перенесенной инфекции или вакцинации – стойкий, пожизненный. Лабораторная диагностика Материал – кровь, моча, слюна, испражнения, ликвор вносят в культуру клеток. Идентификацию проводят в РТГА, РСК, РН, ИФА. Серологический диагноз: определение АТ-IgМ в ИФА, РИА, РТГА в парных сыворотках больного. Специфическая профилактика. Для предупреждения заболевания разработана живая аттенуированная вакцина (из штаммов НР V77 или RA 27/3). Так как вакцинный штамм способен размножаться в организме, иммунизацию женщин детородного возраста следует проводить лишь при отсутствии беременности. При этом женцины должны избегать зачатия в течение 3 месяцев. В Республике Беларусь вакцинация осуществляется живой вакциной тримовакс, в которой содержатся аттенуированные штаммы вирусов кори, краснухи и эпидемического паротита. Детей вакцинируют в 12 месяцев.
31. Вирус гепатита А.
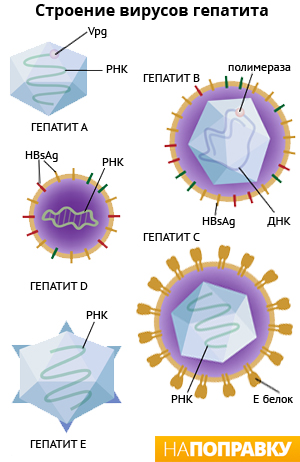
Морфология и свойства. Вирус гепатита А вызывает эпидемический гепатит,болезнь Боткина. Энтеровирус 72 типа, имеет сферическую форму, диаметр вириона 27 нм, геном представлен однонитевой (+)РНК с массой 2,6 МД. Суперкапсид отсутствует. Тип симметрии кубический (икосаэдр). Капсид имеет 32 капсомера, он образован четырьмя полипептидами (VP1 – VP4). По своим свойствам вирус гепатита А выделен в отдельный род Hepatovirus. В АГном отношении вирус гепатита А является однородным. Вирус размножается в организме шимпанзе, мармозет. В настоящее время вирус удается культивировать в культуре клеток почек зеленых мартышек (культура 46 47). Особенности вируса. Отмечается большая устойчивость к физико-химическим факторам. При 60˚С не утрачивает инфекционную активность в течение 12 часов, при 20˚С сохраняется годами, высокорезистентен к хлору, благодаря чему способен проникать в водопроводную воду через барьеры водоочистных сооружений, при 100˚С разрушается в течение 5 минут. Чувствителен к формалину, УФ-лучам. Имеют более длительный цикл репродукции; отмечается строгий тропизм к паренхиматозным клеткам печени; репродукция в культуре клеток не сопровождается ЦПД. Патогенез. Источник инфекции – больной человек. Путь передачи – фекально-оральный, чаще водный. Инкубационный период варьирует от 15 до 50 дней. Вирус с пищей, водой попадает в желудочно – кишечный тракт, где репродуцируется в эпителиальных клетках слизистой оболочки тонкой кишки и регионарных лимфатических узлах. Далее возбудитель проникает в кровь, где он обнаруживается в конце инкубационного периода и в первые дни заболевания. Основная мишень действия вируса гепатита А – клетки печени, в цитоплазме которых происходит репродукция. Гепатоциты могут поражаться натуральными или естественными киллерами (ЕК), которые в активированном состоянии взаимодействуют с гепатоцитами, вызывая их разрушение. Активация ЕК происходит в результате их взаимодействия с интерфероном, индуцированным вирусом. Поражение гепатоцитов приводит к нарушению углеводного, белкового, пигментного обмена и сопровождается: желтухой, повышением ферментов (альдолазы, аспартатаминотрансферазы). Далее возбудитель с желчью попадает в просвет кишечника и выделяется с фекалиями, в которых отмечается высокая концентрация вируса в конце инкубационного периода и в первые дни болезни (до желтухи). Иммунитет после заболевания - пожизненный, обусловлен вируснейтрализирующими АТми IgA и клетками иммунной памяти. IgM исчезает из сыворотки через 3-4 месяца после начала заболевания, а IgG сохраняется годами. 80% населения к 40 годам имеют АТ. Чаще болеют дети в возрасте до 14 лет. Лабораторная диагностика Вирусные частицы в фекалиях выявляют методом иммуноэлектронной микроскопии, РИА, ИФА, ПЦР. Чаще проводят серологический диагноз: определение Ig M в течение первых 3-6 недель в сыворотке больного путем постановки ИФА. Специфическая профилактика. Применяют вакцину против гепатита А «Хаврикс», которая представляет собой стерильную суспензию, содержащую вирус гепатита А (штамм НМ 175), инактивированный формальдегидом и адсорбированный на гидроксиде алюминия. Вакцинный штамм вируса культивирован в диплоидных клетках человека MRS 5. Первичную вакцинацию проводят детям начиная с 12 месяцев, вводят одну дозу вакцины (0,5 мл), через 6-12 месяцев проводят ревакцинацию. Вакцина обеспечивает иммунитет не менее, чем на 20 лет. Лечение: гаммаглобулин. Вирус гепатита B. Гепатит В – инфекционное заболевание человека, характеризуется избирательным поражением печени и вызывается гепадновирусом (семейство Hepadnaviridae, род Orthohepadnavirus). Морфология и структура. Вирионы гепатита В человека имеют сферическую форму, диаметр 42 нм, кубический тип симметрии, состоят из 180 капсомеров. Геном образует кольцевая двухнитевая молекула ДНК, состоящая из 3200 нуклеотидов, но ее «плюс»-нить на 20-50% короче «минус»-нити. Полный вирион состоит из внешней липид-гликопротеидной оболочки (суперкапсид), включающей белковые молекулы, несущие поверхностный АГ – HBs АГ (рис.32). Суперкапсид HВV состоит из главного или основного S-белка, среднего М-белка и большого или длинного L-белка; имеется внутренний нуклеокапсид (ядро) диаметром 25-27 нм, фермент ДНК-полимераза и HBc АГ, который содержится в сердцевине вирионов. При протеолитическом гидролизе белка капсида образуется полипептид – НВе АГ – который отщепляется от НВс АГ при прохождении его через мембрану гепатоцитов и обнаруживается в крови. В составе поверхностного HBs АГ имеется один общий АГ а и две пары взаимоисключающих детерминант d/у и w/r. Известны геномы HВV четырех основных субтипов, названные по сочетанию АГных эпитопов HBs Аg: adw, ayw, adr, ayr. АГы обеспечивают формирование общего перекрестного иммунитета ко всем субтипам вируса. Субтипы вируса имеют различное распространение в регионах мира. HBs АГ, его полипептидный фрагмент preS2, играет важную роль в прикреплении вируса к гепатоцитам за счет связывания их с альбуминовым рецептором. Полипептид preS1 обладает иммуногенными свойствами и используется для приготовления вакцины. В зараженной клетке HBs АГ синтезируется в цитоплазме и участвует в сборке вирионов. Наряду с полными вирионами (частицами Дейна) в сыворотке инфицированных лиц присутствует свободный HBs Аg в виде сферических частиц диаметром 20-22 нм или волокнистых образований до 200 нм. Эти частицы не содержат вирусной ДНК и являются неинфекционными. Ядерный АГ HBс АГ в свободной форме локализован в ядре гепатоцитов и экспрессируется на поверхности зараженных гепатоцитов, на которых и может быть обнаружен, но не выявляется в сыворотке крови больного. При попадании HBс АГ в кровь он трансформируется в HBе АГ, что свидетельствует о высокой инфекционной опасности больного. HBх АГ менее изучен. Считают, что он имеет отношение к раковой трансформации гепатоцитов.
Эпидемиология. Источником заражения является больной человек и вирусоноситель. Заражение может происходит при медицинских манипуляциях, при переливании крови; при половом контакте, плод может заражаться трансплацентарно или через инфицированные пути матери. Инфицирование возможно через зубные щетки. Репродукция. Вирус гепатита В не репродуцируется в культурах клеток и куриных эмбрионах. Репликация происходит в ядрах гепатоцитов. Она является весьма сложной и состоит из нескольких этапов. Первоначально ДНК-полимераза достраивает короткую (+)цепь ДНК до полной молекулы. Эта ДНК проникает в ядро клетки, где с нее синтезируется РНК-копия, получившая название прегенома. После этого вирусная ДНК-полимераза начинает строить на матрице РНК прегенома его ДНК-копию (обратная транскрипция). Прегеном одновременно разрушается. Эта ДНК может встраиваться в геном гепатоцита (интегративная инфекция). С вирусного генома транслируется информация для синтеза на рибосомах гепатоцитов HBs АГ, HBе АГ, капсидных белков, вирусспецифических ферментов. Новая вирусная частица выходит из гепатоцита (рис. 33). Наряду с вновь образованными вирусными частицами из инфицированной клетки высвобождаются также «пустые» вирусные частицы, содержащие HBs АГ и HBе АГ. При типичной острой форме гепатита В в крови появляются HBs АГ, HBе АГ, и АТ IgM, IgG анти-HBс АГ, анти-HBе АГ и анти-HBs АГ. Патогенез и клиника. Входными путями служат кровеносные сосуды слизистых оболочек. Вирус попадает в кровь, заносится в печень и фиксируется на гепатоцитах. Вирус не обладает цитопатогенным действием, поэтому патологический процесс в печени возникает не с момента внедрения возбудителя в гепатоциты, а только после распознования иммуноцитами его АГов на клеточной мембране, которые индуцируют появление аутоантител и Т-киллеров к клеткам печени. Поэтому развивающийся хронический гепатит и цирроз печени можно рассматривать как аутоиммунное заболевание. При развитии иммунного ответа, представленные на мембране макрофагов вирусные АГы индуцируют гуморальный ответ, при котором образуются АТ IgM и IgG-классов к HBs АГ, HBс АГ, HBе АГ. Одновременно появляются АГспецифические Т-киллеры, разрушающие гепатоциты, на месте которых развивается соединительная ткань, печень подвергается склерозу, функция ее нарушается. Инкубационный период длится от 30 дней до 6 месяцев. Болезнь может протекать в латентной форме, выявляемой только лабораторными методами, в типичной желтушной форме и тяжелой («фульминантной») форме, заканчивающейся летально от печеночной недостаточности. На фоне увеличения сывороточных аланиновой и аспарагиновой аминотрансфераз у 30% взрослых больных развивается желтуха, которая сохраняется несколько недель, реже несколько месяцев. В разгар заболевания и до 8 недель после него определяются HBs АГ и HBе АГ. Почти одновременно начинается продукция АТ к HBс. Опасность представляет переход болезни в хроническую форму, который возможен у 15% взрослых больных и до 90% новорожденных от больных матерей. В свою очередь, хронический В-гепатит является фактором риска развития цирроза и гепатоцеллюлярной карциномы. Лабораторная диагностика Для диагностики применяют определение АГ и АТ в ИФА, РИА, ПЦР: - НВs АГ – основной маркер острой или хронической формы инфекции, а также вирусоносительства; - ДНК НВV – непосредственный показатель инфицирования НВV, свидетельствует о репликации вируса; - Нbе АГ – маркер острой формы гепатита, кратковременно выявляемый в крови; его сохранение более 2 месяцев служит признаком развития хронического гепатита; - IgМ АТ анти-НВс – главный маркер острой формы заболевания; - АТ анти-НВs, анти-НВс, анти-НВе – маркеры завершения острой формы инфекции, указывающие на формирование иммунитета к НВV; наличие только IgG анти-НВs АГ может быть результатом предшествующей вакцинации или ранее перенесенной инфекции. Cпецифическая профилактика. Вакцины получены геноинженерным путем, содержат НВs АГ. По рекомендации ВОЗ прививки против гепатита В являются обязательными и должны проводиться детям на первом году жизни. Используют генноинженерную вакцину (например, «Engerix B»), в которой использован рекомбинантный клон дрожжей, содержащий ген НВs+ и вырабатывающий HBs АГ. Полный курс прививки состоит из 3 инъекций: 1 доза – сразу после рождения, 2 доза – через 1-2 месяца, 3 доза – до конца 1-го года жизни. Вакцинировать необходимо также лиц, которые имеют повышенный риск инфекции: персонал медицинских учреждений, больных, которым проводилось переливание крови и др. Для экстренной пассивной иммунопрофилактики используют гамма-глобулин. Для лечения интерферон, ингибитор обратной транскрипции ламивудин, а также глюкокортикостероиды. Вирус гепатита D. Вирус гепатита D (дельта). Дельта-вирус (HDV) – возбудитель гепатита, впервые был обнаружен в 1977 г. М. Ризетто в ядрах гепатоцитов у больных с хроническим гепатитом В. Вирион имеет сферическую форму (рис.34), диаметр 36 нм, содержит небольшую, однонитевую, кольцевидную РНК. Он дефектен и неспособен к репликации в гепатоцитах. Для репродукции данного вируса необходимо участие вируса гепатита В. В составе вируса имеется два белка: поверхностный – HBs АГ, который кодируется геномом вируса гепатита В и внутренний белок, который кодируется геномом вируса дельта-гепатита. Внутренний белок – основной, фосфорилированный, обладает способностью взаимодействовать с РНК, что определяет его способность к формированию нуклеокапсида. HDV является дефектным вирусом, который неспособен к самостоятельной репродукции в отсуствии вируса гепатита В. Источником вируса служат больные острым или хроническим HDV ивирусоносители. Передача вируса происходит через кровь, возможна при медицинских манипуляциях, но инфицирующая доза HDV значительно выше по сравнению с НВV. Возможна передача HDV половым путем, при бытовых контактах и вертикально. Для дельта-инфекции известны две формы заражения: коинфекция, при которой происходит одномоментное инфицирование НВV и HDV, и суперинфекция – заражение HDV носителя НВV. Наличие дельта-инфекции утяжеляет течение НВV-гепатитаи ухудшает прогноз. Лабораторная диагностика Базируется на определении методами ИФА, РИА, ПЦР маркеров инфицирования HDV: АГа HDV, РНК HDV, IgМ и IgG анти- HDV. АГ HDV может быть выявлен как в печеночных клетках, так и в сыворотке крови. При коинфекции он впервые определяется на 4-7 день заболевания и сохраняется в течение 1-8 недель. При суперинфекции АГ в сыворотке крови выявляется кратковременно, чаще вообще не обнаруживается, хотя в гепатоцитах продолжается его синтез. При хронической форме инфекции в крови выявляются IgМ и IgG анти-HDV и АГ HDV. Одновременно с обнаружением АГа HDV и некоторое время после его исчезновения выявляют РНК HDV. IgМ анти-HDV являются показателем активной репликапии вируса. Для заболевания характерно повышение титров IgМ анти- HDV. При хронической D-инфекции отсутствуют маркеры репликации НВV, но регистрируются тяжелые поражения печени, включая цирроз. Вирус гепатита С. Вирус гепатита С (HCV) относится к семейству Flaviviridae, роду Hepacivirus. Диаметр вирионов 30-60 нм; они имеют суперкапсид, чувствительны к хлороформу. Содержат однонитевую нефрагментированную позитивную РНК, которая включает 9400 нуклеотидов. РНК кодирует синтез трех структурных и пяти неструктурных белков, которые участвуют в регуляции репродукции вируса. Основные компоненты: 2 оболочных гликопротеида (E1, E2/N3), две вирусные протеазы (NS2 и NS3), хеликаза (NS4) и РНК-полимераза (NS5). Вирус обладает выраженной генетической изменчивостью, отсюда эффективной вакцины к нему до настоящего времени не существует. Главный путь передачи НСV – парентеральный. Гепатит С распространен среди наркоманов и среди лиц, получавших многочисленные переливания компонентов крови. Частота передачи НСV половым путем, а также от матери новорожденному ребенку значительно ниже, чем при гепатите В. У большинства людей, зараженных НСV, отмечается персистирующаявиремия, в результате чего они длительное время служат источником инфекции. Для вирусного гепатита С характерно постепенное начало заболевания, часто протекающее в легкой, безжелтушной форме, сопровождаемое увеличением печени и селезенки и периодическими обострениями. До 40% гепатитов С заканчивается выздоровлением. Остальные формы течения гепатита С, особенно в сочетании с гепатитом В, приводят к хроническому гепатиту (до 60-70% от всех случаев хронического гепатита). В дальнейшем может развиваться цирроз печени (до 40% от всех случаев цирроза, страдает приблизительно 20% больных гепатитом С), и нередко возникает гепатокарцинома (до 60% от всех случаев рака печени, который может развиться у 1-4% больных). Через 2-6 недель после заражения НСV в крови обнаруживается вирусная РНК, а еще через 3-5 недель – анти-НСV антитела. Лабораторная диагностика Базируется на выявлении антител к антигенам НСV в ИФА. Более ранней диагностикой является постановка ПЦР для определения РНК вируса в сыворотке крови.
|
||||
|
Последнее изменение этой страницы: 2016-07-16; просмотров: 417; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.138.105.4 (0.014 с.) |


 Резистентность. Вирус гепатита В обладает высокой устойчивостью к температуре, выдерживает кипячение в течение 15-20 минут, 600С – несколько часов, в комнатной температуре сохраняет жизнеспособность в течение 3 месяцев, в замороженном виде – несколько лет. Вирус погибает при обработке 3% Н2О2, 5% хлорамином, при УФ-облучении, при обработке сухим жаром при 180°С в течение 60 минут.
Резистентность. Вирус гепатита В обладает высокой устойчивостью к температуре, выдерживает кипячение в течение 15-20 минут, 600С – несколько часов, в комнатной температуре сохраняет жизнеспособность в течение 3 месяцев, в замороженном виде – несколько лет. Вирус погибает при обработке 3% Н2О2, 5% хлорамином, при УФ-облучении, при обработке сухим жаром при 180°С в течение 60 минут.


