
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Комментарий к классификации Г. Б. ФедосееваСодержание книги
Поиск на нашем сайте
Комментарий к классификации Г. Б. Федосеева Этапы развития бронхиальной астмы Биологические дефекты у практически здоровых людей Этот этап характеризуется тем, что у еще практически здоровых людей нет никаких клинических признаков БА, но имеются определенные биологические дефекты, которые в определенной мере предрасполагают к развитию в дальнейшем БА. Как правило, речь идет о повышенной чувствительности и реактивности бронхов по отношению к различным бронхосуживающим веществам, физической нагрузке, холодному воздуху. В ряде случаев обнаруживаются биологические дефекты и нарушения в системе общего и местного иммунитета; в системе «быстрого реагирования» (тучные клетки, макрофаги, эозинофилы, тромбоциты); мукоцилиарного клиренса. Состояние предастмы Предастма — это не самостоятельная нозологическая форма, а комплекс признаков, указывающих на реальную угрозу развития клинически выраженной бронхиальной астмы. Предастма предшествует возникновению бронхиальной астмы у 20-40% больных. Состояние предастмы характеризуется наличием острых, рецидивирующих или хронических неспецифических заболеваний бронхов и легких с явлениями обратимой обструкции бронхов в сочетании с одним или двумя из следующих признаков: • наследственная предрасположенность к аллергическим заболеваниям и БА; (у 38% лиц с предастмой кровные родственники страдают аллергическими заболеваниями); • наличие внелегочных проявлений аллергии (вазомоторный ринит, крапивница, нейродермит, вазомоторный отек Квинке, мигрень); • эозинофилия крови и/или большое количество эозинофилов в мокроте.
Этот этап БА протекает с типичными приступами удушья или без них, в виде своеобразных эквивалентов приступов (пароксизмальный кашель, особенно ночью, дыхательный дискомфорт); особенно важно, если они сочетаются с внелегочными признаками аллергии. Фазы течения БА Фаза обострения — характеризуется появлением или учащением приступов удушья или других проявлений дыхательного дискомфорта (при бесприступном течении заболевания). Приступы возникают несколько раз в день, хуже купируются привычными для больного средствами. При выраженном обострении заболевания возможно развитие астматического статуса. Фаза нестабильной ремиссии — переходное состояние от фазы обострения к фазе ремиссии. Это своего рода промежуточный этап течения заболевания, когда симптомы обострения значительно уменьшились, но не исчезли полностью. Фаза ремиссии — во время этой фазы симптомы болезни исчезают полностью. Фаза стабильной ремиссии — характеризуется длительным (более 2 лет) отсутствием проявлений болезни. Осложнения БА Перечисляются все осложнения БА (легочные, внелегочные), что имеет огромное значение для оценки степени тяжести заболевания, выбора программы лечения, оценки трудоспособности больных. ЭТИОЛОГИЯ Предрасполагающие факторы Основными предрасполагающими к развитию БА факторами в настоящее время считают: • наследственность; • атопию; • гиперреактивность бронхов. 1. Наследственность Наследственная предрасположенность к БА выявляется у 46.3% больных. По данным, если один родитель болен БА, вероятность развития БА у ребенка составляет 20-30%, а если больны оба родителя — она достигает 75%. В целом считается, что риск возникновения БА у ребенка, родители которого имеют признаки атопии, в 2-3 раза выше, чем у ребенка от родителей, которые ее не имеют. В настоящее время предполагается полигенный тип наследования предрасположенности к БА. 2. Атопия Атопия — это способность организма к выработке повышенного количества IgE (реагинов) в ответ на воздействие аллергенов окружающей среды. При этом в крови больных повышен уровень IgE, отмечаются положительные кожные пробы с аллергенами, в анамнезе имеются указания на различные проявления аллергии. Атопия чрезвычайно часто имеется у больных БА и их ближайших родственников. Способность к синтезу IgE находится под генетическим контролем и передается по наследству. 3. Гиперреактивность бронхов Гиперреактивность бронхов — это повышенная реакция бронхов на раздражающее воздействие, при этом возможно развитие бронхоспазма. Это же воздействие у большинства здоровых лиц не вызывает бронхоспастической реакции. Установлено, что способность к гиперреактивности бронхов также передается по наследству. 4. Биологические дефекты у практически здоровых лиц Этот предрасполагающий фактор также имеет большое значение, так как под влиянием различных причин (обострение хронических респираторных заболеваний, контакт с аллергенами, нервно-психический стресс, химические ирританты, неблагоприятные метеоусловия и др.) происходит клиническая манифестация этих дефектов и развивается бронхиальная астма.
Под влиянием причинных факторов фактически происходит реализация предрасполагающих факторов, в том числе и биологических дефектов, и развивается бронхиальная астма. 1. Аллергены Аллергены являются основным этиологическим фактором БА. Бытовые аллергены Основным представителем бытовых аллергенов является домашняя пыль. Она содержит в своем составе различные вещества: остатки различных тканей, частицы эпидермиса человека и животных, аллергены насекомых, пыльцы растений, грибов, бактерии, библиотечная пыль и др. компоненты. Однако аллергенные свойства домашней пыли обусловлены, прежде всего, клещами. В домашней пыли обнаружено более 50 видов клещей. Местами их обитания являются постельные принадлежности (подушки, матрацы, одеяла), ковры, мягкая мебель, перины. Домашняя пыль и содержащиеся в ней клещи вызывают развитие не только аллергической бронхиальной астмы, но и аллергического ринита, крапивницы, атопического дерматита, отека Квинке. БА, обусловленная сенсибилизицией к домашней пыли, имеет характерные особенности: • часто наблюдаются ночные приступы удушья, так как ночью имеет место тесный контакт больного с постельными принадлежностями и содержащимися в них аллергенами домашней пыли; • круглогодично больного беспокоят приступы БА, если он постоянно проживает в своей квартире, так как постоянно продолжается контакт с домашней пылью, но приступы исчезают или уменьшаются, когда пациент находится вне домашней обстановки (командировка, больница и т.д.); • БА часто обостряется в холодное время года (именно в этот период в квартире стараются повысить температуру воздуха и она становится оптимальной для клещей; кроме того, в это время увеличивается насыщенность жилых помещений пылью); • БА обостряется при уборке квартиры, встряхивании ковров и т.д.; Эпидермальные аллергены К эпидермальным аллергенам относятся частицы эпидермиса, перхоти, шерсти животных (собак, кошек, коров, лошадей, свиней, кроликов, лабораторных животных), птиц, а также аллергены эпидермиса и волос человека. Кроме того, аллергены содержатся также в слюне, моче, фекалиях животных и птиц. Наиболее частым источником аллергенов являются кошки. У больных с эпидермальной аллергией возможно развитие тяжелых аллергических реакций даже на первое введение противостолбнячной, противодифтерийной, антиботулинемической сывороток, иммуноглобулинов и других белковых препаратов. Это объясняется наличием антигенного сходства эпидермальных аллергенов (в первую очередь, перхоти лошадей) и белков плазмы крови. Инсектные аллергены Инсектными аллергенами являются аллергены насекомых (пчел, шмелей, ос, комаров, мошек, тараканов и др.). Аллергены насекомых попадают в кровь человека через кровь (при укусах), ингаляционным или контактным путем. Особенно велика роль тараканов, аллергены содержатся в их слюне, фекалиях, тканях. Аллергенами являются белки и ферменты. Остальные вещества способствуют развитию токсического, воспалительного и бронхосуживающего эффекта. Сильнейшими аллергенами являются также дафнии — компонент корма аквариумных рыбок.
Пыльцевые аллергены Пыльца многих растений обладает аллергизирующими свойствами и вызывает аллергозы — поллинозы (аллергический ринит, конъюнктивит, БА). Антигенные свойства обусловлены содержащимися в ней белками. Поллинозы могут вызываться 200 видами растений, пыльца глубоко проникает в дыхательные пути, вызывая бронхиальную астму. Пыльца деревьев содержит 6 антигенов, трав — до 10 антигенов. Наиболее распространены следующие виды пыльцы, вызывающей БА: • пыльца трав (крапива, подорожник, щавель, амброзия, полынь); • пыльца цветов (лютик, одуванчик, маргаритка, мак, тюльпан и др.); • пыльца кустарников (шиповник, сирень, бузина, лесной орех и др.); • пыльца деревьев (береза, дуб, ясень, тополь, ива, каштан, сосна, ольха и др.). Наиболее часто пыльцевая БА возникает в следующие сроки: с середины апреля до конца мая (цветение деревьев); июнь-июль (цветение луговых трав); август-сентябрь (в воздухе появляется пыльца сорных трав). Обострения заболевания возникают, как правило, во время пребывания за городом, в лесу, на лугах, на даче, в турпоходе, в деревне. Особенно плохо больные переносят ветреную погоду, так как в это время в воздухе чрезвычайно много пыльцы. Как правило, пыльцевая БА сочетается с другими проявлениями поллинозов — аллергическим ринитом и конъюнктивитом, реже — крапивницей, дерматитом, отеком Квинке. Грибковые аллергены Аллергия к грибам выявляется у 70-75% больных БА. Грибы и их споры входят в состав домашней пыли, присутствуют в воздухе, на почве, на коже, в кишечнике. Споры плесневых грибов ингаляционным способом попадают в верхние и нижние дыхательные пути. Грибы также могут являться причиной профессиональной БА в связи с использованием их в промышленности и сельском хозяйстве (производство антибиотиков, ферментов, витаминов, гормонов, пива, хлеба, молочнокислых продуктов, дрожжей). Пищевые аллергены Пищевая аллергия является причиной БА у 1-4% взрослых людей. Наиболее аллергенными продуктами являются: молоко, куриные яйца, пшеничная мука (содержит 40 антигенов), ржаная мука (в ней 20 антигенов), рыба, мясо. Некоторые продукты могут вызывать развитие БА в связи с высоким содержанием в них биогенных аминов и их либераторов (цитрусовые, клубника, земляника, томаты, шоколад, сыр, ананасы, колбасы, пиво). Непереносимость пищи часто обусловлена специальными пищевыми добавками и красителями, которые содержатся во фруктовых соках, напитках, колбасах, сосисках, конфетах и других продуктах, кондитерских изделиях, консервах. Лекарственные аллергены Лекарственные средства могут быть причиной обострения и ухудшения течения БА у 10% больных (Hunt, 1992). Лекарства могут быть также и непосредственной причиной развития БА. Механизмы развития лекарственной БА различны, что обусловлено особенностями действия самих лекарственных средств. Известны следующие механизмы развития БА под влиянием лекарственных препаратов. А. Лекарственная аллергия Ряд лекарственных препаратов вызывает развитие БА по механизму гиперчувствительности немедленного типа с образованием IgE и IgG. К этим препаратам относятся антибиотики группы пенициллина, тетрациклина, цефалоспоринов, производные нитрофурана, сыворотки, иммуноглобулины и др. Б. Псевдоаллергия В. Бронхоспастический эффект как проявление основной фармакологической активности препарата Таким эффектом обладают следующие группы лекарственных препаратов: • β-адреноблокаторы (блокада β2-адренорецепторов вызывает развитие бронхоспазма); • холиномиметики - прозерин, пилокарпин, галантамин (они активизируют ацетилхолиновые рецепторы бронхов, что приводит к их спазмированию); • ингибиторы АПФ (бронхосуживающий эффект обусловлен повышением в крови уровня брадикинина). Профессиональные аллергены Профессиональная БА может быть аллергической, неаллергической и смешанной. Аллергическая БА возникает вследствие сенсибилизации больных к производственным аллергенам, при этом развивается аллергическая реакция I типа с образованием IgE и IgG. Неаллергическая профессиональна бронхиальная астма вызывается веществами, которые не являются аллергенами и не обусловливают, таким образом, аллергической (иммунологической) реакции. К неаллергической профессиональной БА относятся следующие виды заболеваний: · астма рабочих хлопкообрабатывающей промышленности вследствие вдыхания работающими пыли хлопка, льна. Растительная пыль способствует дегрануляции тучных клеток легочной ткани и выделению из них гистамина, под влиянием которого возбуждаются гистаминовые рецепторы и наступает бронхоспазм; · астма рабочих, занятых на производствах, связанных с применением формальдегида (химическая промышленность, производство пластмасс, каучука, морги, судебно-медицинские лаборатории). Развитие БА обусловлено непосредственным ирритативным влиянием формальдегида на бронхиальную мускулатуру; · астма, возникающая в течение первых суток после ингаляции различных ирритантов в высокой концентрации (газов, дыма, смога). Смешанная профессиональная бронхиальная астма развивается с участием аллергических и неаллергических механизмов. В эту группу входят следующие виды БА • при изготовлении клея, красок, искусственных волокон, полимерных материалов; • БА у краснодеревщиков - возникает у столяров при изготовлении мебели из красного кедра.
Респираторные инфекции Респираторные инфекции являются одним из важнейших факторов, способствующих развитию БА у взрослых и детей. Выделяет инфекционно-зависимую форму БА. Под инфекционной зависимостью понимается такое состояние, при котором возникновение и/или течение БА зависит от воздействия различных инфекционных антигенов (вирусов, бактерий, грибов). Особенно важна роль острых вирусных респираторных инфекций. Наиболее часто возникновение и прогрессирование БА связано с вирусами гриппа, респираторно-синцитиальным вирусом, риновирусом, вирусом парагриппа. Респираторные вирусы повреждают мерцательный эпителий слизистой оболочки бронхов, увеличивают ее проницаемость для различного вида аллергенов, токсических веществ. Под влиянием вирусной инфекции резко возрастает гиперреактивность бронхов. Воздушные поллютанты «Поллютанты — это различные химические вещества, которые при накоплении в атмосфере в высоких концентрациях могут вызывать ухудшение здоровья человека». Установлено, что поллютанты несомненно способствуют возникновению БА, реализуют фенотипическую наследственную предрасположенность к ней. Бронхиальная астма — экологически зависимое заболевание, особенно это актуально в детском возрасте. Как указано в национальной российской программе «Бронхиальная астма у детей, стратегия, лечение и профилактика» (1997), бронхиальная астма у детей является чувствительным маркером загрязнения атмосферного воздуха. Наиболее широко распространенными поллютантами являются окись углерода, диоксиды серы и азота, металлы, озон, пыль, продукты неполного сгорания бензина. Особенно опасным и агрессивным для дыхательных путей является смог: промышленный и фотохимический. Источником поллютантов являются промышленные предприятия, заводы, фабрики. Кроме того, поллютанты присутствуют в жилищах человека, их источниками являются бытовая химия, нагревательные приборы, продукты парфюмерии, печи, камины, синтетические покрытия и обивочные материалы, различные виды клея, красок. Поллютанты оказывают многообразное влияние на дыхательные пути:
Согласно современным представлениям курение является одним из основных факторов, влияющих на возникновение и течение БА. Табачный дым содержит большое количество веществ, оказывающих токсическое, раздражающее влияние (в том числе и на ирритативные рецепторы), канцерогенное воздействие. Кроме того, табачный дым резко снижает функцию местной бронхопульмональной защитной системы, в первую очередь мерцательного эпителия слизистой оболочки бронхов. В конечном итоге под влиянием компонентов табачного дыма развиваются воспаление слизистой оболочки, сенсибилизация и гиперреактивность бронхов, что способствует развитию БА. Такое же отрицательное воздействие оказывает и пассивное курение — пребывание в накуренном помещении и вдыхание табачного дыма. «Пассивные курильщики» поглощают из прокуренного воздуха помещений столько же никотина и других токсических веществ табачного дыма, сколько и активно курящий человек.
3. Факторы, способствующие обострению бронхиальной астмы (триггеры) Триггеры — это факторы, вызывающие обострение БА. Под влиянием триггеров стимулируется воспалительный процесс в бронхах или провоцируется бронхиальный спазм. Наиболее частыми триггерами являются аллергены, респираторные инфекции, загрязнение воздуха, употребление в пищу продуктов, аллергенных для данного пациента, физическая нагрузка, метеорологические факторы, лекарственные средства. Одним из важнейших факторов, вызывающих обострение БА, является физическая нагрузка. Гипервентиляция, возникающая при физической нагрузке, вызывает охлаждение и сухость слизистой оболочки бронхов, что провоцирует бронхоспазм. Существует особая форма БА, вызываемая физической нагрузкой. Обострение бронхиальной астмы могут вызвать также неблагоприятные метеорологические условия. Больные бронхиальной астмой чрезвычайно метеочувствительны. Обострению бронхиальной астмы чаще всего способствуют следующие метеорологические факторы: • низкая температура и высокая влажность атмосферного воздуха; • значительное падение или повышение атмосферного давления; • загрязнение воздуха поллютантами; • солнечная ветреная погода — ветер переносит пыльцу растений, ультрафиолетовое облучение повышает антигенные свойства пыльцы; • изменение магнитного поля земли; К факторам, обостряющим течение бронхиальной астмы, следует отнести также и некоторые лекарственные средства — это β-адреноблокаторы (блокируют β2-адренорецепторы бронхов), нестероидные противовоспалительные средства (усиливают синтез лейкотриенов) и др. ПАТОГЕНЕЗ Патогенез аллергической бронхиальной астмы Как указывалось ранее, согласно современным представлениям морфологической основой бронхиальной астмы является хроническое воспаление бронхиальной стенки с повышением количества активированных эозинофилов, тучных клеток, Т-лимфоцитов в слизистой оболочке бронхов, утолщением базальной мембраны и последующим развитием субэпителиального фиброза. Вследствие этих воспалительных изменений развивается гиперреактивность бронхов и бронхообструктивный синдром. Развитие аллергической (атопической, иммунологической) БА обусловлено аллергической реакцией I типа (немедленной аллергической реакцией), в которой принимают участие IgE и IgG4. В патогенезе аллергической БА выделяют 4 фазы: иммунологическую, патохимическую, патофизиологическую и условнорефлекторную. В иммунологической фазе под влиянием аллергена В-лимфоциты секретируют специфические антитела, относящиеся преимущественно к классу IgE. Образовавшиеся IgE и IgG4 фиксируются на поверхности клеток-мишеней аллергии I (тучных клетках и базофилах) и II порядка (эозинофилах, нейтрофилах, макрофагах, тромбоцитах). Иммунохимическая (патохимическая) стадия характеризуется тем, что при повторном поступлении аллергена в организм больного происходит его взаимодействие с антителами-реагинами (в первую очередь IgE) на поверхности клеток-мишеней аллергии. При этом происходит дегрануляция тучных клеток и базофилов, активация эозинофилов с выделением большого количества медиаторов аллергии и воспаления, которые вызывают развитие патофизиологической стадии патогенеза. Патофизиологическая стадия бронхиальной астмы характеризуется развитием бронхоспазма, отека слизистой оболочки и инфильтрации стенки бронха клеточными элементами, воспаления, гиперсекрецией слизи. Все эти проявления патофизиологической стадии обусловлены воздействием медиаторов аллергии и воспаления, которые выделяются тучными клетками, базофилами, эозинофилами, тромбоцитами, нейтрофилами, лимфоцитами. В течении патофизиологической стадии выделяют две фазы — раннюю и позднюю. Ранняя фаза или ранняя астматическая реакция характеризуется развитием бронхоспазма, выраженной экспираторной одышкой. Начинается эта фаза через 1-2 минуты, достигает максимума через 15-20 минут и продолжается около 2 ч. Ведущим механизмом ранней астматической реакции является бронхоспазм. Поздняя астматическая реакция развивается приблизительно через 4-6 ч, максимум ее проявлений наступает через 6-8 ч, длительность реакции 8-12 ч. Основными патофизиологическими проявлениями поздней астматической реакции являются воспаление, отек слизистой оболочки бронхов, гиперсекреция слизи.
Патогенез неаллергической бронхиальной астмы Патогенез инфекционно-зависимой бронхиальной астмы Респираторные инфекции рассматриваются как факторы, способствующие возникновению или обострению течения бронхиальной астмы. Патогенез глюкокортикоидного варианта бронхиальной астмы Глюкокортикоидная недостаточность может быть одной из причин развития или обострения БА. Глюкокортикоидные гормоны оказывают следующее влияние на состояние бронхов: • повышают количество и чувствительность β-адренорецепторов к адреналину и, следовательно, увеличивают его бронходилатирующий эффект; • тормозят дегрануляцию тучных клеток и базофилов и выделение гистамина, лейкотриенов и других медиаторов аллергии и воспаления; • являются физиологическими антагонистами бронхоконстрикторных веществ, тормозят продукцию эндотелина-1, обладающего бронхоконстрикторным и провоспалительным эффектом, а также вызывающим развитие субэпителиального фиброза; • тормозят образование метаболитов арахидоновой кислоты — бронхоконстрикторньгх простагландинов; В связи с наличием вышеуказанных свойств глюкокортикоиды тормозят развитие воспаления в бронхах, снижают их гиперреактивность, оказывают противоаллергическое и антиастматическое действие. Напротив, глюкокортикоидная недостаточность может в ряде случаев лежать в основе развития бронхиальной астмы. Известны следующие механизмы формирования глюкокортикоидной недостаточности при бронхиальной астме: • нарушение синтеза кортизола в пучковой зоне коры надпочечников под влиянием длительной интоксикации, гипоксии; • нарушение соотношения между основными глюкокортикоидными гормонами (уменьшение синтеза кортизола и увеличение — кортикостерона, обладающего менее выраженными по сравнению с кортизолом противовоспалительными свойствами); • уменьшение в бронхах количества или чувствительности мембранных рецепторов к кортизолу, что, естественно, уменьшает воздействие глюкокортикоидов на бронхи (состояние кортизолорезистентности); • повышение порога чувствительности клеток гипоталамуса и гипофиза к регулирующему воздействию (по принципу обратной связи) уровня кортизола в крови, что на начальных этапах заболевания приводит к стимуляции синтеза глюкокортикоидов корой надпочечников, а при • подавление глюкокортикоидной функции надпочечников вследствие Глюкокортикоидная недостаточность способствует развитию воспаления в бронхах, их гиперреактивности и бронхоспазма, приводит к формированию кортикозависимости (кортикозависимая бронхиальная астма). Различают кортикочувствительную и кортикорезистентную кортикозависимую бронхиальную астму. При кортикочувствительной бронхиальной астме для достижения ремиссии и ее поддержания требуются малые дозы системных или ингаляционных глюкокортикоидов. При кортикорезистентной бронхиальной астме ремиссия достигается большими дозами системных глюкокортикоидов. Патогенез дизовариальной формы бронхиальной астмы В настоящее время хорошо известно, что у многих женщин резко ухудшается течение бронхиальной астмы (возобновляются и ухудшаются приступы удушья) перед или во время менструации, иногда в последние дни менструации. Установлено влияние прогестерона и эстрогенов на тонус бронхов и состояние бронхиальной проходимости: • прогестерон стимулирует β2-адренорецепторы бронхов и синтез простагландина Е, что обусловливает бронходилатирующий эффект; • эстрогены повышают уровень ацетилхолина, что стимулирует ацетилхолиновые рецепторы бронхов и вызывают бронхоспазм; • эстрогены стимулируют активность бокаловидных клеток, слизистой оболочки бронхов и вызывают их гипертрофию, что приводит к гиперпродукции слизи и ухудшению бронхиальной проходимости; • эстрогены усиливают высвобождение гистамина и других биологических веществ из эозинофилов и базофилов, что обусловливает появление бронхоспазма; • эстрогены снижают активность β2-адренорецепторов бронхов. Таким образом, эстрогены способствуют бронхоконстрикции, прогестерон — бронходилатации. При дизовариальном патогенетическом варианте бронхиальной астмы наблюдается снижение в крови уровня прогестерона во II Патогенез выраженного адренергического дисбаланса Адренергический дисбаланс — это нарушение соотношения между β- и α-адренорецепторами бронхов с преобладанием активности а-адренорецепторов, что вызывает развитие бронхоспазма. В патогенезе адренергического дисбаланса имеет значение блокада β2-адренорецепторов и повышение чувствительности а-адренорецепторов. Развитие адренергического дисбаланса может быть вызвано врожденной неполноценностью адренорецепторов, их нарушением под влиянием вирусной инфекции, аллергической сенсибилизации, гипоксемии, изменений кислотно-щелочного равновесия (ацидоза), избыточного применения симпатомиметиков.
Патогенез нервно-психического варианта БА О нервно-психическом патогенетическом варианте бронхиальной астмы можно говорить в том случае, если нервно-психические факторы являются причиной заболевания, а также достоверно способствуют его обострению и хронизации. Психоэмоциональные стрессы оказывают влияние на тонус бронхов через вегетативную нервную систему. Под влиянием психоэмоционального стресса повышается чувствительность бронхов к гистамину и ацетилхолину. Кроме того, эмоциональное напряжение вызывает гипервентиляцию, стимуляцию ирритативных рецепторов бронхов внезапным глубоким вдохом, кашлем, смехом, плачем, что ведет к рефлекторному спазму бронхов. А. Ю. Потоцкий (1996) выделяет 4 вида нервно-психического механизма патогенеза бронхиальной астмы: истероподобный, неврастеноподобный, психастеноподобный, шунтовой. При истероподобном варианте развитие приступа бронхиальной астмы является определенным способом привлечь внимание окружающих и освободиться от ряда требований, условий, обстоятельств, которые больной считает неприятными для себя и обременительными. При неврастеноподобном варианте формируется внутренний конфликт вследствие несоответствия возможностей пациента как личности и повышенных требований к себе (т.е. своего рода недостижимому идеалу). В этом случае приступ бронхиальной астмы становится как бы оправданием своей несостоятельности. Психастенический вариант характеризуется тем, что приступ бронхиальной астмы появляется при необходимости принять серьезное, ответственное решение. Больные при этом тревожны, неспособны к самостоятельным решениям. Развитие приступа астмы в этой ситуации как бы избавляет больного от чрезвычайно сложной и ответственной для него ситуации. Шунтовой вариант характерен для детей и позволяет им избегать конфронтации с конфликтами в семье. При ссоре родителей развитие приступа астмы у ребенка уводит родителей от выяснения отношений, так как переключает их внимание на болезнь ребенка, который при этом получает максимум внимания и заботы к себе. Патогенез холинергического варианта Холинергический вариант бронхиальной астмы — это форма заболевания, возникающая вследствие повышенного тонуса блуждающего нерва на фоне нарушений обмена холинергического медиатора — ацетилхолина. Этот патогенетический вариант наблюдается приблизительно у 10% больных. При этом в крови больных наблюдается увеличение уровня ацетилхолина и снижение ацетилхолинэстеразы — фермента, инактивирующего ацетилхолин; это сопровождается дисбалансом вегетативной нервной системы с преобладанием тонуса блуждающего нерва. Следует заметить, что высокий уровень ацетилхолина в крови наблюдается у всех больных бронхиальной астмой в периоде обострения, однако у больных холинергическим вариантом заболевания ацетилхолинемия значительно более выражена, и вегетативный и биохимический статус (в том числе уровень ацетилхолина в крови) не нормализуется даже в фазе ремиссии. Патогенез «аспириновой» бронхиальной астмы «Аспириновая» бронхиальная астма — это клинико-патогенетический вариант бронхиальной астмы, обусловленный непереносимостью ацетилсалициловой кислоты (аспирина) и других нестероидных противовоспалительных препаратов. В основе «аспириновой» астмы лежит нарушение метаболизма арахидоновой кислоты под влиянием аспирина и других нестероидных противовоспалительных средств. «Аспириновую» астму вызывают аспирин, нестероидные противовоспалительные средства (индометацин, бруфен, вольтарен и др.), баралгин, другие лекарственные средства, в состав которых входит ацетилсалициловая кислота (цитрамон, асфен, аскофен), а также продукты, содержащие салициловую кислоту (огурцы, цитрусовые, томаты, различные ягоды). Установлена также большая роль тромбоцитов в развитии «аспириновой астмы». У больных «аспириновой» астмой наблюдается повышенная активность тромбоцитов, что усугубляется в присутствии ацетилсалициловой кислоты. Активация тромбоцитов сопровождается повышенной их агрегацией, увеличением выделения из них серотонина и тромбоксана. Оба эти вещества вызывают развитие спазма бронхов. Под влиянием избытка серотонина усиливается секреция бронхиальных желез и отек слизистой оболочки бронхов, что способствует развитию бронхиальной обструкции. Первично-измененная реактивность бронхов Первично-измененная реактивность бронхов — это клинико-патогенетический вариант бронхиальной астмы, не относящийся к вышеперечисленным вариантам и характеризующийся появлением приступов удушья при физической нагрузке, вдыхании холодного воздуха, перемене погоды, от резких запахов. Как правило, приступ бронхиальной астмы, возникающий при вдыхании холодного воздуха, раздражающих и резко пахнущих веществ, обусловлен возбуждением чрезвычайно реактивных ирритативных рецепторов Патогенез астмы физического усилия Астма физического усилия — клинико-патогенетический вариант бронхиальной астмы, характеризующийся появлением приступов удушья под влиянием субмаксимальной физической нагрузки; при этом отсутствуют признаки аллергии, инфекции, нарушений функции эндокринной и нервной систем. Основными патогенетическими факторами астмы физического усилия являются: • гипервентиляция в ходе физической нагрузки; вследствие гипервентиляции происходят респираторная потеря тепла и жидкости, охлаждение слизистой оболочки бронхов, развивается гиперосмолярность бронхиального секрета; имеет место также механическое раздражение бронхов; • раздражение рецепторов блуждающего нерва и повышение его тонуса, развитие бронхоконстрикции; • дегрануляция тучных клеток и базофилов с выделением медиаторов (гистамина, лейкотриенов, хемотаксических факторов и других), вызывающих спазм и воспаление бронхов. Наряду с указанными бронхоконстрикторными механизмами функционирует также и бронходилатирующий механизм — активация симпатической нервной системы и выделение адреналина. Физическая нагрузка оказывает два противоположных действия, направленных на гладкую мускулатуру бронхов: расширение бронхов в результате активации симпатической нервной системы и гиперкатехоламинемии и сужение бронхов в результате выброса медиаторов из тучных клеток и базофилов. В период физической нагрузки симпатические бронходилатирующие влияния преобладают. Однако бронходилатирующее действие непродолжительно — 1-5 мин, и вскоре после окончания нагрузки на первый план выступает действие медиаторов, и развивается бронхоспазм. Приблизительно через 15-20 мин происходит инактивация медиаторов. При высвобождении медиаторов тучные клетки резко снижают свою способность к дальнейшему их выделению — наступает рефрактерность тучных клеток. Полупериод восстановления тучных клеток к синтезу половинного количества медиаторов в них составляет около 45 минут, а полное исчезновение рефрактерности наступает через 3-4 ч.
Патогенез аутоиммунного варианта бронхиальной астмы Аутоиммунная бронхиальная астма — это форма заболевания, развивающаяся вследствие сенсибилизации к антигенам бронхопульмональной системы. Как правило, этот вариант является этапом дальнейшего прогрессирования и усугубления течения аллергической и инфекционно-зависимой бронхиальной астмы. К патогенетическим механизмам этих форм присоединяются аутоиммунные реакции. При аутоиммунной бронхиальной астме выявляются антитела (антиядерные, противолегочные, к гладкой мускулатуре бронхов, к β-адренорецепторам мышц бронхов). Формирование иммунных комплексов (аутоантиген+аутоанитело) с активацией комплемента приводят к иммунокомплексному повреждению бронхов и β-адренергической блокаде. Спирография Это графиче
|
||||
|
Последнее изменение этой страницы: 2016-04-26; просмотров: 434; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.119.118.237 (0.018 с.) |






 Клинически выраженная бронхиальная астма
Клинически выраженная бронхиальная астма


 Причинные факторы
Причинные факторы Возможна инсектная профессиональная астма (в пчеловодстве).
Возможна инсектная профессиональная астма (в пчеловодстве).


 Табакокурение и пассивное курение
Табакокурение и пассивное курение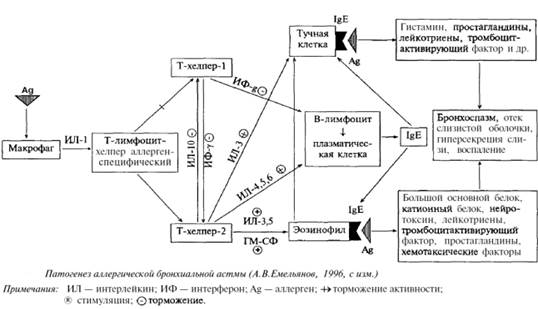



 фазе менструального цикла и повышение — эстрогенов. Указанные гормональные сдвиги приводят к развитию гиперреактивности бронхов и бронхоспазму.
фазе менструального цикла и повышение — эстрогенов. Указанные гормональные сдвиги приводят к развитию гиперреактивности бронхов и бронхоспазму.



