

Мы поможем в написании ваших работ!
ЗНАЕТЕ ЛИ ВЫ?
|
Поражение головного мозга при АГ
Рис. 1. Перивентрикулярный ЛА у больного 56 лет с тяжелой АГ.
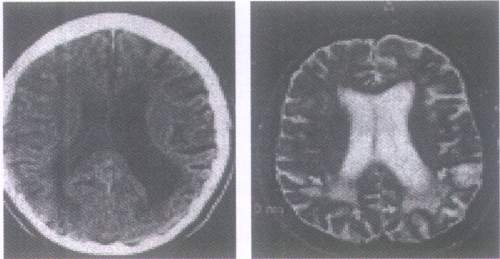
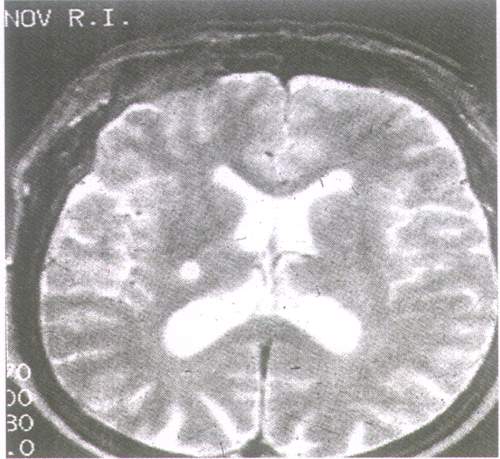
Рис. 2. Асимптомный ЛИ мозга у мужчины 60 лет с мягкой АГ.
Лейкоареоз
Специфичным для АГ является поражение белого вещества полушарий головного мозга, обозначаемое термином “гипертоническая лейкоэнцефалопатия” – лейкоареоз (ЛА), который характеризуется мелкоочаговыми и диффузными изменениями в белом веществе. Диффузные и мелкоочаговые изменения белого вещества представлены распространенным спонгиозом, развившимся вследствие длительно существующего отека и хронической гипоксии этой области мозга; очагов полного и неполного некроза; образования мелких полостей, криблюр, периваскулярного энцефалолизиса и прогрессирующей деструкции миелина нервных волокон. Сначала эти изменения развиваются перивентрикулярно вокруг передних рогов боковых желудочков (рис. 1), распространяясь далее по боковым отделам желудочков симметрично в обоих полушариях мозга. Диффузные изменения часто сочетаются с очаговыми изменениями в белом веществе – лакунарными инфарктами (ЛИ).
Поражение белого вещества обусловлено изменениями корково-медуллярных артерий диаметром в 100–300 мкм и микроциркуляторного русла вследствие неконтролируемой АГ. Перивентрикулярная зона белого вещества рассматривается как зона терминального кровоснабжения, что определяет ее особую чувствительность как к повышенному уровню артериального давления (АД), так и к гипотонии. В патогенезе ЛА ведущим фактором считается ишемия этих отделов мозга. Ведущую роль в развитии ЛА играют следующие факторы: гипертонические кризы, ночная гипертензия, повышенная вариабельность АД, эпизоды ортостатической гипотонии, ятрогенная гипотония, возраст (> 60 лет).
Диагностируется ЛА методом компьютерной томографии (КТ) по снижению плотности белого вещества или методом магнитно-резонансной томографии (МРТ) по повышению интенсивности сигналов. ЛА тесно коррелирует с тяжестью и длительностью АГ, но появляется уже на ранних стадиях АГ. Проведенные собственные исследования головного мозга методом МРТ у мужчин 40–50 лет с мягкой АГ выявили признаки начинающего ЛА у половины больных. ЛА длительное время может протекать бессимптомно, при неконтролируемой АГ происходит прогрессирование описанных выше процессов в белом веществе, феномен корково-подкоркового разобщения (в белом веществе локализуются проводящие нервные волокна), нарушаются интеллектуально-мнестические, когнитивные функции и в конечном итоге развивается сосудистая деменция. Вариант ГЭ, протекающий с тяжелым поражением белого вещества головного мозга и быстрым прогрессированием неврологической симптоматики, классифицируется как “субкортикальная артериолосклеротическая энцефалопатия” (болезнь Бинсвангера).
Лакунарный инфаркт
Другим видом поражения головного мозга при АГ является гипертонический малый глубинный инфаркт – ЛИ, представляющий собой очаг ишемии мозга, обусловленный поражением интрацеребральных артерий, в виде полости размером от 0,1 до 1,5 см. ЛИ локализуется в базальных ядрах, внутренней капсуле, таламусе, мосте, мозжечке или белом веществе полушарий, где может сочетаться с ЛА (рис. 2). ЛИ может иметь также атеросклеротическую природу с той же локализацией, в связи с чем дифференцировать генез ЛИ методами КТ и МРТ без учета клиники затруднительно. В структуре цереброваскулярных заболеваний наблюдается увеличение доли ЛИ, среди всех случаев инсульта при АГ ЛИ составляет 15%. ЛИ является фактором риска развития тяжелого геморрагического инсульта и сосудистой мультиинфарктной деменции.
ЛИ в зависимости от размеров и локализации может протекать бессимптомно, локализуясь в функционально “немых” зонах или в виде транзиторной ишемической атаки, инсульта. При тяжелой АГ и кризовом течении количество ЛИ увеличивается и формируется лакунарное состояние мозга – наиболее тяжелая форма ГЭ, лежащая в основе тяжелых неврологических синдромов: деменции, паркинсонизма, псевдобульбарного синдрома.
Результаты крупных контролируемых исследований, проведенных в последние годы с использованием метода суточного мониторирования АД (СМАД), убедительно подтверждают клинические наблюдения о том, что чрезмерное снижение АД, в том числе и ночью (спонтанное или вызванное агрессивной антигипертензивной терапией – АГТ), особенно у пожилых лиц с АГ, является фактором риска развития сосудистых поражений мозга.
Специалистами НИИ неврологии РАМН проведено исследование суточного профиля АД у больных с ГЭ типа Бинсвангера, которое выявило различные его нарушения: чрезмерное снижение АД и повышенную вариабельность АД в ночные часы. Чрезмерное снижение АД в ночные часы особенно выражено было при тяжелом течении ГЭ, что свидетельствует о важном патогенетическом значении этого фактора в развитии поражения белого вещества полушарий и прогрессировании цереброваскулярной патологии. По-видимому, относительная гипотония при тяжелых поражениях мозговых сосудов с суженным просветом усугубляет имеющуюся диффузную ишемию глубоких отделов белого вещества головного мозга.
Вместе с тем у больных с тяжелой ГЭ обнаруживают нарушенный суточный ритм АД с ночной гипертонией, что вызывает дополнительную к дневным часам прессорную нагрузку на сосудистую систему головного мозга.
Крайне неблагоприятными повреждающими факторами являются: гипертонические кризы, высокая вариабельность особенно систолического АД и утренний подъем АД, с которым связывают наиболее частое развитие инсульта в утренние часы.
Высокое пульсовое АД, наиболее характерное для изолированной систолической АГ у лиц пожилого возраста старше 60 лет, считается независимым фактором риска развития кардио- и цереброваскулярных осложнений при АГ.
|








