Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Гипоталамо-гипофизарно-надпочечниковая системаСодержание книги
Поиск на нашем сайте
У больных с ожирением III–IV степени отмечаются нарушения суточного ритма секреции кортикотропина и кортизола. Кроме того, грубо страдает механизм обратной связи. Гипоталамо-гипофизарно-тиреоидная система: Этот проблема является спорной и дискутабельной из-за вопроса о потенциальной возможности применения тиреоидных гормонов с лечебной целью в терапии ожирения. Различными авторами были получены взаимоисключающие данные об изменении гормонов тиреиодной оси.
КЛАССИФИКАЦИЯ ОЖИРЕНИЯ 1. По происхождению: 1.1. первичное (самостоятельное заболевание) 1.2. вторичное (синдром, возникающий вследствие гормональных или других расстройств в организме) 2. По этиологии: 2.1 экзогенно-конституциональное (алиментарно-конституциональное) 2.2. гипоталамическое 2.3. эндокринное 2.4. лекарственное 3. По патогенезу: 3.2. алиментарное 3.3. метаболическое 3.4. энергетическое 4. По типу распределения жировой ткани: 4.1. андроидный 4.2. гиноидный 4.4. смешанный 5. По морфологическим особенностям жировой ткани: 5.1. гипертрофическое (увеличение массы каждого адипоцита) 5.2. гиперпластическое (увеличение количества адипоцитов) 5.3. смешанное 6. По степени увеличения массы тела: 6.1. I степень - избыток составляет 10–29% 6.2. II степень - избыток составляет 30-49% 6.3. III степень - избыток составляет 50-99% 6.4. IV степень - 100% и более 7. По характеру течения: 7.1. стабильное течение 7.2. прогрессирующее течение
Таблица 1. Классификация индекса массы тела (ИМТ) и степени риска возникновения сопутствующих заболеваний (ВОЗ, 1998).
Клиническая картина, как правило, стереотипна для всех форм ожирения, однако при гипоталамических формах могут превалировать жалобы, связанные с внутричерепной гипертензией.
Осложнения: 1. Гипертоническая болезнь (встречается в 4,5 раза чаще у лиц с ожирением, чем в общей популяции); 2. Ишемическая болезнь сердца (высокое стояние диафрагмы, частое повышение артериального давления, коагулопатии, дислипопротеидемии); 3. Патология гепатобилиарной системы (холестаз, повышение литогенности желчи); 4. Повышенный риск развития опухолевых процессов — у мужчин — рак предстательной железы, рак прямой кишки; у женщин - рак грудных желез, эндометрия, яичников. 5. Астено-невротические проявления. 6. Развитие гиповентиляционного синдрома ожирелых (синдром Пиквика) (назван по роману Ч.Диккенса «Записки Пиквикского клуба», у одного из героев которого отмечались подобные симптомы). Возможно, аутосомно-рецессивное наследование. Проявления: - небольшой рост, - ожирение, - внезапное, непреодолимое желание заснуть; - некоординированные мышечные подергивания до засыпания с ускоренным поверхностным дыханием; - часто: артериальная гипертензия, одышка, полицитемия, повышенная вязкость крови. АТЕРОСКЛЕРОЗ
Атеросклероз ( определение ВОЗ ) —вариабельная комбинация изменений внутренней оболочки (интимы) артерий, включающих накопление липидов, сложных углеводов, фиброзной ткани, компонентов крови, кальцификацию и сопутствующие изменения средней оболочки (медии). Это хронический иммуновоспалительный процесс.
Основные факторы риска атеросклероза: 1. Неуправляемые: 1.1. Возраст 1.2. Пол 1.3. Наследственность 2. Управляемые 2.1. ДЛП 2.2. АГ 2.3. Болезни обмена веществ (ожирение, метаболический синдром, подагра) 2.4. Интоксикация 2.5. Множественные психо-эмоциональные стрессы 2.6. Гиподинамия 2.7. Злоупотреблением алкоголя 2.8. Гормональные нарушения (СД, гипотироз, гипогонадизм) 2.9 Гиперкоагулянтная активность крови Новые» факторы риска 3.1. Гомоцистеин 3.2. ЛП-а 3.3. Тропная к клеткам сосудистой стенкиперсистирующая инфекция 3.4. Воспалительные: hsCRP и др.
Патогистологические стадии морфогенеза АС: 1. Долипидные изменения 2. Липоидоз 3. Липосклероз 4. Атероматоз 5. Изъязвление 6. Атерокальциноз Морфологическая характеристика типов (стадий) атеросклеротических поражений по Stary, 1995. Тип I – начальные поражения: изменения в эндотелии, наличие отдельных пенистых клеток (ПК) Тип II – липидные пятна/полоски: скопление ПК макрофагального и миоцитарного происхождения, перегруженных липидами и образующих ЛП Тип III – переходные поражения: появляются внеклеточные липидные депозиты Тип IV – атерома: атерома мо сформировавшимся липидным ядром Тип V – фиброатерома: липидное ядро и фиброзная покрышка Тип VI – осложненная фиброатерома: разрыв, кровоизлияние в атеросклеротическую бляшку (АСБ), интрамуральные тромбозы Наиболее вероятные причины этапа инициации атерогенеза: 1. Иммунопатологические реакции, протекающие с поражением эндотелиоцитов. 2. Гипоксия различного происхождения. 3. Персистирующая в клетках сосудистой стенки инфекция, эндотоксинемия при микробных интоксикациях, пищевых отравлениях, шоке, коме. 4. Гомоцистеинемия. 5. Дислипопротеинемии (наследственные, врождённые, приобретённые). 6. Значительные перепады АД и/или скорости кровотока. 7. Раннее начало курения.
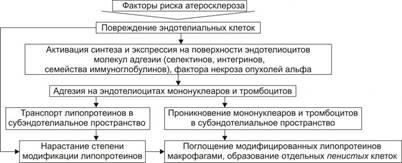
Рисунок 1 — Основные механизмы этапа инициации атеросклероза
Рисунок 2 — Основные механизмы этапа прогрессирования атеросклероза.
Представляется, что наиболее перспективным направлением в изучении АС является взгляд на него с точки зрения мембранной патологии. Метаболизм холестерина (ХС) обеспечивает оптимальный термодинамический и конформационный гомеостаз биомембраны. Различными школами предлагались многочисленные модели мембраны (в частности, Зингера-Николсона, по их представлениям биомембрана это — жидкостно-мозаичная структура — «липидное море», в которое погружены молекулы белков). Основные функции биомембраны: 1. Отграничительная. 2. Транспортная. 3. Биоэлектрическая. 4. Рецепторная. 5. Определяющая межклеточные взаимодействия. Все эти функции, а точнее их напряженность, будут зависеть от микровязкости (текучести) мембраны. РЕЦЕПТОРНАЯ ФУНКЦИЯ — изменение рецепторной функции удобно рассмотреть на примере различных патологических состояний. Резкое повышение микровязкости липидной фазы биомембраны, в частности, сопровождает синдром инсулинорезистентности при патологии углеводного обмена. Рецепция фармакологических агентов и промышленных поллютантов (загрязнителей), в частности металлоидов, также приводит к повышению микровязкости биомембраны, что сказывается на напряженности иммунного ответа, в частности на течение кэппинг-эффекта В-лимфоцитов. Указанные проблемы чрезвычайно важны и клинически значимы в современной липидологии. Эти процессы значимы и для канцерогенеза — понижение микровязкости биомембраны приводит к безудержной пролиферации, в то время как повышение микровязкости будет снижать процесс метастазирования. Кроме того, чем выше проницаемотсть биомембраны, тем выше и «жидкостность» среды, т.о. микровязкость будет определять и течение процессов ионного транспорта и т.д. А что же будет определять высокие или низкие цифры микровязкости? Они будут зависеть от концентрации ХОЛЕСТЕРИНА!
ХОЛЕСТЕРИН (ХС) В организме человека массой до 70 кг содержится ориентировочно до 140 г ХС. Постепенно, в течение жизни человека, происходит повышение липидного бислоя биомембраны, вследствие этого клетка становится «глухой» к сигналам извне. Клетка имеет специальные системы, которые освобождают ее от излишков холестерина в биомембране. В начале 80-х годов текущего столетия акад. Лопухин Ю.М. предложил физическую гипотезу, характеризующую метаболизм ХМ в различные возрастные периоды человека: I период — от внутриутробного развития до 18 лет. В данном периоде поступление холестерина значительно выше, чем его выведение. Клетка использует полученный субстрат для построения новых биомембран и т.д. В крови — нормальное содержание ХС, или гипохолестеринемия. II период — от 20 лет до 55–60 лет. Истинный холестериновый гомеостаз. Поступление ХС в большинстве случаев равно выведению ХС. III период — старше 60 лет. Поступление ХС значительно больше, чем его выведение. Резко снижается продукция стероидных гормонов, снижаются процессы микросомального окисления в печени, что ведет в частности к индукции климактерических процессов.
Таблица 2. Нормальное содержание в плазме основных липидов (согласно Европейскому обществу по изучению атеросклероза.
Процессы, определяющие баланс холестерина в клетке: Поступление ХС в клетку 1.1. извне в составе ЛПНП посредством специфического эндоцитоза 1.2. синтез ХС в клетке 2. Расход ХС: на построение клеточных мембран(пролиферация, регенерация, репарация), синтез стероидов, ЖЧК, витамина D
|
||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-04-08; просмотров: 269; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.218.250.241 (0.007 с.) |