Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Опухоли полового тяжа яичника и стромы (гормонально–активные)Содержание книги
Поиск на нашем сайте
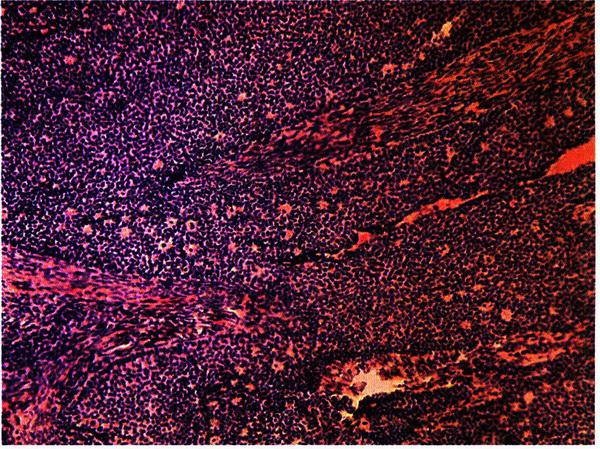
К опухолям стромы полового тяжа относятся гранулезостромально–клеточные опухоли (гранулезоклеточная опухоль и группа теком–фибром) (рис. 16.15) и андробластомы, опухоли, которые происходят из гранулезных клеток, тека–клеток, клеток Сертоли, клеток Лейдига и фибробластов стромы яичников. Гормонально–зависимые опухоли разделяются на феминизирующие (гранулезоклеточные и текома) и маскулинизирующие (андробластома). Большинство новообразований содержат клетки овариального типа (гранулезостромально–клеточные опухоли). Меньшая часть представлена производными клеток тестикулярного типа (Сертоли – стромально–клеточные опухоли). При невозможности дифференцировать женские и мужские разновидности опухолей можно использовать термин «неклассифицируемые опухоли полового тяжа и стромы яичника». Опухоли стромы полового тяжа составляют около 8% всех овариальных образований. Феминизирующие опухоли встречаются в любом возрасте: гранулезоклеточная – чаще у детей и в молодом возрасте, текома – в пре– и постменопаузе и крайне редко у детей. Гранулезоклеточная опухоль составляет от 1 до 4% гормонпродуцирующих новообразований яичников, развивается из гранулезной ткани, сходной по строению с зернистым эпителием зреющего фолликула; чаще встречается в подростковом и репродуктивном периодах. Текома состоит из клеток, похожих на тека–клетки атретических фолликулов и, как правило, наблюдается в период пери– и менопаузы. Гранулезоклеточные опухоли составляют 1–2% всех новообразований яичника. Текомы встречаются в 3 раза реже.
Рис. 16.15. Гранулезоклеточная опухоль яичников. Окраска гематоксилином и эозином, х 200. Фото О.В. Зайратьянца
Клинические проявления связаны с гормональной активностью феминизирующих опухолей. Гранулезоклеточная опухоль «ювенильного типа» обусловливает преждевременное половое созревание, которое правильнее считать ложным в связи с отсутствием овуляции. У девочек появляются нерегулярные кровянистые выделения из половых путей при незначительном развитии вторичных половых признаков; определяются черты эстрогенного влияния – симптом «зрачка», цианотичность вульвы, складчатость влагалища, увеличение тела матки. Соматическое развитие не ускорено. Костный возраст соответствует календарному. В репродуктивном возрасте возможны дисфункциональные маточные кровотечения. Феминизирующие опухоли в пожилом возрасте проявляются, как правило, метроррагией, что служит особенно значимым симптомом новообразования. В постменопаузальном периоде повышен уровень эстрогенных гормонов с «омоложением» пациентки. В эндометрии могут выявляться пролиферативные процессы: железисто–кистозная гиперплазия, нередко с атипией различной степени, полипы эндометрия, возможно развитие аденокарциномы эндометрия. Диагноз устанавливают на основании выраженной клинической картины, данных общего осмотра и гинекологического исследования, тестов функциональной диагностики, уровня гормонов, УЗИ с ЦДК, лапароскопии. Феминизирующие опухоли яичника при двуручном влагалищноабдоминальном исследовании определяются как односторонние образования диаметром от 4 до 20 см (в среднем 10–12 см), плотной или тугоэластической консистенции (в зависимости от доли фиброзной или текаматозной стромы), подвижные, гладкостенные, безболезненные. Гранулезоклеточная опухоль имеет четкую капсулу, на разрезе – выраженную дольчатость и желтый цвет, очаговые кровоизлияния и поля некроза. У текомы капсула обычно отсутствует: на разрезе видно солидное строение, ткань с желтоватым оттенком вплоть до интенсивного желтого цвета. Очаги кровоизлияния, кисты не типичны. В большинстве случаев текомы односторонние и редко малигнизируются. Диаметр колеблется от 5 до 10 см. На эхограммах феминизирующие опухоли визуализируются в виде одностороннего образования округлой формы с преимущественно эхопозитивным внутренним строением и эхонегативными включениями, нередко множественными. Диаметр опухоли 10–12 см. Опухоль может иметь кистозные варианты; в таких случаях она напоминает цистаденому яичников. Звукопроводимость опухолей обычная. Сопоставление анамнестических данных, эхографической картины с визуализируемой патологией эндометрия (особенно в постменопаузальном возрасте) помогает установить правильный диагноз. При ЦДК визуализируются множественные зоны васкуляризации как в самой опухоли, так и по ее периферии. Внутренние структуры образования имеют вид пестрой мозаики с преобладанием венозного кровотока. В режиме спектрального допплеровского исследования кровоток в опухолях яичника имеет невысокую систолическую скорость и низкую резистентность (ИР ‹0,4). Точность диагностики при УЗИ с ЦДК составляет 91,3% (рис. 16.16, 16.17) Феминизирующие опухоли могут быть доброкачественными (80%) и злокачественными. Злокачественность определяется метастазами и рецидивами. Метастазы возникают преимущественно в серозном покрове органов брюшной полости, на париетальной брюшине и в сальнике. Злокачественной чаще бывает гранулезоклеточная опухоль, крайне редко – текома. Лечение феминизирующих опухолей только оперативное. Объем и доступ (лапаротомия–лапароскопия) зависят от возраста больной, величины образования, состояния другого яичника и сопутствующей генитальной и экстрагенитальной патологии. Во время операции проводят срочное гистологическое исследование, ревизию брюшной полости, тщательно осматривают коллатеральный яичник. При его увеличении показана биопсия, пытаются определить состояние парааортальных лимфатических узлов. У девочек при доброкачественной гранулезоклеточной опухоли удаляют только пораженный яичник, у пациенток репродуктивного периода показано удаление придатков матки на пораженной стороне. В пери– и постменопаузальном возрасте выполняют надвлагалищную ампутацию матки с придатками или экстирпацию матки с придатками (в зависимости от изменений в эндометрии). Небольшие опухоли можно удалить путем хирургической лапароскопии. При злокачественной опухоли (по результатам срочного гистологического заключения) показаны экстирпация матки с придатками с обеих сторон и удаление сальника. Фиброма яичника занимает особое место среди фибром–теком и развивается из соединительной ткани. По существу это гормонально–неактивная текома. Структура опухоли представлена переплетающимися пучками веретенообразных клеток, продуцирующих коллаген. Фиброма яичника – относительно редкая доброкачественная опухоль. Фибромы составляют от 2,5 до 4% всех опухолей, встречаются в любом возрасте (чаще – в 40–60 лет), размеры опухоли – от 3 до 15 см. До периода полового созревания фиброма яичника не встречается. У больных отмечается неблагоприятный преморбидный фон с частыми нарушениями менструальной и генеративной функций. Возможно, эти нарушения обусловлены тем же этиологическим фактором, который вызвал опухоль. Фиброма яичника нередко сочетается с миомой матки. Не исключаются и фиброма, и киста в одном и том же яичнике. При сочетании с другими заболеваниями клиническая картина определяется совокупностью их симптомов. Фиброму яичника часто обнаруживают случайно, во время операции. Рост фибромы медленный, но при дистрофических изменениях опухоль может быстро увеличиваться в размерах. Опухоль не выделяет стероидные гормоны, но в 10% наблюдений может сопровождаться синдромом Мейгса (асцит в сочетании с гидротораксом и анемией). Развитие этих процессов связывают с выделением отечной жидкости из ткани опухоли и попаданием ее из брюшной в плевральные полости через люки диафрагмы. На разрезе ткань фибром обычно плотная, белая, волокнистая, иногда с зонами отека и кистозной дегенерации, возможно обызвествление, иногда диффузное. Опухоль локализуется в одном яичнике в виде четко очерченного узла. При увеличении митотической активности опухоль относят к пограничным с низким злокачественным потенциалом. Фиброму яичника диагностируют на основании клинического течения заболевания и данных двуручного влагалищно–абдоминального исследования. Опухоль приходится дифференцировать от субсерозного миоматозного узла на ножке, а также от опухолей другого строения. При гинекологическом исследовании сбоку или позади матки определяется объемное образование диаметром 5–15 см, округлой или овоидной формы, плотной, почти каменистой консистенции, с ровной поверхностью, подвижное, безболезненное. Фиброма яичника нередко сопровождается асцитом, поэтому ее иногда принимают за злокачественное новообразование. Диагностике помогает УЗИ с ЦДК. На эхограммах видно округлое или овальное образование с четкими ровными контурами. Внутреннее строение преимущественно однородное, эхопозитивное, средней или пониженной эхогенности. Иногда выявляются эхонегативные включения, указывающие на дегенеративные изменения. Непосредственно за опухолью определяется выраженное звукопоглощение. При ЦДК сосуды в фибромах не визуализируются, опухоль аваскулярна. Чувствительность и специфичность МРТ и РКТ в диагностике фибромы яичника равноценны таковым УЗИ. При лапароскопии фиброма яичника округлая или овоидная, со сглаженным рельефом поверхности и скудной васкуляризацией. Капсула обычно белесоватая, сосуды определяются только в области маточной трубы. Возможен и белесовато–розовый оттенок окраски капсулы. Консистенция опухоли плотная. Лечение фибромы оперативное. Объем и доступ оперативного вмешательства зависят от величины опухоли, возраста пациентки и сопутствующих гинекологических и экстрагенитальных заболеваний. Как правило, удаляют придатки матки на пораженной стороне при отсутствии показаний для удаления матки у пациенток репродуктивного возраста. При небольшой опухоли используют лапароскопический доступ. Прогноз благоприятный.
|
||||
|
Последнее изменение этой страницы: 2021-07-19; просмотров: 96; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.115 (0.01 с.) |