Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Проведения практическогозанятия № 32Содержание книги
Поиск на нашем сайте
I. Методический блок Тема: Травма грудной клетки и живота. Неотложная сестринская помощь. Наложение шин и повязок при травмах. № 32 Специальность 34.02.01 Сестринское дело Дисциплина: ПМ 02 МДК 02.01.Сестринская помощь пациентам хирургического профиля Курс: I (II) Семестр: 2 (4) Количество часов 4 Учебные цели: Получить знания о повреждениях груди и живота, а также органов, расположенных в их полостях. Сформировать понятие об общих принципах диагностики и лечения травматических повреждений груди и живота. Студент должен знать: 1. Классификацию, опасности и клинику травмы груди. 2. Принципы диагностики повреждений груди. 3.Лечебную тактику при различных повреждениях груди. 4.Классификацию и опасные осложнения травмы живота. 5.Клинические проявления открытой и закрытой травмы живота. 6.Диагностическую тактику при различных повреждениях живота. 7.Лечение травмы живота. 8.Принципы оказания помощи при травме. Студент должен уметь: 1. Собирать анамнез и обследовать больных с повреждениями груди и живота. 2.Поставить диагноз пневмо - и гемоторакса. 3.Диагностировать внутреннее кровотечение в брюшную полость и повреждение полого органа. 4.Наложить оклюзионную повязку при открытом пневмотораксе. 5.Выполнить плевральную пункцию при клапанном пневмотораксе и при гемотораксе. 6. Уметь распознать рентгенологические признаки повреждений груди и живота (пневмо - и гемоторакс, свободный газ в брюшной полости).
План и организационная структура практического занятия
II. ИНФОРМАЦИОННЫЙ БЛОК ЯЛТИНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ ИНСТРУКЦИЯ ПРОВЕДЕНИЯ ПРАКТИЧЕСКОГОЗАНЯТИЯ № 32 Актуальность проблемы: A) На травму грудной клетки приходится до 30% летальных исходов. Б) Различные повреждения грудной клетки нередко сопровождаются однотипными нарушениями функции дыхания, кровообращения, которые могут привести к гибели пострадавшего. B) До 15% всех костных повреждений составляют переломы ребер. Переломы ребер 1. Определение: Перелом ребер - это нарушение целостности 2. Механизм травмы - ушибы, падения, сжатия (перелом 3. Виды переломов ребер: - Единичные; - Множественные (при переломе 6 и более ребер жизненная - Двойные или окончатые переломы образуют "реберные клапаны ", при которых возникает парадоксальное дыхание (флотация участки грудной клетки): при вдохе участок поломанных ребер ("реберный клапан») 4. Клиническая картина: - При множественных и двойных переломах возможно развитие шока (тахикардия, падение артериального давления). A) Жалобы: - Боль в месте перелома, резко усиливается при дыхании и движениях; - При множественных и двойных переломах - затруднение дыхания, нехватка воздуха. Б) Анамнез заболевания: - Выясняются обстоятельства и механизм травмы. B) Объективные проявления: а) осмотр: - Общее состояние при единичных переломах страдает незначительно, при множественных и двойных - тяжелое; - Кожные покровы бледные, при множественных и двойных переломах акроцианоз, синяки, гематомы на груди; - Разной степени выраженности одышка; - Отставание травмированной половины грудной клетки в акте дыхания, поверхностное дыхание, парадоксальное дыхание; б) пальпация: - Значительная болезненность, патологическая подвижность реберных отломков; - Крепитация отломков в месте перелома; - Флотация участки грудной клетки при двойных переломах; в) перкуссия - при отсутствии повреждений плевры и легких выявляет болезненность только в месте перелома; г) аускультация - ослабление везикулярного дыхания, наиболее выраженное при множественных и двойных переломах. 5. Диагностика переломов ребер: - Данные лабораторных исследований при неосложненном переломе - без патологических изменений; - Рентгенография грудной клетки выявляет области перелома. 6. Лечение переломов ребер: - Обезболивающие препараты; - Межреберная новокаиновая или спирт-новокаиновая блокада перелома (в место перелома вводят 40-50 мл 0,5% новокаина или 5 мл 0,5% новокаина с 1 мл спирта); - Первые два дня - холод, далее - тепловые процедуры (УВЧ, ионофорез); - Дыхательная гимнастика (бинтование грудной клетки не применять!); - Фиксация на 2-3 недели флоттирующего участка липким пластырем, специальной пластмассовой шиной, перекрывая места переломов на 5-7 см; - При значительной флоттирующей области и множественных переломах ребер по передних линиях с большим смещением - лечение оперативное: остеосинтез ребер; - Работоспособность при единичных переломах восстанавливается в течение 3-4 недель, при множественных - в более поздние сроки. Сотрясение грудной клетки 1. Определение: Сотрясение грудной клетки - это механическое воздействие на ткани, что приводит к нарушению их функционального состояния без явных анатомических повреждений. 2. Причины повреждения: влияние взрывной волны (при бомбардировках, артобстреле, взрывных работах, землетрясении). 3. Механизм развития повреждения: резкое раздражение симпатических и блуждающих нервов приводит к нарушению функции дыхания, сердечно-сосудистой и нервной систем - развивается шок. 4. Клиническая картина: - Общее состояние крайне тяжелое: резкое падение артериального давления, брадикардия. А) Жалобы: - Чаще пострадавший без сознания. Б) Анамнез заболевания: - Выясняются обстоятельства и механизм травмы. В) Объективные проявления: а) осмотр: - Резкая бледность кожных покровов; - Учащенное поверхностное дыхание (тахипноэ); - Видимые повреждения на груди не определяются; б) пальпация и перкуссия - малоинформативные; в) аускультация - резкое ослабление везикулярного дыхания. 5. Диагностика сотрясения грудной клетки: - Основывается на знании обстоятельства травмы и клинических данных. 6. Лечение сотрясения грудной клетки: - Двусторонняя шейная вагосимпатической блокада; - Противошоковые мероприятия. Гемоторакс
2. Причины травмы: - Проникающие ранения грудной клетки; - Повреждение межреберных и легочных сосудов отломками ребер; - Контузионные и компрессионные разрывы легочной ткани. 3. Механизм повреждения: - Кровь, что выливается, приводит к сжатию легкого и развитию дыхательной недостаточности. A) Жалобы: - Боль в грудной клетке на стороне повреждения; - Одышка; - Общая слабость. Б) Анамнез заболевания: - Выяснить характер и механизм травмы. B) Объективные проявления: а) осмотр: - Состояние тяжелое; - Кожные покровы бледные, покрыты холодным потом; - Тахипноэ; б) пальпация: - Болезненность в месте травмы; - Тахикардия; - Снижение артериального давления (зависит от скорости и степени кровопотери); в) перкуссия: - Притупление перкуторного звука на стороне поражения, начиная с нижних отделов грудной клетки; - Уровень притупление определяется объемом гемоторакса (гемоторакс до 200 мл клинически и рентгенологически не определяется); г) аускультация: - Ослабление дыхания или его отсутствие на стороне поражения при тотальном гемотораксе. 5. Диагностика травматического гемоторакса: А) Лабораторные данные: снижение уровня гемоглобина, гематокрита, количества эритроцитов. Б) Инструментальные методы исследования: - Рентгеноскопия (рентгенография) органов грудной клетки стоя - полное или частичное затемнения легочного поля с косым или горизонтальным уровнем жидкости, смещение средостения в здоровую сторону; - При диагностической пункции плевральной полости - кровь; - Для диагностики продолжающегося кровотечения используют пробу Ревилуа-Грегуара: полученную при пункции плевральной полости кровь помещают в сухую пробирку и следят за ее свертыванием. Если кровь не свертывается, то кровотечение остановилось, при продолжающемся кровотечении кровь свертывается в течение 10 минут. 6. Лечение травматического гемоторакса: - Стандартная консервативная гемостатическая терапия кровотечений; - При остановленном кровотечении - пункция плевральной полости в V-VI межреберье по средней подмышечной линии и эвакуация крови до полного расправления легкого (контроль осуществляется рентгенологически); - При продолжающемся кровотечении показано оперативное лечение - торакотомия, остановка кровотечения, дренирование плевральной полости.
2. Причины развития пневмоторакса: - При проникающем ранении грудной клетки воздух в плевральную полость поступает снаружи; - При проникающем ранении с повреждением ткани легкого воздух в плевральную полость поступает снаружи и изнутри; - При повреждении ткани легкого в результате контузии, компрессии грудной клетки или переломе ребер воздух в плевральную полость поступает изнутри. 3. Механизм развития пневмоторакса: - Поступающий воздух повышает давление в плевральной полости, в которой в норме давление отрицательное по сравнению с атмосферным. Это приводит к спадению или сжатию легкого и дыхательной недостаточности. 4. Классификация пневмоторакса: A) Открытый пневмоторакс - при дыхании воздух Б) Закрытый пневмоторакс - в плевральную полость воздух попадает одномоментно и в небольшом количестве. B) Клапанный (напряженный) пневмоторакс - при 5. Клинические проявления. A) Жалобы: - Боль в грудной клетке, одышка. Б) Анамнез заболевания: - Выясняется характер и механизм травмы. B) Объективные проявления: а) осмотр: - Состояние тяжелое; - Бледность, в тяжелых случаях - синюшность кожных покровов, при клапанном пневмотораксе - цианоз; - Одышка, нарастающая дыхательная недостаточность при клапанном пневмотораксе; - Подкожная эмфизема при клапанном пневмотораксе; б) пальпация: - Болезненность в месте повреждения; - Ускорение пульса; в) перкуссия: - Громкий тимпанический звук на стороне поражения; г) аускультация: - Ослабление везикулярного дыхания или отсутствие дыхательных шумов на стороне поражения; - Снижение AT (наиболее выражено при клапанном пневмотораксе). 6. Диагностика пневмоторакса. А) Лабораторные исследования - без особенностей. Б) Инструментальная диагностика: - Рентгеноскопия (рентгенография) органов грудной клетки - свободный воздух в плевральной полости, поджатие ткани легкого к корню, уплощение или прогиб вниз купола диафрагмы, при клапанном пневмотораксе - смещение средостения в здоровую сторону. 7. Первая помощь при пневмотораксе: - При клапанном пневмотораксе на догоспитальном этапе выполняется пункция плевральной полости толстой иглой во II-ом межреберье, игла остается (перевод клапанного пневмоторакса в открытый); - При открытом пневмотораксе - окклюзионная повязка (перевод открытого пневмоторакса в закрытый); - Транспортировка пострадавшего в медицинское учреждение в положении полусидя. 8. Лечение пневмоторакса: - При закрытых пневмотораксах: пункция (повторные пункции) плевральной полости во II межреберье по среднеключичной линии и эвакуация воздуха до полного расправления легкого (контролируется рентгенологически); - При открытом пневмотораксе: эвакуация воздуха, прекращение доступа воздуха в плевральную полость (ушивание раны) до полного расправления легкого, антибактериальная терапия; - При клапанном пневмотораксе: во II межреберье устанавливается катетер, через который выполняется постоянная эвакуация воздуха до полного расправления легкого (дренаж по Бюлау). Если расправить легкое консервативными мерами не удается, то выполняют торакотомия и ушивание дефекта легкого. Составление набора инструментов для торакоцентеза, дренирования плевральной пункции Показания: экссудативный и гнойный плеврит, пневмоторакс, гемоторакс.
Необходимый инструментарий
Последовательность действий 1.Придать пациенту полусидячее положение лицом к себе, успокоить Примечание. Необходимо убедиться в эффективности повязки: повязка сухая, не промокает, хорошо держится, подсоса воздуха в плевральную полость нет.
Необходимый инструментарий
Последовательность действий 1.Обработать кожу вокруг раны раствором йодоната два раза салфеткой на пинцете. Инструментарий для наложения сосудистого анастомоза (шва)
Ранения сердца
2. Причины травмы сердца: - Ножевые или огнестрельные ранения (опасные раны локализируются в проекции сердца и по переднебоковой поверхности левой половины грудной клетки); - Повреждение сердечной мышцы и функции сердца в результате тупой травмы в области грудины (ушиб грудной клетки об руль при автодорожный травме). 3. Механизм травмы сердца: - При небольшой ране миокарда кровь под большим давлением поступает в полость перикарда и останавливает сокращения сердца - тампонада сердца; - При большой ране миокарда кровь может выливаться в левую плевральную полость - клиника тяжелого геморрагического шока; - При ушибе сердца - признаки ишемии миокарда. 4. Клинические проявления: а) жалобы: - Боль в области раны; - Резкая слабость, потемнение в глазах; - Одышка; б) состояние гемодинамики: - Тахикардия, пульс слабый, нитевидный, может не определяться на периферических артериях; - Артериальное давление низкое, может не определяться; - Венозное давление высокое; - При тампонаде сердца триада Бека: • снижение артериального давления; • повышение ЦВД; • глухость сердечных тонов; в) осмотр: - Состояние крайне тяжелое; - Сознание может отсутствовать; - Резкая бледность кожных покровов и слизистых оболочек; - Нередко цианоз лица; г) пальпация: - Болезненность в области раны; д) перкуссия: - Расширение границ сердца; е) аускультация: - Тоны сердца глухие, почти не прослушиваются, деятельность сердца аритмичная. 5. Дополнительные методы исследования: А) Лабораторные данные: возможно снижение уровня гемоглобина, гематокрита, содержания эритроцитов. Б) Инструментальные методы исследования: - На ЭКГ резкое снижение вольтажа, признаки ишемии; - При эхокардиографии выявляется жидкость в полости перикарда и диастолическое спадение правого желудочка; - На обзорной рентгенографии грудной клетки - расширение границ сердца. 6. Травмы сердца: А) При проникающем ранении сердца: - Немедленная операция - торакотомия, ушивание раны сердца; - Далее - лечение геморрагического шока по общепринятой методике. Б) При ушибе сердца: - Наблюдение и лечение ишемических нарушений при их возникновении.
Повреждение брюшной полости
В связи с большим разнообразием повреждений живота трудно создать их исчерпывающую классификацию. Чаще используется модифицированная классификация С.И. Банайтиса, А.А. Бочарова (1945), согласно которой все повреждения живота разделяют на: А. Закрытые повреждения; Б. Открытые повреждения - ранения: касательные, сквозные, слепые. По характеру повреждения тканей и органов: И. Непроникающие ранения живота: А) с повреждением тканей брюшной стенки; Б) с забрюшинным повреждением кишечника, почек, мочеточников, П. Проникающие ранения живота: А) собственно проникающие: - Без повреждения органов живота; - С повреждением полых органов; - С повреждением паренхиматозных органов; - С совмещенным повреждением полых и паренхиматозных органов; Б) С торакоабдоминальной травмой; В) С повреждением почек, мочеточников. мочевого пузыря; Г) С повреждением позвоночника и спинного мозга. Обычно преобладают закрытые повреждения живота - 62%. Среди них изолированные - встречаются лишь у 15% больных. Открытые повреждения живота встречаются у 38% пациентов. При осмотре необходимо отметить положение и поведение больного. При травмах живота и повреждении органов брюшной полости больные стараются лежать неподвижно и не меняют положения, болезненно реагируют на незначительные толчки носилок. Многие симптомы закрытых и открытых повреждений живота считаются "классическими" и хорошо известны: боль, напряжение мышц передней брюшной стенки, с-м Щеткина-Блюмберга и др. Однако все они не всегда четко выражены. Основным клиническим признаком повреждения паренхиматозного органа является кровотечение в брюшную полость и характерная для нее симптоматика на фоне незначительно выраженных местных симптомов. Следует помнить, что при повреждении нескольких органов брюшной полости, а также при шоке - у 80% больных клиническая картина нивелируется, увеличивается вероятность диагностических ошибок. Особенно сложная диагностика при сочетанных повреждениях органов брюшной полости. Так закрытая черепно-мозговая травма, при которой больной часто находится без сознания, переломы позвоночника (грудного, верхнее-поясничного), ребер, костей таза могут симулировать острый живот через рефлекторные реакции брюшины на травму, забрюшинных гематом и т.д. Уменьшение количества эритроцитов, снижение гемоглобина и гематокрита, объема циркулирующей крови (ОЦК), возникающие сразу или через некоторое время (8 -12 часов и более) с момента травмы, являются важными диагностическими признаками. При кровотечении в брюшную полость, а также повреждении полых органов желудочно-кишечного тракта отмечается выраженный лейкоцитоз (от 15 до 38) х 10 / л. Большую ценность приобретает динамическое исследование крови с интервалом между исследованиями 30 - 60 мин. и более. Прогрессирующее уменьшение гемоглобина и эритроцитов, растущий лейкоцитоз помогают в уточнении диагноза при наличии соответствующих клинических признаков. Необходимо подчеркнуть, что результаты лабораторного исследования могут быть только ориентировочными признаками внутреннего кровотечения, или воспалительного процесса в брюшной полости. Рентгенологическая симптоматика при повреждениях живота многогранна: газ в брюшной полости или забрюшинном пространстве, жидкость (кровь) в брюшной полости или в забрюшинной клетчатке, вздутие желудка, кишечника и их смещения; деформация и смещение органов, а также нарушение положения, формы и функции диафрагмы. Для установления характера повреждений при открытой травме живота производят контрастное рентгенологическое исследование ран - вульнерографию. Необходимый инструментарий
Последовательность действий 1. Усадить пациента, успокоить. Необходимый инструментарий
Последовательность действий 1. Надеть специальную одежду: халат, моющуюся обувь, клеенчатый фартук, маску, перчатки. Примечание. Если необходимо ускорить затвердение гипса, то следует использовать более горячую воду, если замедлить — холодную воду.
Примечание: Неправильно наложенный гипс может привести к сдавлению сосудов, нервов, образованию пролежней. Для контроля кровообращения в конечности на верхней и нижней конечности пальцы гипсовой повязкой закрывать нельзя.
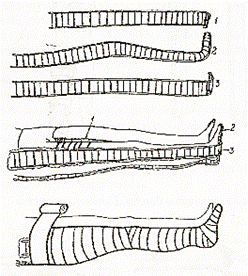
Последовательность действий 1. Надеть специальную одежду: халат, моющуюся обувь, клеенчатый фартук, маску, перчатки. Примечание. При использовании гипсовых бинтов: для верхней конечности — 6-8-слойная лонгета, для нижней — 9-10- слойная лонгета. Последовательность действий 1. Надеть специальную одежду: халат, моющуюся обувь, клеенчатый фартук, маску, перчатки. Примечание. Лонгета должна быть предварительно размерена по здоровой конечности на необходимую длину и ширину Как оценить качество гипса?
Последовательность действий 1. Надеть специальную одежду: халат, моющуюся обувь, клеенчатый фартук, маску, перчатки. Примечание. Гипсовый бинт должен быть длиной 2-3 метра. При такой длине гипсовый бинт достаточно хорошо промокает и удобен в работе
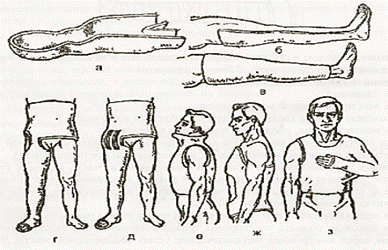
а — кроватка, б — лонгетная, в — тутор, г — окончатая, Д — мостовидная, е, Ж — корсеты, з — торакобрахиальная
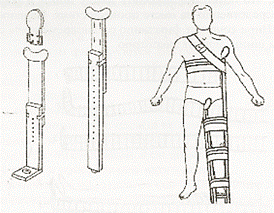
Преамбула Шина состоит из двух деревянных костылей — наружного и внутреннего, планки для крепления стопы (подстопника) и палочки-закрутки, прикрепленной к Шине шнурком. Каждый костыль состоит из двух половин, что позволяет изменять длину шины в зависимости от роста пациента. Шину накладывают непосредственно на месте происшествия. Переноска пациента без шины категорически запрещается. Шина сочетает фиксацию с одновременным созданием вытяжения конечности. Перед наложением шины делают анестезию. Показания: перелом в области бедра, повреждение в тазобедренном и коленном суставах. Необходимый инструментарий
Последовательность действий 1. Успокоить пациента
Заключительная часть манипуляции
10. Закрепить ремни из подмышечной впадины больной конечности на здоровое надплечье и на уровне бедра.
|
||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-05-11; просмотров: 72; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.143.254.198 (0.023 с.) |