Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Методика исследования носа и придаточных пазух носа
1 этап. Подготовка к осмотру 1. Посадите больного, так, чтобы источник света был справа от него. 2. Сядьте напротив исследуемого, поставив свои ноги к столу, а его ноги кнаружи от Ваших. 3. Источник света расположите справа от пациента на уровне ушной раковины в 10 см от нее. 2 этап. Одевание рефлектора и направление отраженного света на обследуемый орган. 1.
Укрепите рефлектор на лбу при помощи лобной повязки. Отверстие рефлектора поместите против своего левого глаза.
2. Рефлектор должен быть удален от исследуемого органа на 25 – 30 см (фокусное расстояние). 3. С помощью рефлектора направьте пучок отраженного света на нос исследуемого. Затем закройте правый глаз, а левым смотрите через отверстие рефлектора и поворачивайте его так, чтобы «зайчик» был виден на носу. Откройте правый глаз и продолжайте осмотр двумя глазами. Периодически контролируйте, находится ли ось зрения левого глаза в центре светового пучка и выдержано ли фокусное расстояние. 3 этап. Наружный осмотр и пальпация 1. Осмотрите наружный нос, места проекции придаточных пазух носа на лице. 2. Пропальпируйте наружный нос: указательные пальцы обеих рук расположите вдоль спинки носа и легкими массирующими движениями ощупайте область корня, скаты, спинку и кончик носа. 3. Пропальпируйте переднюю и нижнюю стенки лобных пазух: большие пальцы обеих рук расположите на лбу над бровями и мягко надавите, затем переместите большие пальцы в область верхней стенки глазницы к внутреннему ее углу и также надавите. Пропальпируйте точки выхода первых ветвей тройничного нерва. В норме пальпация стенок лобных пазух безболезненна. 4. Пропальпируйте передние стенки верхнечелюстных пазух: большие пальцы обеих рук расположите в собачьей ямке на передней поверхности верхнечелюстной кости и несильно надавите. Пропальпируйте точки выходов вторых ветвей тройничного нерва. В норме пальпация передней стенки верхнечелюстной пазухи безболезненна. 5. Пропальпируйте подчелюстные регионарные лимфатические узлы и глубокие шейные. Подчелюстные лимфатические узлы пальпируются при несколько наклоненной вперед голове исследуемого легкими массирующими движениями концами фаланг пальцев в подчелюстной области в направлении от середины к краю нижней челюсти.
Глубокие шейные лимфатические узлы пальпируются сначала с одной стороны, потом с другой. Голова больного несколько наклонена вперед. При пальпации лимфатических узлов справа правая рука врача лежит на темени исследуемого, а левой рукой производятся массирующие движения концами фаланг пальцев впереди переднего края грудино-ключично-сосцевидной мышцы. При пальпации лимфатических узлов слева, левая рука на темени, а правой производится пальпация. Нормальные лимфатические узлы не пальпируются (не прощупываются). 4 этап. Исследование дыхательной и обонятельной функции носа 1.
Определение дыхательной функции носа. Для этого правое крыло носа прижмите к носовой перегородке указательным пальцем левой руки, а правой рукой поднесите небольшой кусочек ваты к левому преддверию и попросите больного сделать короткий обычный вдох и выдох. По отклонению ватки определяется степень затруднения прохождения воздуха. Для определения дыхания через правую половину носа прижмите левое крыло носа к носовой перегородке указательным пальцем правой руки, а левой рукой поднесите комочек ваты к правому преддверию и также попросите больного сделать коротких вдох и выдох. По отклонению ватки вы должны решить вопрос о дыхательной функции носа. Дыхание носом может быть нормальным, затрудненным и отсутствовать.
2. Определение обонятельной функции носа производится поочередно каждой половины носа пахучими веществами из ольфактометрического набора и с помощью прибора – ольфактометра. Для определения обонятельной функции носа справа прижмите указательным пальцем правой руки левой крыло носа к носовой перегородке, а левой рукой возьмите флакон пахучего вещества и поднесите к правому преддверию носа, попросите больного сделать вдох правой половины носа и определить запах данного вещества. Определение обоняния через левую половину носа производится аналогично, только правое крыло носа прижимается указательным пальцем левой руки, а правой рукой подносится ольфактивное вещество к левой половине носа. Обоняние может быть нормальным, (нормосмия), пониженным (гипосмия), отсутствовать (аносмия), извращенным (кокасмия).
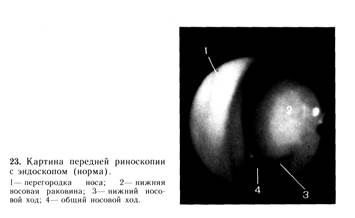
5 этап. Передняя риноскопия Риноскопия может быть передней, средней, задней 1. Осмотрите преддверие носа. Большим пальцем правой руки приподнимите кончик носа и осмотрите преддверие носа. В норме преддверие носа свободное, имеются волосы. 2. Передняя риноскопия производится поочередно – одной и другой половины носа. На раскрытую ладонь левой руки положите носорасширитель (носовое зеркало Килпана) таким образом, чтобы, его клюв был обращен книзу, большой палец помещается сверху на винт носорасширителя, указательный и средний пальца – снаружи на браншу, четвертый и пятый пальцы должны находится между браншами носорасширителя.
3. Локоть левой руки опустите, кисть руки с носорасширителем должна быть подвижной; ладонь правой руки положите на теменную область больного, чтобы придавать голове нужное положение. 4. Клюв носорасширителя в сомкнутом виде вводится на 0,5 см в преддверие правой половины носа больного. Правая половина клюва носорасширителя должна находится в нижневнутреннем углу преддверия носа, левая – в верхнем – наружном углу преддверия (у крыла носа). 5. Указательным и средним пальцами левой руки нажмите на браншу носорасширителя и раскройте правое преддверие носа так, чтобы кончики клюва носорасширителя не касались слизистой оболочки носа. 6. Осмотрите правую половину носа, при прямом положении головы: цвет слизистой оболочки розовый, поверхность гладкая. Носовая перегородка по средней линии. Носовые раковины не увеличены, общий ход свободный. 7. Осмотрите правую половину носа при несколько наклоненной голове больного книзу. При этом хорошо видны передние отделы нижнего носового хода, дно носа. В норме нижний носовой ход свободен. 8. Осмотрите правую половину носа при несколько откинутой голове больного кзади и вправо. При этом виден средний носовой ход: он свободен, слизистая оболочка среднего носовой раковины розовая, гладкая. 9. Четвертым и пятым пальцами отодвиньте правую браншу, так, чтобы бранши носорасширителя сомкнулись, но не полностью и выведите носорасширитель из носа. Осмотр левой половины носа производится аналогично: левая рука держит носорасширитель, а правая рука лежит на темени. При этом правая половина клюва носорасширителя находится в верхневнутреннем углу левой ноздри, а левая – в нижненаружном. 6 этап. Задняя риноскопия При задней риноскопии осматривают задние отделы носа. 1. Укрепите носоглоточное зеркало в ручке, подогрейте над пламенем спиртовки зеркало в течении 2 – 3 секунд до температуры 40 – 45°, протрите салфеткой. Степень нагрева зеркала контролируется прикладыванием его к тылу кисти. 2. Возьмите в левую руку шпатель и оттесните книзу 2/3 языка. Шпатель берется таким образом, чтобы большой палец находился на его нижней поверхности, а второй, третий и четвертый – на его верхней поверхности. Шпатель вводится со стороны правого угла рта, язык отдавливается не плашмя, а концом. 3. Носоглоточное зеркало возьмите в правую руку как ручку для письма и введите в рот, не касаясь корня языка и задней стенки глотки. Зеркальная поверхность должны быть обращена кверху.
4.
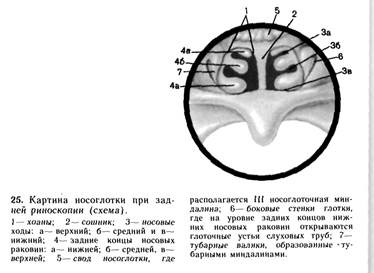
Зеркало заведите на небную занавеску, свет от рефлектора должен быть точно направлен на зеркало. При легких поворотах зеркала последовательно осмотрите задние отделы носа. Больной при этом должен дышать носом. 5. В зеркало вы должны увидеть задние концы носовых раковин, носовые ходы, задние отделы носовой перегородки. Задние концы носовых раковин в норме не выходят из хоан, сошник находится по средней линии. В зеркале вы также увидите верхние отделы глотки – свод носоглотки, хоаны, боковые стенки глотки, на боковых стенках глотки на уровне задних концов нижних носовых раковин видны отверстия слуховых труб. В норме хоаны свободны, слизистая оболочка верхних отделов глотки розовая, гладкая. В своде носоглотки находиться 3-я глоточная (носоглоточная) миндалина, в норме она располагается на задневерхней стенке
носоглотке и не доходит до верхнего края сошника хоан.
Методика исследования гортани и шеи 1. Посадите исследуемого так, чтобы источник света был справа от него. 2. Сядьте напротив исследуемого, отставив свои ноги к столу, а его ноги кнаружи от Ваших. 3. Источник света расположите справа от пациента на уровне ушной раковины и на расстоянии 10 см от нее. 2 этап. Наружный осмотр и пальпация 1. Осмотрите шею, конфигурацию гортани. 2. Пропальпируйте гортань, ее хрящи: перстневидный, щитовидный, определите симптом крепитации хрящей гортани. Для этого голова пациента несколько наклоняется книзу, большим и указательным пальцем захватывается щитовидный хрящ, гортань поддавливается кзади и смещается поочередно влево и вправо. В норме пациент и врач ощущают похрустывание. Данный симптом объясняется скольжением задних отделов пластинок щитовидного хряща по шейному отделу позвоночника. Исчезает симптом крепитации хрящей гортани при раке гортани, иногда при отеке гортани. В норме гортань безболезненна, пассивно подвижна латерально. 3. Пропальпируйте регионарные лимфатические узлы шеи: подчелюстные, глубокие шейные, задние шейные, преларингиальные, претрахеальные, паратрахеальные, в над- и подключичных ямках. Подчелюстные лимфатические узлы пальпируются при несколько наклоненной вперед голове исследуемого концами фаланг пальцев легкими скользящими движениями. Пальпация производится в подчелюстной области в направлении от средины к краю нижней челюсти.
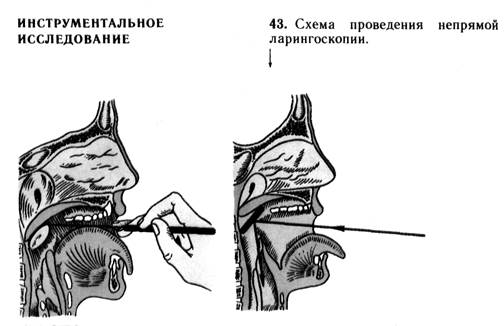
Глубокие шейные лимфатические узлы пальпируются сначала с одной стороны, потом с другой. Голова больного несколько наклонена вперед. При пальпации лимфатических узлов справа – правая рука врача лежит на темени исследуемого, а левой рукой производится пальпация, под передним краем грудино-ключично-сосцевидной мышцы. При пальпации лимфатических узлов слева – левая рука лежит на темени, а правой производится пальпация. Задние шейные лимфатические узлы пальпируются двумя руками сразу с двух сторон под задним краем грудино-ключично-сосцевидной мышцы концами фаланг пальцев сверху вниз и спереди назад. Преларингеальные лимфатические узлы пальпируются концами фаланг пальцев движениями сверху вниз и горизонтально в области боковых отделов гортани. Претрахеальные лимфатические узлы пальпируются кпереди и сбоку от трахеи в надгрудинной ямке легкими движениями фаланг пальцев сверху вниз. Лимфатические узлы в над – и подключичной ямках пальпируются сначала с одной стороны, потом с другой. При пальпации лимфатических узлов справа правая рука врача лежит на темени больного, а левой рукой производятся пальпации в над – и подключичных ямках, при пальпации лимфатических узлов слева, левая рука врача на темени больного, а правой производится пальпация. В норме лимфатические узлы не пальпируются (не прощупываются). 3 этап. Одевание рефлектора и направление отраженного света на обследуемый орган 1. Укрепите на лбу при помощи повязки рефлектор. Отверстие рефлектора поместите против своего левого глаза. 2. Рефлектор должен быть удален от исследуемого органа на расстоянии 25 – 30 см (фокусное расстояние), от глаза на 1,5 – 2 см. 3. С помощью рефлектора направьте пучок отраженного света на губы пациента. Затем закрываете правый глаз, а левым смотрите через отверстие рефлектора и наводите «зайчик» так, чтобы вы могли его видеть на лице пациента. Затем откройте правый глаз. Осматривайте тот или иной ЛОР – орган двумя глазами. Периодически нужно проверять находится ли зрительная ось левого глаза в центре светового пучка рефлектора (при закрывании правого глаза виден «зайчик») и проверять правильно ли выдержано фокусное расстояние (по яркости «зайчика»). 4 этап. Непрямая ларингоскопия 1. Возьмите гортанное зеркало, укрепите его в ручке, подогрейте над пламенем спиртовки в течение 2-3 сек. до 40 – 45°, протрите салфеткой. Степень нагрева зеркала определяется прикладыванием зеркала к тыльной поверхности кисти. 2. Попросите больного открыть рот, высунуть язык и дышать ртом. 3. Оберните кончик языка сверху марлевой салфеткой возьмите его пальцами левой руки так, чтобы большой палец располагался на верхней поверхности языка, средний палец на нижней поверхности языка, а указательный палец на верхней губе. Слегка потяните язык на себя и книзу. 4. Гортанное зеркало возьмите за конец ручки в правую руку (как ручку для письма), введите в полость рта плоскостью параллельно плоскости языка, не касаясь корня языка и задней стенки глотки до мягкого неба. Зеркальная поверхность должна быть обращена книзу. Дойдя до мягкого неба, приподнимите тыльной стороной зеркала язычок и поставьте плоскость зеркала под углом в 45° к срединной оси глотки, при надобности можно слегка приподнять мягкое небо кверху и кзади и «зайчик» от рефлектора точно направьте на зеркало. В это время попросите больного издать протяжным голосом «и», затем попросите сделать глубокий вдох. Таким образом, Вы увидите гортань в двух фазах физиологической деятельности: вдохе и фонации.
5. Коррекцию расположения зеркала нужно производить до тех пор пока в нем отразится картина гортани, однако это делается с большой осторожностью очень тонкими мелкими движениями.
6. Удалите зеркало из гортани, отделите от ручки и опустите в дезраствор. 5 этап. Картина при непрямой ларингоскопии 1.
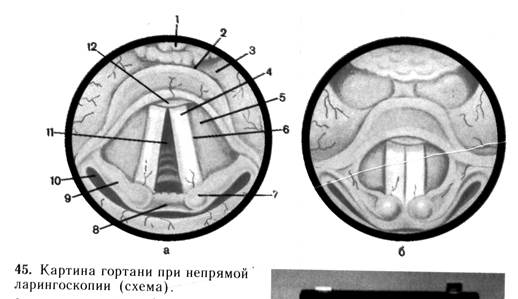
В гортанном зеркале вы видите изображение, которое отличается от истинного тем, что передние отделы гортани в зеркале вы видите внизу и они кажутся сзади, а задние - сверху и они представляются расположенными спереди. Правая и левая сторона в зеркале соответствует действительности.
2. В гортанном зеркале прежде всего вы видите корень языка с расположенной на нем миндалиной, затем надгортанник в виде развернутого лепестка. Слизистая оболочка надгортанника обычно бледно-розового или желтоватого цвета. Между надгортанником и корнем языка видны два небольших углубления – валлекулы, ограниченные срединной и язычно-надгортанным складками. 3. Во время фонации и глубоком вдохе Вы хорошо должны видеть голосовые складки (истинные голосовые связки), в норме они перламутро-белого цвета. Края складок у места их отхождения от щитовидного хряща образуют переднюю комиссуру. 4. Над голосовыми складками видны вестибулярные складки (ложные голосовые складки) розового цвета, а между голосовыми и вестибулярными складками с каждой стороны имеются углубления – гортанные желудочки (Морганиевы желудочки). 5. Спереди в зеркале вы увидите задние отделы гортани: розового цвета с гладкой поверхностью слизистую оболочку черпаловидных хрящей, которые представлены двумя бугорками, к голосовым отросткам этих хрящей прикрепляются задние концы голосовых складок, между телами хрящей располагается межчерпаловидное пространство. 6. От черпаловидных хрящей кверху к лепестку надгортанника идут черпало-надгортанные складки, они розового цвета с гладкой поверхностью. Латеральнее черпало-надгортанных складок расположены грушевидные синусы, слизистая оболочка которых розовая, гладкая. 7. При глубоком вдохе и фонации вы определите подвижность обеих половин гортани. 8. При вдохе между голосовыми складками образуется пространство, которое называется голосовой щелью, через нее часто удается увидеть верхние кольца трахеи и бледно-розовую слизистую оболочку, покрывавшую ее кольца. 9. Осматривая гортань, следует произвести общий обзор и состояние отдельных ее частей.
|
||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-02-07; просмотров: 184; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.141.41.187 (0.029 с.) |