
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Тема №1: осуществление сестринского ухода за новорожденным при нарушении здоровьяСтр 1 из 24Следующая ⇒ Методические указания для самостоятельной подготовки обучающихся К практическим занятиям Специальность 34.02.01. Сестринское дело ПМ.02. Участие в лечебно-диагностическом и реабилитационном процессах МДК 02.01. Сестринский уход при различных заболеваниях и состояниях (педиатрический профиль) Г.
Задача-эталон. В отделении патологии новорожденных находится ребенок в возрасте 5 дней с диагнозом: гемолитическая болезнь новорожденного, желтушная форма. Состояние ребенка средней степени тяжести, кожные покровы, склеры желтушные, увеличение размеров печени и селезенки до 3 см из-под края реберной дуги. Уровень билирубина –180 ммоль/л Задание: 1.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 2.Объясните необходимость каждого сестринского вмешательства. 3.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Эталон ответа. 1.Приоритетная проблема – желтуха. Цель: предупредить развития осложнений, обеспечить максимальный комфорт больному ребёнку.
3.План беседы с родителями – информировать родителей о причинах заболевания, возможных осложнениях, родители будут понимать целесообразность выполнения всех мероприятий ухода. Задачи для самостоятельного решения Задача № 1. Новорожденный мальчик родился от первой беременности, которая протекала без патологии. Роды срочные, масса при рождении 4000 длина 52 см. оценка состояния по шкале Ангар равна 4-6 баллов. Задание: 1. Выявите приоритетные и потенциальные проблемы. 2.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 3. Объясните необходимость каждого сестринского вмешательства. 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Задача №2. У новорожденной девочки на вторые сутки наблюдались клонико-тонические судороги. Ребенок родился в состоянии тяжелой асфиксии, с оценкой по шкале Апгар 3-5 баллов, при осмотре – крик «мозговой», отмечается нистагм, симптом «заходящего солнца». Медицинский диагноз: внутричерепная родовая травма. Задание: 1. Выявите приоритетные и потенциальные проблемы. 2.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 3. Объясните необходимость каждого сестринского вмешательства. 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Задача№3. Вы участковая медицинская сестра деткой поликлиники, пришли на патронаж к новорожденной девочке 10 дней, которая наблюдается по поводу: опрелости II степени. При осмотре выявили: состояние девочки активное, на грудном вскармливании, кормится по требованию, лактация достаточная. Кожные покровы чистые за исключением изменений в области ягодиц и паховых складок, где имеется покраснение и небольшие эрозии. Мама встревожена и просит дать советы по уходу за кожей. Задание: 1. Выявите приоритетные и потенциальные проблемы. 2.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 3. Объясните необходимость каждого сестринского вмешательства. 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Задача № 4. Медицинская сестра осуществляет патронаж к новорожденному в возрасте 14 дней. Со слов мамы последние 3 дня состояние ребенка ухудшилось, вялый, плохо сосет, температура тела 37,5. При осмотре – пупочная ранка с гнойным отделяемым, околопупочная область отечная, гиперемированная, пальпируются пупочные сосуды. Медицинский диагноз: омфалит. Задание: 1. Выявите приоритетные и потенциальные проблемы. 2.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 3. Объясните необходимость каждого сестринского вмешательства. 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Задача №5. Вы отделение патологии новорожденных на пост поступает ребенок с медицинский диагнозом: сепсис новорожденных. При осмотре состояние тяжелое, ребенок вялый, температура 39̊, кожные покровы бледно серого цвета с мраморным рисунком, небольшой акроцианоз. Ребенок часто срыгивает, живот вздут (метеоризм). Задание: 1. Выявите приоритетные и потенциальные проблемы. 2.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 3. Объясните необходимость каждого сестринского вмешательства. 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Задача-эталон. Новорожденный мальчик, родился 2 дня назад. Роды первые, на сроке 29 недель беременности, оценка по шкале Апгар3-5 баллов. Масса при рождении 1200 г. Кожные покровы темно – красного цвета, обильно покрыты пушком. Телосложение непропорциональное. Мозговой череп преобладает над лицевым. Швы черепа и родничка открыты. Подкожный слой не выражен. Мышечная гипотония. Физиологические рефлексы и двигательная активность снижены. Сосательный рефлекс отсутствует, тепло не удерживает. Медицинский диагноз: недоношенность 3 степени. Задание: 1.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 2.Объясните необходимость каждого сестринского вмешательства. 3.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Эталон ответа. 1.Приоритетные проблемы – отсутствие сосательного рефлекса, нарушение терморегуляции, дыхания. Цель: предупредить развития осложнений, обеспечить максимальный комфорт недоношенному ребёнку.
3.План беседы с родителями – информировать родителей о недоношенности, возможных осложнениях, родители будут понимать целесообразность выполнения всех мероприятий ухода. Задачи для самостоятельного решения Задача № 1. Ребенок родился в срок 33 – 34 недели с весом 1900 г, длиной 43 см. Имеются морфологические и функциональные признаки недоношенности Задание: 1. Выявите приоритетные и потенциальные проблемы. 2.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 3. Объясните необходимость каждого сестринского вмешательства. 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Задача №2. Ребенок родился в срок 35 – 36 недели с весом 2150 г, длиной 44 см. Имеются морфологические и функциональные признаки недоношенности Задание: 1. Выявите приоритетные и потенциальные проблемы. 2.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 3. Объясните необходимость каждого сестринского вмешательства. 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Задача-эталон. Вы участковая медицинская сестра детской поликлиники, пришли на патронаж к ребёнку 5 месяцев, который наблюдается по поводу атопического дерматита. Задание: 1.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 2.Объясните необходимость каждого сестринского вмешательства. 3.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Эталон ответа. Цель: не допустить развития осложнений обострения процесса, научить родителей правильному уходу.
3.План беседы с родителями – информировать родителей о причинах заболевания, возможных осложнениях, родители будут понимать целесообразность выполнения всех мероприятий ухода. Задачи для самостоятельного решения Задача№1. Ребенку 8 мес., вес 11 кг. Вес при рождении 3500 гр. С 2 мес. Находится на искусственном вскармливании. На приеме: с 7 мес в питание введено коровье молоко и манная каша. При осмотре: состояние удовлетворительное, гиперемия и шелушение щек, гнейс на волосистой части головы, бровях, опрелости в паховых складках, на ягодицах. Зев – рыхлые миндалины увеличены, пальпируются подчелюстные лимфоузлы. Страдает запорами. Задание: 1. Выявите приоритетные и потенциальные проблемы. 2.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 3. Объясните необходимость каждого сестринского вмешательства. 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Задача№2. Ребенку 5 мес. Со слов мамы у малыша появились изменения на коже щек (последние 10 дней). Мама отмечает появление этих изменений после введения прикорма (каши), ребенок беспокойный, плохо спит. При осмотре состояние не нарушено. В области кожи щек: гиперемия, отечность, легкое шелушение. Задание: 1. Выявите приоритетные и потенциальные проблемы. 2.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 3. Объясните необходимость каждого сестринского вмешательства. 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Лечение 1.Отмена препаратов, содержащих витамин D. 2.Ограничение употребления продуктов, богатых витаминов D (рыбий жир, яйца, творог, молоко и др.). 3.Витаминотерапия: витамин А, Е. Введение жидкости внутривенно: для ликвидации обезвоживания после поносов. 4.Гормональные препараты (стероиды): уменьшают токсическое воздействие витамина D на ткани, стимулируют выведение кальция из крови. Спазмофилия (тетания) - это заболевание, развивающиеся на фоне рахита у детей с 6 месяцев до 2 лет, проявляются спастическими состояниями и судорогами, чаще наблюдается весной. Причины: недоношенные дети чаще болеют спазмофилией, сезонность - заболевание чаще возникает в начале весны, заболевают дети, имеющие признаки рахита. Большие дозы УФО солнечного света вызывают гиперпродукцию витамина D в коже. Большие дозы витамина D способствуют откладыванию Са, что приводит к гипокальцемии (снижение Са в крови) и повышению нервно-мышечной возбудимости и возникновению судорог. Основные биохимические сдвиги – гипокальциемия, относительная гиперфосфатемия. Клиника спазмофилии Скрытая форма - дети практически здоровы, но у всех есть симптомы рахита в стадии реконвалисценции, диагностируют с помощью ряда симптомов. 1 сим-м Хвостека - при поколачивании щеки происходит сокращение мышц лица. 2 сим-м Труссо - при сдавливание плеча на плече нервно-сосудистого пучка кисть судорожно сокращается, принимая форму руки «акушера» 3сим-м Люста - при поколачивании подколенной чашечки происходит сгибание стопы в виде «конской стопы». Ларингоспазм - это острое сужение голосовой щели, возникающие у детей с рахитом. Протекает частичным или полным закрытием голосовой щели, в виде «петушиного хрипа», при этом полное прекращение дыхания, потеря сознания. Приступ продолжается от нескольких секунд до нескольких минут, может повторяться несколько раз в день, приступ заканчивается глубоким звучным вдохом, дыхание восстанавливается, в тяжелых случаях летальный исход. Карпопедальный спазм - это тоническое сокращение мышц кистей, стоп, лица Эклампсия - проявляется клонико-тоническими судорогами, протекает с потерей сознания, продолжительность от нескольких секунд до 20 минут, может быть остановка сердца. Неотложная помощь на месте - препарат 0,5 % седуксен, реланиум 0,1-0,2 мл на год жизни. В/м 10% глюконат Са 1,0 мл на год жизни в/в, в/м 2-3 раза в сутки и госпитализация детей в реанимационное отделение или детское отделение. Задача-эталон. Вы участковая медицинская сестра детской поликлиники, пришли на патронаж к ребёнку 3 месяцев, который наблюдается по повод рахита. Задание: 1.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 2.Объясните необходимость каждого сестринского вмешательства. 3.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Эталон ответа. Цель: не допустить развития осложнений обострения процесса, научить родителей правильному уходу.
3.План беседы с родителями – информировать родителей о причинах заболевания, возможных осложнениях, родители будут понимать целесообразность выполнения всех мероприятий ухода. Задачи для самостоятельного решения Задача№1. На профилактическоском приёме ребёнок 3-х месяцев. Со слов мамы ребёнок последние 7 дней стал беспокойным, пугливым, вздрагивает при ярком свете, звуке, вертит головой, отмечается облысение, выражено потоотделение с характерным кислым запахом. Ребёнок на искусственном вскармливании, на свежем воздухе бывают мало. Медицинский диагноз: Рахит, начальный период. Задание: 1. Выявите приоритетные и потенциальные проблемы. 2.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 3. Объясните необходимость каждого сестринского вмешательства. 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Задача№2. Вы участковая мед.сестра детской поликлиники, на прием пришла мама с ребенком 3-х месяцев. Со слов мамы у ребенка резко снижен аппетит, частые срыгивания, беспокойный сон, стул скудный через день. При осмотре ребенок вялый, адинамичный, отстает в психомоторном развитии, кожные покровы бледные, сухие, кожа легко собирается в складки, резко снижена эластичность и тургор, выраженная мышечная гипотония. Подкожно-жировая клетчатка уменьшена на животе и конечностям, ребенок на естественном вскармливании, но молока на кормление недостаточно. Родился с массой 3000, в настоящее время верит 4200 (дефицит массы 20%). Медицинский диагноз: гипотрофия II степени. Задание: 1. Выявите приоритетные и потенциальные проблемы. 2.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 3. Объясните необходимость каждого сестринского вмешательства. 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Анемии у детей. Анемия – это патологическое состояние организма, при котором уменьшается число эритроцитов в единице объема крови. Диагностика анемий. Диагноз ставится на основании клинической картины, анамнеза и результатов лабораторных исследований. Лечение и уход анемий должно начинаться с устранения причины, вызвавшей анемию, организации правильного режима и питания. Основной патогенетической терапией является назначение препаратов железа. При легкой и средне-тяжелой анемиях применяют внутрь соли двухвалентного железа, которые всасываются гораздо активнее солей трехвалентного железа. При этом используют мальтофер, актиферрин,сироп алоэ с железом. При тяжелых анемиях или плохой переносимости энтеральных препаратов железо назначают парентеральное (феррум-лек, ферковен, ферамид). Одновременно проводят витаминотерапию (аскорбиновая кислота, витамины группы В, фолиевая кислота. При гипо- и апластических, геморрагических и врожденных гемолитических анемиях проводится заместительная терапия препаратами крови (эритроцитарная масса, тромбоцитарная масса, плазма); гормональная терапия. Геморрагические диатезы В группу геморрагических диатезов объединяют заболевания, для которых характерна повышенная склонность к кровоизлияниям и кровотечениям. Гемофилия. Гемофилия у детей является классическим наследственным заболеванием, которое характеризуется кровотечениями, которые периодично повторяются и трудно останавливаются. Кровотечение возникает из-за недостатка некоторых факторов свертывающей системы. Существует три вида гемофилии: гемофилия А - недостаток глобулина (антигемофильного) восьмого фактора, гемофилия В, связана с недостатком девятого фактора, гемофилию С, связана с недостаточным предшественника одиннадцатого фактора. Причины: гемофилия является наследственным заболеванием, и передаваться может только от матери-носителя. От матери могут рождаться больные девочки-носительницы и больные мальчики. Клиника. На самых ранних стадиях заболевание может проявляться в кровотечении из пуповины у новорожденного, кефалогематоме, кровоизлиянии в кожу. Заболевание дает о себе знать после года, в период, когда ребенок становиться более активным, учиться ходить. В связи с этим риск травматизаций возрастает. Кровоизлияния обширны, случаются гематомы, они рассасываются очень медленно, гематомы могут быть массивными, что могут сдавливать крупные артерии или периферические нервные окончания, что может вызвать гангрену или паралич. Весь этот процесс сопровождается сильной болью. Гемофилия характеризуется продолжительными кровоизлияниями из носа, полости рта, десен, иногда даже из почек и желудочно-кишечного тракта. Любые медицинские процедуры так же могут спровоцировать тяжелое кровотечение, особенно это касается внутримышечных инъекций. Еще одним признаком гемофилии является кровоизлияние в суставы (гемартрозы). Процесс сопровождается повышением температуры тела, интенсивными болезненными ощущениями. В основном происходит поражение крупных суставов: коленных, тазобедренных, локтевых, голеностопных. После повторных кровоизлияний появляются фибринозные сгустки. Они откладываются на хряще и на капсуле сустава. После этого они обрастают соединительной тканью, в результате чего образуется анкилоз, сустав теряет свои функции. Диагностируют гемофилию на фоне клинической картины, лабораторных исследованиях, семейном анамнезе. Среди лабораторных исследований значение имеют: замедленное время свертывания крови (капиллярной и венозной); уменьшенное количество антигемофильных факторов, хотя бы одного из них; нарушенное тромбопластинообразование. Лечение и уход. Госпитализация в гематологическое отделение. Охранительный режим - постельный режим в течение 2-3 недель, ограничение физических нагрузок, в/м и п/к инъекции детям запрещены. Для детей создан банк антигемофилийных препаратов: антигемофилийная плазма, антигемофилийный глобулин. С гемостатической целью показаны ингибиторы фибринолиза: аминокапроновая кислота. Местное использование фибриновой пленки и гемостатической губки. При кровоизлиянии в сустав – иммобилизация конечности в физическом положении на 3-5 дней. При гемартрозах – физиолечение, электрофорез с гидрокортизоном, ЛФК, массаж. Вопросы для самоконтроля: 1.Определение, причины, клинические проявления анемий. 2.Перечислите принципы лечения, особенности сестринского ухода при анемии. 3.Причины, клинические проявления геморрагического васкулита. 4.Принципы лечения, особенности сестринского ухода при геморрагическом васкулите. 5.Причины, клинические проявления тромбоцитопенической пурпуры. 6.Принципы лечения, особенности сестринского ухода при тромбоцитопенической пурпуре. 7.Причины, клинические проявления гемофилии. 8.Принципы лечения, особенности сестринского ухода при гемофилии. Инструкция по выполнению практической работы: 1.Внимательно прочитайте ситуационную задачу. 2.Выполните задания к ней. Задача-эталон. Вы участковая медицинская сестра детской поликлиники, пришли на патронаж к ребенку 8 месяцев с целью проверки состояния. Ребенок наблюдается по поводу железодефицитной анемии, средней тяжести. Задание: 1.Составьте план сестринского ухода за пациентом по приоритетным проблемам. 2.Объясните необходимость каждого сестринского вмешательства. 3.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Эталон ответа. Цель: не допустить развития осложнений, ухудшения состояния.
3.План беседы с родителями – информировать родителей о причинах заболевания, возможных осложнениях, родители будут понимать целесообразность выполнения всех мероприятий ухода. Задачи для самостоятельного решения Задача №1. На профилактический осмотр пришла мама с ребёнком 4 месяцев. Ребёнок на искусственном вскармливании. При осмотре: кожные покровы бледные, ребёнок вялый, капризный, аппетит снижен. В анализе крови: количество эритроцитов 3*10-12/л,гемоглобин-90г/л. 1. О каком заболевании вы можете подумать и почему? 2. Выявить проблемы пациента (настоящие и потенциальные). 3.Составить план сестринского ухода за пациентом по приоритетным проблемам 4.Составьте план беседы с родителями ребенка о сущности заболевания в доступной форме. Задача №2. В гематологическое отделение поступает девочка 7 лет с диагнозом: «тромбоцитопеническая пурпура». При осмотре: состояние удовлетворительное, на передней поверхности туловища и конечностях – множественные, геморрагии полиморфного характера, различной окраски. Задание: 1. Выявить проблемы пациента (настоящие и потенциальные). 2. Определить цели ухода. 3. Составить план сестринского ухода за пациентом по приоритетным проблемам. Этиология. Этиологическим фактором заболевания бронхитов в 90% случаев являются вирусы ОРВИ: гриппа, парагриппа, аденовирус, РС-вирус. Возбудителем пневмонии в большинстве случаев оказывается микробная флора: пневмококк, стафилококк, клибсиелла, микоплазма, грибок рода кандида, в связи с чем пневмония рассматривается как микробно-воспалительный процесс в легких. Бронхиты у детей. Острый бронхит – воспаление бронхов, редко бывает у детей как самостоятельная болезнь, поэтому, как правило, сопровождается другими признаками респираторной вирусной инфекции. Основным симптомом острого бронхита является кашель, вначале сухой, затем более мягкий, влажный. Перкуторный звук над легким не изменен. Аускультативно на всем протяжении легких прослушиваются непостоянные сухие и разнокалиберные влажные хрипы. Количество хрипов и их локализация меняются в течение дня, особенно после кашля. Симптомы интоксикации выражены умеренно. Острый бронхит обычно является двусторонним процессом и заканчивается выздоровлением через 2-3 недели. Обструктивный бронхит – встречается чаще у детей раннего возраста. У детей, особенно раннего возраста, сужение дыхательных путей при бронхите обусловлено отеком слизистой оболочки и выделением секрета в просвет бронхов. Преобладают симптомы дыхательной недостаточности: цианоз, одышка, участие вспомогательной мускулатуры в акте дыхания, свистящее дыхание (удлиненный «свистящий выдох»). При аускультации выслушиваются разнокалиберные сухие и влажные хрипы с обеих сторон, которые слышны на расстоянии. Диагностика. Рентгенологически для бронхитов характерна повышенная прозрачность в легких, усиление сосудистого рисунка, расширение корня легкого. В общем анализе крови: лейкоцитоз с нейтрофильным сдвигом, повышение СОЭ. Лечение и уход. Лечение бронхита, как правило, требует ликвидации следующих симптомов: влажного кашля, гипертермии, одышки и цианоза. При наличии влажного кашля назначаются препараты, обладающие разжижающим и отхаркивающим действием: амброксол, лазолван, амбробене, АЦЦ, фдюдитек, бромгексин, эреспал и т.д. При повышении температуры тела до 37,5°С жаропонижающие средства не назначают, а лишь обеспечивают ребенка обильным питьем. При температуре тела до 38С проводят физическое охлаждение (уксусное обертывание, холод на крупные сосуды и к голове, обтирание спиртом). Температура тела 38-38,5°С требует введения жаропонижающих средств перорально или ректально. Оптимальным препаратом является парацетамол (10-15 мг/кг массы). Повышение температуры тела выше 38,5°С является показанием для введения литической смеси в/м или в/в (50% раствор анальгина, 2% раствор димедрола, папаверина). Во время борьбы с гипертермией проводят строгий контроль за диурезом. С целью ликвидации признаков дыхательной недостаточности проводят оксигенотерапию. Назначают увлажненный кислород, кислородную палатку. Головной конец кровати должен быть приподнят на 30-40°. В домашних условиях обеспечивают в комнате свежий воздух, ингаляции с физиологическим раствором, Боржоми. При бронхитах широко используют физиотерапию с учетом периода заболевания: УВЧ, индуктотермию, электрофорез, вибрационный массаж, постуральный дренаж. Пневмонии у детей. Очаговая пневнония. Наиболее частая клиническая форма у детей, воспалительный процесс размером от о,5 до 1 см заболевание развивается с симптомов интоксикации, фебрильная температура,ребенка беспокоит кашель, который быстро становится продуктивным с большим количеством мокроты. У грудных детей снижение аппетита, рвота, срыгивание. Появляются признаки дыхательной недостаточности, цианоз усиливается при плаче, крике, кормлении. Усиливается одышка, дыхание стонущее. У гру
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-01-09; просмотров: 1801; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.145.166.7 (0.004 с.) |
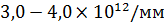 , гемоглобин –
, гемоглобин – 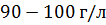 , средне-тяжелую (эритроциты –
, средне-тяжелую (эритроциты – 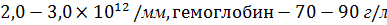 ) и тяжелую форму анемии (эритроциты
) и тяжелую форму анемии (эритроциты 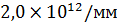 и ниже, гемоглобин
и ниже, гемоглобин 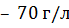 и ниже). Все они встречаются в основном в раннем возрасте.
и ниже). Все они встречаются в основном в раннем возрасте.


