Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Рабочая классификация ревматоидного артрита (1979)Стр 1 из 9Следующая ⇒
РЕВМАТОИДНЫЙ АРТРИТ Учебно-методическое пособие для проведения практических занятий Москва 2013 РЕВМАТОИДНЫЙ АРТРИТ I ОПРЕДЕЛЕНИЕ. ТЕОРЕТИЧЕСКИЕ ВОПРОСЫ ТЕМЫ Ревматоидный артрит (РА) — аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом (синовитом) и системным поражением внутренних органов. МКБ-10: М05 Серопозитивный ревматоидный артрит; М06 Другие ревматоидные артриты; М05.0 Синдром Фелти; М05.1 Ревматоидная болезнь лёгких; М05.2 Ревматоидный васкулит; М05.3 Ревматоидный артрит с вовлечением других органов и систем; М06.0 Серонегативный ревматоидный артрит; М06.1 Болезнь Стилла у взрослых; М06.9 Ревматоидный артрит неуточнённый. Аббревиатуры: анти-ЦЦП — АТ к циклическому цитруллинированному пептиду; АЛТ — аланинаминотрансфераза; ACT - аспартатаминотрансфераза. Эпидемиология. Распространённость РА среди взрослого населения составляет 0,5—2% (у женщин 65 лет около 5%). Соотношение женщин к мужчинам — 2—3:1. Поражаются все возрастные группы, включая детей и лиц пожилого возраста. Пик начала заболевания 30—55 лет. Профилактика. Этиология РА неизвестна, поэтому первичная профилактика не проводится. Скрининг не проводится. Предварительные результаты свидетельствуют о выявлении иммунологических нарушений (увеличение титров РФ, анти-ЦЦП и СРБ) за несколько месяцев или лет до появления клинических симптомов РА. РАБОЧАЯ КЛАССИФИКАЦИЯ РЕВМАТОИДНОГО АРТРИТА (1979) · Клинико-анатомические формы: ревматоидный моно-, олиго- и полиартрит, РА с системными появлениями, отдельные синдромы. · Серопозитивный и серонегативный по РФ варианты заболевания. · Степени активности (от 0 до 3). · Функциональные классы: I — полная сохранность выполнения нормальной ежедневной нагрузки без ограничения, II — адекватная сохранность выполнения нормальной ежедневной нагрузки (несмотря на определённые трудности), III – ограниченная возможность выполнения нормальной ежедневной нагрузки, IV – полная потеря возможности выполнения нормальной ежедневной нагрузки. · Рентгенологические стадии РА: I – околосуставной остеопороз; IIа — стадия I + сужение суставных щелей; IIЬ — стадия IIа + немногочисленные костные эрозии (до 5); III — стадия IIЬ + множественные (более 5) костные эрозии, подвывихи в суставах; IV — стадия III + костный анкилоз.
ОБЩАЯ ХАРАКТЕРИСТИКА ВАРИАНТЫ НАЧАЛА Характерно разнообразие вариантов начала заболевания. В большинстве случаев заболевание начинается с полиартрита, реже проявления артрита могут быть выражены умеренно, а преобладают артралгии, утренняя скованность в суставах, ухудшение общего состояния, слабость, похудание, субфебрильная температура, лимфаденопатия, которые могут предшествовать клинически выраженному поражению суставов. Симметричный полиартрит с постепенным (в течение нескольких месяцев) нарастанием боли и скованности, преимущественно в мелких суставах кистей (в половине случаев). Острый полиартрит с преимущественным поражением суставов кистей и стоп, выраженной утренней скованностью (обычно сопровождается ранним появлением РФ в крови). Моно-, олигоартрит коленных или плечевых суставов с последующим быстрым вовлечением в процесс мелких суставов кистей и стоп. Острый моноартрит крупных суставов, напоминающий септический или микрокристаллический артрит. Острый олиго- или полиартрит с выраженными системными явлениями (фебрильная лихорадка, лимфаденопатия, гепатоспленомегалия) чаще наблюдается у молодых пациентов (напоминает болезнь Стилла у взрослых). «Палиндромный ревматизм»: множественные рецидивирующие атаки острого симметричного полиартрита суставов кистей, реже – коленных и локтевых суставов; длятся несколько часов или дней и заканчиваются полным выздоровлением. Рецидивирующий бурсит и тендосиновит, особенно часто в области лучезапястных суставов. Острый полиартрит у пожилых: множественные поражения мелких и крупных суставов, выраженные боли, диффузный отёк и ограничение подвижности. Получил название «RS3PE-синдром» (R emitting S eronegative symmetric synovitis with P itting E dema — ремиттирующий серонегативный симметричный синовит с «подушкообразным» отёком). Генерализованная миалгия: скованность, депрессия, двухсторонний синдром запястного канала, похудание (обычно развивается в пожилом возрасте и напоминает ревматическую полимиалгию); характерные клинические признаки РА развиваются позднее.
ВАРИАНТЫ ТЕЧЕНИЯ По характеру прогрессирования деструкции суставов и внесуставных (системных) проявлений течение РА вариабильно: · Длительная спонтанная клиническая ремиссия (< 10%). · Интермиттирующее течение (15-30%): периодически возникающая полная или частичная ремиссия (спонтанная или индуцированная лечением), сменяющаяся обострением с вовлечением в процесс ранее не поражённых суставов. · Прогрессирующее течение (60-75%): нарастание деструкции суставов, поражение новых суставов, развитие внесуставных (системных) проявлений. · Быстропрогрессирующее течение (10-20%): постоянно высокая активность заболевания, тяжёлые внесуставные (системные) проявления. КЛИНИЧЕСКАЯ КАРТИНА ПОРАЖЕНИЕ СУСТАВОВ Наиболее характерные проявления в дебюте заболевания: · Боль (при пальпации и движении) и припухлость (связана с выпотом в полость сустава) поражённых суставов. · Ослабление силы сжатия кисти. · Утренняя скованность в суставах (длительность зависит от выраженности синовита). · Ревматоидные узелки (редко).
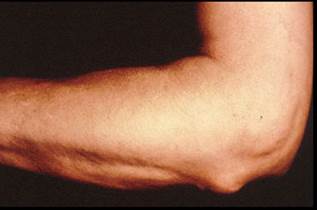
Ревматоидные узелки в области локтевого сустава
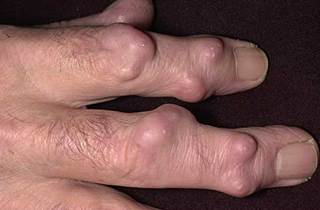
Ревматоидные узелки в области межфаланговых суставов
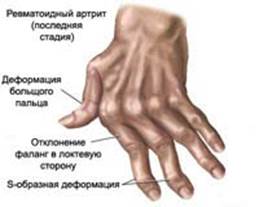
Наиболее характерные проявления в развёрнутой и финальной стадиях заболевания: · Кисти: ульнарная девиация пястно-фаланговых суставов, обычно развивающаяся через 1—5 лет от начала болезни; поражение пальцев кистей по типу «бутоньерки» (сгибание в проксимальных межфаланговых суставах) или «шеи лебедя» (переразгибание в проксимальных межфаланговых суставах); деформация кисти по типу «лорнетки».
· Коленные суставы: сгибательная и вальгусная деформация, киста Бейкера. · Стопы: подвывихи головок плюснефаланговых суставов, латеральная девиация, деформация большого пальца. · Шейный отдел позвоночника: подвывихи в области атлантоаксиального сустава, изредка осложняющиеся компрессией спинного мозга или позвоночной артерии. · Перстневидно-черпаловидный сустав: огрубение голоса, одышка, дисфагия, рецидивирующий бронхит. · Связочный аппарат и синовиальные сумки: тендосиновит в области лучезапястного сустава и кисти; бурсит, чаще в области локтевого сустава; синовиальная киста на задней стороне коленного сустава (киста Бейкера). ВНЕСУСТАВНЫЕ ПРОЯВЛЕНИЯ Иногда могут превалировать в клинической картине. · Конституциональные симптомы: генерализованная слабость, недомогание, похудание (вплоть до кахексии), субфебрильная лихорадка. · Сердечно-сосудистая система: перикардит, васкулит, гранулематозное поражение клапанов сердца (очень редко), раннее развитие атеросклероза. · Лёгкие: плеврит, интерстициальное заболевание лёгких, облитерирующий бронхиолит, ревматоидные узелки в лёгких (синдром Каплана). · Кожа: ревматоидные узелки, утолщение и гипотрофия кожи; дигитальный артериит (редко с развитием гангрены пальцев), микроинфаркты в области ногтевого ложа, сетчатое ливедо. · Нервная система: компрессионная нейропатия, симметричная сенсорномоторная нейропатия, множественный мононеврит (васкулит), шейный миелит. · Мышцы: генерализованная амиотрофия. · Глаза: сухой кератоконъюнктивит, эписклерит, склерит, склеромаляция, периферическая язвенная кератопатия.
· Почки: амилоидоз, васкулит, нефрит (редко). · Система крови: анемия, тромбоцитоз, нейтропения. ОСОБЫЕ КЛИНИЧЕСКИЕ ФОРМЫ · Синдром Фелти — симптомокомплекс, включающий нейтропению, спленомегалию, гепатомегалию, тяжёлое поражение суставов, внесуставные проявления (васкулит, нейропатия, лёгочный фиброз, синдром Шёгрена), гиперпигментацию кожи нижних конечностей и высокий риск инфекционных осложнений. · Болезнь Стилла взрослых — заболевание, характеризующееся рецидивирующей фебрильной лихорадкой, артритом и макулопапулёзной сыпью, высокой лабораторной активностью, серонегативность по РФ. Общий анализ крови · Лейкоцитоз/тромбоцитоз/эозинофилия — тяжёлое течение РА с внесуставными (системными) проявлениями; сочетаются с высокими титрами РФ; могут быть связаны с лечением ГК. · Нейтропения — исключить синдром Фелти. · Анемия (НЬ< 130 г/л у мужчин и 120 г/л у женщин) — активность заболевания; исключить желудочное или кишечное кровотечение. · Увеличение СОЭ и СРБ — дифференциальная диагностика РА от невоспалительных заболеваний суставов; оценка активности воспаления, эффективности терапии; прогнозирование риска прогрессирования деструкции суставов. Биохимическое исследование · Снижение альбумина коррелирует с тяжестью заболевания. · Увеличение креатинина часто связано с нефротоксичностью НПВП и БПВП. · Увеличение уровня печёночных ферментов — активность заболевания; гепатотоксичность НПВП и БПВП; поражение печени, связанное с носительством вирусов гепатита В и С. · Гипергликемия — глюкокортикоидная терапия. · Дислипидемия — глюкокортикоидная терапия; активность воспаления (снижение концентраций холестерина липопротеинов высокой плотности, увеличение концентрации холестерина липопротеинов низкой плотности). Плевральная жидкость · Воспалительный тип - белок >3 г/л (экссудат), глюкоза <5 ммоль/л, лактатдегидрогеназа >1000 ЕД/мл, pH 7,0; титры РФ > 1:320, комплемент снижен; цитоз — клетки 5000 мм3 ’ лимфоциты (нейтрофилы, эозинофилы). · Дифференциальная диагностика с другими заболеваниями лёгких и плевры. ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ ДИАГНОСТИКА Для постановки диагноза РА используют критерии Американской коллегии ревматологов 1987 г. · Утренняя скованность — скованность по утрам в области суставов или околосуставных тканей, сохраняющаяся не менее 1 ч.
· Артрит 3 или более суставов — припухание или выпот, установленный врачом по крайней мере в 3 суставах. Возможно поражение 14 суставов (с 2 сторон): пястно-фаланговых, проксимальных межфаланговых, суставов запястья, локтевых, голеностопных. · Артрит суставов кистей — припухлость по крайней мере одной из следующих групп суставов: запястья, пястно-фаланговых и проксимальных межфаланговых. · Симметричный артрит — сходное, однако без абсолютной симметрии, двустороннее поражение суставов (пястно-фаланговых, проксимальных межфаланговых, плюснефаланговых). · Ревматоидные узелки — подкожные узелки (установленные врачом), локализующиеся преимущественно на выступающих участках тела, разгибательных поверхностях или в околосуставных областях. · РФ — обнаружение повышенных титров в сыворотке крови любым стандартизованным методом. · Рентгенологические изменения, типичные для РА: эрозии или околосуставной остеопороз, локализующиеся в суставах кистей и стоп и наиболее выраженные в клинически поражённых суставах. Диагноз РА ставят при наличии не менее 4 из 7 критериев, при этом критерии с первого по четвёртый должны сохраняться по крайней мере в течение 6 нед. При «достоверном» РА «чувствительность» критериев 91—94%, специфичность — 89%. При «раннем» РА(< 12 нед) специфичность критериев высокая (78-87%), но «чувствительность» (26-47%) низкая. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ В дебюте РА поражение суставов (и некоторые другие клинические проявления) сходно с поражением суставов при других ревматических и неревматических заболеваниях. Остеоартроз. Незначительная припухлость мягких тканей, вовлечение дистальных межфаланговых суставов, отсутствие выраженной утренней скованности, увеличение выраженности боли к концу дня. Системная красная волчанка. Симметричное поражение мелких суставов кистей, лучезапястных и коленных суставов. Артрит недеформирующий (за исключением артрита Жакку); может быть отёк мягких тканей, но внутрисуставной выпот минимален; высокие титры АНФ (однако 30% больных РА имеют АНФ), редко — низкие титры РФ; на рентгенограммах — отсутствие костных эрозий. Подагра. Диагноз устанавливают на основании выявления кристаллов в синовиальной жидкости или тофусах с характерным отрицательным двойным лучепреломлением при поляризационной микроскопии. При хронической форме может быть симметричное поражение мелких суставов кистей и стоп с наличием тофусов; возможны субкортикальные эрозии на рентгенограммах. Псориатический артрит. Моноартрит, асимметричный олигоартрит, симметричный полиартрит, мутилирующий артрит, поражения осевого скелета. Частое поражение дистальных межфаланговых суставов, веретенообразная припухлость пальцев, характерные для псориаза изменения кожи и ногтей. Анкилозирующий спондилит. Асимметричный моно-, олигоартрит крупных суставов (тазобедренные, коленные, плечевые), позвоночного столба, крестцово-подвздошных сочленений; возможно вовлечение периферических суставов; экспрессия HLA-B27.
Реактивный артрит. Артрит олигоартикулярный и асимметричный, с преимущественным поражением нижних конечностей, экспрессия HLA-B27. Вызывается инфицированием различными микроорганизмами (Chlamydia, Escherichia coli, Salmonella, Campylobacter, Yersinia и др.); синдром Рейтера: уретрит, конъюнктивит и артрит; наличие болей в пяточных областях с развитием энтезитов, кератодермии на ладонях и подошвах и циркулярного баланита. Бактериальный эндокардит. Поражение крупных суставов; лихорадка с ле- коцитозом; сердечные шумы; обязательна культура крови у всех пациентов с лихорадкой и полиартритом. Ревматическая лихорадка. Мигрирующий олигоартрит с преимущественным поражением крупных суставов, кардит, подкожные узелки, хорея, кольцевидная эритема, лихорадка. Специфические (в отношении стрептококков) серологические реакции. Септический артрит. Обычно моноартикулярный, но может быть и олигоартикулярный; с преимущественным поражением крупных суставов; может быть мигрирующим. Культура крови, аспирация жидкости из полости сустава с исследованием клеточного состава, окраской по Граму и культуральным исследованием; больные РА также могут иметь септический артрит. Вирусные артриты. Характерна утренняя скованность с симметричным поражением суставов кистей и лучезапястных суставов, может выявляться РФ, вирусная экзантема. В большинстве случаев спонтанно проходит в течение 4-6 нед (за исключением артрита, связанного с парвовирусной инфекцией). Системная склеродермия. Феномен Рейно и уплотнение кожи; редко может выявляться артрит, обычно артралгии; ограничение объёма движений, связанное с прикреплением кожи к подлежащей фасции. Идиопатические воспалительные миопатии. Артрит с выраженным синовитом обнаруживается редко. Воспаление мышц, характеризующееся проксимальной мышечной слабостью, повышением уровня КФК и альдолазы, артралгиями и миалгиями, патологическими изменениями на электромиограмме. Смешанное заболевание соединительной ткани. В 60-70% случаев артрит (может быть деформирующим и эрозивным). Характерные особенности СКВ, системной склеродермии и миозита; характерны АТ к рибонуклеопротеину. Болезнь Лайма. На ранних стадиях – мигрирующая эритема и сердечно-сосудистая патология, на поздних — интермиттирующий моно- или олигоартрит (у 15% больных может быть хроническим и эрозивным), энцефалопатия и нейропатия; 5% здоровых людей имеют позитивные реакции на лайм-боррелиоз. Ревматическая полимиалгия. Диффузная боль и утренняя скованность в осевых суставах и проксимальных группах мышц; припухлость суставов выявляется реже; выраженная СОЭ; редко возникает в возрасте моложе 50 лет. Выраженный ответ на глюкокортикоидную терапию; в 10—15% сочетается с гигантоклеточным артериитом. Болезнь Бехчета. Дифференциальный диагноз со склеритом при РА. Амилоидоз. Периартикулярное отложение амилоида; может быть выпот в полость сустава. Окрашивание аспирированной суставной жидкости Конго красным. Гемохроматоз. Увеличение костных структур 2-го и 3-го пястно-фаланговых суставов; повышение уровня железа и ферритина в сыворотке со снижением трансферринсвязывающей способности; на рентгенограммах может выявляться хондрокальциноз. Диагностируется с помощью биопсии печени. Саркоидоз. Хроническое гранулематозное заболевание, в 10—15% сопровождающееся хроническим симметричным полиартритом. Гипертрофическая остеоартропатия. Олигоартрит коленных, голеностопных и лучезапястных суставов; периостальное новообразование кости; глубокая и ноющая боль. «Барабанные палочки», связь с лёгочным заболеванием, боль в конечностях при определённом положении. Мультицентрический ретикулогистиоцитоз. Дерматоартрит, околоногтевые папулы, болезненный деструктивный полиартрит. Характерные изменения при биопсии поражённого участка кожи. Семейная средиземноморская лихорадка. Рецидивирующие атаки острого синовита (моно- или олигоартикулярного) крупных суставов, ассоциированные с лихорадкой, плевритом и перитонитом. Рецидивирующий полихондрит. Распространённое прогрессирующее воспаление и деструкция хрящевой и соединительной ткани; мигрирующий асимметричный и неэрозивный артрит мелких и крупных суставов; воспаление и деформация хряща ушной раковины. Фибромиалгия. Распространённая мышечно-скелетная боль и скованность, парестезии, непродуктивный сон, усталость, множественные симметричные «триггерные» точки (для диагноза достаточно наличие 11 из 18); лабораторные исследования и исследование суставов — без патологии. ПОКАЗАНИЯ ДЛЯ КОНСУЛЬТАЦИИ РЕВМАТОЛОГА Клинические и лабораторные проявления, при выявлении которых следует направить пациента на консультацию к ревматологу для уточнения диагноза: · наличие 3 и более припухших суставов; · поражение пястно-фаланговых и плюснефаланговых суставов (положительный тест поперечного «сжатия»); · утренняя скованность в течение более 30 мин; · иммунологические нарушения (например, увеличение титров РФ). ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ В РЕВМАТОЛОГИЧЕСКОЕ ОТДЕЛЕНИЕ · Уточнение диагноза и оценка прогноза. · Подбор БПВП в начале и на всем протяжении болезни. · Обострение заболевания. · Развитие интеркуррентной инфекции, септического артрита или других тяжёлых осложнений болезни или лекарственной терапии. · Хирургическое лечение. ЛЕЧЕНИЕ Цели терапии · уменьшение выраженности симптомов артрита и внесуставных проявлений · предотвращение деструкции, нарушений функции и деформации суставов · сохранение (улучшение) качества жизни «достижение ремиссии · увеличение продолжительности жизни (до популяционного уровня). Общие рекомендации · Междисциплинарный подход, основанный на использовании нефармакологических и фармакологических методов, привлечение специалистов других медицинских специальностей (ортопеды, физиотерапевты, кардиологи, невропатологи, психологи и др.). · Лечение пациентов с РА должно проводиться ревматологами: функциональное состояние пациентов, находящихся под наблюдением у ревматологов, лучше, чем у не наблюдающихся ревматологами; применение современных методов фармакотерапии РА требует специальных знаний; информирование пациентов о характере заболевания, побочных эффектах применяемых ЛС; при появлении соответствующих симптомов немедленно прекратить приём ЛС и обратиться к врачу. · Избегать факторов, которые потенциально могут провоцировать обострение болезни (интеркуррентные инфекции, стресс и др.). · Отказ от курения и приёма алкоголя: курение может играть роль в развитии и прогрессировании РА; выявлена ассоциация между количеством выкуриваемых сигарет и позитивностью по РФ, эрозивными изменениями в суставах и появлением ревматоидных узелков, а также поражением лёгких (у мужчин). · Поддержание идеальной массы тела. · Сбалансированная диета, включающая продукты с высоким содержанием полиненасыщенных жирных кислот (рыбий жир, оливковое масло и др.), фрукты, овощи: потенциально подавляет воспаление; снижение риска кардиоваскулярных осложнений. · Обучение пациентов (изменение стереотипа двигательной активности и др.). · Лечебная физкультура (1-2раза в неделю). · Физиотерапия: тепловые или холодовые процедуры, ультразвук, лазеротерапия (при умеренной активности РА). · Ортопедическое пособие (профилактика и коррекция типичных деформаций суставов и нестабильности шейного отдела позвоночника, шины для запястья, корсет для шеи, стельки, ортопедическая обувь). · Санаторно-курортное лечение показано только больным с минимальной активностью РА или в стадии ремиссии. · На протяжении болезни необходимы активная профилактика и лечение сопутствующих заболеваний. · Немедикаментозные методы оказывают умеренное и кратковременное анальгетическое действие; влияние на прогноз заболевания неизвестно. МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ Для лечения РА используются следующие группы ЛС: · ненаркотические анальгетические ЛС: НПВП · «простые» анальгетики · ГК · базисные противовоспалительные препараты — БПВП (синтетические, биологические). ОСНОВНЫЕ ПОЛОЖЕНИЯ · Для уменьшения болей в суставах всем пациентам назначают НПВП: НПВП оказывают хороший симптоматический (анальгетический) эффект; НПВП не влияют на прогрессирование деструкции суставов. · Лечение РА основано на применении БПВП. · Лечение РА с использованием БПВП следует начинать как можно раньше, желательно в пределах 3 мес от момента появления симптомов болени: раннее начало лечения БПВП способствует улучшению функции и замедлению прогрессирования деструкции суставов; «позднее» назначение БПВП (через 3—6 мес от начала болезни) ассоциируется со снижением эффективности монотерапии БПВП; чем больше длительность болезни, тем ниже эффективность БПВП. · Эффективность терапии следует оценивать стандартизованными методами (см. Приложение). ГЛЮКОКОРТИКОИДЫ ОСНОВНЫЕ ПОЛОЖЕНИЯ · ГК более эффективны, чем НПВП, и в некоторых случаях замедляют прогрессирование деструкции суставов. · Соотношение эффективность/стоимость ГК лучше, чем у НПВП. · При отсутствии особых показаний доза ГК не должна превышать 10 мг/сут (в пересчёте на преднизолон). · ГК следует применять только в комбинации с БПВП. Большинство побочных эффектов ГК является неизбежным следствием глюкокортикоидной терапии: чаще развиваются при длительном приёме высоких доз ГК; некоторые побочные эффекты развиваются реже, чем при лечении НПВП и БПВП (например, тяжёлое поражение ЖКТ); возможны профилактика и лечение некоторых побочных эффектов (например, глюкокортикоидного остеопороза). Пульс-терапия ГК · применяется у пациентов с тяжёлыми системными проявлениями РА · иногда позволяет достигнуть быстрого (в течение 24 ч), но кратковременного подавления активности воспаления суставов · поскольку положительное влияние пульс-терапии ГК на прогрессирование деструкции суставов и прогноз не доказано, применение (без особых показаний) не рекомендуется. Ограничения Ø Эффективность и токсичность БПВП трудно прогнозировать. Ø Длительные ремиссии редки, при прекращении лечения обычно наступает обострение. Ø На фоне лечения БПВП деструкция суставов может прогрессировать, несмотря на снижение клинической активности заболевания и даже развитие клинической ремиссии. Ø БПВП вызывают побочные реакции, что диктует необходимость тщательного мониторинга в процессе лечения; некоторые побочные реакции (потенциально смертельные) требуют немедленного прерывания лечения. Ø Женщинам детородного возраста, принимающим БПВП, необходима контрацепция. Таблица 3. Общая характеристика БПВП
Таблица 4. Лабораторные и клинические нарушения, диктующие необходимость немедленного прекращения лечения противоревматическими препаратами
Метотрексат · Препарат выбора («золотой стандарт») при «серопозитивном» активном РА · По сравнению с другими БПВП обладает наилучшим соотношением эффективность/токсичность. · Прерывание лечения чаще связано с токсичностью ЛС, чем с отсутствием эффекта. · Основной препарат при проведении комбинированной терапии БПВП. · Лечение метотрексатом (по сравнению с лечением другими БПВП) ассоциируется со снижением риска летальности, в том числе кардиоваскулярной. Рекомендации по применению · Метотрексат назначают 1 раз в неделю (перорально или парентерально); более частый приём может привести к развитию острых и хронических токсических реакций. · Дробный приём с 12-часовым интервалом (в утренние и вечерние часы). · В случае отсутствия эффекта при пероральном приёме (или при развитии токсических реакций со стороны ЖКТ) перейти на парентеральное введение (в/м или п/к). Отсутствие эффекта при пероральном приёме метотрексата может быть связано с низкой абсорбцией в ЖКТ. · Начальная доза метотрексата 7,5 мг/нед, а у лиц пожилого возраста и с нарушением функции почек 5 мг/нед. Не назначать пациентам с почечной недостаточностью. Не назначать пациентам с тяжёлым поражением лёгких. · Эффективность и токсичность оценивают примерно через 4 нед; при нормальной переносимости дозу метотрексата увеличивают на 2,5 — 5 мг в неделю. · Клиническая эффективность метотрексата имеет зависимость от дозы в диапазоне от 7,5 до 25 мг/нед. Приём в дозе более 25—30 мг/нед нецелесообразен (нарастание эффекта не доказано). · Для уменьшения выраженности побочных эффектов при необходимости рекомендуется: ü использовать НПВП короткого действия ü избегать назначения ацетилсалициловой кислоты (и по возможности - диклофенака) ü в день приёма метотрексата заменять НПВП на ГК в низких дозах ü принимать метотрексат в вечернее время ü уменьшить дозу НПВП до и/или после приёма метотрексата ü перейти на приём другого НПВП ü перейти на парентеральное введение метотрексата ü назначить противорвотные средства ü принимать фолиевую кислоту в дозе 5-10 мг/нед после приёма метотрексата (приём фолиевой кислоты снижает риск развития гастроэнтерологических и печёночных побочных эффектов и цитопении ü исключить приём алкоголя (увеличивает токсичность метотрексата), веществ и пищевых продуктов, содержащих кофеин (снижает эффективность метотрексата) ü исключить приём JIC с антифолатной активностью (в первую очередь ко-тримоксазола). · При передозировке метотрексата (или развитии острых гематологических побочных эффектов) рекомендуется приём фопиниковой кислоты (15 мг каждые 6 ч), 2—8 доз в зависимости от дозы метотрексата.
Таблица 5. Рекомендации по динамическому наблюдению за пациентами, получающими метотрексат
Производные 4-аминохинолина · Уступают по клинической эффективности другим БПВП. · Не замедляют прогрессирование деструкции суставов. · Положительно влияют на липидный профиль. · Хлорохин (Делагил) чаще приводит к побочным эффектам, чем гидроксихлорохин (плаквенил). · Потенциальные показания для применения: ü ранняя стадия, низкая активность, отсутствие факторов риска неблагоприятного прогноза ü недифференцированный полиартрит при невозможности исключить дебют системного заболевания соединительной ткани. Рекомендации по применению · Не превышать суточную дозу: гидроксихлорохин 400 мг (6,5 мг/кг), хлорохин 200 мг (4 мг/кг). · Проводить офтальмологический контроль до назначения производных аминохинолина и каждые 3 мес в процессе лечения: расспрос пациента о зрительных расстройствах; исследование глазногодна (пигментация); исследование полей зрения. · Не назначать больным с неконтролируемой артериальной гипертензий и диабетической ретинопатией. · Не применять одновременно с ЛС, имеющими сродство к меланину (фенотиазины, рифампицин). · Объяснять пациенту необходимость самоконтроля нарушений зрения. · Рекомендовать ношение защитных очков в солнечную погоду (вне зависимости от сезона). Таблица 6. Рекомендации по приёму 4-аминохинолинов
Примечание. Снизить дозу при заболеваниях печени и почек
Сульфасалазин · По эффективности не уступает другим БПВП · Важный компонент комбинированной терапии (в первую очередь с метотрексатом и лефлуномидом). · Можно использовать у пациентов, которым противопоказано лечение метотрексатом. · Побочные эффекты при правильном мониторинге хорошо контролируются: ü наиболее часто побочные реакции развиваются в первые 2—3 мес лечения ü развитие цитопении (и даже агранулоцитоза) может наблюдаться в любой период болезни (необходим гематологический контроль на всём протяжении лечения). Рекомендации по применению. · Обычно используемая доза у взрослых 2 г (1,5-3 г, 40 мг/кг/день) по 1 г 2 раза в день с едой: 1-я неделя - 500 мг; 2-я неделя — 1000 мг; 3-я неделя — 1500 мг; 4-я неделя - 2000 мг. · При появлении болей в горле, язв во рту, лихорадки, выраженной слабости, кровоточивости, кожного зуда пациенты должны немедленно самостоятельно отменить препарат.
Таблица 7. Рекомендации по динамическому наблюдению за пациентами, получающими сульфасалазин
Лефлуномид · По эффективности не уступает сульфасалазину и метотрексату. · Превосходит метотрексат и сульфасалазин по влиянию на качество жизни пациентов. · Частота побочных эффектов ниже, чем у других БПВП. Рекомендации по применению · По 100 мг/сут в течение 3 дней («насыщающая» доза), затем по 20 мг/сут.
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-02-17; просмотров: 90; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 13.59.100.42 (0.145 с.) |