Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
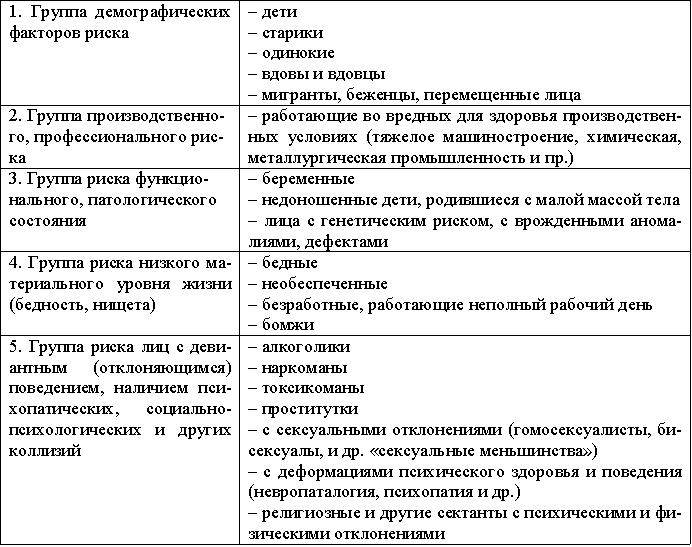
Основные группы риска, их классификация
Для изучения факторов, влияние которых может способствовать (или препятствовать) развитию заболевания необходимо уметь сравнивать значения показателей в разных группах, одна из которых (опытная, исследуемая) находится под воздействием исследуемого фактора, а другая (контрольная) - нет. При анализе заболеваемости рассчитывается относительный риск, абсолютный риск, популяционный риск. Относительный риск (ОР) – это отношение показателя заболеваемости лиц, подвергающихся влиянию изучаемого фактора, к величине показателя заболеваемости лиц, не подверженных влиянию данного фактора. Примеры измерений относительного риска:
Добавочный (атрибутивный) риск – это разность заболеваемости лиц, подвергающихся влиянию изучаемого фактора и показателя заболеваемости лиц, не подверженных влиянию данного фактора. Разница рисков, называемая также абсолютным риском или атрибутивным риском (АР) (среди экспонированных).- абсолютная разница между показателями заболеваемости лиц, подверженных изучаемому фактору и лиц, не подверженных его действию. АР= р1 - р0. Например, если показатель распространенности ВИЧ инфекции среди детей, рожденных от ВИЧ инфицированных матерей, которые не кормили детей грудью, составил 18%, а среди тех, кто кормил – 38%, то абсолютный риск составил 20% (38%-18%). При допущении существования причинной связи, делается вывод, что грудное вскармливание ответственно за инфицирование 20% детей рожденных ВИЧ инфицированными матерями и вскормленных ими грудью. Добавочный популяционный риск – произведение атрибутивного риска на распространенность фактора риска в популяции При ретроспективных исследованиях относительный риск можно рассчитать по четырехпольной таблице.
а – число больных, подверженных действию фактора риска; b – число лиц контрольной группы, подвергающихся действию фактора риска; d – число лиц контрольной группы, не подвергающихся действию фактора риска; с – число больных, не подвергающихся действию фактора риска. Например. Распределение больных раком легкого и здоровых лиц контрольной группы по признакам «курящие» и «некурящие».
При проведении проспективных когортных исследований можно сравнить показатели заболеваемости в контрольной и опытной группах. Термин «когорта» означает группу лиц, объединенных общим признаком и наблюдаемых в определенный промежуток времени. В ежедневной работе сотрудники учреждений различных типов системы Министерства здравоохранения РФ, в соответствии с современными требованиями к их деятельности, должны безукоризненно владеть и статистической методологией и различными методиками расчета и оценки получаемых результатов. Причем владение методологии расчетов должны сочетаться с пониманием возможностей и границ применения тех или иных статистических приёмов обработки, анализа и оценки огромного объёма цифровой информации. Однако, как свидетельствует опыт, именно эта область работы зачастую изобилует ошибками (порой весьма грубыми) как методологического, так и методического характера. В конечном итоге, это неизбежно приводит к просчетам в планировании и, как следствие, к низкой эффективности в реализации программных мероприятий по охране здоровья населения. Как отмечает профессор Ю.М. Комаров: «Нередко руководители органов и учреждений здравоохранения не всегда владеют статистическими методами, становятся нередкими случаи неверной интерпретации исходных данных и рассчитанных показателей, а выводы, сделанные на этой основе, не просто неверны, но и зачастую вредны, … что свидетельствует о чрезвычайно поверхностной подготовке целого ряда политических, общественных и медицинских деятелей». Особенно это касается методов изучения здоровья.
Методы изучения здоровья: 1. Статистический метод – представляет собой единую систему учета и отчетности в здравоохранении. 2. Метод экспертных оценок – предусматривает получение заключений от экспертов. 3. Социологический метод – проведение опросов и анкетирования населения. 4. Медико-географический метод – с его помощью изучают природно-очаговые и эндемические заболевания. 5. Хронометраж, позволяющий измерять время, затрачиваемое на различные виды медицинской деятельности. 6. Организационно-экспериментальный метод, основанный на создании экспериментальных моделей отдельных видов деятельности (например, организации системы скорой помощи при острых сосудистых поражениях головного мозга) или учреждений здравоохранения. 7. Экономический анализ затрат и эффективности использования средств при различных видах деятельности в здравоохранении. 8. Исторический метод, обеспечивающий изучение явления с учетом времени, места, исторических условий. 9. Системный подход, предполагающий изучение любых процессов, явлений, организационных структур как систем, состоящих из подсистем и одновременно являющихся подсистемами более крупных систем; так, больница состоит из подсистем – отделений, служб, палат, кабинетов и пр., и в то же время является частью системы здравоохранения определенной территории. Динамика состояния здоровья населения на рубеже XX - XXI веков. Во второй половине ХХ века в странах с высоким и средним уровнем доходов населения произошло принципиальное изменение основных причин смерти, прежде всего, за счет широкого использования антибиотиков — на первый план вышли хронические неинфекционные заболевания (ХНИЗ), к которым относятся болезни системы кровообращения (БСК), онкологические и хронические бронхо-легочные заболевания, а также сахарный диабет. В конце ХХ - начале XXI века контроль над малярией, а также внедрение эффективных противовирусных препаратов похожим образом изменило ситуацию и в странах с низким уровнем доходов населения. В России ХНИЗ являются причиной 75% всех смертей взрослого населения. При этом на долю БСК приходится около 57%, а на долю онкологических заболеваний более 14% всех смертельных исходов. Очень высокий уровень смертности и, соответственно, небольшая ожидаемая продолжительность жизни населения в Российской Федерации, главным образом, обусловлены смертностью от БСК, которая среди лиц трудоспособного возраста в 3-6 раз выше, чем в странах Европейского союза. Экономический ущерб только от этих заболеваний составляет около 1 трлн. рублей в год (около 3% ВВП). Основными причинами такого положения дел являются тяжелые социально-экономические потрясения, имевшие место в нашей стране в конце ХХ века, а также недостаточное развитие мер профилактики ХНИЗ. Опыт большого числа стран показал, что реализация научно-обоснованных профилактических и лечебных мер позволяет в течение 15-20 лет снизить смертность от БСК и ХНИЗ в целом в два и более раз. При этом вклад профилактических мер, существенно менее затратных в сравнении с лечебными, обуславливает успех более, чем на 50%. В частности, в 1970 году в Финляндии имела место самая высокая смертность в мире от БСК, что во многом было обусловлено широким распространением среди населения потребления табака, высоким содержанием жиров в пище и низким потреблением овощей и фруктов. В результате крупномасштабной реализации комплексных мер преимущественно профилактической направленности на индивидуальном и популяционном уровне, включающих принятие закона, запрещающего рекламу табачных изделий, пропаганду ограничения потребления животных жиров и обеспечение населения обезжиренными молочными продуктами и полиненасыщенными жирами, дополнительную мотива- цию производителей продуктов здорового питания, стимулы для медицинского персонала для достижения наибольшего снижения уровня холестерина и контроля повышенного артериального давления (АД) среди населения распространенность этих факторов риска ХНИЗ стала снижаться. На этом фоне параллельно (с запозданием на 3-5 лет) стало происходить снижение смертности, как от БСК, так и других ХНИЗ. В настоящее время Финляндия относится к группе стран с самым низким уровнем смертности от ХНИЗ и самой высокой ожидаемой продолжительностью жизни.
В реализации мер профилактики выделяется два основных направления действий — формирование здорового образа жизни населения и ранняя диагностика ХНИЗ и факторов риска их развития с последующей своевременной коррекцией. Реализация первого направления возможна только на межведомственной основе путем вовлечения в процесс целого ряда министерств, бизнеса и общественных структур, главная задача которых заключается в обеспечении условий для ведения здорового образа жизни. Второе направление действий реализуется в рамках системы здравоохранения, при этом особая роль возлагается на врачей первичного звена здравоохранения — участковых врачей-терапевтов, врачей общей практики и семейных врачей, в деятельности которых правильно организованная профилактическая работа должна занимать не менее 3040% их рабочего времени. Роль врачей-специалистов, оказывающих специализированную медицинскую помощь, как в поликлиниках, так и в стационарах, в реализации мер профилактики ХНИЗ тоже очень велика. Это обусловлено тем, что назначение даже самых действенных лекарственных средств, выполнение самых современных интервенционных и оперативных вмешательств будет существенно менее эффективным при сохранении у больных тех факторов риска, которые послужили основными пусковыми и поддерживающими механизмами для развития и прогрессии ХНИЗ.
Данные подходы к снижению смертности населения и увеличению ожидаемой продолжительности жизни закреплены в целом ряде официальных документов ВОЗ и ООН. Правительство Российской Федерации явилось инициатором созыва первой Глобальной министерской конференции по здоровому образу жизни и неинфекционным заболеваниям, которая состоялась под эгидой ВОЗ в Москве 28-29 апреля 2011 года и завершилась принятием важнейшего международного документа «Московской декларации ВОЗ», основная цель которого состоит в обеспечении содействия государствам-членам ВОЗ в разработке и укреплении политических мер и программ по здоровому образу жизни и профилактике неинфекционных болезней. В ноябре 2011 г. в Российской Федерации был принят Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации», ст. 12 которого устанавливает приоритет профилактики в сфере охраны здоровья граждан и определяет основные пути его реализации. С первого июня 2013 г. вступает в силу большинство статей Федерального закона Российской Федерации «Об охране здоровья населения от воздействия окружающего табачного дыма и последствий потребления табака». В статьях 9 и 17 этого Федерального закона наряду с рядом ограничительных мер в отношении распространения и курения табака, гражданам гарантируется оказание медицинской помощи по отказу от курения на основе стандартов медицинской помощи и в соответствии с порядком оказания медицинской помощи. Распоряжением Правительства Российской Федерации от 8 октября 2012 г. № 1864-р создана Правительственная комиссия по вопросам охраны здоровья граждан, которая является координационным органом, образованным для обеспечения согласованных действий заинтересованных органов исполнительной власти по разработке и реализации единой государственной политики в сфере охраны здоровья граждан, в том числе и в плане формирования в Российской Федерации единой межсекторальной (глобальной) профилактической среды. Важнейшим инструментом формирования единой профилактической среды является «Государственная программа развития здравоохранения Российской Федерации», утвержденная распоряжением Правительства РФ № 2511-p от 24 декабря 2012 года, а также аналогичные программы субъектов Российской Федерации. В декабре 2012 года был разработан Порядок проведения диспансеризации определенных групп взрослого населения (приказ Минздрава России от 3 декабря 2012 г., № 100бн) и Порядок проведения профилактического медицинского осмотра (приказ Минздрава России от 6 декабря 2012 г., № 1011н), которыми регламентируется не только раннее выявление ХНИЗ и основных факторов риска их развития, а также их коррекция. Понимание того, что профилактическая работа должна иметь значительное место в практике большинства медиков, заложено в сознании врачей и среднего медицинского персонала со студенческой скамьи. Однако, в отличие от информации о профилактических мерах, направленных на предупреждение инфекционных заболеваний, существующие учебники и учебные пособия предоставляют недостаточно материалов для практического осуществления мер по предупреждению ХНИЗ. Для восполнения дефицита указанной информации и подготовлены данные рекомендации, имеющие преимущественно практическую направленность.
Основные стратегии профилактики хронических неинфекционных заболеваний В настоящее время общепризнано, что широкое распространение ХНИЗ, в основном, обусловлено особенностями образа жизни и связанными с ним факторов риска. Модификация образа жизни и снижение уровней факторов риска может предупредить или замедлить развитие заболевания как до, так и после появления клинических симптомов. Концепция ФР является научной основой профилактики ХНИЗ: первопричины этих заболеваний неизвестны, они многофакторные, однако во многом благодаря эпидемиологическим исследованиям выявлены факторы, способствующие их развитию и прогрессированию. В данном документе под фактором риска подразумеваются индивидуальные характеристики, ассоциированные с повышенной вероятностью развития, прогрессирования и неблагополучного исхода заболевания. В настоящее время хорошо изучены факторы риска, приводящие к возникновению ХНИЗ. Показано, что восемь факторов риска обусловливают до 75% смертности от этих видов патологии. К этим ФР относятся: повышенное АД, дислипидемия, курение, нерациональное питание (недостаточное потребление фруктов и овощей, избыточное потребление соли, животных жиров и избыточная калорийность пищи), низкий уровень физической активности, повышенный уровень глюкозы в крови, избыточная масса тела и ожирение, пагубное употребление алкоголя. В соответствии с рекомендациями ВОЗ определение в каждой стране наиболее существенных факторов риска ХНИЗ, их целенаправленная коррекция, а также контроль их динамики являются основой системы факторной профилактики самих ХНИЗ (табл.1.5). Таблица 1.5 Факторы риска, общие для основных неинфекционных заболеваний (с использованием данных Global health risks: mortality and burden of disease attributable to selected major risks. Geneva, World Health Organization, 2009)
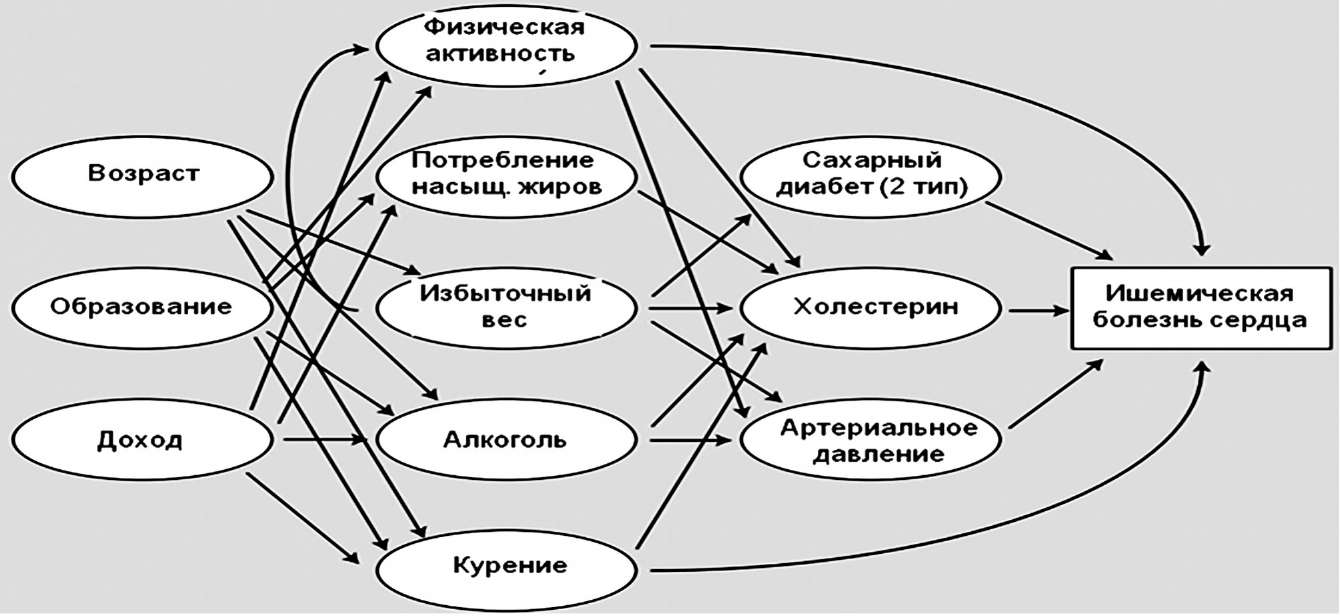
Основные ФР соответствуют трем критериям: высокая распространенность в большинстве популяций, достоверный независимый вклад в риск развития ХНИЗ, снижение риска развития ХНИЗ при контроле этих факторов. Факторы риска разделяют на немодифицируемые (возраст, пол, генетическая предрасположенность) и модифицируемые. Немодифицируемые факторы используют для стратификации риска. Например, чем старше возраст, тем выше риск развития ХНИЗ. Для целей профилактики наибольший интерес представляют модифицируемые факторы, поскольку их коррекция приводит к снижению риска ХНИЗ и их осложнений. В крупном международном исследовании (52 страны-участницы) по изучению ФР, ассоциирующихся с инфарктом миокарда (INTERHEART), в которое входили и Российские центры, была изучена роль девяти потенциально модифицируемых ФР: повышенное АД, курение, диабет, АО, недостаточное потребление овощей и фруктов, низкая физическая активность, потребление алкоголя, повышенный уровень ХС крови. Показано, что, ассоциации риска инфаркта миокарда с этими ФР, являются общими для всех географических регионов и этнических групп. Более того, в совокупности эти девять ФР обуславливают 90% случаев развития ИМ у мужчин и 94% у женщин. Этот факт позволяет предположить, что подходы к профилактике могут быть основаны на одних и тех же принципах по всему миру и имеют потенциал, чтобы предотвратить большинство случаев преждевременного инфаркта миокарда. Важным выводом из этого исследования является тот факт, что модификация ФР должна быть одинаково эффективной для мужчин и женщин всех возрастов, всех географических регионов и всех этнических групп, что является краеугольным камнем для профилактики ССЗ, несмотря на различия в распространенности этих показателей. Высокое АД считается первым из важнейших ФР, на его долю приходится 13% от общего числа случаев смерти в мире. Далее следуют курение (9%), высокий уровень глюкозы в крови (6%) и низкая физическая активность (6%). На долю избыточной массы тела и ожирения приходится 5% от общего числа случаев смерти в мире. Такая же доля в 5 % приходится на дислипидемию (повышенный уровень общего ХС в крови). Основные причинно-следственные связи факторов риска ХНИЗ в частности при развитии ишемической болезни сердца схематично показаны на рис. 1.3.
Рис. 1.3. Причинно-следственные связи основных факторов риска с развитием ишемической болезни сердца показано. стрелки указывают некоторые (но не все) из путей, по которым эти причины взаимосвязаны
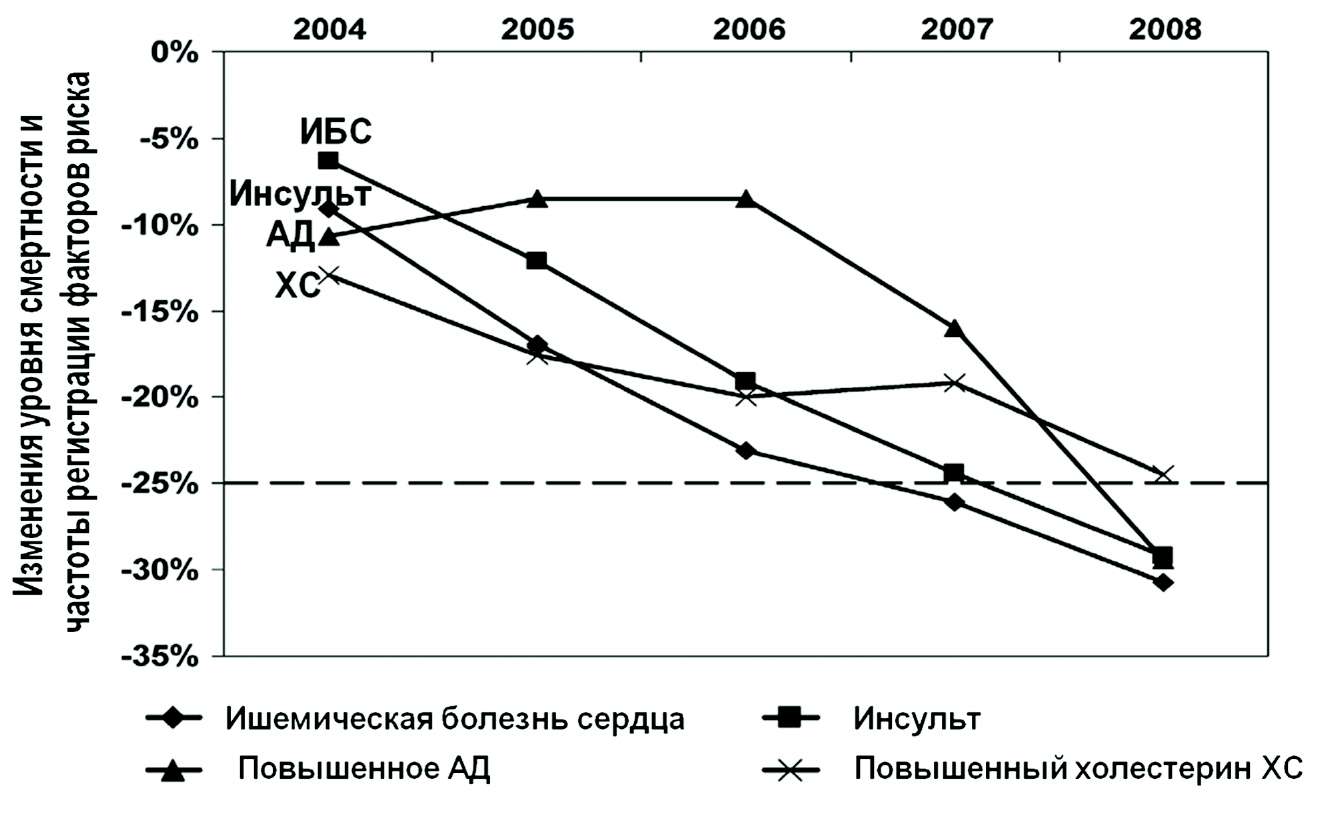
Ярким подтверждением наличия таких тесных связей между уровнем распространенности факторов риска ХНИЗ и уровнем смертности от них является представленная на рис. 1.4 динамика смертности от инсульта и ишемической болезни сердца в США с 2004 по 2008 год и частоты повышенного АД и общего ХС крови за тот же период.
Рис.1. 4. Динамика смертности от инсульта и ибс в сША с 2004 по 2008 год и частоты повышенного артериального давления и общего холестерина за тот же период
Россия характеризуется значительной распространенностью Фр. Так, по данным исследований ГНИЦ профилактической медицины, распространенность АГ составляет 40,8%. В то же время повышенное систолическое и/или диастолическое АД четко ассоциируется с увеличением риска ХНИЗ. Около 40% смертности от ССЗ в российской популяции обусловлено повышенным АД. Кроме того в нашей стране отмечена значительная распространенность курения среди мужского населения (63,1%) по сравнению со странами Европы, где этот показатель составляет 42%. Доля курящих женщин в России значительно меньше - 9,1% против 28% в Европе. Несмотря на то, что уровень курения среди мужчин снижается в ряде стран Европы, его распространенность продолжает увеличиваться среди молодых женщин, что является характерным и для россиянок. В исследовании Российских липидных клиник было получено подтверждение негативного влияния курения на смертность от ССЗ. Причем риск смерти увеличивается с увеличением числа выкуриваемых сигарет. Следует подчеркнуть, что женщины более уязвимы для курения, чем мужчины. Так, для сокращения продолжительности жизни мужчины на 1 год требуется выкуривание трех сигарет в сутки, тогда как для женщин достаточно двух. Ожирение отмечается у каждой пятой российской женщины и у каждого десятого мужчины. Следует иметь в виду, что ожирение усиливает развитие и/или прогрессирова ние таких заболеваний и состояний как АГ, диабет, дислипидемия, метаболический синдром, ишемическая болезнь сердца, инсульт, болезни желчного пузыря, остеоартрит, апноэ сна и проблемы с дыханием, дисфункция эндометрия, рак молочной железы, простаты и толстой кишки. Увеличение массы тела, также связано с увеличением смертности от всех причин. Среди возможных причин резких колебаний смертности в нашей стране в конце 20- го столетия можно особо выделить психосоциальный стресс и алкоголь. Выборочные исследования, проведенные в Москве в конце 80-х годов и середины 90-х годов среди мужчин и женщин в возрасте 25-64 лет, выявили значительное увеличение уровня психосоциального стресса. Динамика показателей смертности и результаты исследований дают основание считать психосоциальные факторы одной из причин резких колебаний смертности общей и от ССЗ в России, начиная с 1985 г. О психологическом напряжении в популяции может свидетельствовать и тот факт, что, распространенность депрессий в реальной практике российских врачей составляет 45,9%. Снижение смертности от ССЗ и внешних причин в период антиалкогольной кампании (1984-1988 гг.) часто связывают с резким сокращением потребления алкоголя, в то время как ухудшение здоровья населения России в период социально-экономических реформ объясняют повышением потребления алкоголя после снятия ограничительных мер. Данные по употреблению алкоголя населением России достаточно противоречивы. Наблюдается большое расхождение в показателях потребления алкоголя между показателями официальной статистики, оценками экспертов и результатами эпидемиологических исследований. В то же время не вызывает сомнения факт, что чрезмерное употребление алкоголя увеличивает смертность от ССЗ. Анализ результатов исследований показал, что каждые 10 г чистого этанола увеличивают риск смерти от инсульта на 1% у мужчин 40-59 лет. Данные факты позволяют утверждать, что увеличение потребления алкоголя в период социально-экономических реформ явилось одной из причин увеличения смертности от ССЗ. Индустриализация, урбанизация, транспорт ограничили физическую активность даже в развивающихся странах, приведя к тому, что большая часть населения сегодня имеют сниженную физическую активность. По экспертным оценкам ВОЗ физическая инертность является основной причиной порядка 21 - 25% случаев заболеваний раком молочной железы и толстой кишки, 27% случаев заболевания диабетом и около 30% случаев заболевания ишемической болезни сердца. В нашей стране более 60% пациентов, обращающихся к кардиологу, имеют низкую физическую активность. Вместе с тем, исследования показа- ли, что люди, которые физически активны в течение примерно 7 часов в неделю, имеют на 40 процентов более низкий риск ранней смерти, чем те, которые физически активны менее чем 30 минут в неделю. Сегодня для профилактики ХНИЗ используются три стратегии: A. Популяционная стратегия - воздействие через средства массовой информации на те факторы образа жизни и окружающей среды, которые увеличивают риск развития ХНИЗ, среди всего населения. Эта стратегия имеет ряд преимуществ: воздействие охватывает все население как лиц, имеющих разную степень риска развития ХНИЗ, так и уже страдающих ХНИЗ; стоимость ее внедрения относительно невысокая, нет необходимости экстенсивно усиливать систему здравоохранения, ее дорогостоящую материально-техническую базу. Однако реализация этой стратегии находится, в основном, вне сферы деятельности системы здравоохранения и эффект от ее внедрения появится тогда, когда население отреагирует изменением образа жизни, что потребует достаточно длительного периода времени и комплекса мер. Тем не менее, роль врачей, медицинских работников в реализации этой стратегии достаточно большая. Они должны быть идеологами и авторами информационных материалов для средств массовой информации, инициаторами, пропагандистами и «катализаторами» процессов в обществе, направленных на профилактику ХНИЗ. Большую координирующую функцию в практической реализации популяционной стратегии профилактики ХНИЗ на уровне субъектов Российской Федерации призваны выполнять центры медицинской профилактики. B. Стратегия высокого риска - выявление лиц с повышенным уровнем факторов риска ХНИЗ и проведение мероприятий по их коррекции. Реализация этой стратегии находится, в основном, в сфере здравоохранения и в первую очередь в ее первичном звене. Затраты на ее реализацию при правильной организации медицинской и профилактической помощи по экспертной оценке могут достигать 30% от общей суммы средств, идущих на борьбу с ХНИЗ, что может обусловить 20% вклада в снижение смертности населения от ХНИЗ. Учитывая то, что Россия относится к категории государств с высоким риском и большой долей популяции, имеющей высокий сердечнососудистый риск, реализация данной стратегии имеет особенное значение для нашей страны. C. Стратегия вторичной профилактики - заключается в ранней диагностике и предупреждение прогрессирования заболевания как за счет факторной профилактики и коррекции поведенческих ФР, так и за счет своевременного проведения современного лечения, в том числе с использованием высокотехнологических вмешательств. В то же время эти стратегии не следует противопоставлять, они взаимно дополняют друг друга и наилучший эффект может быть достигнут при комплексном внедрении всех 3-х стратегий. Для выявления лиц с ФР проводится скрининг с помощью простых и быстрых методов обследования. Выделяют оппортунистический скрининг - обследование всех лиц при их обращении к врачу или в медицинское учреждение и селективный скрининг - обследование лиц, имеющих большую вероятность наличия ФР (например: обследование лиц с ожирением для выявления диабета и АГ). После выявления у пациента ФР ему проводится оценка суммарного риска с учетом совокупного влияния имеющихся у данного пациента ФР. Почему важна оценка суммарного риска: ü ХНИЗ многофакторные заболевания; ü существует синергизм во взаимодействии ФР; ü часто у человека имеется несколько ФР, которые со временем могут измениться в разных направлениях. Оценку суммарного риска среди лиц, не имеющих клинических проявлений заболеваний, проводится с использованием различных шкал (для ССЗ - шкала SCORE, для ХНИЗ - шкала «Орискон»). Важным аспектом профилактики ХНИЗ является профилактика догоспитальной смертности, что особенно актуально для территорий, имеющих низкую плотность населения. Так, в нашей стране по данным официальной статистики вне стационаров от болезней системы кровообращения умерло в 2010 г. 920 444 человека, что составило 80 % от всех умерших по этой причине (1 151 917 человек). По данным эпидемиологического исследования «РЕЗОНАНС», выполненного в трех регионах России, догоспитальная смертность от ССЗ составила 88% (для сравнения, в странах Европы и Северной Америки в среднем 50,3 % от всех умирающих больных умирает в стационарах). Основной путь снижения смертности вне стационаров - это обучение пациентов, имеющих ХНИЗ, особенно ССЗ, а также пациентом с высоким и очень высоким СС риском, не только принципам здорового образа жизни, информирование об основных симптомах жизнеугрожающих состояний и обучение неотложным мерам доврачебной помощи, самопомощи и взаимопомощи. Глава 2
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2017-02-05; просмотров: 784; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.147.104.120 (0.056 с.) |
 Рак легкого встречается в 10 раз чаще среди курильщиков, чем среди некурящих (ОР=10).
Рак легкого встречается в 10 раз чаще среди курильщиков, чем среди некурящих (ОР=10).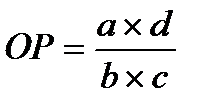 , где
, где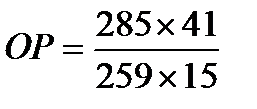 = 3,0
= 3,0