Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Катетеризация мочевого пузыря у мальчиков.
Техника выполнения: резиновым или пластиковым катетером - в положении больного на спине тщательно обрабатывают головку полового члена и область наружного отверстия мочеиспускательного канала. Затем средним и безымянным пальцами левой руки захватывают головку полового члена в области венца и несколько натягивают кпереди, чтобы расправить складки слизистой оболочки мочеиспускательного канала. Указательным и большим пальцами той же руки слегка раздвигают края наружного отверстия мочеиспускательного канала. Далее дистальный конец катетера помещают между 4 и 5 пальцами правой руки, а проксимальный конец обильно смазанный стерильным глицерином или вазелином удерживают пинцетом. После этого правой рукой плавно вводят катетер в мочеиспускательный канал; металлическим катетером (врачебная манипуляция) – левой рукой берут половой член также как при катетеризации эластичным катетером и натягивают его параллельно паховой складке. Правой рукой вводят в уретру металлический катетер клювом вниз. При этом одновременно половой член осторожно натягивают на катетер. Последний продвигают до наружного сфинктера мочевого пузыря, препятствующего его дальнейшему продвижению. Затем половой член вместе с катетером переводят к средней линии тела под тем же углом к передней брюшной стенке и продолжают вводить катетер глубже, натягивая одновременно на него член. При этом катетер легко проходит в мочевой пузырь. Доказательством того, что клюв катетера находится в мочевом пузыре, является возможность свободного поворота катетера и выделение по нему мочи (рис. 8).
Рис. 8. Катетеризация мочевого пузыря у мальчика.
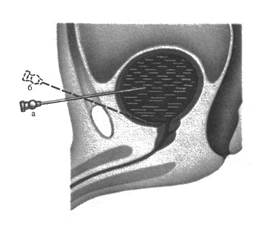
ПУНКЦИЯ МОЧЕВОГО ПУЗЫРЯ Показания – острая задержка мочи, в послеоперационном периоде, когда затрудняется катетеризация. Противопоказания – разрыв мочевого пузыря, спаечный процесс в нижнем этаже брюшной полости, асцит, гнойные раны, фурункулез в области пункции. Набор: – перчатки, бритва, зажим, спирт, новокаин (0,5%), игла инъекционная (10-12 см длиной), 2 шприца, резиновая трубка, надетая на канюлю пункционной иглы, ватные шарики, лоток для сбора мочи. Техника выполнения: · больной на спине; · надлобковую область выбривают, обрабатывают спиртом;
· пальпацией и перкуссией определяют контуры мочевого пузыря; · обезболивают кожу и подкожно-жировую клетчатку, производят прокол пункционной иглой по срединной линии на 1-2 см выше лобкового сочленения; · затем больного поворачивают набок и слегка наклоняют вперед, что способствует максимальному выведению мочи; · мочу можно отсасывать шприцем или с помощью трубки, надетой на пункционную иглу; · место прокола обрабатывают спиртом, асептическая повязка (рис.9).
Рис. 9. Пункция мочевого пузыря: а – правильно, б – неправильно. ВЫТЯЖЕНИЕ ПО ШЕДЕ Показания – переломы бедренной кости у детей до 2-х лет, для разгрузки тазобедренного сустава, угроза патологического вывиха при остеомиелите, иммобилизация, вправление врожденного вывиха бедра у детей раннего возраста. Набор: – паста Унна (окись цинка – 1, желатин – 2, глицерин – 3, дистиллированная вода – 4 части), водяная баня, фланелевая полоска, марлевые бинты (2-3), пластинка из пластмассы, шнур, дуга (Соммервилля) фиксированная к кровати, блоки, гиря (10-15 % от массы тела), зажим, марлевые шарики, ножницы, спирт. Техника выполнения: · обезжиривают конечность спиртом и подсушивают; · проводят измерение от паха до большого вертела через пятку + 5 см запас на стопу и отрезают фланель; · пасту Унна разогревают на водяной бане (560); · конечность смазывают пастой, приклеивают фланель, затем снова пастой сверху, бинтуют от лодыжки к верху, затем снова смазывают, обратно бинтуют, и так 5-6 слоев; · конечность должна быть разогнута; · верхний слой смазывают; · сушат 2-3 часа; · через сутки подвешивают на дугу Соммервилля; · при вправлении вывиха разведение конечностей для центрации головки бедра осуществляют на 2-е сутки, по 5-100 – ежедневно; · эффективность вытяжения определяется «симптомом ягодицы» [под ягодицей больного должна проходить ладонь] (рис.10).
ПОСТУРАЛЬНЫЙ ДРЕНАЖ ЛЕГКИХ Показания – обструктивные бронхиты, дренирующиеся абсцессы легких, бронхо-плевральные свищи. Техника выполнения: · больного укладывают с опущенным головным концом кровати и поднятой тазовой частью тела, чем обеспечивается отток секрета из наиболее пораженных и плохо дренируемых нижних долей обеих легких. Такое положение достигается также свешиванием туловища больного с кровати (упор руками в пол), применением различных приспособлений или выполнением стойки на руках у стены. В этом положении больной должен оставаться 15-20 минут (с перерывами), при необходимости производя кашлевые движения. Процедура проводится 2-3 раза в день, первую процедуру следует делать непосредственно после утреннего пробуждения, последующие желательно сочетать с вибрационным массажем;
· вибрационный массаж у старших детей производится похлопыванием по грудной клетке ладонью, сложенной «лодочкой», у младших – кончиками пальцев. Периодически двумя руками сжимают грудную клетку на выдохе, что способствует выдавливанию мокроты в более крупные бронхи. Эти движения чередуют с массажем межреберий. Для мобилизации мокроты из отдельных пораженных долей легкого применяются особые положения. У детей младшего возраста при отсутствии активного кашля его стимулируют нажатием на трахею в области яремной впадины или раздражением корня языка шпателем; · очень важно использовать постуральный (позиционный) дренаж. При поражении нижней доли назначают дренаж в положении Квинке. Находят положение, которое вызывает у больного бурный кашель и эффективное отхождение гнойной мокроты. Для этого лежа на спине (без подушки) больной постепенно поворачивается вокруг своей оси каждый раз на 450, делая в этом положении глубокий вдох и форсированный выдох (3-5 раз). При появлении кашля больному необходимо полностью откашляться, после чего продолжать вращение туловища, запоминая то положение, при котором кашель и отделение мокроты были наиболее выраженными. Дренаж проводят 3 - 4 раза в день по 10 – 15 мин. до еды. Во время процедуры целесообразно проводить вибрационный массаж грудной клетки над очагом поражения.
БАКТЕРИЦИДНЫЕ ПОВЯЗКИ
Цель – защита раны от внешних неблагоприятных факторов и лечение с использованием дифференцированного подхода в зависимости от фазы течения раневого процесса (воспалительной, пролиферативной и дифференциации). Задачи повязки: в фазу воспаления – удаление избыточного экссудата одновременно с бактериями, токсинами, некротической тканью, грязью и инородными телами; защита раны от повторного заражения. В фазу пролиферации – адекватное регулирование влажной среды в ране; защита грануляционной ткани от травматизации; защита раны от повторного заражения. Требования к раневым повязкам: адекватная поглотительная и всасывающая способность, проницаемость для газов, атравматичность для раны, стерильность. В зависимости от исходного состояния раны подвергаются «сухой» или «влажной» обработке. Сухие раневые повязки применяются для обработки ран в рамках первой помощи и ран, заживающих первичным натяжением, закрытых швом ран для поглощения крови, защиты от вторичных инфекций и от механических раздражений. Влажная обработка считается стандартным методом для всех ран, заживающих вторичным натяжением. Влажная и проницаемая повязка и достигаемое с ее помощью влажное заживление раны ведут к более быстрому заживлению раны.
Этапы смены повязок: · смена повязок должна происходить в стерильных условиях. Всегда необходимо использовать бесконтактную методику, при которой к ране или повязке не допускается прикосновение без перчаток. Все материалы, которые вступают в контакт с раной, должны быть стерильными; · снятие повязки: в нестерильных одноразовых перчатках удаляют фиксацию повязки. С помощью стерильного пинцета снимают раневую повязку. Если повязка не снимается, ее смачивают антисептическим раствором до тех пор, пока она не отклеится. Перчатки меняют на одноразовые стерильные. Оценивают состояние раны: - размер раны, глубину, состояние краев (уменьшилась или увеличилась со времени последней смены повязки); - выраженность и характер налетов и некрозов (черные, струп, гнойные); - характер экссудата (серозный, геморрагический, его количество); - наличие и характер грануляций (грануляционной ткани нет, бледная, губчатая, розовая, красная, плотная); - интенсивность образования эпителия; - склонность к кровотечению; - болезненность раны; - признаки инфекции (отечность, покраснение, желтоватые или зеленоватые грязные налеты, изменение запаха); · дезинфекция окружающих рану тканей при асептических ранах проводится тампоном в направлении от середины к краям, а при септических, инфицированных ранах – снаружи внутрь; · удаление некротической ткани с помощью скальпеля. Глубокая хирургическая обработка производится в операционной. Свежая красная грануляционная ткань не требует очистки. Чрезмерные грануляции удаляют с помощью прижигания ляписом; · аппликация новой раневой повязки в зависимости от текущего состояния раны. Фиксация раневой повязки: - при ранах, заживающих первичным натяжением, достаточно закрепить повязку фиксирующим пластырем; - при крупных ранениях целесообразна фиксация по всей поверхности с помощью нетканых материалов и фиксирующих повязок. Ненадежно фиксированные повязки могут вызвать раздражение раны и нарушить ее заживление (рис. 11, 12).
При наложении бинтовой повязки бинт необходимо развертывать слева направо, головка бинта как бы скатывается с туров бинта. Каждый последующий тур должен закрывать 1/2 или 2/3 ширины предыдущего. Бинтовать надо по правилам какой-либо типовой повязки (круговой, спиральной, восьмиобразной, Дезо и т.д.). Наложенная повязка не должна вызывать нарушения кровообращения в конечности (появление цианоза, побледнение, чувство онемения, пульсирующей боли и т.д.).
Частота смены повязок ежедневно, а так же: - если пациент жалуется на боли; - если развилась лихорадка; - если повязка промокла и загрязнилась; - если нарушилась фиксация.
ИММОБИЛИЗАЦИЯ ПРИ ТРАВМАХ Основной принцип иммобилизации – обездвиживание соседних с поврежденным сегментом суставов (не мене двух). Для обеспечения транспортной иммобилизации применяют стандартные шины, имеющиеся в специальных комплектах: проволочные (лестничные) шины Крамера, пневматические шины (рис.13, 14, 15). Для транспортной иммобилизации позвоночника и таза используют жесткие подкладки (доски, щиты), вакуум-матрац, который после выкачивания воздуха становится твердым, хорошо отмоделированным по телу. Наиболее удобны для транспортной иммобилизации верхних и нижних конечностей лестничные шины, которые легко моделируются. Моделирование шины необходимо проводить на неповрежденной конечности. Дистальная часть шины должна выступать за кончики пальцев конечности. В области возможных мест давления шины на ткани (пятка, локтевой сустав и т.д.) подкладывается вата. При удлинении шины путем связывание одной к одной, зона стыка шин не должна находиться в проекции сустава. Иммобилизируемая конечность по возможности находится в физиологическом положении. При наложении лестничной шины на верхнюю конечность иммобилизация дополняется косыночной повязкой. Нижняя конечность иммобилизируется с трех сторон по внутренней поверхности, по наружной стороне и сзади. Транспортная иммобилизация может проводиться с помощью подручных средств – досок, пучков прутьев и т.д. В ряде случаев можно применить аутоиммобилизацию за счет фиксирования поврежденной нижней конечности к здоровой, верхней конечности – к груди.
Наложение гипсовой лонгеты. Цель наложения гипсовой повязки – обеспечить иммобилизацию части тела, чаще конечности, после перелома, вывиха, операции, заболевания кости при риске развития патологического перелома, наличии раны в области сустава и т.д. Основные принципы иммобилизации гипсовой повязки: · фиксация двух смежных суставов с обязательной фиксацией дистального отдела; · придание конечности среднефизиологического положения; · при наложении гипсовой повязки конечность следует удерживать неподвижно, сохраняя приданое положение до затвердения гипса; · гипсовая повязка должна повторять контуры тела, для чего ее необходимо тщательно моделировать, особенно в месте костных выступов; · все костные выступы перед наложением гипсовой повязки выстилают ватно-марлевыми прокладками с целью уменьшения давления на них; · для наблюдения за состоянием конечности следует оставлять пальцы фиксированной конечности открытыми. Набор: Гипсовые и марлевые бинты, ножницы, фартук, клеенка. Техника наложения гипсовой лонгеты: · все выступающие точки тела, подлежащие фиксации, должны быть защищены ватно-марлевыми прокладками;
· готовую лонгету складывают и переносят в таз с водой, не погружая ее принудительно. Лонгета должна опуститься на дно таза самостоятельно; · сигналом полного пропитывания материала водой является прекращение выделения пузырьков воздуха; · вынимают лонгету из воды и слегка отжимают двумя руками путем придавливания; · производят моделирование лонгеты; · фиксируют спиральными турами обычного бинта; · туры бинта необходимо класть свободно, без натяжения, чтобы не нарушить кровоснабжение; · верхние и нижние края (и дополнительно боковые поверхности) повязок окаймляют марлевой салфеткой, чтобы сгладить острые края гипса; · кончики пальцев гипсуемых конечностей оставляют открытыми для контроля кровообращения и иннервации.
Определение правильности наложения гипсовой лонгеты - при контроле иммобилизации гипсовой лонгетой необходимо проверить целостность гипсовой повязки, надежность фиксации, кровообращение и иннервацию конечности. Нарушение кровообращения в результате сдавливания конечности повязкой является очень тяжелым осложнением. Причиной этого может быть слишком тугое наложение повязки, либо развитие отека конечности. Больной жалуется на сильную боль, дистальные отделы конечности отечны, багрового или синюшного цвета, холодные. Нарушается или полностью теряется чувствительность кожи. Чем моложе ребенок, тем быстрее наступают у него необратимые некротические изменения в сдавленных тканях, иногда уже через 1-2 часа. При развитии подобной симптоматики необходимо придать конечности возвышенное положение и если в течение 15-20 минут симптомы нарушения кровообращения останутся без изменений, следует немедленно ослабить гипсовую повязку посредством раздвигания краев лонгеты. После исчезновения отека в пораженной конечности ее объем уменьшается и лонгета может стать неадекватно большой. Ослабление повязки проявляется в легкой подвижности конечности внутри гипсовой лонгеты. Такое состояние сопряжено с риском развития вторичного смещения костных отломков и требует дополнительного подкрепления гипсовой иммобилизации. При длительном ношении гипсовой лонгеты на коже может возникнуть раздражение или пролежни, что потребует дополнительного ухода за конечностью.
|
|||||||||
|
Последнее изменение этой страницы: 2017-01-19; просмотров: 180; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.14.15.94 (0.038 с.) |