Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
II. Полостные (косвенные) признаки.Содержание книги Поиск на нашем сайте
1. Левопредсердные признаки отражают как непосредственно гипертрофию и последующую дилатацию предсердия, так и последствия его увеличения: а) физикальные - увеличение относительной тупости сердца вверх; меньшее наполнение пульса слева (различный пульс) за счёт сдавления левой подключичной артерии гипертрофированным левым предсердием; охриплость голоса вследствие пареза голосовой связки из-за сдавления возвратного нерва увеличенным левым предсердием; б) электрокардиографические - зубец "Р" в отведениях I, avL, Приобретённые пороки сердца
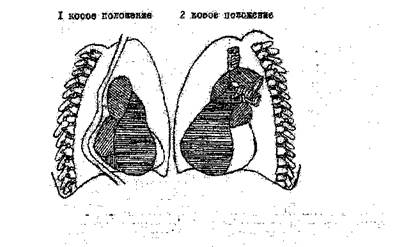
V5,6 уширен (> 0,1 с), двугорбый, большой (>2,5 мм); в отведении Vi: - двухфазный (+/-) с расширенной отрицательной фазой; при мерцательной аритмии - крупноволновая её форма из-за предшествующей гипертрофии предсердия; ТшЕйШьоШй. жетт пред* гшеркрефда -яравбго «ваудачва esjasta*© отклттмт ий- с яшо&генквк реярок&рд&айШ! даоде по яуэ?в наяез*о ароадршезгаа в «ютем отделе, в) рентгенологические - выбухание 3 дуги в прямом положении, ведущее к сглаживанию талии; отклонение пищевода в I косом положении по дуге малого радиуса, вследствие дилатации предшествующего гипертрофированного предсердия; увеличение угла бифуркации трахеи за счёт раздвигания главных бронхов увеличенным левым предсердием.
2. Правожелудочковые признаки отражают гипертрофию правого желудочка как реакцию на активную, прекапиллярную лёгочную гипертензию: а) физикальные - усиление сердечного толчка (IV-V межреберье б) электрокардиографические - амплитуда зубца R в отведениях Rvi+Sv5-6^10,5 мм, R/Svi>l, R/QavR>l, время активации Vi>0,04, блокада правой ножки пучка Гиса при Rvl>15 мм, смещение переходной зоны влево от V3, дискордантное смещение S Т и Т в III, avF, Vi; в) рентгенологические - выполнение ретростернального пространства во 2 косом положении.
Матвеев JUL, Фомина В.М, Приобретённые пороки сердца III. Гемодинамические признаки. 1. Малый круг кровообращения: а) акцент II тона над лёгочной артерией обусловлен большей интенсивностью захлопывания клапана лёгочной артерии вследствие Матвеев JUL Фомина В.М. 27 Приобретённые пороки сердца активной гипертензии малого круга. По мере увеличения степени МС и, следовательно, лёгочной гипертензии удлиняется систола правого желудочка и происходит запаздывание лёгочного компонента II тона (Пр). С другой стороны, вследствие меньшего диастолического наполнения укорачивается систола левого желудочка с ускоренным закрытием клапана аорты (Па). Таким образом, из-за разнонаправлен-ности сдвигов увеличивается физиологический асинхронизм закрытия клапанов аорты и лёгочной артерии с 0,02-0,04 до 0,06-0,08с, что воспринимается как раздельное звучание - расщепление II тона над лёгочной артерией - в виде двух коротких, высоких тонов ("та-та"). Наиболее часто указанное характерно для формирования "лёгочного" барьера. б) протодиастолический шум Грехема-Стилла, обусловленный в) рентгенологические - выбухание 2 дуги в прямом положении Следствием лёгочной артериальной гипертензии является: появление одышки, опережающей темпы декомпенсации и возникающей вследствие повышенной ригидности лёгочной ткани; уменьшение ЖЕЛ; рефлекторный бронхоспазм, особенно при вдыхании холодного воздуха, раздражающих веществ и отягчающий сердечную астму. Нередким проявлением лёгочной артериальной гипертонии является кровохарканье от прожилок крови до обильного, источником которого чаще являются расширенные бронхиальные вены. Черно-коричневая окраска мокроты, отделяемой по утрам и содержащей нагруженные гемосидерином альвеолярные макрофаги ("клетки сердечных пороков"), также отражает лёгочную сосудистую гипертонию (диапедез эритроцитов в просвет альвеол).
Приобретённые пороки сердца 2. Большой круг кровообращения. Клинические проявления, отражающие гемодинамические последствия МС со стороны большого круга, обусловлены снижением сердечного выброса и МОК. а) холодный акроцианоз - патогномоничен для данного порока, б) пульс - слабого наполнения, частый; АД - чаще имеет тенден ТЕЧЕНИЕ МИТРАЛЬНЫХ ПОРОКОВ. МС по сравнению с МН с гемодинамической точки зрения менее благоприятен, т.к. основная нагрузка падает на левое предсердие, имеющее слабую мускулатуру и часто отягчённое мерцанием, и на правый желудочек, уступающий левому в способности к компенсации. Неблагоприятным фактором также является неуклонное про-грессирование степени стеноза. В связи с ранним появлением жалоб на одышку, сердцебиения, ограничение в выполнении физической нагрузки больные рано обращаются за медицинской помощью. Декомпенсация развивается вначале по малому кругу, т.е. "левожелудочко-вому" типу, несмотря на то, что левый желудочек остаётся интакт-ным, а причиной застоя в лёгких является суженное митральное отверстие. Затем нагрузка сопротивлением ведёт к декомпенсации правого желудочка с появлением клинических признаков застоя в большом круге кровообращения - отёки, увеличение печени, асцит. В связи с ослаблением сократимости правого желудочка происходит своеобразная разгрузка малого круга - "больной меняет одышку на отёки". Таким образом, особенностью декомпенсации при МС является раннее её появление с последующим длительным течением. Другое своеобразие декомпенсации - предшествующая ей мерцательная аритмия, Матвеев JUL, Фомина R.M. 29 Приобретённые пороки сердца в связи с чем наличие декомпенсации на фоне синусового ритма ставит под сомнение МС как ведущую патологию сердца. Тромбоэмболии (мозг, конечности, почки, кишечник) также являются довольно характерным осложнением МС, в связи с частым образованием тромбов в левом предсердии, особенно при развитии мерцательной аритмии и значительной степени стеноза. Первая эмболия часто служит предвестником последующих. Значительно реже обнаруживаются подвижные ("шаровидные") тромбы в левом предсердии, приводящие к потере сознания при переходе из горизонтального положения в вертикальное из-за закрытия атриовентрикулярного отверстия. Довольно часто у больных МС наблюдаются тромбоэмболии ветвей лёгочной артерии с развитием инфаркта лёгкого, проявляющиеся внезапным приступом удушья, болью в груди, обмороком, кровохарканьем, утяжелением правожелудочковой недостаточности. АОРТАЛЬНЫЕ ПОРОКИ СЕРДЦА. Аортальные пороки сердца встречаются реже, чем митральные, составляя в сочетанном или изолированном виде треть всех приобретённых пороков сердца. Основными этиологическими факторами формирования аортальных пороков являются - ревматизм, инфекционный эндокардит, атеросклероз, сифилис. Повышенная физическая нагрузка рассматривается как фактор, предрасполагающий к поражению аортального клапана, в связи с чем аортальные пороки встречаются в 5-6 раз чаще у мужчин. Аналогичное значение имеет более частое, чем при митральных пороках отсутствие анамнестических указаний на ревматизм, что не предрасполагает к ограничению физической активности. Морфологические изменения аортального клапана неоднородны, зависят от этиологической причины и определяют ряд клинических особенностей: 1. Ревматизм инициально ведёт к недостаточности аортального 2. При инфекционном эндокардите разрушение, изъязвление Матвеев Л.Н., Фомина В.М. 30 Приобретённые пороки сердца чатый клапан") ведут к быстропрогрессирующей недостаточности. Тромботические вегетации на створках с возможным обызвествлением значительно реже могут привести к стенозированию аортального отверстия. В связи с этим "чистая" недостаточность клапана является преобладающим типом поражения. Возможно развитие порока через 2 недели от начала поражения. 3. Сифилитическое поражение бульбуса аорты с последующим его аневризматическим расширением ведёт к несмыканию (недостаточности) неповреждённых клапанов. При указанном процессе стеноз устья аорты не возникает. Порок формируется обычно через 15-20 лет после поражения аорты. 4. При атеросклеротическом поражении, также происходит распространение процесса с аорты на основания полулунных клапанов с их укорочением, обызвествлением и даже оссификацией. Расширение корня аорты также^ способствует формированию недостаточности. Ригидность створок, увеличивающаяся при кальцинозе, обуславливает сочетание недостаточности и стеноза, редко достигающих, однако, значительной степени. Характерной чертой аортальных пороков атеросклеретической, сифилитической и инфекционной этиологии является стенозирующее поражение коронарных артерий. Учитывая существенный удельный вес в этиологии инфекционного эндокардита, более частой является недостаточность клапана аорты. Редкими причинами аортальной недостаточности являются -болезнь Бехтерева, синдром Марфана (врождённое идиопатическое расширение аорты).
|
||||||||
|
Последнее изменение этой страницы: 2016-08-16; просмотров: 106; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.146.176.172 (0.011 с.) |