Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Лечебные диеты (диетические столы)Содержание книги
Поиск на нашем сайте В Российской Федерации до настоящего времени использовали единую номерную систему диет для обеспечения индивидуализации лечебного питания большого количества больных с теми или иными заболеваниями и их разным течением - лечебные диеты или диетические столы № 0-15, разработанные в Институте питания АМН СССР. Каждая диета имеет индивидуальную характеристику, в которой отражают следующие показатели: 1) показания к назначению; 2) цель назначения; 3) общая характеристика; 4) химический состав и калорийность; 5) режим питания; 6) перечень продуктов и блюд, которые разрешены и запрещены, составленный в определенном порядке - продукты, содержащие белки, жиры, углеводы, приправы и напитки. Лечебные диеты дифференцированы по основным нозологичеоким формам (по заболеваниям).
Нулевые (хирургические) диеты Показания: после операций на органах пищеварения, а также при полубессознательных состояниях, обусловленных нарушением мозгового кровообращения, черепно-мозговой травмой, инфекционными заболеваниями с высокой температурой тела и др. Цели назначения: обеспечение питания в условиях, когда прием обычной пищи невозможен, затруднён или противопоказан; максимальные разгрузка и щажение органов пищеварения, предупреждение вздутия кишечника (метеоризма). Общая характеристика: максимально механически и химически щадящее питание (жидкая, полужидкая, желеобразная, протёрта пища) в виде трёх последовательно назначаемых диет — № 0а, № 0б, № 0в. Диеты содержат наиболее легко усвояемые источники белков, жиров и углеводов, повышенное количество жидкости и витаминов. Резко ограничено количество натрия хлорида (поваренной соли). Показаны частые приёмы пищи малыми порциями. После нулевых диет применяют диету № 1 или № 1 хирургическую. Последняя отличается от диеты № 1 включением некрепких мясных и рыбных бульонов и овощных отваров и ограничением цельного молока. Терапевтические диеты Диета № 1а. Показания к назначению: обострение язвенной болезни в течение первых 8—10 дней лечения и при кровотечении, обострение гастрита с повышенной секрецией, ожог пищевода. Цель назначения: максимальное щажение желудка исключением химических, механических и термических раздражителей. Общая характеристика: исключают вещества, возбуждающие секрецию желудочного сока. Пищу дают преимущественно в жидком и полужидком виде. Калорийность ограничивают главным образом за счет углеводов. Поваренную соль ограничивают. Калорийность и состав: белков 80 г, из них не менее 50 г животного происхождения, жиров 80-90 г, углеводов 200 г; ккал 2000. Режим питания: частые приемы пищи (через каждые 2-3 ч) небольшими порциями, на ночь - молоко или сливки. Диета № 1б. Показания к назначению, цель назначения, общая характеристика такие же, как для диеты № 1а. Но к продуктам, указанным в характеристике диеты № 1а, добавляют сухари из белого хлеба, сухой бисквит, творог с молочной кухни в протертом виде, увеличивают количество мясных и Диета № 1. Показания к назначению: язвенная болезнь в стадии затихающего обострения, при рубцевании язвы, а также во время ремиссии к течение 2-3 мес. Гастрит с повышенной секрецией в период обострения. Цель назначения: щажение желудка и двенадцатиперстной кишки, исключение химических и ограничение механических раздражителей, что способствует процессу рубцевания язвы. Общая характеристика: исключает вещества, возбуждающие желудочную секрецию (крепкие бульоны из рыбы и мяса, грибы, жареные, жирные продукты, кофе, острые закуски, черный хлеб, растительную клетчатку, спиртовые напитки, необработанные овощи). Пищу лают преимущественно протертую, приготовленную в вареном или паромом виде. Диета с нормальным количеством калорий и нормальным соотношением белков, жиров и углеводов, с повышенным содержанием витаминов В и С. Поваренная сонь ограничена. Калорийность и состав: белков 100 г, жиров 100 г, углеводов 400 г; ккал 3000. Режим питания: частые приемы пиши (6 раз в день); перед сном молоко, сливки или свежий кефир. Диета № 2. Наказания к назначению: хронический гастрит с секреторной недостаточностью, хронический энтероколит пне обострения, нарушение жевательного аппарата, период выздоровления после операции и после острой инфекции, а также в случаях, когда показано умеренное щажение желудочно-кишечного тракта. Цель назначения: содействие нормализации секреторной и моторной функции желудка и кишечника, умеренное механическое щажение желудочно-кишечного тракта. Общая характеристика: физиологически полноценная диета с сохранением экстрактивных и других веществ, стимулирующих отделение желудочного сока, не раздражающих слизистую оболочку желудка. Мясо с грубой соединительной тканью и продукты, содержащие растительную клетчатку, дают преимущественно в измельченном виде. Исключаются бобовые растения - фасоль, зеленый горох, бобы. Калорийность и состав: белков 80-100 г, жиров 80-100 г, углеводов 400 г; ккал 3000. Витамина С 100 мг, другие витамины - в повышенном количестве. Диета № 3. Показания к назначению: запоры. Цель назначения: усиление перистальтики, регулирование опорожнения кишечника. Общая характеристика: увеличение в диете объема продуктов, богатых растительной клетчаткой (капуста, свекла, морковь, ржаной хлеб), и продуктов, усиливающих функцию кишечника; обильное питье минеральных вод. Калорийность и состав: белков 100 г, жиров 100 г, углеводов 450 г; ккал 3500. Повышенное количество поваренной соли (25 г). Режим питания: прием пищи – 4-5 раз в день; на ночь стакан кефира и одна столовая ложка растительного масла (хорошо размешать). Диета № 4. Показания к назначению: гастроэтероколиты, острые энтероколиты и обострения хронических, дизентерия в остром периоде, состояние после операций на кишечнике. Цель назначения: значительное механическое и химическое щажение кишечника, исключение продуктов, усиливающих перистальтику кишок и бродильные процессы в кишечнике. Общая характеристика: диета с ограничением калорий за счет углеводов и жиров, белки в пределах нижней границы физиологической нормы. Исключают молоко, натуральный кофе, соки, пряности, плавленый сыр, продукты, содержащие растительную клетчатку (капуста, свекла, репа, шпинат, щавель), соленья, копчености. Диету назначают на срок не более 5-7 дней. Калорийность и состав: белков 80 г, жиров 70 г, углеводов 50 г; ккал 2000. Витамина С 100 мг. Недостающее в пищевых продуктах количество витаминов группы В и других восполняют витаминные препараты. Режим питания: прием пищи 5-6 раз в день в ограниченном количестве. Свободной жидкости 1,5 л в виде горячего чая, черного кофе, бульона, отвара шиповника. Диета № 4б. Показания к назначению: хронические энтероколиты в период умеренного обострения при сочетании заболевания кишечника с поражением желудка, дизентерия в период затихания острых явлений. Цель назначения: обеспечение полноценного питания в период умеренного обострения хронического энтероколита, содействие уменьшению воспалительного состояния и нормализации нарушений функций желудочно-кишечного тракта. Общая характеристика: в физиологически полноценной диете умеренно ограничено содержание углеводов и поваренной соли. Исключают продукты, механически и химически раздражающие слизистую оболочку кишечника и усиливающие процессы брожения и гниения в нем. В диету вводят в умеренном количестве продукты, содержащие негрубую растительную клетчатку (овощи в протертом виде, чернослив, яблоки, хлеб белый черствый). Калорийность и состав: белков 100-120 г, жиров 100 г, углеводов 300-350 г; ккал 2600-2900. Режим питания: пищу дают 5-6 раз в день. Диета № 5а. Показания к назначению: острый холецистит или обострение хронического, острый панкреатит или обострение хронического, хронический холецистит при наличии язвенной болезни, 5-6-й день после операции на желчных путях. Цель назначения: содействие восстановлению нарушенной функции печени, накопление гликогена в печени, стимулирование функции печени, желчеотделения, ограничение механического раздражении желудка и кишечника. Общая характеристика: диета с ограничением жиров; белки и углеводы - в пределах нормы; содержание ли патронных факторов повышено. Исключены экстрактивные вещества и продукты расщепления жиров, получающиеся при жарении. Все блюда готовят из протертых продуктов в вареном или паровом виде. Диета № 5. Показания к назначению: хронические болезни печени и желчевыводящих путей - холецистит, гепатит, цирроз печени вис обострении процесса и при отсутствии заболеваний желудка и кишечника, болезнь Боткина в стадии выздоровления. Цель назначения: содействие восстановлению нарушенной функции печени. Общая характеристика: диета с физиологической нормой белков, некоторым увеличением углеводов, умеренным ограничением жиров и исключением продуктов, богатых холестерином. Кулинарная обработка с исключением азотистых эксрактивных веществ, пуринов и продуктов расщепления жира, получающихся при жарении (акролеинов). Исключены также грибы, шпинат, щавель, пряности, какао, шоколад, клюква, смородина. Диета с повышенным количеством липотропных факторов и витаминов. Поваренная соль до 10-12 г. Калорийность и состав: белков 80-100 г, жиров 60-70 г, углеводов 450-500 г; ккал 2800-2900. Больным с нарушением жирового обмена углеводы ограничивают. Режим питания: частые приемы пищи (через 2-2'/2 ч) и обильное питье до 2 л жидкости в теплом виде. Диета № 6. Показания к назначению: подагра и мочекислый диатез, эритремия и другие случаи, когда показано исключение мясных и рыбных продуктов. Цель назначения: содействие нормализации пуринового обмена и уменьшению эндогенного образования моченой кислоты. Общая характеристика: исключают жиры и продукты, богатые пуриновыми соединениями (сало, бараний, говяжий жиры, печень, почки, мозги, шпроты, жареное мясо и рыба и их крепкие бульоны, соусы, щавель, шпинат, зеленый горошек, шоколад, какао, кофе, алкогольные напитки). Вводит продукты, содержащие щелочные радикалы (овощи, фрукты, ягоды и молоко); умеренно ограничивают поваренную соль. Калорийность и состав: белков 80-100 г, жиров 80 г, углеводов 400 г; ккал 2700. Больным с избыточной массой тела углеводы ограничивают. Режим питания: прием пищи 5 раз в день, обильное питье – 2-2,5 л жидкости в виде чая, фруктовых и ягодных морсов, щелочных вод. Диета № 7а. Показания к назначению: острый гломерулонефрит, после рисово-яблочных, картофельных или сахарных дней, хронический нефрит в стадии почечной недостаточности. Цель назначения: создание условий, максимально щадящих почки; воздействие ограничением поваренной соли на гипертензию и отеки. Общая характеристика: диета с резким ограничением белка. Жиры и углеводы в пределах физиологической нормы. Бессолевая, гипонатриевая диета (пищу готовят без соли, специально выпекают бессолевой хлеб). Содержание натрия в продуктах питания составляет 400 мг, что соответствует 100 мг (1 г) поваренной соли. Больным с недостаточностью функции почек при наличии азотемии по назначению врача добавляют поваренную соль. Этим больным разрешают давать столько жидкости, сколько выделено мочи за предыдущие сутки. Кулинарная обработка продуктов — без механического щажения. Овощи, фрукты, ягоды вводят в достаточном количестве, часть в сыром виде. Калорийность и состав: белков 5-30 г, жиров 80-100 г, углеводов 400-450 г; ккал 2500-2600. В повышенном количестве вводят витамин С и витамины группы В. Режим питания: прием пищи 5 раз в день. Диета № 7б. Наказания к назначению: острый нефрит после диеты № 7а, обострение хроническою нефрита с отеками, повышенным артериальным давлением, но с сохраненной функцией почек. Цель назначения: такая же, как и при диете № 7а. Общая характеристика: содержание жиров и углеводов в пределах физиологической нормы. Количество белков по сравнению с диетой № 7а увеличено до 45-50 г добавлением отварного мяса или отварной рыбы и 200 г молока или кефира. В остальном по набору продуктов и характеру кулинарной обработки диета такай же, как и № 7а. Содержание поваренной соли в продуктах увеличивается до 1,5 г. Калорийность и состав: белков 45-50 г, жиров 100 г, углеводов 450-500 г; ккал 3000. Диета № 7. Показания к назначению: острый нефрит в период выздоровления, хронический нефрит с мало выраженными изменениями в осадке мочи, нефропатия беременных, гипертоническая болезнь и другие случаи, когда необходима бессолевая диета. Цель назначения: умеренное щажение функции почек. Воздействие на повышенное артериальное давление и отеки. Общая характеристика: бессолевая; по набору продуктов и характеру кулинарной обработки такая же, как и диеты № 7а и 76, но количество белков увеличивается до 80 г добавлением отварного мяса или рыбы, а также творога. Исключают бобовые растения, крепкие мясные бульоны, пирожные и кремы, газированные и алкогольные напитки, жареное мясо, пиво. Калорийность и состав: белков 80 г, жиров 100 г, углеводов 400-500 г; ккал 2800-3200. Содержание поваренной соли в продуктах около 6-7 г. В повышенном количестве назначают витамины С, Р, группы В. Для больных амилоидозом и больных нефрозом назначают диету № 7 с повышенным содержанием белков до 140 г, липотропных факторов, полиненасыщенных жирных кислот и витаминов. Диета № 8. Показания к назначению: ожирение при отсутствии заболевании органов пищеварения, печени и сердечно-сосудистой системы, требующих специальных режимов питания. Цель назначения: воздействие на обмен веществ для предупреждения и устранения избыточного отложения жира. Общая характеристика: ограничение калорийности пищи, главным образом за счет углеводов и отчасти за счет жиров; содержание белков выше физиологической нормы. Овощи и фрукты в достаточном количестве. Ограничивают поваренную соль, исключают вкусовые приправы и азотистые экстрактивные вещества, возбуждающие аппетит, жирные сорта мяса, мучные и макаронные изделия, соленья, копчености, шоколад, какао, вместо сахара - ксилит, сорбит. Умеренно ограничивают введение свободной жидкости (1000 мл), картофель, белый хлеб. Калорийность и состав: белков 100-120 г, жиров 60-70 г, углеводов 180-200 г; ккал 1800-1850. Витамин С в повышенном количестве, другие витамины в пределах физиологической нормы. Режим питания: частые приемы малокалорийной пищи с достаточным объемом, устраняющие чувство голода. Диета № 9. Показания к назначению: сахарный диабет при отсутствии ацидоза и сопутствующих заболеваний внутренних органов. Цель назначения: создание условий, поддерживающих положительный углеводный баланс, предупреждение нарушения жирового обмена. Общая характеристика: диета с содержанием белков выше физиологической нормы, умеренным ограничением жиров и углеводов. Легкоусвояемые углеводы (фрукты и овощи, содержащие сахар) исключают. В диету вводят вещества, обладающие липотропным действием. Пища содержит довольно много овощей. Ограничивают соль и продукты, содержащие холестерин. Кулинарная обработка обычная. Калорийность и состав: белков 100-120 г, жиров 70 г, углеводов 300 г; ккал 2400. Режим питания: прием нищи 6 раз в день; углеводы распределяют на весь день. Во время инъекции инсулина и через 2-31/2 г ч после инъекции больной должен получать пищу, содержащую углеводы. Больным сахарным диабетом с сопутствующими заболеваниями внутренних органов назначают комбинированную диету с указанием № 9 и другой соответствующей диеты. Так, например, при болезнях печени выписывают диету № 9/5, в которой ограничены жиры до 60 г, исключены экстрактивные вещества и пряности. Диету № 9/5 можно назначать также больным атеросклерозом и гипертонической болезнью. Диета № 10. Показания к назначению: заболевания сердечно-сосудистой системы (ревматические пороки сердца в стадии компенсаций или с недостаточностью кровообращения I степени, гипертоническая болезнь I и II стадии), заболевания нервной системы, хронический нефрит и пиелонефрит с изменениями в осадке мочи, острый и хронический пиелит. Цель назначения: создание наиболее благоприятных условий для кровообращения, исключение веществ, возбуждающих нервную систему, улучшение выделения азотистых веществ и исключение продуктов, раздражающих моче выводящие пути. Общая характеристика: диета с ограничением поваренной соли (5-6 г), исключением азотистых экстрактивных веществ и пряностей. Исключают жирные мясные и рыбные блюда, сдобное тесто, мозги, почки, печенку, икру зернистую и паюсную, свиное, говяжье и баранье сало, соленья, острые закуски, консервы, алкогольные напитки, какао, шоколад, кофе. Вводит продукты, регулирующие действие кишечника, - овощи, фрукты и ягоды, содержащие негрубую растительную клетчатку, а также пшеничный хлеб с отрубями и ржаной. Кулинарная обработка с умеренным механическим щажением. Калорийность и состав; белков 80 г (из них белков животного происхождения 50 г), жиров 65-70 г, углеводов 350-400 г; ккал 2500-2800. Режим питания: прием пищи 5-6 раз в день в умеренном количестве, ужин за 3 ч до сна. При заболеваниях сердечно-сосудистой системы введение свободной жидкости ограничивают до 1000-1200 мл. Диета № 10а. Показания к назначению: болезни сердца в стадии недостаточности кровообращения II и III степени, гипертоническая болезнь с недостаточностью кровообращения или с нарушением мозгового кровообращения, инфаркт миокарда в острый и подострый период. Цель назначения: резким ограничением поваренной соли (1,5-1,8 г в продуктах питания) и обогащением диеты калием воздействовать на нарушение функции сердца и на отеки, уменьшить нагрузку на органы пищеварения. Общая характеристики: содержание белков в пределах нижней границы физиологической нормы, умеренное ограничение жира и углеводов. Всю пищу готовят без соли, специально выпекают бессолевой хлеб. Введение свободной жидкости ограничивают. Кулинарная обработка: все продукты протирают и приготавливают в вареном киле или па пару. Калорийность и состав: белков 70-80 г (из них 50 г животного происхождения), жиров 60 г, углеводов 80 г; ккал 2000-2100. Поваренной соли в продуктах питания не более 1,5-1,8 г, калия 3,3-3,8 г. Режим питании: частые приемы пищи (не менее 6 раз в день) в небольшом объеме. Диета № 10с. Показания к назначению: атеросклероз артерий с преимущественным поражением сосудов сердца, мозга или других органов, инфаркт миокарда в стадии рубцевания, гипертоническая болезнь. Цель назначения: предупреждение дальнейшего развития атеросклероза, при ожирении - снижение массы тела. Общая характеристика: ограничение калорийности за счет главным образом легкоусвояемых углеводом (сахара, изделий из белой муки) и жиров животного происхождении; исключение продуктов, богатых холестерином и витамином D. В пищевой рацион вводят продукты, обладающие липотропным действием: растительное масло с высоким содержанием полине-насыщеьных жирных кислот, овощи, фрукты и ягоды как естественные источники витамина С, содержащие к тому же растительную клетчатку; продукты моря, богатые йодом. Калорийность и состав: белков 80-100 г, жиров 60-70 г, в том числе растительных 35%, углеводов 250-300 г; ккал 2000-2200. Ограничивают попаренную соль и свободную жидкость до 1000-1200 мл. Режим питания: прием пищи 5-6 раз в день в умеренном количестве, ужин за 3 ч до сна. Диета № 11. Показания к назначению: туберкулез легких в стадии затихания, обострения или в виде хронической формы при отсутствии заболеваний внутренних органов в условиях санаторного режима (прогулки и т.д.). Цель назначения: повышение сопротивляемости организма к туберкулезной инфекции, повышение общего питания больною и содействие восстановлению витаминного баланса. Общая характеристика: калорийная диета с повышенным содержанием белков и витаминов, умеренным увеличением жиров и углеводов. В пищевой рацион включают в достаточном количестве молочные продукты, богатые кальцием. Попаренная соль и жидкость - в пределах нормы. Кулинарная обработка обычная с сохранением азотистых экстрактивных веществ; пряности разрешают. Исключают алкогольные напитки. Калорийность и состав: белков 120-140 г, жиров 100-120 г, углеводов 500-550 г; ккал 3800-4000. Витамины в повышенном количестве. Режим питания: прием нищи 4-5 раз в день. Диета № 12. Показания к назначению: заболевания нервной системы. Цель назначения: не перевозбуждать нервную систему. Общая характеристика: стол смешанный с ограничением острых блюд и приправ, а также возбуждающих веществ (крепкий чай, кофе, шоколад, алкогольные напитки). Диета № 13. Показания к назначению: инфекционные болезни в остром лихорадочном периоде, ангины, состояние после операции (после аппендэктомии на 2-3-й лень, после резекции желудка на 8-9-й день по показаниям). Цель назначения: поддержание общих сил организма больного в остром лихорадочном состоянии или в послеоперационном периоде, щажение желудочно-кишечного тракта. Общая характеристика: содержание белков на нижней границе физиологической нормы, умеренное ограничение жиров, углеводов и калорий. Лихорадящим больным вводит повышенное количество жидкости в виде витаминизированных напитков. Кулинарная обработка: пищу дают в протертом виде с умеренными химическими раздражителями. Калорийность и состав: белков 70-80 г (в том числе животного происхождения 50 г), жиров 70 г, углеводов 400 г; ккал 2200. Витамин С и другие витамины в повышенном количестве. Режим питания: прием пищи не менее 6 раз в день в ограниченном количестве. Диета № 14. Показания к назначению: фасфатурия со щелочной реакцией мочи и выпадением осадка фосфорно-кальциевых солей. Цель назначения: способствовать восстановлению кислой реакции мочи и таким образом препятствовать выпадению осадка. Общая характеристика: в диету вводят продукты, способствующие изменению реакции мочи в кислую сторону. Исключают продукты, оказывающие ощелачивающее действие и богатые кальцием (молоко, творог, сыр), бобовые растения, крепкие мясные бульоны, шоколад, кофе. Общее количество свободной жидкости 1,5-2 л. Кулинарная обработка обычная. Калорийность и состав: белков 80-100 г, жиров 100 г, углеводов 400 г; ккал 2800. Режим питания: прием пищи 4-5 раз в день. Диета № 15. Показания к назначению: различные заболевании при отсутствии показаний к назначению специальной лечебной диеты и при условии нормального состояния органов пищеварения. Цель назначения: в условиях лечебного учреждения обеспечить питание больного по физиологическим нормам. Общая характеристика: содержание белков, жиров, углеводов и калорийность соответствуют нормам питания здорового человека, не занятого физическим трудом. Пища состоит из разнообразных продуктов. Исключают труднопереносимые жирные блюда: жирную говядину, жирную баранину и свинину, говяжье, баранье и свиное сало, а также сдобное тесто. Пряности в умеренном количестве. Кулинарная обработка обычная - рациональная с сохранением витаминов. Калорийность и состав: белков 80-100 г (в том числе животного происхождения 511 г), жиров 80-100 г (в том числе растительных 20-25 г), углеводов 400-500 г (в том числе крахмала 400-450 г, сахара 50-100 г); ккал 3000. Режим питания: прием пищи 4-5 раз и день. Рекомендуют мясо, птицу, рыбу в любой кулинарной обработке; колбасу, сосиски, консервы в ограниченном количестве; разные молочные продукты, ежедневно молоко или кефир в 21 ч; жиры - сливочное масло и ежедневно растительное масло в натуральном виде в салаты, винегреты и другие блюда; овощи и картофель в виде различных блюд и гарниров; часть овощей в сыром виде и зелень в блюда; фрукты и ягоды, часть в сыром виде; хлеб пшеничный и ржаной. Контрастные (разгрузочные) дни назначают для частичного голодания и разгрузки пораженных очагов, для улучшения обмена веществ и выведения отработанных веществ из организма. Их назначают на 1-2 дня периодически, 2-5 раз в месяц в зависимости от заболевания. Для таких заболеваний, как ожирение, подагра, разгрузочные дни являются необходимыми. Они значительно повышают эффективность лечения и улучшают состояние больного. Режим питания Общее руководство диетическим питанием в лечебно-профилактическом учреждении осуществляет главный врач, а в его отсутствие - заместитель главного врача по лечебной работе. За организацию лечебного питания и адекватное применение его во всех отделениях лечебно-профилактического учреждения отвечает врач-диетолог. Он руководит диетическими медицинскими сестрами (диетсестрами) и осуществляет контроль за работой пищеблока. Если должность врача-диетолога в лечебно-профилактическом учреждении отсутству-ет, ответственной за эту работу выступает диетическая медицинская сестра. Контроль за лечебным питанием осуществляют врач-диетолог и диетсестра лечебного учреждения. В обязанности врача-диетолога входят правильное состав-ление лечебных диет, контроль за их правильным применением, консультативная помощь врачам в оптимальном назначении диетического стола, контроль за меню, соблюдением технологии приготовления диетических блюд, их качеством и химическим составом. На диетическую медицинскую сестру возложен контроль за работой пищеблока и соблюдением санитарно-гигиенических норм. Кормление больных В зависимости от способа приёма пищи различают следующие формы питания больных: • Активное питание - больной принимает пищу самостоятельно • Пассивное питание - больной принимает пищу с помощью медицинской сестры. (Тяжелобольных кормит медицинская сестра с помощью младшего медицинского персонала.) • Искусственное питание - кормление больного специальным питательными смесями через рот или зонд (желудочный или кишечный) либо путём внутривенного капельного введения препаратов.
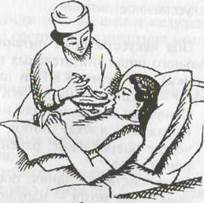
Пассивное питание
При строгом постельном режиме ослабленным и тяжелобольным, а в случае необходимости и пациентам в пожилом и старческом возрасте помощь в кормлении оказывает медицинская сестра. При пассивном кормлении следует одной рукой приподнять голову больного вместе с подушкой, другой - подносить к его рту поильник с жидкой пищей или ложку с едой. Кормить больного нужно малыми порциями, обязательно оставляя пациенту время пережёвывание и глотание; поить его следует с помощью поильника или из стакана с применением специальной трубочки.
а б Рис. 1. Кормление больной: a - поднесение поильника; б – кормление с помощью ложки.
Порядок выполнения процедуры (рис. 1): 1. Проветрить помещение. 2. Обработать больному руки (вымыть или протереть влажным тёплым полотенцем). 3. Положить на шею и грудь больного чистую салфетку. 4. Установить на прикроватную тумбочку (столик) посуду с тёплой едой. 5. Придать больному удобное положение (сидя или полусидя). При строгом noстельном режиме следует одной рукой приподнимать голову больного вместе с подушкой, другой – подносить к его рту поильник с жидкой пищей или ложку с едой. 6. Выбрать такое положение, чтобы было удобно и пациенту, и медицинской сестре (например, при наличии у больного перелома или острого нарушения мозгового кровообращения). 7. Кормить малыми порциями пищи, обязательно оставляя пациенту время па пережёвывание и глотание. 8. Поить больного с помощью поильника или из стакана с использованием специальной трубочки. 9. Убрать посуду, салфетку (фартук), помочь больному прополоскать рот, вымыть (протереть) ему руки. 10. Уложить пациента в исходное положение.
Искусственное питание Под искусственным питанием понимают введение в организм больного пищи (питательных веществ) энтерально (греч. entera - кишки), т.е. через ЖКТ, и парентерально (греч. para- - рядом, entera - кишки) - минуя ЖКТ.
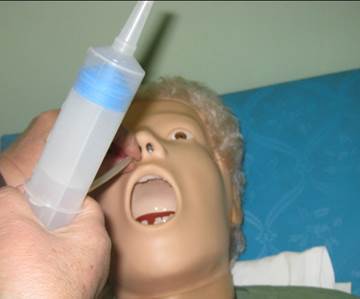
Рис. 2. Искусственное кормление больного (введение зонда).
Рис. 3. Искусственное кормление больного (подача питания через зонд).
Основные показания для искусственного питания: • Поражение языка, глотки, гортани, пищевода: отёк, травматическое повреждение, ранение, опухоль, ожоги, рубцовые изменения и пр. • Расстройство глотания: после соответствующей операции, при поражении мозга - нарушении мозгового кровообращения, ботулизме, при черепно-мозговой травме и пр. • Заболевания желудка с его непроходимостью. • Коматозное состояние. • Психическое заболевание (отказ от пищи). • Терминальная стадия кахексии. Энтеральное питание — вид нутритивной терапии (лат. nutricium - питание), используемой при невозможности адекватного обеспечения энергетических и пластических потребностей организма естественным путём. При этом питательные вещества вводят через рот либо посредством желудочного зонда, либо через внутрикишечный зонд. Ранее использовали и ректальный путь введения питательных веществ - ректальное питание (введение пищи через прямую кишку), однако в современной медицине его не применяют, поскольку доказано, что в толстой кишке не всасываются жиры и аминокислоты. Тем не менее в ряде случаев (например, при резком обезвоживании вследствие неукротимой рвоты) возможно ректальное введение так называемого физиологического раствора (0,9% раствора натрия хлорида), раствора глюкозы и пр. Подобный метод называют питательной клизмой. Организацию энтерального питания в лечебно-профилактических учреждениях осуществляет бригада нутритивной поддержки, включающая врачей анестезиологов-реаниматологов, гастроэнтерологов, терапевтов и хирургов, прошедших специальную подготовку по энтеральному питанию. Основные показания: • новообразования, особенно в области головы, шеи и желудка; • расстройства ЦНС - коматозные состояния, нарушения мозгового кровообращения; • лучевая и химиотерапия; • заболевания ЖКТ - хронический панкреатит, неспецифический язвенный колит и др.; • заболевания печени и желчевыводящих путей; • питание в пред- и послеоперационные периоды; • травма, ожоги, острые отравления; • инфекционные заболевания - ботулизм, столбняк и др.; • психические расстройства - нервно-психическая анорексия (упорный, обусловленный психическим заболеванием отказ от приёма пищи), тяжёлая депрессия. Основные противопоказания: кишечная непроходимость, острый панкреатит, тяжёлые формы мальабсорбции (лат. malus - плохой, absorptio - поглощение; нарушение всасывания в тонкой кишке одного или нескольких питательных веществ), продолжающееся желудочно-кишечное кровотечение; шок; анурия (при отсутствии острого замещения почечных функций); наличие пищевой аллергии на компоненты назначенной питательной смеси; неукротимая рвота. В зависимости от продолжительности курса энтерального питании и сохранности функционального состояния различных отделов ЖКТ выделяют следующие пути введения питательных смесей: 1. Употребление питательных смесей в виде напитков через трубку мелкими глотками. 2. Зондовое питание с помощью назогастральных, назодуоденальных, назоеюнальных и двухканальных зондов (последние – для аспирации желудочно-кишечного содержимого и интракишечного введения питательных смесей, преимущественно для хирургических больных). 3. Путём наложения стом (греч. stoma — отверстие: созданный оперативным путём наружный свищ полого органа): гастростомы отверстие в желудке), дуоденостомы (отверстие в двенадцатиперстной кишке), еюностомы (отверстие в тощей кишке). Стомы могут быть наложены хирургическим лапаротомическим или хирурическим эндоскопическим методами. Существует несколько способов энтерального введения питательных веществ: · отдельными порциями (фракционно) согласно назначенной диете (например, 8 раз в день по 50 мл; 4 раза в день по 300 мл); • капельно, медленно, длительно; • автоматически регулируя поступление пищи с помощью специального дозатора. Для энтерального кормления используют жидкую пищу (бульон, морс, молочную смесь), минеральную воду; также могут быть применены гомогенные диетические консервы (мясные, овощные) и смеси, сбалансированные по содержанию белков, жиров, углеводов, минеральных солей и витаминов. Используют следующие питательные смеси для энтерального питания: 1. Смеси, способствующие раннему восстановлению в тонкой кишке функции поддержания гомеостаза и поддержанию водно-электролитного баланса организма: «Тлюкосолан», «Гастролит», «Регидрон». 1. Элементные, химически точные питательные смеси – для питании больных с выраженными нарушениями пищеварительной функции и явными метаболическими расстройствами (печёночная и почечная недостаточность, сахарный диабет и др.): «Вивонекс», «Травасорб», «Hepatic Aid» (с высоким содержанием разветвлённых аминокислот — валина, лейцина, изолейцина) и пр. 2. Полуэлементные сбалансированные питательные смеси (как правило, в их состав входит и полный набор витаминов, макро- и микроэлементов) для питания больных с нарушением пищеварительных функций: «Nutrilon Pepti», «Reabilan», «Peptamen» и др. 3. Полимерные, хорошо сбалансированные питательные смеси (искусственно созданные питательные смеси, содержащие в оптимальных соотношениях все основные питательные вещества): сухие питательные смеси «Оволакт», «Унипит», «Nutrison» и др.; жидкие, готовые к употреблению питательные смеси («Nutrison Standart», «Nutrison Energy» и др.). 4. Модульные питательные смеси (концентрат одного или нескольких макро- или микроэлементов) применяют в качестве дополнительного источника питания для обогащения суточного рацион питания человека: «Белковый ЭНПИТ», «Фортоген», «Диета-15», «АтланТЭН», «Пептамин» и др. Различают белковые, энергетические и витаминно-минеральные модульные смеси. Эти смеси не применяют в качестве изолированного энтерального питания больных, Выбор смесей для адекватного энтерального питания зависит от характера и тяжести течения заболевания, а также от степени сохранности функций ЖКТ. Так, при нормальных потребностях и сохранности функций ЖКТ назначают стандартные питательные Смеси, при критических и иммунодефицитных состояниях - питательные смеси с высоким содержанием легкоусвояемого белка, обогащенные микроэлементами, глутамином, аргинином и омега-3 жирными кислотами, при нарушении функции почек - питательные смеси с содержанием высокобиологически ценного белка и аминокислот. При нефункционирующем кишечнике (кишечная непроходимость, тяжёлые формы мальабсорбции) больному показано парентеральное питание. Парентеральное питание (кормление) осуществляют путём внутривенного капельного введения препаратов. Техника введения аналогична внутривенному введению лекарственных средств. Основные показания: • Механическое препятствие для прохождения пищи в различных отделах ЖКТ: опухолевые образования, ожоговые или послеоперационные сужения пищевода, входного или выходного отдела желудка. • Предоперационная подготовка больных с обширными полостными операциями, истощённых пациентов. • Послеоперационное веление больных после операций на ЖКТ. • Ожоговая болезнь, сепсис. • Большая кровопотеря. • Нарушение процессов переваривания и всасывания в ЖКТ (холера, дизентерия, энтероколит, болезнь оперированного желудка и пр.), неукротимая рвота. • Анорексия и отказ от пищи. Для парентерального кормления применяют следующие виды питательных растворов: • Белки - белковые гидролизаты, растворы аминокислот: «Вамин», «Аминосол», полиамин и др. • Жиры - жировые эмульсии.
|
||||||
|
Последнее изменение этой страницы: 2016-08-14; просмотров: 434; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.214 (0.016 с.) |

 рыбных паровых блюд. Калорийность и актов: белков 100 г, жиров 100 г, углеводов 300 г; ккал 2600. Режим питания: частые приемы пищи (через каждые 2-3 ч); на ночь - молоко или сливки.
рыбных паровых блюд. Калорийность и актов: белков 100 г, жиров 100 г, углеводов 300 г; ккал 2600. Режим питания: частые приемы пищи (через каждые 2-3 ч); на ночь - молоко или сливки.