Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Рентгенодиагностика экссудативного перикардита.Содержание книги
Поиск на нашем сайте
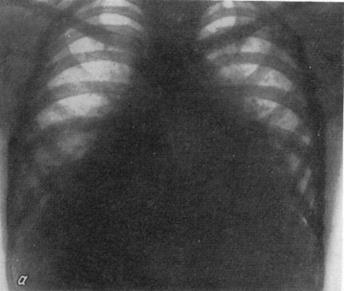
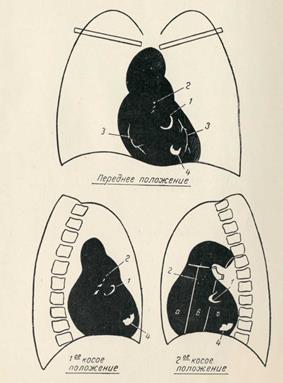
Картина различна в зависимости от количества выпота в полость перикарда. / — в начальных фазах выпота жидкость располагается в нижнем кармане и топким слоем спереди и сзади поднимается в верхний карман. 15 этой стадии (до 500 см3) отмечается лишь погружение верхушки сердца вниз и сглаженность сердечной галии. I? первой косой проекции — Сужение ретрокардиалыюго пространства в нижнем отделе с выпрямлением дуги нижней полой вены. Изменений пульсации, как правило, не отмечается; //—выраженная стадия накопления жидкости, когда происходит наполнение боковых и заднего синусов сердечной сорочки (от 500 до 1000 см3). Границы сердца отодвигаются влево и вправо, тень сосудистого пучка укорачивается. Длинник и поперечник сердца либо равны, либо поперечник больше длинпп-ка. Обращает на себя внимание закругленность дуг при малой амплитуде сокращений. Появляется характерный признак экс-судатнвного перикардита — сохранение пульсаторных движений на сосудистом пучке и почти полное отсутствие пульсации по дугам сердца; /// — резко выраженная стадия накопления жидкости (более 1000 см3); последняя выполняет преимущественно боковые синусы. Сердце принимает шаровидную форму с резко укороченным сосудистым пучком. Поперечник сердца больше длинника. Сердечно-диафрагмальные углы заостряются. Пульсаторные движения по всем контурам сердца отсутствуют, на сосудах ослаблены
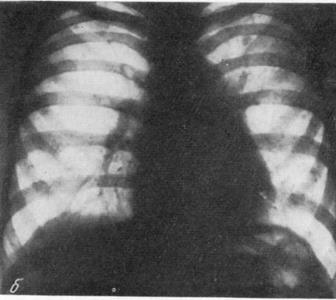
. РЕНТГЕНОГРАММЫ БОЛЬНОГО (ПОДРОСТКА) С ЭКССУДАТИВНЫМ ПЕРИКАРДИТОМ ТУБЕРКУЛЕЗНОЙ ЭТИОЛОГИИ. а — фаза максимального накопления жидкости п сердечной сорочке; б—тот же больной через 5 месяцев: тень сердца небольших размеров
Адгезивный констриктивный перикардит. Рентгенография и рентгеноскопия: обызвествление перикарда; изменение формы и уменьшение размеров сердечной тени; расширение верхней полой вены; отсутствие пульсации по контурам сердечной тени при сохранении пульсации по контурам аорты. КТ: утолщение, уплотнение, обызвествление сердечной сорочки. ЭХОКГ: отсутствие движение перикарда; парадоксальное движение межжелудочковой перегородки в раннюю диастолу; коллаблирование нижней полой вены после глубокого вдоха меньше чем на 50%.
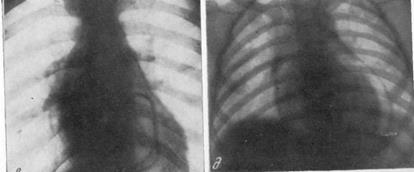
РЕНТГЕНОДИАГНОСТИКА ПОСЛЕДСТВИЙ ПЕРИКАРДИТА. / — сращения между листками перикарда с облитерацией полости. Иногда выявляются островки извести в каком-либо участке но контуру сердечной тени («панцирное сердце»); // — наличие спаек с медиастинальной плеврой обусловливает смещения тени сердца, неровность контуров или нечеткость дуг; /// — гидро-пневмоперикардит — наличие газа и уровня жидкости в полости перикарда.
РЕНТГЕНОГРАММЫ БОЛЬНЫХ, ПЕРЕНЕСШИХ ПЕРИКАРДИТ.
а — рентгенокимограмма больного с констриктивным перикардитом: полное отсутствие зубцов по всем контурам сердца и видны зубцы но сосудистому пучку; б — рентгенокимограмма больного с плевро-перикардиальными сращениями по всему левому контуру сердца; последний неровный, зубцы нечеткие; тень сердца несколько смещена влево; в — г — «панцирное сердце», — хорошо видны полоски извести по контуру правого желудочка; д —ранение перикарда с образованием гидро-пневмоперикардита.
ОБЫЗВЕСТВЛЕНИЯ СЕРДЦА. 1 — обызвествление двустворчатого клапана в виде У-образной фигурки или буквы «с»; 2—обызвествление полулунных клапанов аорты в виде отдельных петрификатов; 3 — обызвествление в стенке левого желудочка в виде линейных теней коронарных сосудов; 4— то же в виде конгломерата обызвествления. Обызвествления сердца могут локализоваться в любом его отделе, чаще в клапанном аппарате. Для определения топики обызвествления следует ориентироваться на сегменты а—б—с, образованные двумя параллельными линиями, делящими массив сердца во втором косом положении на три сегмента. Большое значение в выявлении обызвествлений имеет томография и просвечивание на аппарате с электронно-оптическим преобразователем
Исследование сосудов Аневризма грудной аорты. Рентгенография: локальное расширение верхней части срединной тени полукруглой, полуовальной формы с ровными, четкими контурами неотделимая ни в одной проекции от аорты и обладающей самостоятельной пульсацией. МР-аортография, контрастная КГ-аортография: позволяет с высокой точностью установить аневризму, детально охарактеризовать форму, диаметр, протяженность, состояние пароартальных тканей, расслоение стенок, тромботические массы. Рентгеноконтрастная аортография ограничена возможностью оценки только просвета аорты и таит в себе риск развития эмболии артерий головного мозга, разрыва аневризматического мешка.
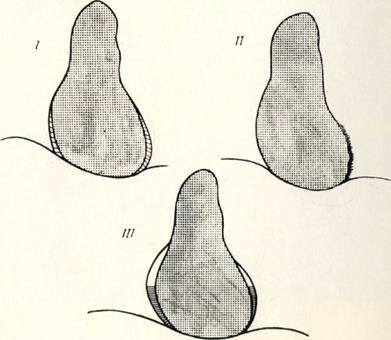
АНЕВРИЗМЫ ПО ЛОКАЛИЗАЦИИ.
I, II — аневризма восходящей части аорты, передней или задней ее стенки; III, IV — в зоне дуги аорты, верхней или нижней ее стенки; V — в зоне нисходящей части аорты; VI — в зоне грудной части аорты. Рентгенодиагностика аневризм аорты строится на неотделимости дополнительного образования от аорты при многоосевом исследовании больного. Распознавание аневризм зависит от локализации, формы и размеров ее. Легче распознаются веретенообразные аневризмы, чем мешотчатые, расположенные в восходящем и нисходящем отделах, чем в области дуги аорты. Ценным диагностическим признаком аневризмы является обнаружение обызвествлений ее стенки (отложение извести в пристеночно расположенных тромбах), в виде линейных теней по контуру патологического образования. Важным моментом в диагностике аневризм является контрастное исследование пищевода: изменение положения его всегда наблюдается при локализации аневризм в области дуги, нисходящего отдела и направленных кзади больших аневризм восходящей части аорты. В помощь диагностике используется томография, пневмомедиастинография и аортография.
|
||||
|
Последнее изменение этой страницы: 2016-08-14; просмотров: 523; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.224.38.170 (0.008 с.) |