Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Послеоперационный остеомиелит.Содержание книги
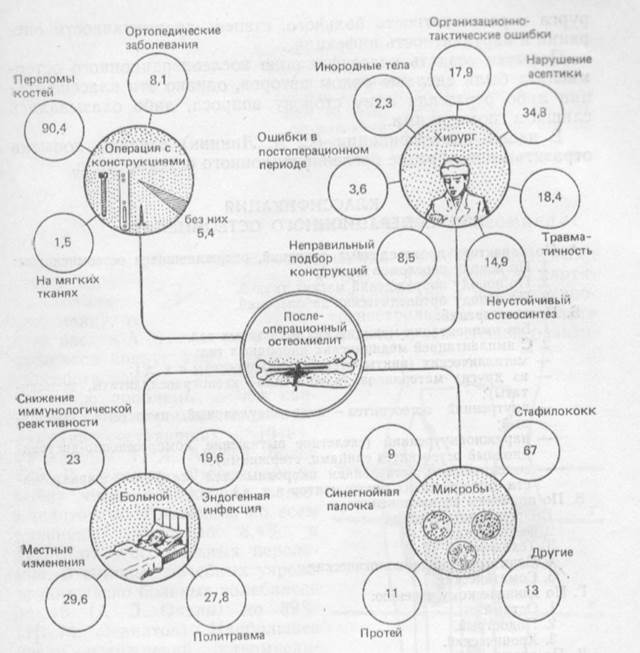
Поиск на нашем сайте Оказалось, что как стафилококки, так и грамотрицательная микрофлора (особенно протей и синегнойная палочка) наименее чувствительны к широко применяемым антибиотикам. Этим подтверждается ведущая роль госпитальных штаммов микроорганизмов. Таким образом, основным возбудителем послеоперационного остеомиелита являются стафилококки его ассоциации с грам-отрицательной микрофлорой. Впервые об инфекционном осложнении после остеосинтеза металлическим стержнем упоминается в работе В. И. Кузьмина (1893). Автор выполнил 2 металлоостеосинтеза, один из которых закончился нагноением раны и возникновением остеомиелита. Частые нагноения после остеосинтеза переломов послужили основанием к высказыванию французского хирурга Tavernier, что «нет ни одной хирургической проблемы, при решении которой мнения хирургов так расходятся, как в отношении вопроса о кровавом вмешательстве при переломах длинных трубчатых костей» [цит. по Г. С. Юмашеву, 1966]. За последние годы увеличивается число гнойных осложнений при оперативном лечении закрытых переломов, что связано с расширением показаний к металлоостеосинтезу. При этом операция зачастую выполняется с нарушением принципов асептики, травматично, недостаточно опытными хирургами в технически слабо оснащенных хирургических отделениях {Балакина В. С., 1956; Гринев М. В., 1968; Апанасенко Б. Г., 1971]. Ошибки, связанные с недостаточной подготовкой хирургов, составляют 84,9% [Дубров Я. Г. и др., 1968; Paul et а1., 1971]. Основная часть этих ошибок (60,3%) зависит от неправильного подбора металлических конструкций, нарушений принципов асептики, технических ошибок при выполнении операции, несоблюдения принципов правильной иммобилизации оперированной конечности. Среди всех осложнений, непосредственно связанных с внутрикостным металлоостеосинтезом, первое место занимало нагноение раны с последующим развитием остеомиелита [Балакиyа В. С., Рубан К. В., 1962; Ткаченко С. С., 1962; Апанасенко Б. Г., 1965, и др.]. Р1аne, Нinz (1970, 1971), изучив осложнения после остеосинтеза закрытых переломов в ортопедической клинике Гейдельберга, отметили остеомиелит в 0,9% случаев. По данным Н. Т. Катеринич (1961), О. В. Боброва (1961), Я. К. Асса (1962). В. В. Корхова (1966), М. В. Гринева (1970), и др., остеомиелит как осложнение закрытых переломов составлял от 0,4 до 7,6%. М. В. Волков и соавт. (1970) остеомиелит при оперативном лечении закрытых переломов отметили в 22,4%, в то время как при консервативном лечении—только у 2 больных на 1162 закрытых перелома, что составило 0,27%.
КЛАССИФИКАЦИЯ ПОСЛЕОПЕРАЦИОННОГО ОСТЕОМИЕЛИТА А. По характеру произведенных операций, осложнившихся остеомиелитом; 1. По поводу переломов костей. 2. По поводу повреждениймягких тканей. 3. По поводу ортопедических заболеваний. Б. После операций: 1. Без имплантации медицинских инородных тел. 2. С имплантацией медицинских инородных тел: — металлических ( винты, стержни, эндопротезы н т. д.); — из других материалов (ауто-, алло-, ксенотрансплантаты, эксплантаты); — внутренний остеосинтез—интрамедуллярный, накостный, смешанный; — иаружновнутренний (скелетное вытяжение, компрессионно-дистрак-цнонный остеосинтез спицами, стержнями); — со случайным оставлением инородных тел (салфетки, шарики, части хирургических инструментов и т. д.). В. По причинам возникновения; 1. Организационные, 2. Тактические. 3. Технические. 4. Санитарно-эпидемиологические. 5. Соматические, Г. По клиническому течению: 1. Острый, 2- ПодострыЙ, 3. Хронический. Д. По числу гнойных очагов: 1. Монолокальный. 2. Полилокальный., 3. Полнфокальный. Е. По характеру осложнений: 1. Местные: — обширные рубцы, — язвенные дефекты кожи; — гнойные артриты или остеоартриты; — несросшиеся переломы или ложные суставы. 2. Общие: — анемия; — амилоидоз паренхиматозных органов; — нарушение белкового обмена; — сепсис. Ж. По виду инфекции и путям ее проникновения: 1. Аэробная флора (грамположительная. грамотрицательная, смешанная). 2. Анаэробная (клостридиальная. неклостриднальная). 3. Эндогенный путь. 4. Экзогенный путь. 3. По характеру патологических изменений: 1. Остеомиелит с очаговым поражением кости (остит; остеомиелит, ограниченный зоной оперативного вмешательства). 2. Остеомиелит с распространением по ходу костномозгового канала (на ограниченном протяжении: по всему костномозговому каналу). 3. В сочетании с местными осложнениями (ложные суставы или несросшнеся переломы; артриты или остеоартрнты; рубцы и язвы). 4. Спицевой остеомиелит (поверхностный, ограниченный, распространенный) (см. рис.).
Огнестрельный остеомиелит.
Основы учения о гнойных осложнениях костной раны были заложены еще Н. И. Пироговым в 1865 г., и клиническая картина болезни была известна и подробно описана в первую мировую войну, тем не менее термин «огнестрельный остеомиелит» был введен А. Т. Лидским только в 1940 г. Дискуссия, развернувшаяся вокруг этого термина, способствовала углубленному изучению проблемы, о чем свидетельствует огромное число публикации, составивших к 1948г., по данным Т. Я. Арьсва, более 700. В Великую Отечественную войну число осложнений остеомиелитом по отношению ко всем ранениям составило 8,4% и 21,9% от огнестрельных переломов. В тыловых лечебных учреждениях число больных колебалось от 15 (А. Д. Очкин) до 89% (И. М. Лсвннтов). Наибольшее число осложнении остеомиелитом наблюдалось после огнестрельных переломов длинных трубчатых костей—до 90% по В. Д. Лнчелсвнчу. Поражения нижних конечностей встречались в 2 раза чаще, чем верхних (53,9 и 26,7%). Наиболее часто остеомиелит развивался после огнестрельных переломов бедренной кости (31,1—56,1%—по данным М. И. Куслика) и костей голени (15,4—30% — по данным В. Д. Анчелепича и М. О. Фрндланда). О длительности течения огнестрельного остеомиелита свидетельствуют данные Н. Н. Приорова (1947), показавшего, что в госпиталях для инвалидов Великой Отечественной войны число больных хроническим остеомиелитом составляло 48—50% от нссго контингента лечившихся. Склонность к обострениям воспалительного процесса через 16 лет и более после радикальной операции отмечал М.О.Фридланд, По данным Ф. И. Валькера, найденные им в литературе обострения гнойного воспаления при огнестрельном остеомиелите наблюдались через 25, 30 и 59 лет. Такая «устойчивость» хронического огнестрельного остеомиелита объясняется прежде всего тяжестью н сложностью структуры раны при огнестрельном переломе с образованием зон первичного и вторичного некроза и глубокой, нередко на протяжении всего диафиза, гибели костного мозга. Формирующаяся вследствие репаративной регенерации сложная дуплистая костная мозоль может содержать инородные тела различного происхождения, костные секвестры и полости, которые, поТ. Я. Лрьеву, образуются в результате прямого уничтожения костного вещества, образования пустот между сросшимися фрагментами, вследствие разрастания избыточной костной мозоли, после предшествовавших операций по поводу остеомиелита и (по нашим данным) на месте гибели костного мозга в диафиз н метаэпифиз костей, а также на месте бывшей полости сустава при его анкилозе. Схема структуры хронического огнестрельного остеомиелита представлена на рис.. Поддерживать хронический остеомиелит могут также гнойно-рубцовые полости в окружающих мягких тканях, содержащие костные секвестры, гранулемы,, грануляции и инородные тела в виде забытых дренажных трубок, что нередко наблюдалось во время войны
|
|||||
|
Последнее изменение этой страницы: 2016-06-26; просмотров: 699; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.119 (0.006 с.) |