
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Местные анестетики вызывают местную обратимую потерю чувствительности тканейСодержание книги
Поиск на нашем сайте
М Е С Т Н О А Н Е С Т Е З И Р У Ю Щ И Е С Р Е Д С Т В А 2010
Местные анестетики вызывают местную обратимую потерю чувствительности тканей, блокируя проведение импульсов в нервных волокнах.
ИСТОРИЯ 1860 г. Альберт Ньюман выделил первый местный анестетик – кокаин – из листьев коки. 1879 г Василий Константинович Анреп профессор Военно-медицинской Академии Санкт-Петербурга -подтвердил способность кокаина вызывать анестезию 1884 г. Зигмунд Фрейд: -опубликовал статью «О кокаине». Это способствовало широкому применению препарата при депрессии. -офтальмолог Карла Келлер применил кокаин для хирургического обезболивания в офтальмологии 1905 г Эйнгорн осуществил синтез новокаина и положил начало его клиническому использованию. 1943 г открытие лидокаина и тримекаина 1953 г открытие прилокаина 1957 г открытие мепивакаина и бупивакаина 1971 г открытие этидокаина 1974 г открытие артикаина Прокаин (новокаин) O
Бензокаин (анестезин) O
C2H5
Тетракаин (дикаин) O
4Hg
Ксилокаин (лидокаин)
СН3 O
СН3
МЕХАНИЗМ ДЕЙСТВИЯ
Натриевые каналы В мембранах нервных волокон имеются специфические натриевые каналы, которые состоят из альфа-субъединицы и двух бета-субъединиц. Потенциал действия При открытии достаточного количества натриевых каналов Количество входящих в аксон ионов натрия превышает количество выходящих ионов калия, что в дальнейшем приводит к деполяризации мембраны. Затем инактивация натриевых каналов и продолжающийся ток ионов калия приводит к реполяризации мембраны. Местные анестетики 1 ) При введении в ткани Происходит гидролиз молекулы с высвобождением неионизированной формы-липоидотропной Хорошо проникает в мембрану нервного волокна. 2) Местные анестетики накапливаются в мембранах и окончаниях нервных волокон. Для переноса через мембрану нервного волокна необходима неионизированная форма. Взаимодействие с рецептором Прежде чем местный анестетик вступит во взаимодействие с рецептором, он переходит в ионизированную форму (в эпиневрии). 4) Рецепторы расположены на внутренней стороне клеточной мембраны,
с ними наиболее активно связывается ионизированная форма, В качестве рецепторов выступают концевые группы фосфолипидов створок натриевого канала. Натриевый канал – трансмембранная пора, избирательно пропускающая ионы натрия. Канал открывается за счет смещения потенциалчувствительных (воротных) структур в ответ на изменение мембранного потенциала. Кардиотоксичность Определяется блокадой Na-канолов и нарушением атриовентрикулярной проводимости. Бупивакаин – вызывает очень стойкую блокаду. Ропивакаин вызывает меньшую кардиотоксичность. Изредка шок и летальный исход возможны и при меньшей концентрации МА, что можно объяснить действием на ведущий водитель ритма сердца или внезапной фибрилляцией желудочков – редко, (исключение – бупивакаин – часто). Такие эффекты могут возникать вследствие случайного внутрисосудистого введения препарата, особенно вместе с адреналином. 2. ЦНС МАуменьшают возбудимость нейронов ЦНС (кроме кокаина). Действие на головной мозг состоит из 2 стадий. В стадии возбуждения, когда подавлена функция тормозящих нейронов, возникают беспокойство, тремор, клонико-тонические судороги. В стадии торможения возникает сонливость, потеря сознания, угнетение дыхательного центра. В больших концентрациях МА сразу вызывают торможение, т.е. может наступить паралич дыхательного центра (смерть) без предварительного возбуждения ЦНС. Причина смерти обычно – остановка дыхания. Эти эффекты объясняются торможением нейронов - (возбуждение возникает в результате избирательного торможения тормозных нейронов). Кокаин – исключение. Он возбуждает ЦНС. Вызывает зависимость. Лидокаин и прокаин могут привести к потере сознания, которой предшествует лишь сонливость. 3. Периферическая нервная система При аппликации больших доз все МА могут оказывать токсическое действие на ткань нерва. Есть случаи остаточных двигательных и чувствительных нарушений после спинальной анестезии. 4. Гладкомышечные органы. Расслабление гладких мышц сосудов и бронхов, хотя в низких концентрациях могут сначала вызвать их сокращение. 5. Повышение тонуса ЖКТ Спинномозговая и эпидуральная анестезия приводят к снижению тонуса симпатической нервной системы, что сопровождается повышением тонуса ЖКТ. 6. Вегетативные ганглии В высоких концентрациях МА нарушают передачу возбуждения в вегетативных ганглиях. 7. Аллергические реакции Могут проявляться аллергическим дерматитом или приступом бронхиальной астмы. Чаще при использовании аминоэфиров. Эфирные МА метаболизируются до дериватов пара-аминобензойной кислоты. Эти продукты вызывают аллергические реакции. Амиды не метаболизируются и аллергические реакции на препараты этой группы редки.
ЛЕЧЕНИЕ ТОКСИЧЕСКИХ ПРОЯВЛЕНИЙ МЕСТНЫХ АНЕСТЕТИКОВ
От дозы При одной общей дозе токсичность тем выше, чем более концентрированным является раствор. От места введения Аппликации МА на области с богатым кровоснабжением (слизистая трахеи) приводят к очень быстрой абсорбции и более высокому уровню препаратов в крови. Замедление всасывания анестетика снижает его токсическое воздействие на организм и пролонгирует действие анестезии, а также уменьшает количество вводимого препарата для достижения необходимого обезболивания тканей. Адреналин следует добавлять к раствору анестетика в соотношении 1 мл 0,1 % на 100,0 мл анестетика, что соответствует концентрации адреналина в анестетике как 1: 100 000.
Повторной анестезией Анестезирующая активность, дозы и токсичность местных анестетиков различны. Необходимо при выборе препарата для местной анестезии учитывать индивидуальную максимальную дозу и проявлять осторожность у пациентов пожилого и старческого возраста, у детей, лиц с сопутствующей патологией, беременных.
ПРИМЕНЕНИЕ ТЕРМИНАЛЬНАЯ=ПОВЕРХНОСТНАЯ АНЕСТЕЗИЯ Потеря слизистыми оболочками или кожей болевой чувствительности. Концентрации: от 0,5 % до 5%. Лекарственные формы: порошки, таблетки (слизистая желудка), мази, суппозитории, растворы (на кожу и слизистые). Препараты: Только для терминальной анестезии применяют: анестезин, дикаин, кокаин. Анестезин, дикаин, лидокаин, тримекаин, пиромекаин, бупивакаин, кокаин. ИНФИЛЬТРАЦИОННАЯ АНЕСТЕЗИЯ Послойное пропитывание тканей слабым раствором местного анестетика. Концентрации: 0,125-0,5% растворы. Препараты: Новокаин - 0,25% раствор до 500 мл; 0,5% - до 150 мл. Тримекаин, лидокаин: 0,25% раствор до 800 мл; 0,5% раствор до 400 мл на всю операцию. Артикаин, бупивакаин Применение: Хирургия (операции на конечностях, органах таза и живота), Стоматология. ПРОВОДНИКОВАЯ АНЕСТЕЗИЯ Блокада анестетиком крупного нервного ствола. Утрачивается болевая чувствительность тканей, иннервируемых этим нервом. Концентрации - 1-2% растворы. Применение: Общая хирургия (ограниченные вмешательства) Терапия (невралгии) Стоматология. Препараты: Новокаин, лидокаин: 1% раствор до 100 мл, 2% раствор до 25 мл. Артикаин, бупивакаин, тримекаин. ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ Введение анестетика в эпидуральное пространство в область входа задних корешков в несколько соседних сегментов спинного мозга. Прокол между остистыми отростками. Твердая мозговая оболочка при этом не прокалывается. Разновидность – каудальная анестезия - введение местного анестетика в дистальную часть эпидурального пространства крестца. Концентрации - 1-2% растворы. Препараты Новокаин, лидокаин 1%, 2% раствор. Артикаин, бупивакаин, тримекаин. Объем раствора 10-12 мл. Применение В послеоперационном периоде - боли с нарушением динамики легочной вентиляции, моторики желудочно-кишечного тракта, функций тазовых органов. ВНУТРИКОСТНАЯ АНЕСТЕЗИЯ Раствор анестетика вводят в губчатое вещество кости, выше места инъекции накладывают жгут. Препарат распределяется в тканях конечности и наступает полная анестезия. Длительность определяется сроком удержания жгута.
Применение: Ортопедия и травматология.
ПРЕПАРАТЫ АНЕСТЕЗИН Применяется только поверхностно. Анестезин нерастворим. 5%-10% мази и присыпки - заболевания кожи, сопровождающихся зудом, на раневые поверхности Суппозитории (по 0,1) - при заболеваниях прямой кишки (трещины, геморрой). Порошки, таблетки, «Альмагель А» - для обезболивания слизистых оболочек при спазмах и болях в желудке, повышенной чувствительности пищевода. НОВОКАИН Малотоксичный препарат. Имеет большую широту терапевтического действия. Умеренная анестезирующая активность. Выраженно расширяет сосуды. Применение: Терминальная анестезия - мало пригоден, так как малая липоидотропность, плохо всасывается и медленно проникает через неповрежденные слизистые оболочки. Иногда используют в оториноларингологической практике 10-20% растворы. Инфильтрационная анестезия - 0,25-0,5% растворы - применяется часто. Эффект продолжается не более часа. Спинномозговая анестезия - 5% раствор - применяется часто. Проводниковая анестезия - 1-2% раствор. Перидуральная анестезия - 2% раствор. Для растворения пенициллина с целью удлинения действия. При всасывании оказывает резорбтивное действие: уменьшает образование ацетилхолина, блокирует вегетативные ганглии, уменьшает спазмы гладкой мускулатуры, понижает возбудимость мышцы сердца и возбудимость моторных зон коры головного мозга. Оказывает антисульфаниламидное действие - при метаболизме образует ПАБК. Аллергические реакции вызывает несколько чаще, чем другие препараты. В настоящее время испоьзуется только для инфильтрационной анестезии., иногда для блокады нервов в диагностических целях. Малая активность, медленное начало, короткая продолжительность действия. Редко вызывает побочные эффекты.
ЛИДОКАИН = КСИКАИН Сильное местноанестезирующее средство. Вызывает все виды местной анестезии. Сравнительно с новокаином действует быстрее, сильнее, более продолжительно. В малых концентрациях (0,5%) по токсичности не отличается от новокаина, с увеличением концентрации (1-2%) токсичность выше на 50%. Лидокаин — первый местный анестетик из группы амидов, на основе которого были разработаны в дальнейшем другие амидные местные анестетики: мезокаин, прилокаин, мепивакаин, бупивакаин, артикаин и др. Применение 0,25%-0,5%-1-%-2% раствор; 2,5%-5% мазь, 10% аэрозоль 10 %-ный раствор лидокаина применяется только в кардиологии как антиаритмическое средство. Не оказывает антисульфаниламидного действия, так как не образует ПАБК. Обладает выраженным антиаритмическим действием (стабилизирует мембраны миокарда). Препарат выбора при аллергии к МА из группы эфиров. Эффективен и без сосудосуживающих, однако адреналин уменьшает всасывание лидокаина, тем самым уменьшая побочные эффекты и увеличивая продолжительность действия. Возможно введение лидокаина методом электрофореза, особенно в дерматологии. Побочные эффекты В высоких дозах может вызывать сонливость, шум в ушах, нарушение вкуса, головокружение, подергивание мышц. По мере увеличения дозы – эпилептические припадки, кома, угнетение дыхания.
Применение Вызывает быстро наступающую, глубокую, продолжительную инфильтрационную, проводниковую, перидуральную и спинномозговую анестезию. В концентрациях 2-5% вызывает поверхностную анестезию (офтальмология, оториноларингология 2-8 капель). Относительно мало токсичен. Нет раздражающего действия. ПИРОМЕКАИН = БУМЕКАИН По структуре близок к тримекаину. Применяют для поверхностной анестезии. Офтальмология - 0,5-1% раствор 3-6 капель. Оториноларингология - 1-2% раствор 1-5 мл. Бронхография - 2% раствор 10-15 мл. ПРИЛОКАИН Менее токсичен, чем лидокаин в 2 раза. Обеспечивает местную анестезию в течение 45 мин. БУПИВАКАИН=МАРКАИН=АНЕКАИН Высокоактивный препарат с выраженной МА активностью длительного действия (3-7 часов), начало действия через 5-10 минут. Сильное сосудорасширяющее действие. Применяют 0,25-0,75% растворы (не более 175 мг). Более кардиотоксичен, чем другие МА. Кардиотоксическое действие проявляется тяжелыми желудочковыми аритмиями, угнетением сократимости миокарда после случайного внутрисосудистого введения больших доз препарата. Бупивакаин быстро связывается с натриевыми каналами кардиомиоцитов во время фазы деполяризации потенциала действия, однако бупивакин значительно медленнее отсоединяется от этих каналов во время реполяризации. Вследствие этого многие натриевые каналы (при нормальной ЧСС) остаются связанными с бупивакаином к началу очередного потенциала действия. В результате блокируется все больше натриевых каналов. Нарушения, вызванные кардиотоксическим действием бупивакаина, очень плохо поддаются лечению. Не применяется у детей младше 12 лет. При передозировке: угнетение ЦНС, потеря сознания, остановка дыхания, снижение артериального давления, угнетение сердечной деятельности вплоть до прекращения.
РОПИВАКАИН Менее кардиотоксичен, чем бупивакаин. Несколько слабее. Подходит для эпидурапльной, проводниковой, инфильтрационной анестезии. Продолжительность действия такая же, как у бупивакаина. Еще меньше, чем бцпивакаин влияет на двигательные волокна. Обладает слабым сосудосуживающим эффектом. Противопоказан детям до 12 лет. Побочные эффекты: бради- или тахикардия, повышение температуры тела, задержка мочи, анафилактический шок.
МЕПИВАКАИН Не расширяет сосуды, может применяться без сосудосуживающих. Применение Препарат выбора у пациентов с повышенной чувствительностью к вазоконстрикторам (тяжелая сердечно-сосудистая недостаточность, сахарный диабет, тиреотоксикоз), а также к консерванту вазоконстрикторов – бисульфиту (бронхиальная астма, аллергия на препараты, содержащие серу). По активности близок к лидокаину, но токсичность ниже. Применяется в виде 2% и 3% растворах без вазоконстрикторов. По фармакологическим свойствам напоминает лидокаин, однако оказывает более сильное токсическое действие у новорожденных, не используется в акушерстве. Мепивакаин начинает действовать так же быстро, как лидокаин, но в отсутствие сосудосуживающих действует на 20% дольше. Не подходит для поверхностной анестезии.
ПРИЛОКАИН По фармакологическим свойствам сходен с лидокаином. Почти не обладает сосудорасширяющими свойствами. Имеет большой объем распределении, поэтому обладает меньшим нейротоксическим действием. Это позволяет использовать его при внутривенной регионарной анестезии. Единственный МА, способный вызывать метгемоглобинемию. Это ограничивает его использование в акушерстве (у новорожденных риск метгемоглобинемии выше из-за большей чувствительности фетального гемоглобина к окислителям).
ЭТИДОКАИН Применяется для инфильтрационной и проводниковой анестезии с вазоконстриктором. АРТИКАИН УЛЬТРАКАИН Комбинированный препарат (артикаин + адреналин) Содержание адреналина низкое (минимальное сосудосуживающее действие, не влияет на ССС) Эффект развивается через 1-3 мин. после инъекции. Продолжительность не менее 45 мин. Побочные эффекты: Препарат переносится хорошо. Максимально допустимая доза для взрослых - 7 мг/кг массы тела.. Однако при передозировке: ЦНС - тремор, рвота Зрение - преходящая слепота, диплопия ССС - снижение АД, тахи- или брадикардия. Аллергические реакции относительно редко. Дыхание – угнетение вплоть до остановки. Не вводится внутривенно! Применение: для инфильтрационной, проводниковой анестезии. Выпускается под названиями: «Ультракин А» ампулы по 20 мл (содержат: 1% и 2% раствор артикаина – 20мл и 0,006 мг адреналина) «Ультракаин DC» ампулы по 2 мл (содержат: 4% раствор артикаина – 20 мл и 0,006 мг адреналина) Препарат выбора во время беременности и лактации, т.к. плохо проникает через плацентарный барьер и не выделяется с грудным молоком. Низкая системная токсичность. Короткий период полувыведения. КОКАИН Применение ограниченное - местная анестезия конъюнктивы, роговицы Вызывает сужение сосудов в области нанесения. Оказывает выраженное влияние на ЦНС. Толерантность развивается быстро, наркоман может принимать большие дозы по сравнению с терапевтическими. Отравление кокаином Подавляет обратный захват катехоламинов как в периферической, так и в центральной нервной системе. Нарушением обратного захвата катехоламинов (прежде всего дофамина) в синапсах ЦНС объясняется эйфория. Другие МА не блокируют обратный захват норадреналина, не повышают чувствительность к катехоламинам, не вызывают сужение сосудов и мидриаз. Для достижения эйфории Сейчас используют гидрохлорид кокаина – «крэк». Кокаин вдыхают. Эффект наступает через несколько секунд. Сначала поднимается настроение, движения более активные. Человек становится болтливым, охотно рассказывает окружающим о своей жизни, о своих тайнах с мельчайшими подробностями. Появляется истеричная веселость, сексуальное влечение, активная жестикуляция. Все, что человек говорит, кажется ему очень остроумным и значительным. Мышление быстрое и легкое, но человек легко отвлекается. Слух и зрение обостряются. Возникает калейдоскоп фантазий. Возникает ощущение силы, часто субъективное. Действие длится около 1-1.5 часов. Субъективно часы кажутся минутами. На всех стадиях воздействия человек бледен, зрачки расширены, АД повышено, мелкая дрожь в руках, задержка мочи, сухость во рту. Острое отравление При передозировке кокаина настроение тревожное, возбудимость переходит в страх. Сильно возрастает интенсивность слуховых ощущений: шум превращается в грохот, шаги – в топот толпы. Все объекты внешнего мира изменяют свой вид, все они угрожающи и враждебны. У новичков состояние продолжается 1,5-2 часа. После этого остается ощущение ужаса от пережитого и тот, кто получил передозировку в первый раз, больше к кокаину не возвращается. Способность кокаина сужать сосуды приводит к - закупорке и атрофии мелких капилляров. Происходит образование язв. Мембрана в носу может разрушиться совсем. -развитию острого гипертензивного синдрома, приводящего к инфаркту миокарда и инсульту. Передозировка сопровождается возбуждением ЦНС в нисходящем порядке – от коры больших полушарий до спинного мозга. Возникают эйфория, беспокойство, галлюцинации, психомоторное возбуждение, тремор, судороги, учащение дыхания, рвота, усиление спинальных рефлексов, тахикардия, коронароспазм, артериальная гипертензия, расширение зрачков. При сильной передозировке - коллапс, кома, эпилептический припадок, множественные кровоизлияния в головной мозг, во внутренних органах, смерть. Передозировки кокаина обычно приводят к смерти, и жертвы погибают в течение минут из-за аритмий, инфаркта миокарда, угнетения дыхания (паралич дыхательного центра) и судорог. Хроническое отравление =кокаинизм. Кокаин вызывает непродолжительную эйфорию, на основе которой формируется психическая зависимость. После отмены кокаина появляются дисфория, депрессия, сонливость. Осложнения хронического приема кокаина – аритмия, ишемия миокарда, миокардит, расслоение аорты, спазм сосудов головного мозга. Возможно развитие психоза, импотенции. «Кокаиновые дети» - повышение внутриутробной заболеваемости и смертности детей у матерей-наркоманок. Зависимость возникает через 2-3 недели после нерегулярного приема. Физическая зависимость выражена слабо, ! Но психическая очень глубокая и трудно поддается лечению. Влечение настолько сильно, что втесняет интерес к любым занятиям. Толерантность выраженная. Описаны случаи приема кокаина каждые 10 мин.
АНЕСТЕЗИН Местно в виде 5-10% мази или присыпки, таблеток по 0,005-0,1 для сосания. Максимальная доза для местного применения 5,0 Применяется при стоматитах, альвеолитах, гингивитах, глосситах и для аппликационной анестезии. ДИКАИН 0,25-2% растворы. Очень токсичен. Применяется для местной анестезии твердых тканей зуба, входит в состав паст для девитализации пульпы зуба. ПИРОМЕКАИН 1% раствор или 5% мазь. Применяется при стоматитах, альвеолитах, гингивитах, глосситах, для аппликационной анестезии, для ослабления повышенного рвотного рефлекса перед снятием оттисков, для обезболивания места инъекции. НОВОКАИН 0,25-2% растворы. Применяется для инфильтрационной или проводниковой анестезии перед препарированием твердых тканей зуба, ампутацией и экстирпацией пульпы, разрезами, при стоматитах, гингивитах. ЛИДОКАИН 0,25-2% растворы, 2,5-5% мази, 10% аэрозоли. Применяется для аппликационной, инфильтрационной или проводниковой анестезии перед удалением зубов, препарированием твердых тканей зуба, ампутацией и экстирпацией пульпы, разрезами, перед снятием оттисков, при стоматитах, гингивитах. ТРИМЕКАИН То же. БУПИВАКАИН Применяется для инфильтрационной, проводниковой анестезии. АРТИКАИН Применяется для инфильтрационной, проводниковой анестезии. При препарировании тверодых тканей зуба под пломбы, вкладки, полукоронки, коронки. При разрезах слизистой оболочки полости рта, ампутации и экстирпации пульпы, удалении зубов, резекции верхушки корня, цистотомии.
АППЛИКАЦИОННАЯ АНЕСТЕЗИЯ ТВЕРДЫХ ТКАНЕЙ ЗУБА
Аппликационное обезболивание осуществляют нанесением лекарственных средств на - поверхность дентина при лечении неосложненного кариеса зубов, - на ткань пульпы при ампутации или ее экстирпации по поводу пульпита, - на слизистую оболочку полости рта при удалении молочных зубов с расссасывающимися корнями и перед инъекционной анестезией с целью обезболивания тканей в зоне вкола иглы. Используются обезболивающие смеси: пульпосед (лизоцим, лидокаин, тимол, цинкофенол), каникаин (лизоцим, лидокаин, тимол, фенилгидроксихинолин), пиромекаин -коллагеновая паста 3% Высокоэффективны аэрозоли: пирил-шпрей (3% дикаин), раствор лидокаина. 10%
Сыпучие и пастообразные лекарственные формы засыпают в кариозную полость или втирают в ее стенки. Гелеобразные и жидкие формы вводят в кариозную полость на ватных турундах. Обезболивающие средства в растворах нагнетаются в полость зуба струйно под давлением (безыгольный инъектор) или наносятся аэрозольным распылителем.
Терминальная анестезия пульпы зуба является более результативной, чем анестезия эмали или дентина. Электрофорез в твердые ткани зуба применяют для усиления болеутоляющего эффекта аппликационных местных анестетиков. В качестве источников постоянного тока при этом используют аппараты «Иодонт» или одонтомер ОД-2М, аппараты типа ЭЛОЗ и ИНААН. АФФЕРЕНТНЫХ НЕРВОВ» 1. НОВОКАИН NOVOCAINUM 0,25 - 0,5% стерильные растворы во флаконах (инфильтрационная анестезия) 1 - 2% растворы (проводниковая анестезия) в ампулах по 1, 2, 5, 10, 20 ml
2. АНЕСТЕЗИН ANAESTHESINUM (терминальная анестезия) таблетки по 0,3 мазь 5 - 10% свечи 0,1
3. ДИКАИН DICAINUM Глазные пленки с дикаином Rp.: Membranulas ophthalmicas cum Dicaino N 20 D.S. Закладывать за нижнее веко 1-2 раза в сутки. 0,25 - 0,5 % стерильные растворы во флаконах (терминальная анестезия) 4. ЛИДОКАИН = КСИКАИН LIDOCAINI HYDROCHLORIDUM 0,25 - 0,5 % растворы (инфильтрационная анестезия) 1 – 2% растворы (проводниковая анестезия) в ампулах по 2, 10, 20 ml
5. УЛЬТРАКАИН ULTRACAINUM Комбинированный препарат. Содержит местный анестетик артикаин и препарат адреналин. Выпускается под названиями: «Ультракаин А» в ампулах по 20ml, «Ультракаин DC» в ампулах по 2 ml содержат артикаин и адреналин в разных соотношениях
6. ПИРОМЕКАИН PYROMECAINUM 0,5 – 1 - 2% растворы (терминальная анестезия) в ампулах по 10 – 30 –50 ml
7. БУПИВАКАИН BUPIVACAINUM 0,25 - 0,5% стерильные растворы во флаконах (инфильтрационная, проводниковая анестезия)
8. ТАНИН TANNINUM 0,5% раствор (промывание желудка) 1 – 2% растворы – полоскание
9. ОСНОВНОЙ НИТРАТ ВИСМУТА BISMUTHI SUBNITRAS таблетки по 0,25 и 0,5 мазь 10% 10. НЕО ИНТЕСТОПАН NEOINTESTOPAN Таблетки, покрытые оболочкой N30 11. НАСТОЙ ЦВЕТКОВ РОМАШКИ FLORES CHAMOMILAE 12. НАСТОЙ ЛИСТЬЕВ ШАЛФЕЯ FOLII SALVIAE
М Е С Т Н О А Н Е С Т Е З И Р У Ю Щ И Е С Р Е Д С Т В А 2010
Местные анестетики вызывают местнуюобратимую потерю чувствительности тканей, блокируя проведение импульсов в нервных волокнах.
ИСТОРИЯ 1860 г. Альберт Ньюман выделил первый местный анестетик – кокаин – из листьев коки. 1879 г Василий Константинович Анреп профессор Военно-медицинской Академии Санкт-Петербурга -подтвердил способность кокаина вызывать анестезию 1884 г. Зигмунд Фрейд: -опубликовал статью «О кокаине». Это способствовало широкому применению препарата при депрессии. -офтальмолог Карла Келлер применил кокаин для хирургического обезболивания в офтальмологии 1905 г Эйнгорн осуществил синтез новокаина и положил начало его клиническому использованию. 1943 г открытие лидокаина и тримекаина 1953 г открытие прилокаина 1957 г открытие мепивакаина и бупивакаина 1971 г открытие этидокаина 1974 г открытие артикаина Прокаин (новокаин) O
Бензокаин (анестезин) O
C2H5
Те |
|||||||||||||||
|
Последнее изменение этой страницы: 2016-06-23; просмотров: 102; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.142.198.250 (0.014 с.) |




 NH2 – --C—O—CH2—CH3
NH2 – --C—O—CH2—CH3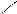
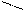
 C2H5
C2H5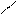

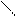 C2H5
C2H5


