Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Тонометр маклакова – для измерения вгд при глаукомеСодержание книги
Поиск на нашем сайте
Тонограф - исследование параметров внутриглазного давления
Авторефкератометр УЗИ глаза-показано для диагностики различной патологии при помутнении оптических сред глаза
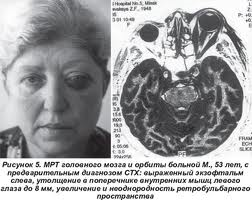
Флюоресцентная ангиография - метод исследования сосудов при патологии сосудистой оболочки глаза Магнитно–резонансная терапия
Методы лечения пациентов с глазной патологией 1. Закапывание капель применяется при заболеваниях оболочек глаза, заболеваниях слезного аппарата, помутнениях оптических сред глаза различной этиологии
2. Закладывание мази применяется при различных заболеваниях глаз
3. Очковая коррекция 4. Контактная коррекция 5. Иньекции
6. Плейоптика-закрытие лучше видящего глаза для того,чтобы хуже видящий глаз стал работать
7. Атропинизация-методика закапывания атропина для снятия спазма аккомодации 8. Компьютерное лечение используется при амблиопии и лечении косоглазия
9. Физиотерапия проводится при различных заболеваниях глаз
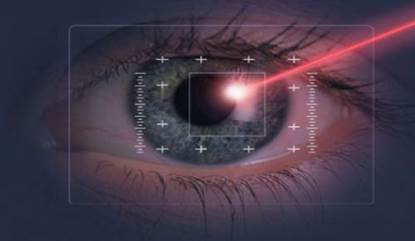
10. Лазерное лечение-хирургический метод лечения миопии, катаракты, глаукомы
11.Оперативное лечение
Вопросы к лекции 1. Как организована офтальмологическая помощь пациентам? 2. Какие методы обследования применяются для определения патологии глаз? 3. Какие методы лечения показаны пациентам с патологией глаз?
Литература Э.Д.Рубан «Глазные болезни» Издательство???? стр.89-92,100-120,140-166.
Тема № 2 Заболевание век, слезного аппарата и конъюнктивы. Воспалительные процессы развиваются в анатомических структурах век преимущественно из-за воздействия каких-либо внешних факторов, например, проникновения инородных предметов или же попадания инфекционных агентов (бактерий, вирусов, грибов). Эндогенные (внутренние) причины воспалительных патологий век встречаются реже и чаще всего отмечаются у пациентов, страдающих аллергическими заболеваниями. Существует довольно много инфекционных заболеваний век: внутренний и наружный ячмень, различные виды блефарита, флегмона, абсцесс. Кроме того, к подобным патологиям можно отнести герпетическое и рожистое поражение кожного покрова, мейбомиит, токсидермию, контагиозный моллюск, халязион и некоторые другие. Ячмень Это остро протекающий гнойный воспалительный процесс в железах глаз (сальная железа Цейсса, дольки мейбомиевой железы), в волосяной сумке ресницы называется ячменем. Симптомы: При данной патологии наличествуют классические признаки местного воспалительного процесса: отечность тканей и боль в области глаза и век. Если же воспаление переходит на другие ткани, есть вероятность развития осложнений. Лечение: - показано сухое тепло, - физиотерапия (электротоки УВЧ), При лихорадке назначаются антибактериальные средства. Обязательно после вскрытия ячменя проводят туалет глаза с помощью закапывания антисептических глазных капель в конъюнктивальный мешок.
Абсцесс и флегмона века Абсцесс века - локальный гнойник, возникающий при остро протекающем воспалении. Образование необходимо вскрыть. Операцию проводит хирург, делая небольшой надрез, далее рану дренируют, чтобы обеспечить отток гноя. Обычно оперативное лечение сочетают с приемом антибиотиков. При флегмоне века гнойное воспаление распроняется на подкожную клетчатку, в результате развивается выраженный отек не только самого века, но и мягких тканей лица. При флегмоне пациента беспокоит лихорадка, в образцах крови обнаруживается повышенное содержание лейкоцитов. Лечение – оперативное. Выполняется вскрытие гнойного образования и его дальнейшее дренирование, дополняется терапия приемом антибиотиков. (Какие, дозы, сроки – это же фельдшера)
Чешуйчатый блефарит Для чешуйчатого блефарита характерно хроническое течение. Покраснение век умеренное, у корней ресниц образуются из слущенного эпителия желтоватые либо белые чешуйки. Пациенты могут отмечать зуд и жжение век. Лечение: необходимо найти и ликвидировать причину воспаления. Для местной терапии показана обработка век, которая заключается в удалении скапливающихся чешуек. Также делают массаж мейбомиевых желез, чтобы улучшить отток секрета. Тонкий банничек смачивают в спирто-эфирной смеси и аккуратно производят обеззараживание, далее накладывают на веко антисептическую мазь. Возможно прогревание. Чем??? Язвенный блефарит Возбудителями, провоцирующими развитие язвенного блефарита, чаще всего являются каким-либо образом проникающие в сальные железы ресничного края век стафилококки. Под влиянием инфекционных агентов возникают микроабсцессы. Через некоторое время эти образования вскрываются, после чего на веке наблюдаются небольшие язвы, которые прикрывают корочки. При заболевании край века утолщается, при прогрессировании данной формы блефарита возможна деформация века. При рецидивах происходит выпадение части ресниц, отмечается рост ресниц в сторону глаза. Лечение: показано тщательное очищение пораженных областей века, удаление корочек. Для этого берут чистый ватный шарик, который смачивают теплым антисептиком. Далее проводят туширование обработанного края века 1% раствором серебра азотнокислого. Завершает туалет глаза смазывание мазью, содержащей антибиотик (например, тетрациклин).
Халязион, градина Пролиферативное воспаление мейбомиевой железы возникающее из-за закупорки железистого протока, называют халязионом. Это заболевание век часто представляет собой осложнение мейбомиевых блефаритов. Халязион (градина) выглядит как горошина, тесно связанная с хрящом века. Внешних признаков воспаления нет. Халязионы могут быть множественными и единичными. Без лечения градины разрастаются, но есть случаи, когда образования вмешательства извне вскрываются или же рассасываются. Лечение: оперативное. Показано удаление градины, которое выполняется со стороны хряща или наружной части века. На начальных стадиях заболевания введение кортикостероидов (кеналог) может привести к рассасыванию содержимого халязиона.
ДАКРИОАДЕНИТ -oстрое или хроническое воспаление слезной железы. Этиология и патогенез. Острый дакриоаденит чаще развивается в результате эндогенной инфекции. Причинами его могут быть грипп, брюшной тиф, пневмония, скарлатина, ревматизм, ангина. Нередко наблюдается при свинке одновременно с воспалением околоушной железы и подчелюстных слюнных желез. Клиническая картина. Начало острого дакриоаденита проявляется болью в наружной части верхнего века. В этом месте появляется припухлость, покраснение кожи века. Глазное яблоко смещается книзу и кнутри, нередко наблюдается экзофтальм, ограничение подвижности глазного яблока кверху и кнаружи. Может иметь место увеличение регионарных лимфатических узлов. При оттягивании верхнего века от глаза видна выбухающая в переходную складку увеличенная пальпебральная часть слезной железы. Иногда отек кожи распространяется на височную область и даже на соответствующую половину лица. Нередко отмечается нагноение слезной железы, сопровождающееся общим недомоганием, повышением температуры тела. Острый дакриоаденит обычно длится 1—3 нед, Иногда процесс завершается образованием абсцесса, который может вскрыться как в коньюктивальный мешок
Лечение Местно проводятся различные тепловые процедуры: УВЧ. Энергичное лечение основного инфекционного заболевания, вызвавшего дакриоаденит (внутрь — сульфадимезин и другие сульфаниламиды по 0,5—1 г 3—4 раза в день в течение 5 дней, внутримышечно инъекции бензилпенициллина натриевой соли по 200000 ЕД 2—3 раза в день в течение 5 дней, стрептомицина сульфата по 500 000 ЕД один раз в день в течение 5 дней). При развитии абсцесса его вскрывают.
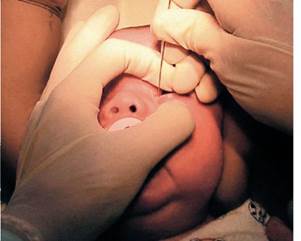
Дакриоцистит новорожденных Врачи-офтальмологи выделяют в отдельную форму дакриоцистит у новорожденных. Дакриоцистит, встречающийся у новорожденных — врожденное заболевание. В период внутриутробного развития просвет слезно-носового канала заполнен слизисто-желатинозной массой, а выход прикрыт мембраной. К моменту рождения у большей части детей перепонка подвергается обратному развитию или разрывается после первого вдоха новорожденного. По статистике, у 1–7% детей пленка сохраняется, причем у 5–10% из них — с обеих сторон, и канал остается закрытым. Чаще всего дакриоцистит у новорожденных выражается в появлении скудного гнойного отделяемого в конъюнктивальном мешке. К 2–3 месяцам жизни обнаруживается слезостояние и слезотечение. Если процесс обострится, то может в первый месяц жизни и позже возникнуть флегмона слезного мешка. Флегмона слезного мешка характеризуется резким отеком в области слезного мешка у внутреннего края нижнего века, сопровождается высокой температурой, лейкоцитозом, повышенной СОЭ. Флегмона может вскрыться наружу, но может привести и к распространению гнойного процесса в глазницу и далее в полость черепа. Флегмона слезного мешка может оказаться опасной для жизни ребенка.
Лечение дакриоцистита Лечение дакриоцистита может быть как консервативным, так и хирургическим. Часто дакриоцистит можно перепутать с конъюнктивитом, поэтому лечить ребенка родителями самостоятельно ни в коем случае не стоит. Очень важно, чтобы был поставлен точный диагноз и назначен необходимый курс лечения. В большинстве случаев назначается антибактериальная и медикаментозная терапия, промывание слезных путей и толчкообразный массаж слезного мешка сверху вниз, позволяющий прорвать соединительнотканную преграду слезноносового протока. Если через 7–10 дней выздоровление ребенка не наступило, пациент направляется на процедуру зондирования слезно-носового протока. При отсутствии положительного эффекта через какое-то время зондирование проводится повторно. Безусловно, успех любого лечения зависит от своевременной диагностики заболевания. Чем раньше обнаружен дакриоцистит, тем легче с ним справиться с помощью промывания и реже приходится прибегать к зондированию
Конъюнктивит Конъюнктивит — воспалительное заболевание соединительно-тканной оболочки глаз. Факторы, вызывающие конъюнктивит: Виды конъюнктивитов
|
||||||
|
Последнее изменение этой страницы: 2016-04-26; просмотров: 311; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.136.22.184 (0.01 с.) |
















 Дакриоцистит — опасность для жизни ребенка! Опасность дакриоцистита заключается еще и в том, что постоянный резервуар гноя, каковым в таких случаях служит слезный мешок, представляет собой постоянную угрозу для роговицы глаза, в которой при дакриоциститах могут возникнуть гнойные язвы с тяжелыми исходами.
Дакриоцистит — опасность для жизни ребенка! Опасность дакриоцистита заключается еще и в том, что постоянный резервуар гноя, каковым в таких случаях служит слезный мешок, представляет собой постоянную угрозу для роговицы глаза, в которой при дакриоциститах могут возникнуть гнойные язвы с тяжелыми исходами.