Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Тема 5. Вирусные дерматозы. Туберкулёз кожи. Пиодермия. Чесотка.Содержание книги
Поиск на нашем сайте
Педикулёз. Эпидемиология. Этиология. Патогенез. Клиника, дифференциальный диагноз, принципы лечения.
Форма (ы) текущего контроля успеваемости (устный опрос, тестирование, решение ситуационных задач).
Оценочные материалы текущего контроля успеваемости
Вопросы для устного опроса: 1. Классификация герпесвирусов. 2. Какова продолжительность инкубационного периода ВПГ. 3. Может ли быть бессимптомное распространение ВПГ. 4. Что обусловливает реактивацию и латентное состояние ВПГ. 5. Какая клиническая картина является классической для герпетической инфекции. 6. Назовите возбудителя опоясывающего лишая. 7. Является ли опоясывающий лишай контагиозным. 8. Что такое постгерпетическая невралгия. 9. Как лечить опоясывающий лишай. 10. Назовите этиологию контагиозного моллюска. 11. Что такое вирусная пузырчатка полости рта и конечностей. 12. Назовите возбудителей вирусной пузырчатки полости рта и конечностей. 13. Что такое контагиозный пустулёзный дерматит. 14. Классификация пиодермии. 15. Чем отличаются стафилодермии от стрептодермий. 16. Назовите принципы лечения больных пиодермией и её профилактики. 17. Классификация и клиника туберкулёзной волчанки. 18. Опишите клиническую картину туберкулёзной волчанки при поражении слизистой оболочки рта и носа. 19. Назовите диагностические приёмы при туберкулёзной волчанке. 20. Перечислите методы диагностики чесотки. 21. Назовите препараты, используемые для лечения больных чесоткой. 22. Какие виды вшей могут вызывать педикулёз у человека. 23. Опишите клиническую картину головной вшивости. 24. Перечислите препараты для лечения больных вшивостью. 25. Почему педикулёз входит в реестр особо опасных инфекций.
Тесты: 1. Основные этиологические факторы гнойничковых заболеваний кожи А) Синегнойная палочка Б) Микобактерия туберкулёза В)Стафилококки Г)Стрептококки 2. Основные патогенетические факторы в развитии пиодермии А) Травмы Б) Нарушение обмена веществ В) Переохлождение Г) Снижение факторов иммунной защиты Д) Всё перечисленное верно 3. Основные клинические формы стафилодермии А) Остиофолликулит Б) Фолликулит В) Фурункул Г) Карбункул
Д)Всё перечисленное верно
4. Основные клинические формы стрептодермии А) Стрептококковое импетиго Б) Вульгарное импетиго В) Эктима Г) Рожистое воспаление Д)Всё перечисленное верно
5). Классификационные группы пиодермий А) Стафилодермии Б) Стрептодермии В) Смешенные Г)Всё перечисленное верно 6. Стадии течения фурункула А)Созревания Б) Некроз тканей В) Образование пузыря с геморрагическим содержимым Г)Вскрытие и отторжение некротического стержня Д)Рубцевание
7. Тактика врача при наличии фурункула на лице А)Госпитализация; Б)Системное введение антибиотиков В)Избегать любых нелекарственных воздействий (в том числе хирургических). Г) Самостоятельно выдавить. Д) Правильного ответа нет.
8. Паразит вызывающий чесотку у взрослых А) Demodex folliculorum Б) Staphylococcus aureus В)Sarcoptes scabiei; Г) Все ответы верны
9. Типичные места локализации чесотки А)Межпальцевые промежутки на кистях Б)Сгибательные поверхности верхних и нижних конечностей В)В области полового члена у мужчин; Г) Стопы Д) Всё перечисленной верно
10. Препараты для лечения чесотки А) 10-20% серная мазь Б) Эмульсия Бензилбензоат В) Спрегаль Г)Всё перечисленное верно
11. Волосистую часть головы человека поражает одна из следующих вшей А)Pediculi capiti Б) Pediculi vestimenti В) Pediculi pubis Г) Правильного ответа нет
12. Вошь,которая живёт на одежде А) Pediculi vestimenti Б) Pediculi pubis В) Pediculi capiti Г) Всё перечисленное верно
13. Признаки, на основании которых ставится педикулёз А) Зуд Б) Эритематозная сыпь В) Уртикарная сыпь Г) Папулёзная сыпь Д)Всё перечисленное верно; 14. Основные методы лечения педикулёза волосистой части головы А) Смесь керосина с растительным маслом; Б) 10-20% суспензия бензилбензоата; В) Ниттифор Г) Перфолон Д)Всё перечисленное верно
15. Симптом Арди это А) Наличие на локтях и в их окружности кровянистых корочек Б)Наличие пустул и гнойных корочек на локтях и в их окружности В) Наличие кровянистых корочек и импетигионых высыпаний в межъягодичной складке с переходом на крестец Г) Возвышение чесоточных ходов при их пальпации Д) Правильного ответа нет
16. Симптом Горчакова это А) Наличие кровянистых корочек и импетигионых высыпаний в межъягодичной складке с переходом на крестец
Б) Наличие пустул и гнойных корочек на локтях и в их окружности В) Наличие на локтях и в их окружности кровянистых корочек Г) Возвышение чесоточных ходов при их пальпации Д) Правильного ответа нет
17. Симптом Михаэлиса это А) Наличие кровянистых корочек и импетигионых высыпаний в межъягодичной складке с переходом на крестец Б) Наличие пустул и гнойных корочек на локтях и в их окружности В) Наличие на локтях и в их окружности кровянистых корочек Г) Возвышение чесоточных ходов при их пальпации Д) Правильного ответа нет
18. Симптом Сезари А) Наличие кровянистых корочек и импетигионых высыпаний в межъягодичной складке с переходом на крестец Б) Наличие пустул и гнойных корочек на локтях и в их окружности В) Наличие на локтях и в их окружности кровянистых корочек Г) Возвышение чесоточных ходов при их пальпации Д) Правильного ответа нет
19. Наиболее характерный признак для чесотки А) Сыпь Б) Волдыри В)Ночной зуд Г) Боль Д) Правильного ответа нет 20. Наиболее частое осложнение чесотки А) Температура; Б)Вторичная пиодермия В) Псориаз Г) Экзема Д) Всё перечисленное верно Ситуационные задачи Задача №1 На приём к врачу обратилась женщина 18 лет, работает няней в детском саду. Жалуется на незначительный зуд и высыпания на коже вокруг рта, около носовых ходов, на подбородке. ИЗ АНАМНЕЗА: считает себя больной в течение 5 дней. Первоначально на коже подбородка появилось красное пятнышко, затем пузырёк с прозрачным содержимым. Пузырёк быстро стал дряблым, а содержимое его мутным, затем на месте пузырька образовалась неровная, жёлто-зелёная корка. Самостоятельно смазывала корку раствором йода, но, несмотря на это, продолжали появляться новые пузырьки и процесс распространился по коже всего подбородка, вокруг рта, около носовых ходов. В группе, где она работает, у 2х детей имеются на коже подобные высыпания. ЛОКАЛЬНЫЙ СТАТУС: На коже подбородка, вокруг рта, у входа в носовые ходы на гиперемированном фоне имеются толстые корки жёлто-зелёного и медово-жёлтого цвета, а также единичные геморрагические корки. По периферии очага отмечаются единичные мелкие фликтены. ВОПРОСЫ: 1) Ваш диагноз, его обоснование. 2) Проведите дифференциальную диагностику заболевания. 3) Методы лечения и профилактики.
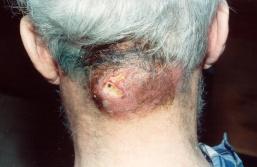
Задача №2 Больной, 30 лет, поступил в хирургическое отделение с жалобами на образование в области задней поверхности шеи, появившееся после перенесенного накануне гриппа, резкую болезненность, а также высокую температуру тела, недомогание, озноб. Объективно: на задней поверхности шеи плотный резко болезненный узел овальной полушаровидной формы размерами 7х10 см, ярко-красного цвета, лимфоузлы на задней поверхности шеи увеличены. В анализе крови лейкоцитоз, повышенная СОЭ.
Вопросы: 1. Диагноз. 2. Дифференциальный диагноз. 3. Тактика лечения. 4. Прогноз. Задача №3 Больной А., 20 лет, шофер. Обратился в поликлинику КВД с жалобами на наличие высыпаний на коже туловища, стоп и кистей. Болен в течение 1 месяца, через 2 недели после командировки появился зуд, усиливающийся ночью, заметил высыпания в межпальцевых складках кистей и на туловище. Не лечился. Живет один. При осмотре: высыпания носят распространенный характер: на коже передне-боковых поверхностей туловища, ягодицах, бёдрах имеются фолликулярные папулы, папуловезикулы, экскориации, покрытые геморрагическими корочками, геморрагические корочки имеются на разгибательных поверхностях локтевых суставов. На сгибательной поверхности лучезапястных суставов имеются «жемчужные везикулы» величиной с булавочную головку. На коже кистей, половых органов имеются слегка возвышающиеся над кожей линии грязно-серого цвета (ходы) с тёмной точкой на слепом конце («возвышение Базена»). При нанесении йода на «ход» становятся видны черноватые точки, расположенные на одинаковом расстоянии друг от друга. На мошонке и половом члене имеются инфильтрированные, сильно зудящие папулы диаметром 0,5 см красновато-коричневого цвета. Лицо и волосистая часть головы свободны от высыпаний.
Вопросы: 1. Ваш диагноз? 2. Какие диагностические симптомы подтверждают диагноз? 3. Лабораторное подтверждение диагноза? 4. Назначьте лечение больному. 5. Какова методика текущей дезинфекции в очаге?
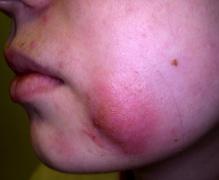
Задача №4 Больной, 18 лет, находясь на стационарном лечении по поводу сахарного диабета, стал жаловаться на болезненную припухлость и уплотнение небольшого размера на коже левой щеки, повышение температуры тела до 37,5 С, недомогание, головную боль. В анализе крови: лейкоцитоз, СОЭ - 20 мм/ч. При осмотре: на коже в области левой щеки плотный болезненный инфильтрат ярко-красного цвета диаметром 5 см. Регионарные лимфоузлы увеличены и болезненны.
Вопросы: 1. Диагноз? 2. Дифференциальный диагноз? 3. Тактика лечения? Задача №5 На приём к врачу обратился больной 50 лет, с жалобами на высыпания и трещины в углах рта, сыпь на лице. Беспокоит зуд, слюнотечение, болезненность при приёме пищи. ИЗ АНАМНЕЗА: считает себя больным в течение 2 месяцев, когда впервые появились трещины в углах рта, затем высыпания на лице. За это время ухудшения сменялись периодами улучшения. Лечился самостоятельно – полоскал рот раствором фурацилина и смазывал трещины облепиховым маслом. Из сопутствующих заболеваний отмечает конъюнктивит, хронический колит. ЛОКАЛЬНЫЙ СТАТУС: Процесс локализуется в углах рта и на коже лица. В углах рта имеются линейные щелевидные трещины. На коже лица вялые пузырьки, медово-жёлтые корочки, при снятии которых обнаруживается эрозивная поверхность. При осмотре полости рта у больного обнаружены кариозные зубы. ВОПРОСЫ: 1) Ваш диагноз, его обоснование? 2) С какими заболеваниями необходимо дифференцировать наблюдающийся процесс у данного больного, какова его эпидемиология?
3) Наметьте план лечебно-профилактических мероприятий? 4) Рекомендации больному после клинического выздоровления? Задача №6 На приём к врачу обратился больной 48 лет, строитель, с жалобами на болезненное уплотнение красного цвета над верхней губой слева. Беспокоит озноб и чувство недомогания. ИЗ АНАМНЕЗА: болен в течение 3 дней. Начало заболевания связывает с тем, что пытался выдавить гнойничок над левой губой. На этом месте образовалось болезненное уплотнение величиной чуть больше горошины. Через 2 дня инфильтрат увеличился, кожа над ним покраснела. Температура тела была 37,4 ˚С. Больного стали беспокоить головные боли, общее недомогание. Лечился самостоятельно – протирал кожу спиртовым раствором настойки календулы и йодом. Работа связана с переохлаждением и сквозняками. ЛОКАЛЬНЫЙ СТАТУС: процесс локализуется на коже над верхней губой слева. Представлен узлом, болезненным при пальпации, расположенным глубоко в коже, величиной 2см в диаметре. Кожа над узлом отёчная, синюшно-вишнёвого цвета. Поверхность гладкая, лоснящаяся. Подчелюстные лимфатические узлы увеличены, болезненны. ВОПРОСЫ: 1) Установите диагноз заболевания. 2) Какие патогенетические факторы могли способствовать развитию этого дерматоза? 3) Тактика врача в отношении этого больного. 4) Наметьте план лечебно-профилактических мероприятий для данного больного. 5) Методы профилактики подобных заболеваний. Задача №7 У ребёнка 10 лет (мальчик) отмечается зуд волосистой части головы после летнего отдыха в детском лагере. При осмотре на волосистой части головы преимущественно в височных и затылочных областях имеются экскориации, пустулы, серозно-гнойные корки, увеличены и болезненны шейные и затылочные лимфатические узлы. При осмотре волос обнаружены гниды. Вопросы. 1) Ваш диагноз? 2) Дифференциальный диагноз? 3) Лечение? 4) Профилактика?
Тема 6. Грибковые заболевания (кератомикозы, трихомикозы, микозы стоп, кандидозы). Эпидемиология. Этиология. Патогенез. Клиника, дифференциальный диагноз, принципы лечения. Рубежный контроль. Форма (ы) текущего контроля успеваемости (устный опрос, решение ситуационных задач, тестирование).
Вопросы для устного опроса: 1. Опишите биологические характеристики грибов – возбудителей микозов. 2. Классификация грибковых заболеваний. 3. Дайте определение кератомикозов. 4. Назовите возбудитель отрубевидного лишая. 5. Перечислите клинические формы отрубевидного лишая. 6. Перечислите диагностические приёмы при отрубевидном лишае. 7. С какими заболеваниями необходимо дифференцировать отрубевидный лишай. 8. Лечение отрубевидного лишая. 9. Назовите возбудителей трихофитий. 10. Перечислите методы диагностики дерматомикозов. 11. Назовите клинические особенности микроспории волосистой части головы. 12. Назовите клинические особенности поверхностной трихофитии волосистой части головы. 13. Назовите возбудителей и клинические особенности инфильтратавно-нагноительной трихофитии волосистой части головы.
14. Какие различают клинические формы онихомикоза. 15. Перечислите показания для системной терапии больных дерматомикозом. 16. Какие общие и местные факторы способствуют развитию поверхностного кандидоза кожи и слизистой оболочки. 17. Опишите клинические проявления острого кандидозного стоматита. 18. Опишите клинические проявления крупных складок кожи.
Тесты
1. Для какого заболевания патогномонична йодная проба: а) микроспория, б) отрубевидный лишай, в) эпидермофития паховая.
2. Какое люминесцентное свечение характерно для эритразмы: а) золотисто-жёлтое, б) кораллово-красное, в) зеленоватое. 3. Укажите основные признаки онихомикоза: а) утолщение ногтевой пластинки, б) ногтевая пластинка жёлто-серого цвета, в) выраженные воспалительные изменения ногтевого валика, г) уплотнение ногтевой пластинки, д) ногтевая пластинка крошится, ломается, е) вид «напёрстка». 4. Выберите, при каких заболеваниях отмечается положительное люминесцентное свечение поражённого участка: а) трихофития, г) руброфития, б) микроспория, д) эпидермофития, в) отрубевидный лишай, е) эритразма. 5. Укажите основные симптомы микроспории волосистой части головы, вызванной грибом Microcporum canis: а) повышенная температура тела, д) “муфточки” вокруг волос, б) атрофия кожи в очаге, е) стойкое облысение. в) обломки волос в очаге на уровне 5-7 мм, г) единичные крупные очаги поражения,
6. Укажите, какая локализация морфологических элементов наиболее типична для интертригинозной формы эпидермофитии: а) паховые складки, б) передние поверхности голеней, в) подмышечные области, г) межпальцевые складки стоп. 7. Укажите клинические симптомы, наблюдающиеся при кошачьей микроспории: а) очаги поражения с высоко обломанными волосами, б) очаги поражения с низко обломанными волосами, в) очаги рубцовой атрофии, г) фолликулярный гиперкератоз/ 8. Какие факторы способствуют возникновению микозов стоп: а) повышенная потливость, б) плоскостопие, в) ангиопатия, г) ношение тесной обуви. 9. Какие изменения в очагах поражения характерны для разноцветного лишая: а) отрубевидное шелушение, б) лихенификация, расчёсы, в) отсутствие воспалительных явлений, г) поражение волос. 10. Назовите методы диагностики отрубевидного лишая: а) микроскопические исследования чешуек из очага, б) йодная проба, в) поскабливание очагов (феномен стружки), г) осмотр под лампой Вуда, д) все вышеуказанное верно. 11. Укажите методы диагностики, которые следует применять для подтверждения диагноза микроспории: а) микроскопические исследования чешуек из очага, б) культуральное исследование, в) люминесцентное исследование, г) йодная проба. 12. Укажите возможный источник заражение ребёнка микроспорией: а) человек, в) кошка, б) собака, г) корова. 13. Грибковые заболевания кожи вызываются всеми перечисленными возбудителями, кроме: а) трихофитонов; б) эпидермофитонов; в) палочек Ганзена; г) дрожжеподобных грибов; д) микроспорумов
14. Клиническими особенностями инфильтративно-нагноительной трихофитии являются: а) эритема и отёк; б) фолликулярные абсцессы; в) гнойные корки; г) чёткие границы; д) всё перечисленные 15. Для глубокой трихофитии характерно всё перечисленное, кроме: а) общего недомогания, повышения температуры; б) наличия островоспалительного инфильтрата; в) симптома "медовых сот"; г) хронического течения; д) самопроизвольного разрешения. 16. Для поверхностной трихофитии волосистой части головы характерны: а) мелкие множественные очаги, в очагах поражения видимы неизменённые волосы; б) белая муфта у основания волос; в) чёткие очертания очага; г) крупные очаги, сплошное поражение волос
17. Заражение микроспорией может происходить: а) в детских коллективах; б) при контакте с кошками и собаками; в) в парикмахерских; г) при работе на животноводческих фермах; д) правильно всё перечисленное, кроме г). 18. Для поражения волос при микроспории характерно всё перечисленное, кроме: а) частичного обламывания волос в очаге поражения на высоте 1-2 мм; б) обламывания волос на высоте 4-8 мм в) наличия беловатой муфты вокруг обломанного волоса; г) зелёного свечения волос при облучении очагов лампой Вуда 19. Для микроспории волосистой части головы характерно всё перечисленное, кроме: а) очаги мелкие, множественные; б) у основания волос белая муфта; в) очаги имеют четкие очертания; г) очаги крупные, поражение волос сплошное
20. К микозам человека, вызываемым грибами, поражающими животных, относятся: а) микроспория; б) инфильтративно-нагноительная трихофития; в) поверхностная трихофития; г) рубромикоз; д) правильно а) и б). Ситуационные задачи Задача № 1. Больной был направлен из сельской больницы к стоматологу с жалобами на появившиеся во рту после экстракции зуба высыпания, свищи с гнойным отделяемым на наружной поверхности левой щеки. Объективно: в полости рта наличие узелков, на коже - деревянистой плотности инфильтрированные бляшки, язвы с гнойно-некротическим отделяемым. При микроскопическом исследовании гнойного отделяемого выявлено наличие друз актиномицетов. Вопросы: 1. Поставьте диагноз? 2. Лечение? 3. Прогноз
Задача №2 На приём к врачу-дерматологу обратился мужчина, 35 лет, с жалобами на мокнущие высыпания в углах рта. Отделяемое гнойное, иногда с геморрагическим компонентом, подсыхает в тонкую серозную или серозно-гнойную корку, которая отпадает через несколько дней. Заболевание сопровождается чувством зуда, болезненностью при приёме пищи. Из анамнеза известно, что больной в течение нескольких лет страдает сахарным диабетом. Вопросы: 1. Диагноз. 2. Дифференциальный диагноз. 3. Проведите обследование данного пациента. 4. Лечение. 5. Прогноз.
Задача №3. Больной М., 13 лет обратился с жалобами на болезненность и жжение в области языка, слизистой оболочки рта, не связанные с приёмом пищи. Жалобы появились после лечения ангины антибиотиками. Объективно: на спинке языка имеются плотно сидящие плёнки белого цвета, при отделении которых обнаруживаются эрозированные поверхности. Микроскопически обнаружен псевдомицелий, при посеве – рост дрожжеподобных грибов Candida. Вопросы: 1. Ваш диагноз? 2. Лечение? 3. Меры профилактики?
Задача №4. Больной Б.,10 лет, поступил в КВД с жалобами на поражение кожи груди, шеи, спины. Болен 2 года, аналогичное заболевание у отца. Не лечился. Летом после загара появляются белые пятна на местах высыпаний. Общее состояние удовлетворительное. При обследовании со стороны внутренних органов патологии не выявлено. При осмотре кожные покровы повышенной влажности. На коже шеи, груди, спины имеются мелкие 1х1 см пятна без воспалительных явлений с четкими границами, цвета кофе с молоком, с отрубевидным шелушением на поверхности. Местами имеются гипопигментированные пятна таких же размеров. Проба Бальзера положительная. При микроскопии обнаружены округлые споры в виде гроздьев винограда и короткие, слегка изогнутые нити мицелия. Под люминесцентной лампой – бурое свечение пятен. Вопросы: 1. Ваш диагноз? 2. Обоснование диагноза? 3. Дифференциальный диагноз? 4. Назначьте лечение больному. 5. Меры профилактики? Задача №5. К дерматологу направлен ребенок 6 лет с жалобами на появление очага обломанных волос на голове. Впервые мать заметила очаг около недели назад. Самостоятельно лечила ребёнка настойкой чеснока без эффекта. При осмотре на волосистой части головы определяется очаг обломанных волос на уровне 6 мм, округлой формы, с чёткими границами, кожа в очаге шелушится. Под люминесцентной лампой - зелёное свечение. Вопросы: 1. Предположительный диагноз? 2. Какие необходимы исследования для его уточнения? 3. Тактика врача?
Задача № 6. Больная Л., 5 лет, направлена в КВД районным дерматологом с жалобами на наличие на волосистой части головы очагов шелушения кожи с обломанными волосами, которые заметили неделю назад, лечили самостоятельно серной мазью безрезультатно. Обратились к дерматологу и были направлены на стационарное лечение в микологическое отделение. Возможный источник заражения - бродячая кошка, с которой девочка играла за неделю до появления очагов на голове. При поступлении общее состояние удовлетворительное. Со стороны внутренних органов патологии не вдавлено. На волосистой части головы имеется один крупный очаг в теменной области справа от средней линии размерами 3x3 см в диаметре и 3 более мелких очага в правой височной области размерами 1x1 см. Очаги правильных округлых очертаний с четкими границами, покрыты серовато-белыми чешуйками, без выраженных воспалительных явлений. Волосы в очагах сплошь обломаны на высоте 5 мм, окружены белой муфточкой. Волосы на непораженных участках густые, черные, длиной 10 см. Высыпаний на остальных участках кожных покровов нет. Под люминесцентное лампой в очагах - ярко-зелёное свечение. При микроскопии в волосе обнаружены споры Microsporum. Посевы на питательные среды сделаны. Вес ребёнка 18 кг. Вопросы: 1. Ваш диагноз? 2. Обоснование диагноза? 3. Дифференциальный диагноз? 4. Назначьте лечение больной. 5. Сроки диспансерного наблюдения после выписки? Задача №7. Больной А., 9 лет поступил в КВД с жалобами на наличие поражения волосистой части головы, болен 3 недели. Сначала на темени появилась припухлость, мать лечила ребенка мазью Вишневского, связывала появление очага е переохлаждением ребенка, лечение было неэффективным, "опухоль" увеличивалась, гнойное отделяемое ссохлось в корки. Обратилась к дерматологу, ребенок был направлен на стационарное лечение в КВД. Предполагаемый источник заражения - больной теленок из личного хозяйства, за которым мальчик ухаживал. При поступлении: общее состояние удовлетворительное. Кожные покровы нормальной окраски. Патологии внутренних органов не выявлено, физиологические отправления в норме. На волосистой части головы волосы черные, густые, длиной 3 см. В теменной области имеется один очаг с четкими границами размерами 3x3 см в диаметре. Очаг представляет из себя опухолевидный инфильтрат, приподнятый над уровнем непоражённой кожи на 1,2см. Кожа в очаге темно-красного цвета, покрыта гнойными корками, волосы частично выпали, оставшиеся - впаяны в корки. При потягивании пинцетом волос свободно извлекается из волосяного фолликула. Увеличены и болезненны, не спаяны с окружающими тканями, подвижны задние шейные лимфатические узлы справа. Под люминесцентной лампой свечения волос нет. Других высыпаний на коже и слизистых нет. Микроскопически поражение волоса по типу Trichophyton ectothrix megaspores. Сделан посев на питательные среды. Вопросы: 1. Ваш диагноз? 2. Обоснование диагноза? 3. Дифференциальный диагноз? 4. Назначьте лечение больному. 5. Каков прогноз заболевания?
Вопросы для рубежного контроля 1. Различаются ли ВПГ-1 и ВПГ-2. 2. У кого развивается опоясывающий лишай. 9. Может ли опоясывающий лишай рецидивировать. 10. Опишите клиническую картину опоясывающего лишая. 11. Классификация туберкулёза кожи. 12. Клиника туберкулёзной волчанки. 13. С каким заболеванием необходимо дифференцировать туберкулёзную волчанку. 14. Вульгарный сикоз – это.. 15. Клинические разновидности чесотки. 16. Чем стафилодермии отличаются от стрептодермии. 17. Назовите препараты для лечения педикулёза. 18. Назовите морфологический элемент пиодермии. 19. Назовите методы диагностики грибковых заболеваний. 20. Наружное лечение микроспории в/ч головы. 21. Наружное лечение глубокой трихофитии. 22. Назовите возбудителя микроспории. 23. Классификация кандидоза.
Модуль 3. «Венерические болезни» Тема 7. Введение в венерологию. Сифилис приобретённый. Сифилис первичный, вторичный, третичный (этиология, патогенез, клинические особенности поражения полости рта). Форма (ы) текущего контроля успеваемости (устный опрос, тестирование, решение ситуационных задач).
|
|||||||||
|
Последнее изменение этой страницы: 2021-07-18; просмотров: 220; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.226.214.1 (0.014 с.) |