Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Тема 3. Кардиоспазм пищевода
В нижней части пищевода и кардии имеется физиологически до-вольно мощный сфинктер, однако анатомически он не выражен. В зави-симости от взглядов на этиологию и патогенез функциональных рас-стройств кардии одну и ту же патологию называют по- разному: кардиос-пазм, ахалазия пищевода, мегаэзофагус, френоспазм, хиатоспазм, кардиосклероз, дистания кардии и др. Такое разнообразие в терминологии объясняется тем, что истинная природа функциональных расстройств, пе-реходящих в органические изменения, остаётся не совсем ясной.
Кардиоспазм или ахалазия кардии — это стойкое нарушение реф-лекса раскрытия кардии при прохождении пищевого комка в начале функ-ционального, а затем и органического характера. Частота заболеваемости от 0,5 до 2 на 100 000 населения или 3,1–20 % среди заболеваний пищевода. Этиология и патогенез данного заболевания во многом неясны. В числе возможных этиологических факторов рассматриваются: наследст-венный, врождённый, инфекционный, интоксикационный, психогенный и др. Крайне противоречивы и редки сведения о роли наследственной пред-расположенности. Несостоятельна также теория врожденного происхож-дения в результате порока развития эластической соединительной ткани. Если бы это было так, то заболевание просматривалось бы с детского воз-раста, однако оно встречается у взрослых пациентов на фоне отсутствия патологии со стороны других отделов пищевода с последующим прогрес-сированием. Отсутствие убедительных клинико-эпидемиологических дан-ных не позволяет создать обоснованную инфекционную теорию. До на-стоящего времени чётко не установлена связь появления симптомов этого заболевания с часто присутствующими в жизни пациентов интоксикаци-онного синдрома и предшествующей психической травмой (стрессовой ситуацией), которые, однако в анамнезе встречаются у 12–94 % больных.
Для анализа патогенеза данной патологии, прежде всего, следует ко-ротко разобрать особенности анатомо-физиологических данных кардии. В дистальном отделе пищевода, в отличие от других его отделов, имеется некоторое утолщение циркулярного слоя мускулатуры, а на уровне кардии слева имеются длинные косые петлеобразные мышечные волокна, перехо-дящие на желудок (воротник Гельвеция), в то время как справа подобные волокна охватывают пищевод по полуокружности (рис. 2 и 5).
Переплетение этих специальных сжимающих мышечных волокон постоянно пребывает в состоянии сокращения и расслабляется на не-сколько секунд лишь при глотании для прохождения пищевого комка.
За расслабление пищеводно-кардиального сфинктера отвечает неад-ренергическая, нехолинергическая иннервация, где главным медиатором является монооксид азота (NO). Последний, выделяясь из нервных клеток, диффундирует через мембрану гладкомышечных клеток, расслабляет их и увеличивает активность гуанилатциклазы, что стимулирует выработку циклического гуанозинмонофосфата (ц-ГМФ) в тканях. В свою очередь, ц-ГМФ является внутриклеточным мессенджером, влияющим на сниже-ние цитозольного кальция (Ca++),стимулирующего сократительные про-цессы. Конечным результатом действия оксида азота является расслабле-ние гладких мышц кардии.
Рис. 5.
А —схема нижнего сфинктера пищевода по Фульде: 1 и 11 —наддиафрагмальныециркулярные мышцы; 2 и 8 — мускульная петля диафрагмы; 3 и 5 — клапанный меха-низм из слизистой оболочки; 4 — желудок; 6 — брыжейка; 7 — угол Гиса; 9 — диа-фрагма; 10 и 13 — пищевод; 12 — плевра. Б — мышцы перехода пищевода в желудок 1 —пищевода; 2 —диафрагмы; 3 —желудка
Вышеуказанные этиологические факторы вызывают дистрофиче-ские изменения интрамуральной сети вегетативной нервной системы дис-тального отдела пищевода и кардии, которые сопровождаются нарушени-ем последовательности поступления физиологических нервных импульсов к мышечным элементам пищеводно-кардиального сфинктера. В основе нарушения деятельности его интрамурального аппарата лежит внутрикле-точный дефицит специфического нейротрансмиттера-оксида азота (NO), который должен привести к расслаблению гладкомышечной клетки. Ме-ханизм указанного действия оксида азота связан с внутриклеточным по-вышением концентрации ионов кальция, стимулирующего сокращения гладких мышц кардии.
Клиника и диагностика. В зависимости от выраженности клиниче-ских (дисфагия, регургитация, боль за грудиной, постепенное похудание), рентгенологических, эндоскопических и морфологических изменений Б. В. Петровский выделяет 4 стадии течения заболевания (рис. 6).
1-я стадия — функциональная—клинически больные иногда ощу-щают неприятное чувство прохождения пищевого комка за грудиной при глотании. Эти симптомы весьма кратковременны, а больные связывают их с поперхиванием из-за торопливости во время еды или с консистенцией пищи. Потери массы тела нет. Эндоскопически и рентгенологически со стороны пищевода изменений не выявляется. Морфологически в кардии
обнаруживается только при специальной окраске на выявление нервных волокон — их количество несколько уменьшено, отмечается небольшая их фрагментация, а мышцы и соединительная ткань не изменены. Трудности диагностики заболевания в этой стадии связаны с тем, что клинические при-знаки не выражены, и больные, как правило, не обращаются за помощью.
Рис. 6. Схема анатомииII, IIIиIVкардиоспазма
2-я стадия — стойкого спазма.Больные при каждом глотке отме-чают дисфагию с постепенным увеличением ее длительности, вплоть до 2–3-х минут, что заставляет больных употреблять кашицеобразную пищу или запивать еду водой, ходить во время еды, принимать определенную позу и т. п. Из-за страха дисфагии больные стараются реже принимать пищу, что приводит к некоторому похуданию. Появляется склонность к запорам. Эндоскопически отмечается гиперемия и небольшая отечность слизистой оболочки нижней трети пищевода, концентрическое сужение просвета кардии. Рентгенологически обнаруживается небольшое, равно-мерное цилиндрической формы расширение пищевода до 3 см с эвакуаци-ей контрастного вещества порционно, но с задержкой. Во время спазма дистальная часть пищевода воронкообразно сужена. Перистальтическая волна пищевода несколько ослаблена. Морфологически количество нерв-ных волокон кардии еще больше уменьшено, а их фрагментация увеличе-на. Объём мышечных волокон уменьшается, а соединительной ткани — увеличивается до их локального скопления в виде кольца вокруг просвета пищевода.
3- я стадия — рубцовых изменений кардии.Больные жалуются натяжесть за грудиной после еды в течение нескольких часов, появляются сердечная аритмия, одышка после еды. Больные принимают жидкую пищу и не могут принять горизонтальное положение из-за заброса пищи из пи-
щевода в трахею и полость рта (регургитация). Это заставляет больных принимать пищу задолго до сна. Всё это ведет к заметному похуданию и стойким запорам. Эндоскопически выявляются резкая гиперемия и отек слизистой оболочки всего пищевода. В средней и нижней трети пищевода видны эрозии и поверхностные язвы. Просвет кардии малых размеров. Рентгенологически пищевод значительно расширен (до 5 см) и удлинен, поэтому принимает S-образную форму, перистальтических волн пищевода нет, эвакуация жидкого контрастного вещества происходит тонкой посто-янной струйкой. Дистальная часть пищевода штопорообразно деформиро-вана. Морфологически кардия состоит из рубцово-измененной соедини-тельной ткани, а нервных и мышечных волокон либо совсем нет, либо об-наруживаются в виде отдельных фрагментов.
4-я стадия —полной непроходимости кардии—клинически боль-ные отмечают тупую постоянную боль за грудиной, срыгивание содержи-мым пищевода, неприятный запах изо рта, регургитацию, сон в полусидя-щем состоянии больного, общую слабость, сердцебиение, одышку, значи-тельное похудение, постоянные запоры. Эндоскопически выявляются по всему пищеводу эрозии, язвы разной глубины, слизистая отечная, гипере-мированная с участками некроза. Просвет кардии отсутствует. Рентгено-логически пищевод значительно расширен (более 5 см), удлинен, имеет мешковидную форму и как бы лежит на диафрагме. Перистальтические волны пищевода и эвакуация жидкого контрастного вещества отсутству-ют. Морфологически обнаруживается только сформированная рубцовая ткань.
Дифференциальная диагностика проводится, прежде всего, с опухо-лями, особенно злокачественными. Поэтому во время эндоскопии обяза-тельно берется биопсия слизистой оболочки, язв и рубцов. Кроме того, не-обходимо дифференцировать с послеожоговыми и рубцово-язвенными стриктурами и др.
Лечение. Эффект восстановления проходимости кардии во многомзависит от этиологии ахалазии пищевода, кардиоспазма и результатов ле-чения.
Как правило, проводится комплексное лечение, воздействующее на все возможные звенья патогенеза.
Начинается лечение с воздействия на кору головного мозга, пытаясь уравновесить процессы торможения и возбуждения в клетках ЦНС с по-мощью различных психотропных веществ. Необходимо исключить воз-действие токсических веществ, которые могли бы отрицательно действо-вать не только на ЦНС, но и на вегетативную нервную систему, особенно её интрамуральную часть. В лечебный комплекс включают витамины, особенно группы B, седативные препараты, иглорефлексотерапию, психо-терапию, гипноз, вагосимпатическую новокаиновую блокаду. Нередко на-
блюдается положительный эффект от применения антиспастических средств миогенного и нейрогенного характера (НО-ШПА, атропин и т. п.), церукала, местной анестезии и т. п. В свете полученных новых данных па-тогенеза данной патологии возможна регуляция уровня оксида азота (NO), что является одним из самых перспективных направлений в будущей фар-макотерапии дискинетических нарушений желудочно-кишечного тракта. Очевидна обоснованность фармакотерапии этой патологии с помощью донаторов оксида азота (NO) и антагонистов кальция (Ca): применение пролонгированных нитратов (динитрат изосорбита 10 мг 3 раза в день) или препаратов группы нифедипина (коринфар 10 мг 3 раза в день). Важно знать, что такое лечение показано и эффективно до образования грубого соединительнотканного кольца в кардии, т. е. в 1-й стадии.
При чрезмерном разрастании соединительной ткани на фоне значи-тельной дегенерации мышечных волокон (начиная со 2 -й стадии) при при-менении консервативных мер 1- й степени, требуется механическое воз-действие на кардиальный отдел пищевода. Насильственное растяжение мышц и разрыв соединительнотканного кольца кардии производится с помощью механического кардиодилятатора Штарка, пневмокардиодиля-татора и гидростатического дилятатора Пламмера.
Рис. 7. Механический кардиодилятатор Штарке
Рис. 8. Пневмокардиодилятатор Пламмера
Рис. 9. Гидростатический дилятатора Пламмера.
Рис. 10. Схема кардиодилятации
Пневмодилятация является менее грубым, более контролируемым и безопасным методом, кроме того, дает меньше осложнений. Используются пневмобаллоны диаметром до 50 мл, в которых можно создавать давление под контролем манометра от 140 до 340 мм рт. ст. Контроль правильной ус-тановки кардиодилятатора осуществляется рентгенологически и видеоэндо-скопически. При каждом сеансе давление повышается на 40–50 мм рт. ст. Продолжительность процедуры до 2 минут. На курс лечения требуется от 3 до 5 сеансов с интервалом 2–4 дня. Частота перфорации пищевода во время кардиодилятации наблюдается в 2–6 % и в основном, зависит от опыта врача. В среднем 75 % больных кардиоспазмом во всем мире лечат-ся с помощью кардиодилятации, дающий успешный результат у 95–98 % пациентов.
Отрицательный результат кардиодилятации связан с невозможно-стью не только разорвать, но и растянуть соединительнотканное кольцо кардии. Тогда прибегают к хирургическому лечению. Больным выполня-ют кардиомиотомию по Геллеру в различных модификациях (рис. 11).
Рис. 11. Кардиомиотомия:
А —по Геллеру; Б —по Петровскому
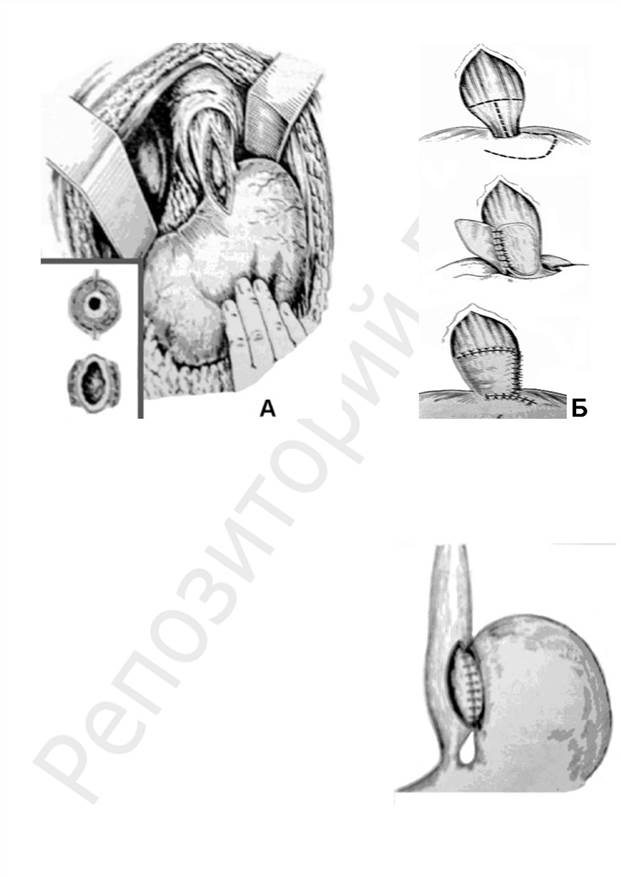
Заключительным этапом операции является пластика пищевода по-сле рассечения кардии до слизистой оболочки. В качестве пластического материала применяют большой сальник, дно желудка, лоскут диафрагмы, аллоткань и др. Такие операции проводятся в 3 -й ста-дии заболевания. В настоящее время в кли-ническую практику внедряется лапароско-пическая миотомия. В 4-й стадии кардиоспазма, когда больные сильно истощены, нередко приме-няется эзофагофундоанастомоз как первый этап «радикального» хирургического лече-ния. Он же может быть и основным (рис. 12).
Если состояние больного позволяет,
то выполняют резекцию кардии с наложе- нием эзофагогастроанастомоза механическим швом. К сожалению, после любого
Рис. 12. Эзофагофундоанастомоз
лечения кардиоспазма или ахалазии пищевода нередко развивается реци-див заболевания, что требует проведения повторного лечения.
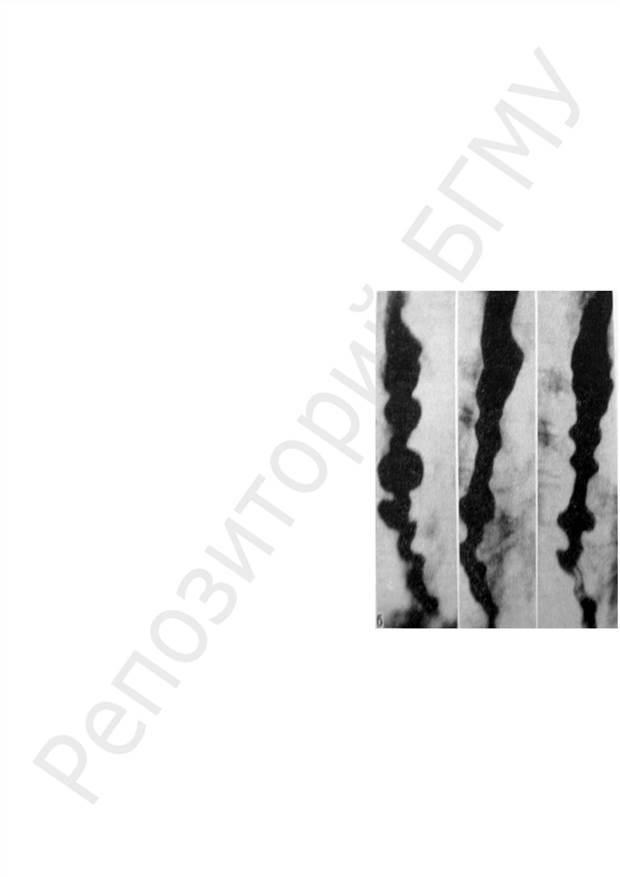
Тема 4. Эзофагоспазм Эзофагоспазм или дискинезия пищевода — это синдром сегментар-ного или диффузного спазма пищевода при нормальной функции кардии, известный как синдром Барсони–Тешендорфа, штопорообразный пищевод и др. Этиология и патогенез данного патологического состояния изучен недостаточно. Чаще всего эзофагоспазм обусловлен приобретённым пси-хо-эмоциональным нарушением, различными стрессовыми обстоятельст-вами, а так же изменениями вегетативной иннервации пищевода, висцеро-висцеральными рефлексами при заболеваниях других внутренних органов. Вероятно, и здесь не последнюю роль играет внутриклеточная динамика оксида азота и кальция. Какие-либо специфические морфологические из- менения в стенке пищевода отсутствуют. Клинически заболевание, после ка- кой-либо стрессовой ситуации или во вре-мя еды, сопровождается перемежающейся, нередко парадоксальной дисфагией, позы-вами к срыгиванию или рвоте. При этом характерны также приступообразные боли в груди, за грудиной, нередко появляю-щиеся и вне акта глотания. Боли иррадии-руют в плечо, шею, нижнюю челюсть, а также появляются парастезии, характерные нарушениям вагосимпатической иннерва-ции. У больных с данным синдромом ре-гургитации не бывает. В покое эндоскопи-ческих и рентгенологических изменений нет, однако при появлении приступов спазмов отмечаются всевозможные изме-нения пищевода в виде «четок», «псевдо-дивертикулов», «штопора» и т. п. (рис. 13). Диаметр пищевода при этом выше и ниже зон спазмов нормальный. Пищеводно-желудочный переход функционирует нормально, раскрывает-ся синхронно с актом глотания. Газовый пузырь желудка всегда хорошо выражен. Задержка содержимого в пищеводе не наблюдается. Выше ука-занные изменения в пищеводе не носят постоянный характер. Лечение направлено, прежде всего, на ликвидацию первопричины, то есть необходимо воздействовать на высшую нервную деятельность и нормализацию процессов возбуждения и торможения в ЦНС. Следует ре-
гулировать внутриклеточный уровень оксида азота и кальция. Кроме этого надо воздействовать на соответствующие звенья патогенеза эзофагоспазма
— диета, седативные препараты, мио- и нейрогенные спазмолитики, сана-торно-курортное лечение и др.
Тема 5. Х АЛАЗИЯ ПИЩЕВОДА
Халазия пищевода — это недостаточность кардии из-за снижения мышечного тонуса и нарушения замыкательной её функции. Этиология и патогенез халазии до сих пор не выявлены. По-видимому, этиология приобретенной халазии схожа с таковой при карди-оспазме, а патогенез их, можно считать, прямо противоположный. Счита-ется, что при халазии угол Гиса более 30º из-за чего газовый пузырь дна желудка уменьшен и не прижимает друг к другу стенки желудка и пище-вода. Складки слизистой оболочки терминального отдела пищевода не способны образовать клапан Губарева. Диафрагмально-пищеводная связка и диафрагмальные ножки, как при околопищеводной диафрагмальной грыже, расслаблены и плохо прижимают абдоминальный отдел пищевода. При такой патологии не отмечается утолщения циркулярного слоя мышц дистального отдела пищевода, а специальные длинные петлеобразные мышечные волокна, переходящие с пищевода на желудок, часто отсутст-вуют. Кроме того, при халазии в симпатической части вегетативной нерв-ной системы отмечается эндогенное внутриклеточное увеличение моноок-сида азота (NO), что постоянно стимулирует мышечный аппарат кардии к её раскрытию, а внеклеточный недостаток ионов кальция (Са++) ведет к нарушению образования ацетилхолина, главного медиатора вагусов, что снижает частоту и амплитуду первичной перистальтики мышечных воло-кон не только кардии, но и всего пищевода. Уже всего этого достаточно, чтобы кардия зияла.
Повышение давления в желудке возможно вследствие задержки опорожнения желудка, повышения внутрибрюшного давления, нарушения координации между перистальтикой желудка и открытием пилоруса, со-четания дуоденогастрального рефлюкса и задержки опорожнения желуд-ка. Всё это может привести к гастроэзофагеальному рефлюксу. Дополни-тельными патогенетическими факторами считаются агрессивные свойства желудочного сока, ослабление местных защитных функций эпителия пи-щевода, нарушение холинэргической иннервации пищевода и уменьшение выработки слюны. Вредное влияние на слизистую пищевода оказывают соляная кислота, пепсин, желчные соли и кислоты, панкреатические фер-менты, особенно резко увеличивает вредное воздействие их сочетание по типу «гремучей смеси». Дисмоторика пищевода при халазии в виде значи-тельного снижения частоты и глубины амплитуды перистальтических волн вызывает некоторую задержку эвакуации рефлюксата, что увеличи-
вает время воздействия желудочного содержимого на стенку пищевода. Наличие агрессивных ионов водорода (H+) быстро разрушает защитную слизь и верхние слои эпителия пищевода. В качестве защитной реакции происходит пролиферация и гиперплазия клеток базального слоя. При длительном хроническом подобном повреждении погибший эпителий пи-щевода может замещаться цилиндрическим эпителием желудка, а иногда и кишечника, то есть развивается синдром Баррета, при которым риск раз-вития рака составляет 70 % в ближайшие 2 года, а в течение 10 лет — 90 %. Ранний рак пищевода размерами 0,15–2,0 см формируется из дис-пластически измененных фокусов неполной кишечной дисплазии.
Клиническая картина халазии пищевода зависит от её осложнения (эзофагита) и развивается постепенно по нарастающей. В начале пациента беспокоит частая и обильная отрыжка воздухом, к которой присоединяет-ся изжога. В начале они беспокоят после еды, а потом при наклонном по-ложении, при физической нагрузке, т. е. при всяком повышении внутри-брюшного и внутрижелудочного давления. Появление регургитации, т. е. попадания содержимого пищевода в верхние дыхательные пути, вначале в горизонтальном, а затем и вертикальном положении пациента, говорит о прогрессировании болезни. При регургитации появляется кашель, дисфа-ния, может развиться пневмония. Развивающийся эрозивно-язвенный эзо-фагит сопровождается болью за грудиной или высоко в эпигастральной области. Присоединяется дисфагия на густую пищу. Появившиеся язвы пищевода могут осложняться кровотечением, прободением, пенетрацией, стриктурой и малигнизацией. Особенно часто эти осложнения развивают-ся при наличии язвы на месте метаплазической трансформированной сли-зистой оболочки пищевода, месте появления синдрома Баррета. Диагностика. Наиболее ценным методом обследования пищевода,вданном случае, является эндоскопия, во время которой в первое время видна только лёгкая гиперемия в дистальной его части и зияние кардии с забросом через неё содержимого желудка. В последующем гиперемия сли-зистой усиливается, и появляются эрозии в большом количестве, а затем и язвы разных размеров и глубины. В далеко зашедших случаях можно об-наружить стриктуры на месте зарубцевавшихся язвах пищевода. Метапла-зическая трансформация эпителия по Баррету диагностируется не только визуально, но и при морфологическом исследовании биоптата. Опреде-лённые диагностические данные можно получить при стационарной ма-нометрии пищевода, во время которой можно установить наличие, рит-мичность, глубину перистальтики пищевода и недостаточность нижнего пищеводного сфинктера. Круглосуточный рН-мониторинг помогает оце-нить кислотность или щелочность желудочно-пищеводного рефлюксата.
При рентгенологической диагностике можно выявить неравномер-ную инфильтрацию стенки дистальной части пищевода, редкость и вя-
лость перистальтики пищевода из-за чего контрастная масса проваливает-ся в желудок и трудно определить функцию сфинктеров. Иногда отмеча-ется рефлюкс контраста из желудка в пищевод, что очень хорошо видно в положении Тренделенбурга. При R-графии (скопии) пищевода, возможно, диагностировать грыжу пищеводного отверстия диафрагмы. Несомнен-ным признаком халазии пищевода является расширение кардии до 2,5 см при компрессии живота.
Лечение. Суть лечения халазии пищевода заключается в ликвида-ции первичного заболевания, если оно выявлено (грыжа пищеводного от-верстия диафрагмы, пилороспазм, пилородуоденальный стеноз и др.). Од-нако не так легко можно выявить первопричину данной патологии, поэто-му лечение всегда начинается с консервативной терапии, которое должно быть поэтапным. На первом этапе основное лечение — это изменение образа жизни: прекращение курения и употребление алкоголя, ограничение пряной и жирной пищи, снижение употребления кофеина, прием пищи не менее как за 2 часа до сна. Во время сна головной конец кровати должен быть при-поднятым, а в поздние стадии болезни следует спать в положении Фовле-ра или приближенному к этому. Необходимо исключить тесные сдавли-вающие пояса и одежду, что повышает внутрибрюшное давление. Из ле-карственных средств рекомендуется прием антацидов при наличии изжоги или отрыжки кислым. Для улучшения моторики желудочно-кишечного тракта, кроме соответствующих лекарственных средств, рекомендуется постоянная направленная лечебная физкультура.
На втором этапе, при недостаточной эффективности указанных мер, назначается шестинедельный курс кислотно-супрессивной терапии. Для блокирования выработки соляной кислоты применяют блокаторы Н2-рцепторов гистамина (раницидин, фамотидин и др.) или прокинетики (кординакс, мотилиум и др.). Выше указанные мероприятия повышают тонус кардии и стимулируют моторику пищевода и желудка.
На третьем этапе применяют блокаторы протонного насоса (омепро-зол, лансопрозол и др.) в удвоенных дозах. В особо тяжелых случаях — комбинация блокаторов протонного насоса и прокинетиков, а иногда до-бавляют блокаторы Н2- рецепторов гистамина. Считается, что больные с длительностью болезни более 10 лет нуждаются в пожизненной терапии или в хирургическом лечении.
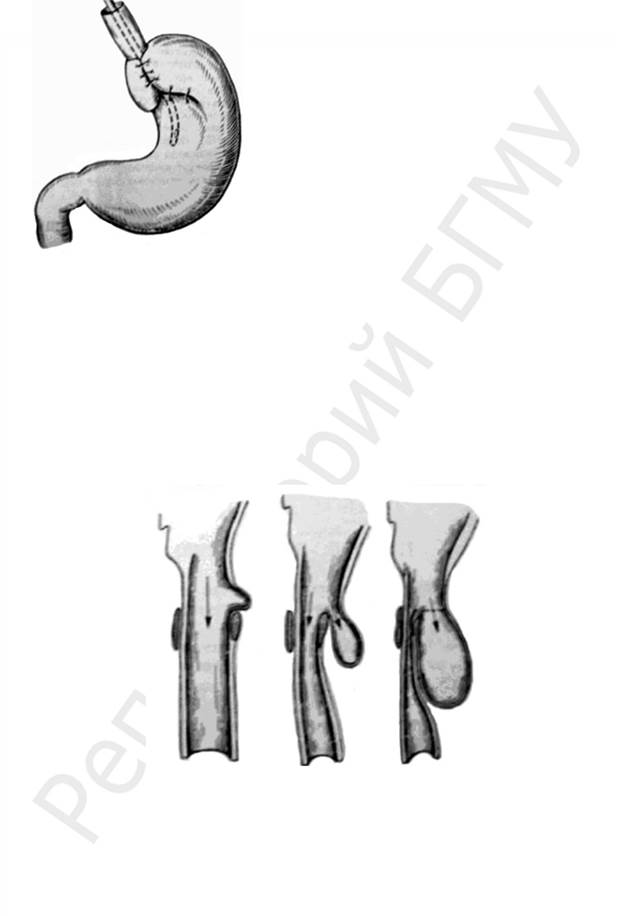
На четвертом этапе при отсутствии положительного эффекта кон-сервативного лечения показана операция. Наиболее популярной операци-ей является фундопликация по Ниссену с её модификациями, дающими хорошие результаты у 90 % больных (рис. 14). В настоящее время все ча-ще применяется эта операция лапароскопическим методом. Осложнения наблюдались у
17 % больных. Рецидив халазии пищевода при хирургическом лечении от 6 до 10 %. Относительно высокий процент осложнений и рецидивов после фундопликаций диктует поиск менее травматических и более резуль-тативных методов хирургического лечения.
|
|||||||||||||
|
Последнее изменение этой страницы: 2021-06-14; просмотров: 70; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.252.140 (0.058 с.) |