Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
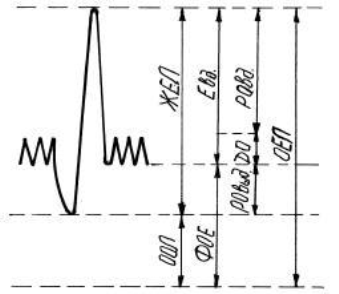
Исследование функции внешнего дыханияСодержание книги Поиск на нашем сайте Основные понятия клинической физиологии дыхания. Клиническая физиология дыхания — раздел медицины, изучающий механизмы возникновения нарушений дыхания и пути компенсации этих нарушений. Дыхание представляет собой процесс, сопровождающийся обменом газов — кислорода и углекислого газа — между тканями и окружающей средой. Дыхание включает легочную вентиляцию, легочный газообмен, транспорт газов кровью и тканевое дыхание. Вентиляция и газообмен в легких составляют внешнее или легочное дыхание, основной задачей которого является перенос газов между атмосферой и кровью легочных капилляров или артериализация крови. Система, обеспечивающая эту функцию, носит название системы внешнего дыхания. Она включает легкие, малый круг кровообращения, грудную клетку с дыхательной мускулатурой и систему регуляции дыхания (дыхательный центр и другие отделы центральной нервной системы). Нарушение любой из составляющих этой системы может привести к развитию дыхательной недостаточности. Ранее, согласно рекомендации 15-го Всесоюзного съезда терапевтов 1962 г., дыхательная недостаточность трактовалась как состояние, при котором система внешнего дыхания не обеспечивает адекватную артериализацию крови в состоянии покоя или при физической нагрузке, или артериализация крови обеспечивается напряжением компенсаторных механизмов, что в конечном итоге снижает функциональные резервы организма. В настоящее время наиболее часто дыхательная недостаточность рассматривается как патологический синдром, при котором парциальное напряжение кислорода в артериальной крови (Ра О2) меньше 60 мм рт. ст., а парциальное напряжение углекислого газа (Ра СО2) больше 45 мм рт. ст. Дыхательная недостаточность может быть вызвана как непосредственным поражением органов дыхания (воздухопроводящих путей или легочной паренхимы), так и внелегочными причинами: поражением костно-мышечного каркаса грудной клетки, плевры либо нарушением регуляции дыхания. При поражении органов дыхания причинами дыхательной недостаточности могут быть вентиляционная недостаточность, нарушение вентиляционно-перфузионных соотношений и диффузионные нарушения. Обычно имеется сочетание всех указанных нарушений, однако одно из них может преобладать. Многие легочные процессы имеют сходную симптоматику (одышка, кашель и др.). Однако генез этих симптомов может быть разным. В связи с этим одной из основных задач клинической физиологии является дифференциация этих нарушений. Наиболее часто в клинической практике исследуется вентиляция легких, так как она нарушается при заболеваниях органов дыхания и методически ее исследование более доступно. Для осуществления эффективной легочной вентиляции необходимо беспрепятственное прохождение воздуха по бронхиальному дереву до респираторного отдела и наличие достаточной площади, через которую происходит газообмен, включающей достаточное количество альвеол, способных к газообмену и адекватное увеличение их объема при дыхании. Соответственно выделяют два типа вентиляционной недостаточности: обструктивный тип, связанный с нарушениями прохождения воздуха по бронхам, и рестриктивный (ограничительный), связанный либо с уменьшением суммарной площади газообмена, либо со снижением способности легочной ткани к растяжению (обычно эти причины взаимосвязаны). Возможны нарушения смешанного типа. Основными патофизиологическими механизмами бронхиальной обструкции являются следующие процессы: спазм гладкой мускулатуры бронхов, воспалительная инфильтрация и отек слизистой бронхов, увеличение количества вязкого секрета в бронхах, деформация бронхов, экспираторный коллапс бронхов. Рестриктивные нарушения вентиляции могут быть вызваны заболеваниями органов дыхания, например, инфильтративными изменениями в легочной ткани, пневмосклерозом, уменьшением объема легких после операции, в результате ателектаза или врожденной гипоплазии, а также заболеваниями плевры. Кроме того причиной рестриктивной недостаточности могут быть внелегочные проявления: изменения грудной клетки, нарушение деятельности дыхательной мускулатуры, левожелудочковая недостаточность, увеличение объема брюшной полости или болевой синдром, что приводит к ограничению подвижности диафрагмы. Дифференциальная диагностика нарушений дыхания имеет большое значение для раннего выявления нарушений дыхания, установления правильного диагноза, при оценке эффективности лечебно-реабилитационных мероприятий, определении прогноза заболевания и проведении экспертизы трудоспособности. Современный объем исследований при оценке функционального состояния легких включает проведение следующих тестов: – динамическое исследование вентиляционной функции легких с помощью спирометрии и пневмо- тахометрии; – определение статических легочных объемов и емкостей; – исследование газообмена; – оценка бронходилатационного теста; – оценка провокационных тестов. Ниже мы приводим методику и критерии оценки спирометрического и пневмотахометрического исследований. Спирометрия — метод регистрации изменения легочных объемов при выполнении дыхательных маневров во времени. Пневмотахометрия — метод регистрации потока (объемной скорости движения) воздуха при спокойном дыхании и выполнении определенных маневров. В клинической практике широко применяется только пневмотахограмма форсированного выдоха (кривая «поток-объем»). Современные спирометры позволяют определить как спирометрические, так и пневмотахометрические показатели. В связи с этим все чаще результаты исследования объединяются одним названием спирометрии. Основные статические объемы и емкости. ДО — дыхательный объем — объем воздуха, поступающий в легкие за один вдох при спокойном дыхании (норма 500–800 мл). Показатели ДО изменяются в зависимости от напряжения и уровня вентиляции. Часть ДО, участвующая в газообмене, называется альвеолярным объемом (АО) и составляет примерно 2/3 ДО. Остальная 1/3 его составляет объем функционального мертвого пространства (ФМП) и состоит из анатомического мертвого пространства, включающего объем верхних дыхательных путей и бронхов первых 16 генераций (примерно 150–200 мл) и альвеолярного мертвого пространства, включающего объем альвеол, вентилирующихся, но не перфузирующихся. В норме полное мертвое пространство близко к анатомическому. РОвд — резервный объем вдоха — максимальный объем, который можно дополнительно вдохнуть после спокойного вдоха.
Евд — емкость вдоха — сумма ДО и РОвд. Характеризует способность легочной ткани к растяжению.
ФЖЕЛ — форсированная жизненная емкость легких — объем воздуха, который можно выдохнуть при форсированном выдохе после максимального вдоха. У пациентов с обструкцией дыхательных путей и пожилых форсированная жизненная емкость обычно ниже, чем ЖЕЛ. В случае тяжелой обструкции дыхательных путей ЖЕЛ может значительно превышать ФЖЕЛ. ООЛ — остаточный объем легких — объем, который остается в легких после максимально полного выдоха (в норме ООЛ у молодых людей не превышает 25–30% от ОЕЛ, а у пожилых составляет около 35% от ОЕЛ). ФОЕ — функциональная остаточная емкость легких — объем воздуха, остающийся в легких на уровне спокойного выдоха, определяется как сумма РОвыд и ООЛ (в норме ФОЕ составляет примерно 40–50% ОЕЛ). ОЕЛ — общая емкость легких — сумма ЖЕЛ и ООЛ — это максимальный объем, который могут вместить легкие на высоте глубокого вдоха. Уменьшение ОЕЛ является основным признаком рестриктивного синдрома. Увеличение ООЛ и соответственно отношений ООЛ/ОЕЛ и ФОЕ/ОЕЛ является характерным признаком повышенной воздушности легких, в частности эмфиземы. Все вышеперечисленные объемы можно представить схематично (см. рис). Показатели ДО, РОвд, РОвыд, ЖЕЛ, ФЖЕЛ определяются при спирометрическом исследовании непосредственно с помощью выполнения соответствующих маневров. Для нахождения ФОЕ, ООЛ и ОЕЛ необходимо применение конвекционных методов: метод разведения гелия или метод вымывания азота кислородом. Динамические исследования вентиляции легких. При проведении исследования в режиме спокойного дыхания с помощью спирометра можно зарегистрировать ДО, определить ЧД и рассчитать МОД покоя. ЧД — частота дыхания — число дыхательных движений в минуту при спокойном дыхании. У здоровых людей ЧД составляет 10– 20 в мин. МОД — минутный объем дыхания. Представляет величину общей вентиляции в минуту при спокойном дыхании. Обычно у взрослых людей составляет 6–8 л в минуту в условиях покоя. МОД является крайне изменчивой величиной и зависит от ЧД и ДО, величина каждого из которых индивидуальна. При определении МОД требуется соблюдение условий покоя, приближенных к условиям основного обмена, т. к. этот показатель зависит от уровня обмена веществ в организме. Если МОД превышает должную величину, определяемую уровнем метаболизма, то говорят об общей гипервентиляции. В обратном случае можно предполагать наличие общей гиповентиляции. Таким образом, у каждого человека имеется свой индивидуальный паттерн дыхания — объемно-временное соотношение дыхательного цикла и вентиляции в целом. Кроме того, следует учитывать, что у здоровых лиц и больных с выраженным нарушением аппарата вентиляции (например, у больных хроническим бронхитом) значения ДО, ЧД и МОД покоя часто бывают идентичными, так как эти данные характеризуют интенсивность процесса вентиляции в момент исследования и почти не характеризуют состояние аппарата вентиляции. МАВ — минутная альвеолярная вентиляция — это количество газа, которое обменивается в альвеолах за одну минуту дыхания. МАВ= АО × ЧД = (ДО – ФМП) × ЧД = (МОД – ФМП) × ЧД. Очевидно, что величина МАВ определяется уровнем метаболизма. Выделяют альвеолярную гипо- и гипервентиляцию. При этом альвеолярная гиповентиляция возможна при общей гипервентиляции, так как МАВ зависит не только от МОД, но и от соотношения ЧД и ДО.
Динамические объемы и потоки, регистрирующиеся при форсированных маневрах. МВЛ — максимальная вентиляция легких — максимальный объем воздуха, который пациент может провентилировать за 1 минуту. МВЛ = ДОмакс × ЧДмакс Величину МВЛ определяют с помощью спирометрии, побуждая больного дышать как можно глубже и чаще в течение 12 с. Измеренный за этот интервал времени объем выдыхаемого воздуха затем пересчитывают (экстраполируют) на 1 минуту и выражают в литрах в минуту. Как правило, МВЛ тесно коррелирует с ОФВ1. В качестве дополнительного контроля и для оценки дисциплинированности больного МВЛ можно вычислить по данным спирограммы, умножив ОФВ1 (л) на 40. Это соотношение справедливо как для нормы, так и для большинства вариантов и рестриктивной, и обструктивной патологии. При непропорционально низкой МВЛ у больных, послушно выполняющих в ходе исследования все указания врача, следует заподозрить нервно-мышечную слабость. Исключая случаи далеко зашедшей нервно-мышечной патологии, большинство больных способны приложить значительное усилие при одном дыхательном цикле (например, в ходе определения ФЖЕЛ). Определение же МВЛ требует от больного значительно больших усилий и потому может выявить сниженные резервы ослабленной дыхательной мускулатуры. МВЛ падает по мере возрастания мышечной слабости и наряду с величинами максимального давления на вдохе и на выдохе оказывается иногда единственным объективным показателем нарушения легочной функции у больных с умеренно выраженной нервно-мышечной патологией. Так как МВЛ отражает тяжесть обструкции дыхательных путей, дыхательный резерв, состояние дыхательных мышц и общий психологический настрой, ее определение важно при предоперационной подготовке больного, а также при исследовании здоровых людей, в частности спортсменов. Однако величина МВЛ крайне вариабельна и в большой степени зависит от качества выполнения пробы. Кроме того, развивающаяся при ее проведении альвеолярная гипервентиляция может провоцировать бронхоспазм, вызвать коллапс и другие нежелательные последствия. Поэтому в настоящее время тест МВЛ используется при наличии показаний. При исследовании форсированного выдоха с помощью приемов для определения ФЖЕЛ наиболее часто используются следующие показатели: ОФВ1, МОС25, МОС50, МОС75, СОС25-75. ОФВ1 — объем форсированного выдоха за первую секунду маневра ФЖЕЛ. Это один из основных показателей, характеризующих вентиляцию легких. Он снижается при любых нарушениях: при обструктивных за счет замедления форсированного выдоха, в меньшей степени при рестриктивных — за счет уменьшения всех легочных объемов. ОФВ1 отражает главным образом скорость выдоха в начальной и средней его части и не зависит от скорости в конце форсированного выдоха. Обычно рассчитывается соотношение ОФВ1/ЖЕЛ (тест Тиффно) или ОФВ1/ФЖЕЛ, выраженное в процентах. Рекомендуется рассчитывать соотношение ОФВ1/ЖЕЛ, т. к. при проведении пробы ФЖЕЛ истинная величина жизненной емкости легких может занижаться. Это соотношение уменьшается при обструктивном типе нарушений, так как при нем скорость выдоха замедляется — уменьшается ОФВ1— при относительно незначительном снижении или нормальном значении ЖЕЛ. При рестриктивных нарушениях этот показатель не меняется или даже увеличивается за счет пропорционального уменьшения всех легочных объемов. МОС25 — максимальная объемная скорость воздуха на уровне выдоха 25% ФЖЕЛ. МОС50 — максимальная объемная скорость воздуха на уровне выдоха 50% ФЖЕЛ. МОС75 — максимальная объемная скорость воздуха на уровне выдоха 75% ФЖЕЛ. Степень снижения МОС по мере выдоха от 25 до 75% ФЖЕЛ отражает динамику сопротивления, оказываемого аппаратом вентиляции дыханию. Эти показатели имеют наибольшую ценность при диагностике начальных нарушений бронхиальной проходимости. Обычно за нижний предел нормы показателей потока принимается 60% от должной величины.
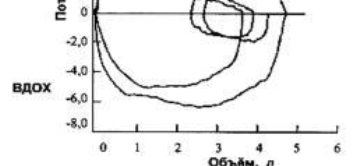
ПОСвыд — пиковая (максимальная) объемная скорость выдоха при выполнении пробы ФЖЕЛ. Спирометрический метод исследования позволяет определить значение основных объемов и емкостей, оценить вышеперечисленные скоростные показатели дыхательного акта. Процедура проведения измерений несложная как для больного, так и для лаборанта, позволяет получить воспроизводимые результаты, дает возможность дифференцировать обструктивные и рестриктивные нарушения и оценивать их тяжесть. Недостаток спирометрических исследований состоит в том, что они вычленяют из сложных динамических взаимоотношений таких основных параметров, как поток, объем и давление, лишь отдельные, упрощенные величины. Непрерывная запись этих параметров во время форсированного дыхания более физиологична и в принципе более информативна. Поэтому широкое применение нашла пневмотахограмма форсированного выдоха, когда повышается внутригрудное давление и лучше выявляются обструктивные нарушения. На пневмотахограмме нагляднее, чем на спирограмме, можно оценить пиковые (максимальные) скорости вдоха и выдоха, средние скорости этих фаз. С этой целью исследуется ФЖЕЛ, результаты представляются в координатах «поток-объем» — кривая «поток-объем». В норме у здорового человека кривая «поток-объем» напоминает треугольник, основанием которого является ФЖЕЛ (рис. 2). Так же, как и при спирографии, при проведении пневмотахографии необходимо следить за качеством выполнения пробы пациентом, т. к. форма кривой «поток-объем» подвержена значительным вариациям. Наиболее подвержены изменениям показатели потоков в начале форсированного выдоха, более стабильны показатели средней части кривой «поток-объем» на участке выдоха 25–75% ФЖЕЛ. В отдельных случаях могут исследоваться динамические объемы и потоки форсированного вдоха. Эти показатели не являются основными и исследуются по показаниям. Процедура исследования зачастую воспринимается обследуемыми как неприятная и не имеет широкого применения. Форсированная жизненная емкость легких вдоха (FIVC) — максимальный объем воздуха, который можно вдохнуть во время форсированного вдоха после полного выдоха. Форсированный объем вдоха за первую секунду (FIV1) — это объем воздуха, вдыхаемый за первую секунду во время выполнения маневра форсированной жизненной емкости легких вдоха. К преимуществам этого параметра относится его малая зависимость от легочной эластической отдачи. Таким образом, низкий ОФВ1 и нормальный форсированный объем вдоха за первую секунду могут служить свидетельством низкой легочной эластической отдачи. Максимальный инспираторный поток (MIFx%FIVC) — максимальный инспираторный поток, регистрируемый в момент, когда осуществлен вдох определенного процента — форсированной жизненной емкости легких вдоха. Пиковый инспираторный поток (PIF) — максимальное значение скоростного потока, достигаемое во время маневра форсированной жизненной емкости вдоха. Основным показанием для проведения маневра форсированного вдоха является определение обструкции внегрудных (экстраторакальных) дыхательных путей, например обструкции гортани или трахеи. При разграничении обструкции внегрудных и внутригрудных дыхательных путей имеют значение повышение показателей соотношений максимальной объемной скорости выдоха на уровне 50% ФЖЕЛ к значению максимального экспираторного потока на уровне 50% форсированной жизненной емкости вдоха — более 1; ОФВ1(мл) к ПОС (л/мин) — более 10 и соотношения объема форсированного выдоха за первую секунду к объему форсированного выдоха за первые 0,5 с — более 1,5. Такие значения соотношений должны сопровождаться воспроизводимым плато кривой инспираторного потока. Форсированный инспираторный маневр может быть использован также для дифференцировки экспираторного ограничения воздушного потока вследствие бронхиальной обструкции и низкой эластической отдачи при легочной эмфиземе, в последнем случае инспираторные потоки будут лишь незначительно снижены.
Методические требования к проведению спирографических и пневмотахографических исследований. Спирография и пневмотахография — тесты, зависящие от усилий пациента. В связи с этим проведение тестов требует инструктажа пациента и тщательного соблюдения методики исследования. Правильность проведения — наиболее важный компонент тестирования. Общие методические рекомендации: 1. Пациент должен быть правильно подготовлен, должны быть учтены все индивидуальные особенности. 2. Должны быть записаны возраст, рост и вес (измеренные в легкой одежде без обуви), которые понадобятся позже для расчета должных величин. Рост должен быть измерен без обуви, ноги вместе, стоя, максимально выпрямившись и глядя прямо вперед, с использованием точного измерительного прибора. Для пациентов с деформацией грудной клетки, например при кифосколиозе, длина рук от кончика пальцев одной руки до кончика пальцев другой руки может быть использована для расчета роста. 3. Лаборант должен записать тип и дозу любого препарата (ингаляционного или принимаемого внутрь) и когда лекарства применялись в последний раз. 4. В идеале пациент должен избегать: – курения в течение 24 ч до теста; – употребления алкоголя, по крайней мере за 4 ч до исследования; – энергичных физических упражнений, по крайней мере за 30 мин до теста; – ношения одежды, значительно сдавливающей грудную клетку и затрудняющей движения брюшной стенки; – обильной еды, по крайней мере за 2 ч до проведения исследования; – использования бронходилататоров короткого действия, не менее чем за 4 ч до теста. Эти требования должны быть сообщены пациенту во время назначения исследования. Перед началом исследований необходимо проверить их выполнение, должно быть учтено любое нарушение. 5. Пациент должен посидеть 5–10 мин до начала исследования. Это позволит тщательно проинструктировать пациента по всем требуемым тестам и провести все необходимые приготовления. Тесты должны проводиться в спокойной обстановке, и пациент должен чувствовать себя максимально комфортно до и во время проведения тестов. 6. Во время проведения динамических исследований, таких как ПОСвыд и ФЖЕЛ, пациент должен сидеть прямо в кресле с подлокотниками. Проведение этих исследований в положении стоя не рекомендуется из-за возможных осложнений. Кроме того пациент должен быть расположен правильно по отношению к оборудованию (согласно инструкции производителя). 7. До начала теста надо попросить пациента расстегнуть плотно прилегающую одежду. Зубные протезы, при их наличии у пациента, должны быть удалены только в том случае, если они прилегают неплотно, так как могут помешать проведению исследования. 8. При повторном исследовании, например, когда пациент находится в клинике, в идеале желательно, чтобы исследование повторялось в одно и то же время суток, на том же аппарате и тем же лаборантом. 9. Необходимо измерить окружающую температуру и атмосферное давление, чтобы можно было привести измеряемые величины в соответствие с системой ВТРS (Body Temperature, Pressure, Saturated). Поскольку объемы газов зависят от давления и температуры, то фактические значения объемов, измеренные при комнатной температуре, должны быть приведены к их значениям, соответствующим внутрилегочным условиям (37° С и полное насыщение водяными парами), что и обеспечивает система ВТРS. 10. Между тестами должны быть соответствующие промежутки времени. Необходимо отметить, что статические легочные объемы и газообмен могут изменяться при применении бронходилататоров, а исследование спокойного дыхания может быть нарушено в результате недавно проведенных тестов форсированного выдоха.
При любом методе измерения ЖЕЛ необходимо достичь не менее двух качественных маневров, с учетом критериев воспроизводимости. Берется большее значение ЖЕЛ. Не желательно проводить более 4 попыток. Далее рекомендуется измерить ФЖЕЛ. Если пациент проходит исследование впервые, можно провести один-два маневра форсированного выдоха для тренировки. При ФЖЕЛ пациент должен дышать максимально полно: полностью вдохнуть, плотно охватить губами загубник и затем выдохнуть в датчик максимально быстро (форсированно) и полно до тех пор, пока весь объем воздуха не будет выдохнут, после чего сделать максимальный вдох до полного наполнения легких воздухом. При этом пациент не должен ни языком, ни зубами закрывать загубник. После этого маневр считается законченным, и испытуемый может вынуть загубник изо рта. Максимальное усилие должно поддерживаться на протяжении всего теста. В некоторых приборах предусмотрено, чтобы пациент взял в рот загубник и некоторое время спокойно дышал до начала пробы. По окончании исследования должна быть проведена качественная оценка результатов. При необходимости пациент может быть проинструктирован, как улучшить результат, используя графическое изображение результатов теста как руководство. Критерием окончания максимального выдоха при выполнении пробы ФЖЕЛ является одно из условий: а) выдыхается менее 0,05 л за период в 2 с; б) длительность выдоха превышает 15 с; в) по клиническим причинам оператор вынужден прервать процедуру (в связи с ухудшением самочувствия пациента). Следует наблюдать за пациентом в течение всего времени проведения теста, чтобы убедиться в правильном выполнении пробы, в том, что пациент правильно выдыхает и часть воздуха не проходит мимо загубника. Необходимо убедиться, что пациент делает максимально полный выдох. При этом пациентам с обструкцией дыхательных путей может потребоваться более 10 с, чтобы закончить пробу ФЖЕЛ. Надо помнить, что пациент с астмой может развить бронхоспазм в результате выполнения дыхательных маневров (на что указывает снижение значений ОФВ1 при проведении следующих один за другим тестов). В таком случае следует прервать исследование. Время форсированного выдоха (продолжительность максимального экспираторного усилия) должно быть не менее 6 с до достижения очевидного плато на кривой в координатах «объем-время». В ряде случаев, например, при исследовании детей, подростков и у пациентов с выраженными рестриктивными нарушениями вентиляции легких допускается меньшее время выдоха. Для обеспечения достаточной воспроизводимости пациент должен выполнить не менее трех качественных тестов. При этом между повторными исследованиями должно пройти не менее 30 с, чтобы позволить пациенту, особенно с обструкцией дыхательных путей, восстановить дыхание. Пациенты не должны возобновлять исследование до полного восстановления своего состояния. Между тем, во время проведения исследования почти всегда лаборант вынужден проводить более 3 попыток для достижения адекватного результата. Общее количество тестов не ограничивается, однако не рекомендуется проводить более 8 попыток. Если технически приемлемый результат не достигнут, например, пациент кашляет или не в состоянии выполнить маневр, причина должна быть отражена в заключении. При необходимости повторное исследование можно провести после длительного отдыха (не менее 30 мин) или отложить на другой день. Требования к спирографу Важным условием для правильного проведения спирометрических исследований является использование точной аппаратуры. Все изменения объема, потока и времени должны быть доступны контролю лаборанта в процессе проведения исследований в реальном масштабе времени, лучше в виде графика на дисплее. При этом лаборант должен иметь возможность отбора качественных тестов и сброса дефектных. Спирометры должны быть в состоянии измерить объем по крайней мере 8 л и поток воздуха от 0 до 14 л в секунду. Погрешность измерения объема должна быть не более ±3% или ±0,050 л, разрешающая способность 25 мл. Измерение ЖЕЛ спирометром должно проводиться в течение не менее 30 с. При проведении пробы ФЖЕЛ спирометр должен измерять объем по крайней мере в течение 15 с, желательно же в течение более длительного времени. Тест проводится как единообразный одиночный маневр. Экран должен быть достаточно большим, чтобы петля максимального «потока-объема» хорошо отображалась и была читабельна. Соотношение цены деления вертикальной шкалы потока к цене деления горизонтальной шкалы объема должно быть 2:1 (Оптимально 2 л/с и 1 л соответственно). Другое соотношение цены деления шкалы кривой не рекомендуется, т. к. это изменяет масштаб и размер и приводит к искажению информации, содержащейся в чертеже кривой. При проведении пневмотахометрического исследования желательно использовать датчики, преиму-щественно измеряющие поток для записи кривой максимального «потока-объема». Дифференцирование измерения «объем-время» для получения потока усиливает любой шум, полученный при измерении сигнала, и частотный ответ датчиков, измеряющих объем. Оборудование должно калиброваться до каждой серии тестов. Должны проводиться все необходимые мероприятия по дезинфекции приборов согласно инструкции производителя.
|
||||
|
Последнее изменение этой страницы: 2021-03-10; просмотров: 107; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.169 (0.011 с.) |

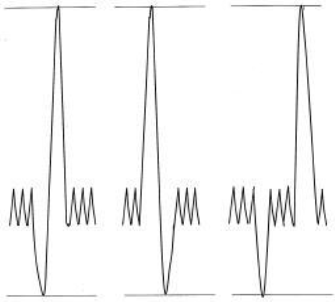
 РОвыд — резервный объем выдоха — максимальный объем, который можно дополнительно выдохнуть после спокойного выдоха.
РОвыд — резервный объем выдоха — максимальный объем, который можно дополнительно выдохнуть после спокойного выдоха. ЖЕЛ — жизненная емкость легких — сумма ДО, РОвд и РОвыд — максимальный объем, который можно вдохнуть после максимально глубокого выдоха. Поскольку ЖЕЛ прогрессивно уменьшается при рестриктивных болезнях легких, этот показатель в сочетании с диффузионной емкостью помогает следить за течением болезни и эффективностью лечения у пациентов с рестриктивной патологией легких.
ЖЕЛ — жизненная емкость легких — сумма ДО, РОвд и РОвыд — максимальный объем, который можно вдохнуть после максимально глубокого выдоха. Поскольку ЖЕЛ прогрессивно уменьшается при рестриктивных болезнях легких, этот показатель в сочетании с диффузионной емкостью помогает следить за течением болезни и эффективностью лечения у пациентов с рестриктивной патологией легких.
 СОС25-75 — объемная скорость форсированного выдоха, усредненная за определенный период измерения — от 25 до 75% ФЖЕЛ. Показатель прежде всего отражает состояние мелких дыхательных путей, более информативен, чем ОФВ1, при выявлении ранних обструктивных нарушений, не зависит от усилия.
СОС25-75 — объемная скорость форсированного выдоха, усредненная за определенный период измерения — от 25 до 75% ФЖЕЛ. Показатель прежде всего отражает состояние мелких дыхательных путей, более информативен, чем ОФВ1, при выявлении ранних обструктивных нарушений, не зависит от усилия.