
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Диагностика острого аппендицита в атипичном случае
Определение места локализации ч.отростка; Специальные методы исследования (урологические, гинекологические, рентгенологические, ЭКГ, эндоскопия); Преимущество воспалительному и болевому синдрому; Исключение других заболеваний; Прием Бастеда; Наблюдения в динамике (частые осмотры, контрольные анализы). ОСЛОЖНЕНИЯ o.АППЕНДИЦИТА Дооперационные: 1) перфорация черв. отрост-ка; 2) аппендик. инфильтрат; 3) аппендик. абсцесс; 4) флегмона забрюш. клетчатки; 5) пилефлебит; 6) пери-тонит. Послеоперационные: 1) осложнения со сто-роны опер. раны (кровотечение, гематома, инфильтрат, нагноение, расхождение краев раны, послеопер. Гры-жи, келоидные рубцы, невритомы, гранулы; 2) острые восп. процессы бр. полости (инфильтраты и абсцессы илеоцекальной области, абсцесс дугласова простран-ства межкишечные абсцессы, забрюшинные флегмоны поддиафрагм. абсцесс, подпечен. абсцесс, культит, пе-ритонит); 3) осложнения со стороны желудочно-кише-чного тракта: кишечная непроходимость, кишечные свищи, желудочно-кишечное кровотечение, спаечная болезнь; 4) осложн. со стороны сердечно-сосуд. системы: серде-чно-сосуд. недост., тромбофлебит, пилефлебит, эмболия легочной артерии; 5) осложнения со стороны дыхат. системы: (пневмония, бронхит, плеврит, абсцессы и гангрены легкого, ателектаз); 6) осложнения со сто-роны выделит.системы (задержка мочи, остр. цистит, острый пиелит, острый нефрит, остр. пиелоцистит); 7) прочие осложнен. (психоз, паротит и др.) Ранние (в теч.2-х недель) и поздние осложн. Причины возникнов. осложнений: 1) не-своевременное обращение за медпомощью; 2) поздняя диагностика; 3) тактические ошибки врачей; 4) ошиб-ки техники операции; 5) развитие заболеваний смеж-ных органов. Аппендикулярный инфильтрат – это конгломерат спаянных между собой вокруг деструктивно изменен-ного червеобразного от-ростка петель тонкого и толстого кишечника, сальника и др. органов, ограничивающих про-никновение инфекции в свободную брюшную по-лость (0,2-0,3%). Клиника: различают две стадии: раннюю (формир. инфильтрата) и позднюю (плотного инфиль-трата). В ранней стадии клиника острого деструктивного аппендицита, в поздней явления стихают, и клиника напоминает опухолевый процесс. Диагностика: клиническая картина; симптомы; наличие инфильтрата; ректальное исслед.; УЗИ; ирригоскопия. Диф. диагностика: со злокачеств. опухолями; гидропиосальпинксом. Лечение: постельный режим; щадящая диета; холод; физиотерапевт. лече-ние; антибактер. терапия; новокаин. блокады; ромашковые клизмы; оперативное лечение Аппендикулярный абсцесс встречается в 0,1-2% случаев; формируется 1-3 суток; осложняет течение инфильтрата. Клиника и диагностика. Синдромы: интоксикации - воспаления - кишечной непроход. Симптомы: Щеткина-Блюмберга и др. Лечение: - вскрытие внебрюшинным доступом по Пирогову или Волковичу-Дьяконову Пилефлебит – гнойный тромбо-флебит ветвей воротной вены, ослож-ненный множественными абсцессами печени и пиемией. Клиника, диагностика: выс. t˚, ознобы, проливной пот, желтушность кожных по-кровов и склер.; в крови воспал. измене-ния; боли в правом подреберье и нижней части гр. клетки; часто осложняется сеп-сисом; летальность до 90%; УЗИ подтвер-ждает гепатомегалию. Лечение: аппендэктомия; в/в и в/арт. введение антибиотиков; гемосорбция, плазмоферез; в/портальное введ. лек. пре-паратов ч/з пупочную вену; вскрытие абсцессов печени Флегмона забрюшинной клетчатки. Клиника, диагностика: появление болей в поясни-чной обл.; выражен. воспалит. про-цесс; сгибательная контрактура пр. бедра; УЗИ. Лечение: аппендэктомия и вскрытие абсцессов. Инфильтраты брюшной полости. Причины: плохой гемостаз; неадекватное дре-нирование бр. полости; оставление некротических тка-ней; оставление инородных тел. Клиника: 1) умеренный болевой синдром; 2) воспалит. синдром; 3) наличие болезненного опухо-левидного образования. Диагностика: R-логич.обследов. УЗИ, анализ крови. Лечение: антибактериальная терапия, противовосп. При абсцедировании – вскрытие гнойника Тазовые абсцессы. Чаще встречаются абсцессы дуглосова пространства (1,5% случаев). Причины: плохая санация бр. полости; неадекват-ное дренирование; оставление некротич. тканей. Симптомы: общие (t˚ - выс., слабость, потли-вость); местные (боли в нижних отделах живота, на-рушение функции тазовых органов). Диагностика: лейкоцитоз, пов. СОЭ, токсич. зерн. нейтрофилов; per чectum: болезненность передней стенки прямой кишки, ее нависание; per vaginum: болезненность заднего свода, интенсивные боли при смещении шейки матки; УЗИ и диагностическая пункция (у мужчин и детей через переднюю стенку прямой кишки, а у женщин – через задний свод влагалища). Лечение: у женщин производят заднюю кольпотомию, а у муж-чин и детей абсцесс вскрывают по игле; в полость дренажная трубка; при несвоевр. вскрытии осложняется: прорывом в бр. полость, соседние полые органы (мочевой пузырь, пря-мую и слепую кишки. и т.д.). Межкишечные абсцессы (межпе-тлевые) встречаются в 0,04 – 0,5% случаев Причины: 1) деструкт. формы остр. аппенд.; 2) остав-ление инфицир. эксудата; 3) неадекватное дренир. бр. пол.; 4) не в полном объеме лечение. Клиника: в начале без четкой локализации боли в животе; t˚ - повыш.; постепенно нарастает интокси-кация. Диагностика: асимметрия живота; инфильтрат бр.полости; притупление; с. раздраж. Брюшины; УЗИ (пов.эхогенность); R-логич. – очаги затемнения, иног-да горизонт. уровни; в крови лейкоцит. пов. СОЭ, сдвиг лейкоц. формулы влево. Лечение- оперативное. Поддиафрагмальные абсцессы разви-ваются в 0,4-0,5% случаев. Классификация: 1) одиночные и множественные; 2) ле-восторонние и правосторонние (серп. связка); 3) перед-ние и задние (венеч. связка); 4) внутри- и за-брюшинные Причины: оставление в брюшной полости эксудата; инфекция лимфо- или гематогенно; результат пиле-флебита. Клиника и диагностика: боли в верхн. отдел. живо-та; боли в грудной клетке; иррадиация болей в пр. лопатку и плечо; кашель; слабость; потливость; гипер-термия; вынужденное положение в постели; с. Войно-Ясенецкого (выбухание межреб. промежутков на уров-не 9-1-го ребра); с. Крюкова – болезненность в обл. 9-11-го ребр.; с. Дюшена (парадоксального дыхания) – эпигастральная область втягивается при вдохе и выпячивается при выдохе; реактивной плеврита; тимпанит над областью газового пузыря абсцесса; R-логически: высокое стояние купола диафрагмы, ограничение подвижности, реактивный плеврит; УЗИ-скопление жидкости под куполом диафрагмы (при пункции –гной). Лечение– хирургическое: гнойники опорожняются и дренируются внеплеврально, внебрю-шинно, реже черезбрюшинно и чрезплеврально; чаще внеплевральный доступ А.В. Мельникова; внебрю-шинный доступ Парийского-Клермона; реже чрезплев-ральный метод под контролем УЗИ подведение дре-нажных трубок Внутрибрюшинное кровотечение. Причины: соскальзываение лигатуры; плохой гемо-стаз; повреждение сосудов; нарушение свертывающей системы. Клиника и диагностика: бледность кожных покровов; холодный липкий пот; слабый частый пульс; сниж. АД, анемия; живот вздут, напряжен. и болезнен.; тупость в нижн. отделах живота; симп. раздраж. Брюшины; реч. чectum – нависание передней стенки; УЗИ – наличие жидкости; лапароскопия, лапарацентез – наличие крови. Лечение - срочная операция, ревизия илеоцекальной области и бр. полости, перевязка кровоточащего сосуда, санация и дренирование бр. Полости Инфильтраты брюшной стенки. Встречаются в 10-15% случаев, нагноение ран до 10% Причины: инфицирование; плохой гемостаз; травми-рование тканей.
Клиническая картина и диагностика: инфиль-траты и гнойники располагаются над или под апо-неврозом; в области послеоперационной раны болезн. уплотнение; кожные покровы гиперемированы; t˚ ко-жи повышена; иногда зыбление;
Лечение: консервативное: - антибиотики, нов. Бло-кады, физиотер. лечение; хирургическое: - широкое раскрытие раны и дрени-рование; после очищения раны – вторичные швы. Эпифасциальная гангрена – тотальная ползу-чая флегмона передней бр. Стенки. Причины: наличие супервирулентной микрофлоры; резкое ослабление защитных сил организма. Клиника и диагностика: большое количество гноя с неприятным запахом из раны на 4-6 день; быстрое распростр. гнойно-восп. процесса; ухудшается общее состояние больных, истощение; t˚ - гектическая, лей-коцитоз; часто сепсис. Лечение: антибиотики широкого спектра действия; гормоны, витамины; иммунокорректоры; противовос-палительная терапия; местно протеолитические фер-менты; хирургическое вмешательство, направленное на санирование гнойного очага. Эвентрация. Дном раны яв-ляется кишка или сальник. Пос-ле аппенд.чаще наблюд. Части-чная эвентр. Причины: выведе-ние через рану тампонов и дре-нажей; прогрессирование пери-тонита; ареактивность организ-ма. Лечение: санация раны, вто-ричные швы. Лигатурные свищи (0,3-0,5% больных); чаще возник. на 3-6 неделях. Причины: инфицирова-ние шовного материала; нагное-ние раны; вторичное заживле-ние раны. Лечение до 3-х нед. консерватиное, позже хирургич. Келлоидные рубцы. Причины: чрезмерное травмирование раны; индивид. особенности организма. Лечение: консервативное (электрофо-рез, массаж и т.д); хирургическое – иссечение рубца. Невриномы возникают на нерв-ных стволах или мелких веточках; могут быть одиночными и множест-венными; медленно растут; паресте-зии, гиперестезии; боль в обл. рубца; атрофия отдельных мышц. Лечение: консерв. – рассасывающая терапия; хирургическое – удаление опухоли. Дифференциальная диагностика При остром гастрите: наличие гастрита в анамнезе; погрешность в диете; рвота обильная, повторная; промывание желудка облегчает состояние; нет прогрессирования; перитонального синдрома нет; нет перехода болей в правую подвздошную облапсть; наблюдение 2-3 часа. При остром аппендиците: переход боли в првую подвздошную область; рвота однократная; болезнь прогрессирует; перитональный синдром; аппендикулярные симптомы Общее: Боли в эпигастрии Диспепсический Воспалительный синдром Почечная колика Острый аднексит ???????????????????
Неспецифический язвенный колит характеризуется хроническим воспалительным процессом с изъязвлением слизистой оболочки чаще до подслизистого слоя, реже до мышечного слоя и глубже.
Клиника: Острая (1,9–10%) и молниеносная (1–4%) формы; Хроническая рецидивирующая форма; Хроническая форма. Симптомы: Боли в животе Диарея Кровотечение. Диагностика???????
Операция: Проктоколэктомия с анальной или абдоминальной илеостомией. Субтотальная колэктомия с илеоректальным анастомозом.
--------
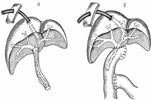
Способы наружного дренирования общего желчного протока: по Керу (а), по Керте (б), по А.В.Вишневскому (в), по Холстеду (г)
Чрескожное чреспеченочное дренирование холедоха по R. Praderi (а), по R. Smith (б)
Дренирование холедоха по J. Saypol и K. Kuriam
ЖЕЛЧЬ: 0,8-1,2 л в сутки; уд. вес 1010 (печено-чной); 97% воды, 1,0-2,0% соли; жирн. кислоты, желчн.пигменты, холестерин и др.
ИССЛЕДОВАНИЕ ПЕЧЕНИ Лабораторные методы: пигментный обмен (билирубин, стеркобилин, уробилин и желчные кислоты); белковый обмен, протромбин; сывороточные ферменты; углеводный обмен;
Инструментальные: УЗИ, ФГДС, ЭРХПГ - эндоск. ретрогр. холангиопанркеография, КТ, Чрезкожнаячрезпееночная холангиография под контролем лапароскопа. Интраоперационные: Осмотр, пальпация, зондирование. Операционная холангиография (эффективность 90-96%), (концентрация р-ра, tº, попадение воздуха, неполное заполнение, подтекание контраста). Трансиллюминация ЖП. Ультразвуковая эхолакация. Холодохоскопия. Манометрия 80-150-100 мм в.ст., дебитометрия (t-37, 20-25 мл \мин, давл. 400 мл.в.ст Фистулография.
Холестаз: билирубинемия, билирубинурия, Fe, холестерин, щелочная фосфатаза; Цитолиз: альдолаза, АСТ-АЛТ, Fe, билирубин, стеркобилин, уробилин +; Воспаление: тимоловая проба+, y-глобулин, проба Вельтмана, t – реакция; Печеночная недостаточность: альбумины, холестерин, щел. фосфатаза, холинэстераза, аммиак Симптом диссоциации: билирубин, АСТ, АЛТ, щел.фосфатаза. Рентгенологические методы: 1) портогепатография и манометрия (внутрипорт.давление в N = 120-180 мл вод.ст.; 2) спленопортография; 3) целиакография (по Сельдингеру); 4) прямая портография. СПЕЦИАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ: методы радиоизотопного скеннирования (J 131, J 125, Au 198, Tc 99, Jn 113); реография; тепловидение; эхография; лапароскопия с биопсией; УЗИ; КТ; ядерно-магн. резонанс.
ИССЛЕДОВАНИЕ ЖЕЛЧНОГО ПУЗЫРЯ: дуоденальное зондирование; проба Фебреса (хроматическое зонд. - 0,15 мет. син.); холецистография; УЗИ; КТ; ЯМР; Лапароскопические методы исследования.
Дискинезии – функциональные заболевания желчного пузыря сопровождаются нарушением сложного механизма желчевыделения, пассажа желчи, сосудистыми изменениями печени. Классификация: атонический желчный пузырь гипертонический желчный пузырь гипертония и спазм сфинктера Одди (СО) атония и недостатки сфинктера Одди (СО) АТОНИЧЕСКИЙ ЖЕЛЧНЫЙ ПУЗЫРЬ Причины: слабо развита мышца; тонус вагуса; мало холецистокинина и секретина; астенизация.
Клиника:Тяжесть в правом подреберье, диспептичский синдром, слабая болезненность, большой и слегка болезненный желчный пузырь, нет воспаления, функция печени N, дуод.зонд. - отсут.порция В, холеграфия - большой желчный пузырь, после дачи желтков почти не сокращается. Лечение: новокаиновая блокада, желчегонная пища, дуод.зонд. с сернокисл. магнезией, общеукрепляющая терапия. ГИПЕРТРОФИЧЕСКИЙ ЖЕЛЧНЫЙ ПУЗЫРЬ Клиника: частые приступы печеночной колики (связанные с едой), диспептический синдром. Желчный пузырь не пальпируется, воспаления нет, дуоденальное зондирование - небольшое количество желчи. Холецистография – шаровидный желчный пузырь. Лечение: общеукрепляющая терапия, лечение заболеваний других органов, ПНБ, спазмолитики, седативные, при неэффективности - холецистэктомия. ГИПЕРТОНИЯ И СПАЗМ СФИНКТЕРА ОДДИ. Клиника: Различают желтушную, болевую, лихорадочную и бессимптомную формы. Печень - норма, воспаления и перитонита нет. Рентгенологически - холедох и внутрипеченочные протоки расширены. Лечение: дуоденальное зондирование, новокаиновые блокады, спазмолитики, лечение заболеваний др. органов. АТОНИЯ И НЕДОСТАТОЧНОСТЬ СФИНКТЕРА ОДДИ. Клиника: Тяжесть в пр. подреберье; диспептического синдрома; нет воспаления; ЖП не пальпируется. Отмечаются постоянное истечение желчи в 12ПК при дуоденальном зондировании между тремя порциями разницы нет. При R- исследовании пузырь и протоки не видны, иногда в желчных путях обнаруживается газ. Лечение: общеукрепляющая терапия, питание с большим содержимым белков, при холангите - борьба с инфекцией.
МЕХАНИЧЕСКАЯ ЖЕЛТУХА Холестаз с обтурационной желтухой (трактовка по лабораторным показателям) Билирубинемия за счет прямой фракции Синдром диссоциации (Финстерера)1 типа – быстрый рост билирубина за счет прямой фракции и медленный рост трансаминаз крови. ЩФ повышена. Железо сыворотки снижено. Холестерин сыворотки повышен. Уробилин в моче отсутствует. Желчные пигменты в моче резко повышены. Стеркобилин в кале отсутствует. Синдром воспаления (развитие воспалительного процесса со стороны печени и желчных путей) Температура тела повышена. Воспалительные изменения в общем анализе крови: лейкоцитоз, сдвиг лейкоцитарной формулы влево, ускорение СОЭ. Тимоловая проба положительная. Увеличение гамма-глобулина. Увеличение бэтта- липопротеидов. Внепеченочный холестаз - Нарушение тока желчи в результате обструкции внепеченочного билиарного дерева. Причины: 1. Осложнения ЖКБ: холедохолитиаз, с-м Меризи, перихоледохеальный лимфаденит, стенозирующий папиллит. 2. Холангит: гнойный, негнойный, склерозирующий. 3. Хронический пседокистозный и псевдотуморозный, а также и острый панкреатит. 4. Пенентрация гастродуоденальных язв в гепатодуоденальную связку и желчный пузырь. 5. Опухоли: головки поджелудочной железы, БДС, холедоха, желчного пузыря, метастотические поражения ворот печени. 6.Повреждения и стриктуры желчных путей. 7. Редкие причины: паразиты, кисты, атрезии, гемобилия, папиломатоз протоков и др. Перихоледохеальный лимфоаденит 1. Проявления, обусловленные основным заболеванием (рак головки поджелудочной железы, холедохолитиаз, холангит и др.) 2. С- мы холестаза (наиболее значимые желтуха и кожный зуд) 3. С наличием с-ма цитолиза и печеночной недостаточности.
Основные клинические проявления острого доброкачественного синдрома холестаза, например при холедохолитиазе Болеют чаще женщины старше 40 лет без или с наличием ЖКБ в анамнезе. Масса тела чаще всего повышена. Вначале возникают сильные боли в правом подреберье или эпигастральной области. Клинические симптомы острого холецистита (отсутствие холецистэктомии в анамнезе). Воспалительный синдром с тенденцией к нарастанию. Явления холангита. Желтуха появляется после приступа болей с тенденцией к нарастанию или имеет интермитирующий характер при вентильном камне: насыщенно желтый цвет кожи, темная моча, обесцвечен кал. Кожный зуд отсутствует. При УЗИ обнаруживают признаки острого калькулезного холецистита с расширением холедоха более 1 см, иногда определяют камни в холедохе. При ФГДС – отсутствие поступления желчи в 12-перстную кишку. Лабораторно признаки механической желтухи: быстронарастающая билирубинемия за счет прямой фракции, отсутствие уробилина в моче, отсутствие стеркобилина в кале. Основные клинические проявления хронического холестаза злокачественного генеза Чаще болеют мужчины старше 40 лет. Масса тела понижена. Первыми жалобами являются слабость, снижение работоспособности, постепенное стойкое снижение массы тела, снижение аппетита, извращенное восприятие запахов (малые признаки онкологического заболевания Савицкого). Кожный зуд появляется рано и быстро нарастает, особенно по ночам, с расчесами на теле. Желтуха появляется постепенно, замечают чаще всего окружающие больного люди, с тенденцией к стойкому нарастанию, цвет кожи зеленоватый с землистым оттенком. Поздно появляются боли в правом подреберье или эпигастральной области с тенденцией к нарастанию и плохо купируются обезболивающими препаратами. Постепенное увеличение печени. Появление симптома Курвуазье – пальпируется безболезненное дно желчного пузыря + признаки механической желтухи. Лабораторно к признакам механической желтухи постепенно присоединяются с-м цитолиза и гепатоцеллюлярной недостаточности (зависит от длительности основного заболевания). При ФГДС – отсутствие поступления желчи в 12-перстную кишку, изменения БДС. При УЗИ – значительное расширение всего внепеченочного дерева и внутрипеченочного также. На КТ или ЯМР признаки опухоли головки панкреас. Специальные методы исследования внепеченочного с-ма холестаза. УЗИ органов брюшной полости (основной неинвазивный метод диагностики) 95% информативности: увеличение печени, структура, расширение внутрипеченочных протоков, расширение внепеченочных протоков, увеличение размеров желчного пузыря, наличие в нем признаков острого воспаления, размеры головки поджелудочной железы, наличие в ней образований, наличие образований или конкрементов в протоках, наличие образований, сдавливающих из вне печеночное дерево, наличие образований в воротах печени. ФГДС – осмотр БДС (наличие вклиненного камня, отек, признаки папиллита, опухоли, полипы, парапапиллярные дивертикулы), поступление желчи в 12-перстную кишку (при отсутствии - реакция на стимуляцию выделения желчи во время исследования), наличие низких парапапиллярных язв, пенентрирующих язв в гепатодуоденальную связку, наличие свищей с холедохом или желчным пузырем, проростание опухолей в 12-перстную кишку, признаки сдавления 12-перстной кишки из вне, наличие опухолей желудка. КТ или ЯМР без или с контрастным болюсным усилением – данные схожие с УЗИ данными, но информативность выше, особенно при злокачественном генезе синдрома холестаза. Радиоизотопные методы исследования: -исследование поглотительно- экскреторной функции печени (ПЭФ) – поглотительная не изменена, а экскреторная нарушена. - сканирование печени – размеры печени, структура печени, наличие «холодных» очагов, равномерность распределения изотопа (более информативное исследование при внутрипеченочном холестазе). Эндоскопическая ретроградная панкреатохолангиография (ЭРХПГ) – принято считать золотым стандартом в исследовании внепеченочного синдрома холестаза: позволяет установить уровень и степень блока, часто определить причину блока – камни, стриктуры, опухоли протоков. В 2-3-х% случаев могут развиться осложнения: острый панкреатит, забрюшинная перфорация 12-перстной кишки с флегмоной забрюшинного пространства, кровотечения, усиление явлений холангита, аллергические реакции на контрастное вещество и др. Выполняется по показаниям при неинформативности менее инвазивных методик обследования. В последнее время показания расширяются благодаря современной аппаратуре и высококвалифицированным способностям эндоскопистов. Чрезкожная чрезпеченочная холангиография (ЧЧХГ) – выполняется под контролем УЗИ и возможна при наличии расширенных внутрипеченочных протоков: можно установить уровень и, часто, причину блока билиарного блока. Лапароскопия – показана, когда с помощью других инструментальных методов невозможно решить диагностическую проблему, наличие выраженного асцита, уточнить объем оперативного вмешательства, выполнить биопсию. Биопсия под контролем УЗИ – возможна при наличии ультразвукового окна; используется при подозрении на опухоли поджелудочной железы, метастатического поражения печени, часто сочетается с ЧЧХГ и наружным дренированием. Интраоперационные методы исследования: - визуальная и пальпаторная ревизия, - биопсия, - холангиография, - фиброхоледохоскопия, - исследование с помощью зондов Долиотти, или звуковых зондов, - измерение давления в протоках, - диафаноскопия.
Операции: Пересадка печени при внутрипеченочном холестазе, циррозе печени. ПДР, резекции поджелудочной железы. Различные виды внутренних анастомозов (ХДА, ГДА, БГДА, ХЭА ХГА ПЭА, ЦЭА и др.) Эндоскопическая папиллосфинктеротомия без или с лапароскопической холецистэктомией если:камни в холедохе до 2 см без признаков острых деструктивных явлений в желчном пузыре, стриктуры БДС 1-2 степени и протяженностью до 1,5 см, Эндоскопическая реконструкция билиодигистивных анастомозов с 12-перстной кишкой без или с удалением камней: если Камни до 1,5 см и/или средней степени сужение анастомоза Холецистэктомия, холедохолитотомия, шов холедоха, наружное дренирование по Холстеду: Наличие одиночных камней в холедохе при хорошей проходимости БДС Холецистэктомия, холедохолитотомия, шов холедоха, наружное дренирование по Керу: Холедохолитиаз с гнойным холангитом и абсцессами печени Холедохолитиаз с распространенным желчным перитонитом Холедохолитиаз с тяжелой печеночной недостаточностью и высоким риском развития кровотечения Холецистэктомия, холедохолитотомия, ХДА: Множественный холедохолитиаз без или в сочетании с гнойным холангитом Стеноз БДС 2-3 степени без или в сочетании с холедохолитиазом Стеноз БДС любой степени протяженность более 1,5 см Эндоскопическое или чрезкожное чрезпеченочное протезирование протоков, чрезкожное чрезпеченочное дренирование внутрипеченочных протоков под контролем УЗИ, Дренирование кист поджелудочной железы под контролем УЗИ, под УЗИ контролем чрезкожная холецистостомия или лапароскопическая холецистостомия. Билиодигистивные анастомозы: Высокие посттравматические рубцовые стриктуры внепеченочных протоков - Гепатикодуоденоанастомоз - Бигепатикодуоденоанастомоз Реконструктивные операции билиодигистивных анастомозов: Выраженная степень сужения с явлениями холестаза Реконструкция передней стенки анастомоза без каркасного дренажа Реконструкция передней стенки анастомоза с дренажом по Прадери-Смитту Гепатоэнтероанастомоз - Гепатикогастроанастомоз и др.
ЖЕЛЧЕКАМЕННАЯ БОЛЕЗНЬ Причины: возраст, пол, эндокринные нарушения, питание, дискинезии, воспалительные процессы, инородны тела. Теория образования камней???? По хим. составу камни: холестериновые, пигментные, известковые и смешанные. По физ. составу: песок, гравий, замазка. Клиника: 1) печеночная колика. A] Без приступов: тяжесть, тупая боль, диспеп.синдром, пальпаторно болезненность, печень - N, энзимогепато-грамма - N, дуоден.зонд. - нет порц. «В». Холеграфия: кам-ни, наруш.заполнения и опорожнения. Лечение- операция. Б] С приступами: сильные боли после еды, диспептич. синдром, болезненность при пальпации в пр. Подреберье. Положит. синдромы Ортнера, Мэрфи, Мюсси-Георгиевс-кого. Перитонита нет. При дуоден. зон. отсутств. порция «В» или мало желчи. При холеграфич. исследовании - камни ж. п., незаполнен. или плохо заполнение ЖП. Осложнения: эмпиема или водянка ж. п, обтурационная желтуха. Лечение: при не разрешен. процесса - операция ЛЕЧЕНИЕ СИНДРОМА ХОЛЕСТАЗА инфузия глкозы с инсулином, солевых р-ров, реополиглюкина, белковых препаратов. Карбоксилаза, сирепар, эссенциале. при ОПечН стероиды 60-120 мг/сут. Декомпрессия желчных протоков: эндоскопическая папиллосфинктеротомия, папиллосфинктеропластика, эндоскопич. канюлирование фатерова соска, чрезкожня чрезпеченочная холангиостомия, пункционная или хурургическая холецистостомия, билеодигестивные анастамозы [Супродуоденальная холеходуоденостомия:по Финстереру, по Флеркину , холедохоЕюностомия [с межкишечным соустьем по Брауну и «заглушкой» приводящего конца по Шалимову ], холецистоГастростомия], открытая хирургическая папиллосфинктеротомия. Холедохолитотомия: удаление камня ложечкой Фолькмана или катетором Фогарти. Методы хирургического лечения холестатического гепатита: Периартериальная неврэктомия общей пече-ночной артерии по Ги-Малле или собственной печеночной артерии, Декапсуляция печени и оментогепатодиа-фрагмопексия открытым или лапароско-пическим способом
2) ОСТРЫЙ ХОЛЕЦИСТИТ. Классификация: 1. Неосложненные холециститы: катаральный (калькул. и бескам.); первичный или обострен. хрон. рецидивир.; 2. Деструктивный (калькул. или бескамен.); первичный или обостр. хрон. рецидив.); флегмонозный, гангреноз-ный, прободной; 3. Осложненные холециститы (водянка, флегмона, эмпиема, гангрена, холангит, папиллит, холедохолитиаз, перитонит); 4. Острый холецистопанкреатит. Синдромы: 1) болевой; 2) диспетический; 3) нередко холецистокоронарный (с. Боткина); 4) воспалительный; 5) перитонеальный; 6) динамической кишечной непроходимости. Симптомы: Ортнера-Грекова, Мерфи, Курвуазье, Пекарского, Мюсси-Георгиевского (френикус-симптом), Боаса. Диагностика: анамнез, лабораторные данные, диф. диагностика, УЗИ и КТ. холецистит (острый; хронический); 3) осложнения: водянка и эмпиема или эмпиема желчного пузыря, холангит, мех. желтуха; оддит; пролежни; ж. перито-нит; свищи; белая желчь; рубцовые стриктуры
Лечение: 1) Консервативное: двусторонняя ПНБ по Вишневскому; спазмолитики; антигистаминные; в/в р-р глюкозы + инсулин + vit В и С; полиглюкин 400.0; антибиотики; сердечно-сосудистые препараты; 2) при наличии клин. перитонита и отсутствии эффекта от провод. терапии - операция в течение 24-48 часов; 3) при разрешении процесса обследован.: билиарная система и желудочно-киш. тракт, а затем по показаниям в холодном периоде проводится оперативное лечение; Методы??? Показания??? Наружное дренирование общего желчного протока а] Т-образной трубкой по Kehr, б] Т-образной самодельной дренажной трубкой - разрезать один конец вдоль в] катетром Nelaton - изонут с двумя отверстиями: на конце и возле колена. см. др. виды дренирования выше.
Острый холецистопанкреатит Патогенез: нарушение нормального оттока желчи и возникновение панкреато-билиарного рефлюкса; возраст, ожирение, инфекция и др. Клиника: синдромы те же, что при холецистите + панкреатит. Диагноз: анамнез [ 85% – осложнение ЖКБ, 15% ферментативные холециститы], клиническая картина, спец. методы исследования. Лечение: 1) госпит. в хирург. стационар; 2) срочная опера-ция при: перитоните, клинике деструктивного холецистита или панкреатита, безуспешность консерв. терапии; объем операции зависит от характера процесса; 3) консервативная терапия, что и при холецистите + антиферментные препара-ты (сандостатин, контрикал и др.)
ОСТРЫЙ ПАНКРЕАТИТ Острый панкреатит - воспалительно-дегенеративное поражение ПЖ, вызываемое различными причинами. Патогенез: Инфекционная (кровь, лимфа, контакт) Травма (кровоизлияние, некроз, инфекция, переваривание) Аллергия (Солов)- сенсибилизация белками - некроз Алкоголь усиливает резистентность сфинктера Одди, проницаемость стенок мелких протоков и продукцию секретина → повышение экзокринной функции pancreas. Протоковая гипертензия при наличии общего канала [ампулы] для оттока желчи и панкр.сока: желчь затекает в проток, давление повышен., желчные кислоты повр. ткань, желчь активирует липазу → распад ТАГ→ ацидоз + энтерокиназа =актив.трипсиноген → фосфолипаза А, - ферментация железы + инфекция. Нервно-рефлекторная - все причины воздействуют через ЦНС, спазм сф.Одди, нарушен.микроциркуляции, нарушен.трофики, воспаление, самопереваривание. Калликреин-кининовая с-ма: Функциональное напряжение железы, гипоксия и др.факторы способствуют высвобождению ряда ферментов, в т.ч. актив.трипсина, цитокиназы, калликреин распадается на белки (полипептиды) - (каллидин, кинин, брадикинин и др.) Кинины - активные в-ва: изменяют проницаемость сосудов, вызывает сердечные нарушения, изм.свертыв.крови, изм.функц.ЦНС, шок, метаболические нарушения Клиника. Анамнез: заболевания желчных путей, начало заболевания - погрешности в диете и др. Синдромы: болевой (боли очень сильные, иррад.в левую половину грудной клетки, лопатку, поясничную область, область сердца, опоясывающий характер и др.) диспептический (тошнота, периодически рвота, поносы) воспалительный (не всегда имеет место выраженный характер воспаления, иногда субфебрилитет, ↑СОЭ, сдвиг п/я) билиарной (желчной) гипертензии - нарушен пассаж желчи в 12ПК, мех.желтуха, холангит, озноб, рвота желчью перитонеальный (только при наличии острого процесса и осложнениях:выпот БП, забрюшинная флегмона, абсцессы) нарушение секреторной функции Диагн: Общий анализ крови, мочи (амилаза, диастаза) Лейкоцитоз выше 16000, мочевина больше 8%, Сахар крови (вначале -, позже +) Белки крови (кроме γ-глобулинов) сниж, Кальций крови сниж, Аминотрансферазы, Калий крови повыш, Хлориды крови сниж. Лимфопения. УЗИ, КТ Rn [изолир. Дилатация прилегающих уч.кишечника, кальций в паренхиме pancreas, мб ложные кисты, абсцессы] Ангиография ФГДС Ульрасонография при остром панкреатите Д/диагн. Холецистита, прободной язвы, пищевой интоксикации, кишечной непроходимости, тромбоза сосудов брыжейки, о.аппендицита, паранефрита, пневмонии, инфаркта Лечение Постельный режим, голод 2-4 дня, Паранефральная новокаиновая блокада (ПНБ), Полиглюкин-новокаин-антиферментная смесь, Атропин, валидол, анальгин, антигистаминные препараты, Цитостатики (5-фторурацил), Сандостатин, делагил, Вливание растворов глюкозы, инсулин, хлор.калия, витамины, Сердечные препараты, Переливание крови, свежезамороженной плазмы Хирургическая тактика при о.панкреатите: показания: острый деструктивный панкреатит c инфицированием [подтверждение инфицирования - чрескожная «управляемая» (под контролем УЗИ, КТ) аспирационная биопсия]. Доступ: через lig. gastrocolicum (ревизия, операции) Операции: 1. эндоскопическая папиллотомия с дренированием панкреатического и желчного протоков; 2. лапароскопическое дренирование брюшной полости и сальниковой сумки [доступ через Винслово отверстие] с длительным промыванием; 3. пункционно-катетеризационное дренирование ограниченных гнойников и скоплений секрета под УЗИ и КТ контролем; 1. некрэктомия с последующим дренированием, Панкреатэктомия. В более поздние сроки (10-14 сутки) участок некроза становится четким, сосуды тромбируются и возможно выполнение некрэктомии. Методы дренирования: закрытые - удаляют экссудат и устанавливают дренажи для длительного проточного промывания, брюшную полость ушивают наглухо, открытые - брюшную полость ушивают провизорными швами. Санацию производят через 2-3 суток или при признаках нарастающей интоксикации. Классификация: отек pancreas [интерстициальный], геморрачический, панреонекроз: асептический и гнойный. Осложнения
|
|||||||||||||||
|
Последнее изменение этой страницы: 2021-01-08; просмотров: 59; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.15.147.215 (0.176 с.) |

 жировой обмен.
жировой обмен.


