Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Анатомо-хирургическое обоснование резекции толстой кишки.
РЕЗЕКЦИЯ ТОЛСТОЙ КИШКИ В большинстве случаев резекцию толстой кишки производят при радикальном удалении раковой опухоли. Объём резекции определяется следующими моментами: • с обеих сторон от опухоли должно быть резецировано минимум 10 см неизменённой части кишки; • линия резекции должна проходить через хорошо подвижный, со всех сторон окружённый брюшиной отрезок толстой кишки; • по возможности радикально удаляют цепочку лимфатических узлов и прилежащие к Известно, что правая половина толстой кишки получает кровь из верхней брыжеечной артерии (a. mesenterica superior), главный ствол которой не может быть пересечён из-за возможности нарушения кровоснабжения всей тонкой кишки. Иначе обстоит дело с левой половиной толстой кишки, кровоснабжающей-ся из нижней брыжеечной артерии (a. mesenterica inferior). Здесь может быть перевязан и главный ствол непосредственно у места его отхожде-ния от брюшной аорты. Отсюда понятна существенная разница в резекции опухоли, локализованной в правой и левой половинах толстой кишки. РЕЗЕКЦИЯ ПРАВОЙ ПОЛОВИНЫ ТОЛСТОЙ КИШКИ При резекции правой половины толстой кишки (правосторонняя гемиколэктомия) удаляют всю правую половину толстой кишки, захватывая 10—15 см конечного отрезка подвздошной кишки, слепую, восходящую ободочную, правый изгиб и правую треть поперечной ободочной кишки (рис. 12-191). Между петлей подвздошной кишки и поперечной ободочной кишкой накладывают илеотрансверзоанастомоз. Из-за несоответствия ширины просвета тонкой и толстой кишок чаще накладывают анастомозы бок в бок или конец тонкой в бок толстой кишки.
Рис. 12-191. Схема правосторонней гемиколэктомии (темным обозначена удаляемая часть толстой кишки). 1 — нижняя брыжеечная артерия, 2 —левая ободочная артерия, 3 — артерия сигмовидной кишки, 4 — верхняя прямокишечная артерия, 5 — подвздошно-ободочная артерия, 6 — правая ободочная артерия, 7 — средняя ободочная артерия, 8 — верхняя брыжеечная артерия. (Из: Юхтин В.И. Хирургия ободочной кишки. — М., 1988.) Накладывая анастомоз бок в бок, необходимо помнить, что оставление длинных слепых концов может привести к патологии, известной под названием синдром слепого мешка (комплекс клинических симптомов, вызванных скоплением кишечного содержимого в мертвом пространстве между ушитой культей кишки и местом анастомоза). В функциональном отношении преимущество имеет инвагинаци-онный илеотрансверзоанастомоз конец тонкой в бок толстой кишки, который препятствует возможному обратному забрасыванию химуса через анастомоз из ободочной кишки в подвздошную (рис. 12-192).
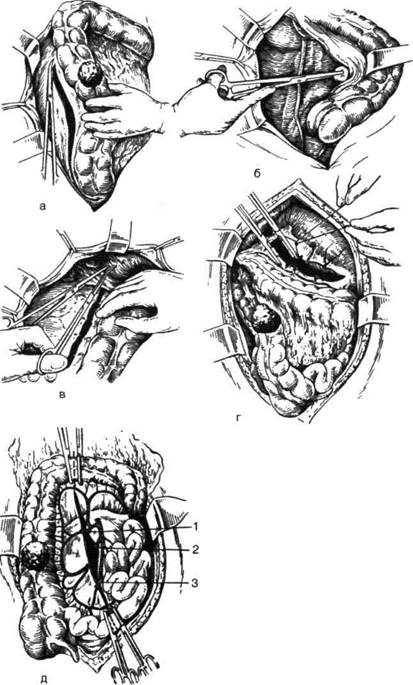
Техника выполнения анастомоза бок в бок. Выполняют срединную лапаротомию и ревизию органов брюшной полости. Намечают объём операции в зависимости от характера и распространенности патологического процесса. Мобилизацию правой половины толстой кишки начинают с илеоцекального угла, захватывая 10—15 см подвздошной кишки. Для этого слепую кишку и восходящую ободочную отводят кнутри и, отступив на 1,5—2 см кнаружи от слепой кишки, рассекают ножницами заднюю париетальную брюшину вдоль правого бокового канала, продолжая разрез от илеоцекального угла по наружному краю слепой и восходящей ободочной кишки до правого изгиба (рис. 12-193, а). Тупо выделяют кнутри слепую и восходящую ободочную кишки вместе с брыжейкой (рис. 12-193, б).
Рис. 12-192. Различные виды илеотрансмрзостомии. а — схема правосторонней гемикол-эктомии, б — восстановление непрерывности кишки путём илеотрансверэостомии по способу бок в бок или конец в бок. (Из: Литтманн И. Брюшная хирургия. — Будапешт, 1970; Юх-тин В.И. Хирургия ободочной кишки. — М., 1988.) Далее мобилизуют правый изгиб ободочной кишки и правую треть её. Для этого по частям пересекают между зажимами печёночно-ободочную связку и перевязывают шёлком (рис. 12-193, в). Так же пересекают соединительнотканные тяжи между двенадцатиперстной кишкой и задней поверхностью правого изгиба ободочной кишки с обязательной перевязкой сосудов. При выделении правого изгиба есть опастность повредить головку поджелудочной железы и панкреатодуоденальную артерию, что может нарушить кровоснабжение двенадцатиперстной кишки. Затем между зажимами по частям пересекают и перевязывают шёлком желудочно-ободоч-ную связку (lig. gastrocolicum) на протяжении 7—8 см от правого изгиба до уровня резекции правой трети поперечной ободочной кишки (рис. 12-193, г). Большой сальник удаляют соответственно уровню резекции поперечной ободочной кишки с перевязкой сосудов (при раке удаляют весь большой сальник). Затем рассекают брыжейку в области терминального отдела подвздошной кишки. Для этого, отступив на 10—15 см от слепой кишки, тупым инструментом (зажим Кохера) ближе к кишке в брыжейке подвздошной кишки проделывают отверстие, через него проводят марлевую держалку, которой приподнимают кишку, и от этого места в сторону слепой кишки брыжейку подвздошной кишки пересекают по частям между зажимами и перевязывают шелком. На удаляемую часть толстой и терминальный отдел тонкой кишки накладывают зажимы, между которыми кишки рассекают. Перевязывать и рассекать следует подвздошно-ободочную артерию (a. iliocolica), правую ободочную артерию (a. colica dextra) и ветви средней ободочной артерии (a. colica media) (рис. 12-193, д). При наложении илеотрансверзоанастомоза бок в бок петля подвздошной кишки анасто-мозируется с поперечной ободочной кишкой изоперистальтически, т.е. концы их «смотрят» в противоположные стороны. Анастомоз бок в бок должен располагаться на свободной стороне ободочной кишки на расстоянии 3—4 см от её конца и около 2 см от конца подвздошной кишки. На этом отрезке, отступив около 1 см от свободной ленты ободочной кишки и на 1 см от брыжеечного края тонкой кишки, между ними накладывают задний ряд узловых серозно-мышечных шёлковых швов на протяжении 6—7 см вдоль свободной ленты. Далее параллельно заднему ряду серозно-мышечных швов на расстоянии до 1 см от него вскрывают вначале просвет подвздошной кишки, не доходя до крайних нитей-держалок на 1 — 1,5 см. Затем параллельно разрезу подвздошной кишки вскрывают просвет ободочной кишки посредине свободной ленты. Внутренний ряд швов накладывают через все оболочки не прерывным обвивным кетгутовым швом или узловыми шёлковыми швами, наружный ряд (серозно-мышечные швы) накладывают
узловыми шёлковыми швами. Петлю подвздошной кишки по обе стороны анастомоза дополнительно фиксируют к ободочной кишке двумя— тремя узловыми швами с каждой стороны.
Рис. 12-193. Этапы выполнения правосторонней гемиколэктомии. а — рассечение задней париетальной брюшины от слепой кишки до правого печеночного изгиба, б — отделение слепой и восходящей ободочной кишки кнутри, в — пересечение печёноч-но-ободочной связки, г— пересечение желудочно-ободочной связки, д — рассечение брыжейки ободочной кишки: 1 — правая ветвь средней ободочной артерии, 2 — правая ободочная артерия, 3 — подвздошно-ободочная артерия. (Из: В.И. Юхтин. Хирургия ободочной кишки. — М., 1988.)
|
||||||||
|
Последнее изменение этой страницы: 2020-03-26; просмотров: 198; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.133.147.87 (0.005 с.) |