Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Глава I. Теоретические основы электрокардиографииСодержание книги
Поиск на нашем сайте
Глава I. Теоретические основы электрокардиографии БИОЭЛЕКТРИЧЕСКИЕ ЯВЛЕНИЯ В СЕРДЕЧНОЙ МЫШЦЕ. Возникновение электрических потенциалов в сердечной мышце связано с движением ионов через клеточную мембрану. Основную роль при этом играют катионы Na и K (K+ Na+ ). Внутри клетки K+ значительно больше, чем во внеклеточной жидкости, концентрация внутриклеточного Na,, наоборот, намного меньше, чем вне клетки. В покое наружная поверхность клетки миокарда заряжена положительно, вследствие преобладания там катионов Na, внутренняя поверхность клеточной мембраны имеет отрицательный заряд вследствие преобладания внутри клетки анионов (Cl, HCO3). 2. Мембрана становится проницаемой для катионов Na, которые устремляются внутрь клетки и переносят туда положительный заряд. Наружная поверхность данного участка приобретает отрицательный заряд вследствие преобладания там анионов. При этом появляется разность потенциалов между положительным и отрицательным участками поверхности клетки, регистрирующий прибор зафиксирует отклонение от изоэлектрической линии. Этот процесс носит название деполяризация и связан с потенциалом действия. 3. Вскоре вся наружная поверхность клетки приобретает отрицательный заряд, а внутренняя – положительный, то есть произойдет обратная поляризация. Регистрируемая кривая вернется к изоэлектрической линии. 4. В конце периода возбуждения клеточная мембрана становится менее проницаемой для Na+, но более проницаемой для К+, которые устремляются из клетки (вследствие разности вне- и внутриклеточной концентрации), следовательно наружная поверхность мембраны снова постепенно приобретает положительный заряд, а внутренняя – отрицательный заряд. Это – систола. 5. Наружная поверхность вновь становится положительной, а внутренняя – отрицательная. Регистрируется прямая линия – диастола.
ФУНКЦИИ СЕРДЦА Мышца сердца состоит из двух видов клеток - клеток проводящей системы и сократительного миокарда. Сердце обладает рядом функций, присущих в основном только ему. Автоматизм – способность сердца вырабатывать электрические импульсы при отсутствии всякий внешних раздражений. Функцией автоматизма обладают клетки синоатриального узла (СА-узла) и проводящей системы сердца: атриовентрикулярного соединения (АВ-соединения), проводящей системы предсердий и желудочков. Они получили название клеток водителей ритма – пейсмекеров. Сократительный миокард лишен функции автоматизма. В норме единственным водителем ритма является СА-узел, который подавляет автоматическую активность остальных (эктопических) водителей сердца. При поражении СА-узла функцию водителя ритма могут взять на себя нижележащие отделы проводящей системы сердца – центры автоматизма 2 и даже 3 порядка. На функцию СА-узла и других водителей ритма большое влияние оказывает симпатическая и парасимпатическая нервная система: активизация симпатической системы ведет к увеличению автоматизма клеток СА-узла и проводящей системы, а парасимпатической системы – к уменьшению их автоматизма. Проводимость – способность сердца проводить импульсы возбуждения, возникшего в каком-либо участке сердца, к другим отделам сердечной мышцы. В норме импульсы проводятся от синусового узла к мышце предсердий и желудочков. Наибольшей проводимостью обладает проводящая система сердца. Строение проводящей системы. Проводящая система сердца начинается синусовым узлом, который расположен субэпикардиально в верхней части правого предсердия между устьями полых вен. Он представляет собой пучок специфической сердечно-мышечной ткани. Основной функцией синусового узла является генерализация электрических импульсов нормальной периодичности. Нормальный автоматизм синусового узла составляет 60-80 импульсов в минуту. Синусовый узел, обладающий наибольшим автоматизмом, называют автоматическим центром первого порядка. Импульс из синусового узла достигает миокарда предсердий и по предсердиям возбуждение распространяется преимущественно по трем внутриузловым путям, соединяющий синусовый узел с атриовентрикулярным узлом. Эти пути – передний, средний и задний – называются трактами Бахмана, Венкебаха, Тореля. Важное значение имеет межпредсердный тракт (пучок Бахмана), который обеспечивает практически синхронное возбуждение правого и левого предсердий. Из предсердий импульс попадает в атриовентрикулярный узел, который расположен в нижней части правого предсердия справа от межпредсердной перегородки рядом с устьем коронарного синуса, вдаваясь в перегородку между предсердиями и желудочками. От узла волокна направляются во все стороны. Нижняя часть узла, утончаясь, переходит в пучок Гиса. На уровне атриовентрикулярного узла волна возбуждения значительно задерживается. Это обусловлено электрофизиологическими особенностями проводящей ткани атриовентрикулярного узла. Вследствие замедленной проводимости и продолжительного рефрактерного периода атриовентрикулярный узел выполняет свою основную функцию – фильтрует подходящие к нему импульсы. Кроме того, он задерживает проведение импульсов. Это создает возможность для окончания возбуждения и сокращения предсердий до того, как начнется возбуждение желудочков. Между атриовентрикулярным узлом и пучком Гиса нет четкой границы. Пучок Гиса начинается из хвоста атриовентрикулярного узла. Атриовентрикулярное соединение обладает функцией автоматизма, вырабатывая импульсы 40-60 импульсов в минуту. Клетки водителя ритма в предсердиях, атриовентрикулярном узле и в пучке Гиса называют автоматическими центрами второго порядка. Пучок Гиса разделяется сначала на 2 ножки – правую и левую ножки пучка Гиса, причем левая ножка короче правой. Затем пучок Гиса образует 3 ветви: правую ножку и 2 ветви левой ножки пучка Гиса: передне-верхнюю и задне-нижнюю. Эти ветки спускаются вниз по обеим сторонам межжелудочковой перегородки. Ножки пучка Гиса и их разветвления, а также конечная часть пучка Гиса обладают функцией автоматизма. Это автоматические центры третьего порядка. Их автоматизм составляет 15-40 импульсов в минуту. Конечные разветвления правой и левой ножек Гиса постепенно переходят в волокна Пуркинье, которые непосредственно связываются с сократительным миокардом желудочков, пронизывая всю мышцу сердца. Возбудимость – способность сердца возбуждаться под влиянием импульсов. Функцией возбудимости обладают клетки проводящей системы сердца и сократительного миокарда. В желудочках процесс возбуждения идет от эндокарда к эпикарду. При возбуждении миокарда создается электродвижущая сила (ЭДС), которая распространяется на поверхность человеческого тела и служит основой для регистрации ЭКГ. Сократимость – способность сердечной мышцы сокращаться в ответ на возбуждение. Этой функцией обладает сократительный миокард. В результате последовательного сокращения различных отделов сердца осуществляется насосная функция сердца.
МЕТОДИКА ЗАПИСИ ЭКГ. Электрокардиограмма представляет собой запись изменения суммарного электрического потенциала, возникающего при возбуждении множества миокардиальных клеток. Запись ЭКГ осуществляется с помощью электрокардиографа, основными частями которого являются гальванометр, система усиления, переключатель отведения и регистрирующее устройство. Электрические потенциалы, возникающие в сердце, воспринимаются электродами, усиливаются и приводят в действие гальванометр. Изменения магнитного поля передаются на регистрирующее устройство и фиксируются на электрокардиографическую ленту. Для регистрации ЭКГ больного обычно укладывают на спину. Запись ЭКГ должна производиться в теплом помещении во избежание дрожи больного. Больного просят расслабить мышцы, так как дрожь и напряжение мышц искажают ЭКГ. Он должен лежать, не двигаясь, с вытянутыми вдоль туловища руками. Качество записи лучше при спокойном неглубоком дыхании. При резкой одышке регистрацию ЭКГ производят в положении полусидя при обычном для него дыхании. Запись ЭКГ осуществляется с помощью электродов, располагаемых на обоих предплечьях и обеих голенях. Электроды представляют собой металлические пластинки с гнездами для подключения проводов, идущих к электрокардиографу. Обычно на электродах имеются специальные стержни, с помощью которых электрод посредством резиновой ленты фиксируют на конечности. Для наложения грудного электрода используют специальную грущу. Кожу на месте наложения электродов желательно обезжирить спиртом. В качестве токопроводящей среды между кожей и электродом используют марлевые прокладки, смоченные изотоническим или 5-10% раствором натрия хлорида, либо специальные электродные пасты. Электроды прибинтовывают к конечностям специальными резиновыми лентами. При выраженной волосистости кожи груди часто приходится смачивать водой места наложения грудных электродов или даже натирать их мылом. При наличии наводных токов можно рекомендовать фиксировать грудной электрод липким пластырем или лучше придерживать его за резиновую грушу рукой больного. После наложения электродов на конечности пациента к ним подключают провода от шланга отведений электрокардиографа, имеющие различный цвет. Провод с красным наконечником присоединяют к правой руке, с желтым - к левой руке, зеленым - к левой ноге. Провод с черным наконечником (заземление) накладывают на правую ногу. Провод с белым наконечником является грудным. Последовательную запись отведений ЭКГ проводят путем поворота ручки переключателя электрокардиографа. Все соединения конечностей между собой происходят автоматически. Сначала устанавливают ручку переключателя отведений на 0 и записывают милливольт, который служит ориентиром для стандартизации зубцов ЭКГ. Обычно устанавливают милливольт, равный 10 мм. В связи с тем, что ЭКГ обычно записывают на разграфленной миллиметровой ленте, 10 мм соответствует 10 маленьким клеточкам. После 5 таких клеточек на электрокардиографической ленте следует более тонкая линия. Желательно производить калибрацию ЭКГ с помощью милливольта и в начале и в конце съемки ЭКГ. После записи милливольта ручку переключателя отведений ставят на 1 отведение, включают лентопротяжный механизм и записывают ЭКГ. После этого последовательно регистрируют ЭКГ во 2, 3, aVR, aVL и aVF отведениях, устанавливая ручку переключателя отведений на соответствующее положение. В большинстве случаев ЭКГ в 3 и aVF отведениях фиксируют дважды - при обычном дыхании и при задержке дыхания на глубоком вдохе. Для записи грудных отведений используют грудной электрод (V). Его ставят так, чтобы в каждой новой его позиции он располагался на другом участке грудной клетки. Желательно ставить его в межреберный промежуток, а не на ребро. При последовательном перемещении электрода из одной точки в другую с помощью одноканального электрокардиографа регистрируют по очереди ЭКГ в отведениях V1 - V6. В настоящее время в практической работе все чаще используют многоканальные электрокардиографы, позволяющие записывать ЭКГ сразу в нескольких отведениях. Таким образом, обычное электрокардиографическое исследование включает регистрацию ЭКГ в 12 отведениях: в 6 - от конечностей (1, 2, 3, aVR, aVL, aVF) и в 6 - грудных (V1 -V 6). В каждом отведении регистрируется не менее 4 комплексов ЭКГ. Большинство современных электрокардиографов могут регистрировать ЭКГ с различной скоростью движения ленты: 12,5; 25; 50; 75 и 100 мм в сек. При скорости движения ленты 50 мм в сек. Каждая маленькая клеточка, расположенная между соседними вертикальными линиями (расстояние 1мм), соответствует интервалу 0,02 с. Каждая пятая вертикальная линия на электрокардиографической ленте является более толстой. Период времени, соответствующий расстоянию между 2 толстыми линиями (расстояние 5 мм), равен 0,1 с. Постоянная скорость движения ленты и миллиметровая сетка на бумаге позволяет измерять продолжительность зубцов и интервалов ЭКГ и амплитуду этих зубцов. При скорости движения ленты 25 мм/с каждая маленькая клеточка соответствует 0,04 с.
АЛГОРИТМ РАБОТЫ. Подготовка прибора к работе. Установите электрокардиограф в удобном для оператора положении. Заправьте электрокардиограф бумажной лентой следующим образом: · слегка утопите и отведите в сторону подвижной столик, при этом под действием пружины столик откидывается и занимает должное положение; · установите рулон бумаги на вращающуюся втулку; свободный конец ленты заправьте поверх роликов в направляющие пазы подвижного столика, при этом конец ленты должен выходить из окна столика на 2 - 3 см. · установите столик в рабочее положение. Установите органы управления в исходное положение: - кнопку включения сети в положение отключено (верхнее положение); - переключатель отведения в положение «1мV»; - переключатель чувствительности в положение «10 mm/mV»; - кнопку записи «М» в положение отключено (верхнее положение); - кнопку успокоения «0-МТ» в положение включено (нижнее положение); - кнопку переключения скорости «50 /25» в верхнее или нижнее положение в зависимости от требуемой скорости движения ленты. Подключите к разъему «127/ 220» электрокардиографа сетевой кабель, имеющий плоскую вилку. Кабель включается в розетку сети с любым напряжением 127 или 220 В, нужный режим устанавливается автоматически. Запрещается пытаться подключить сетевой кабель к разъему «12 В» электрокардиографа. Запись электрокардиограммы. Включите электрокардиограф, нажав и зафиксировав в нижнем положении кнопку включения сети. При этом должен засветиться индикатор включения сети. Регулятором смещения пера установите перо на середину ленты, включите кнопку успокоения «0-МТ». Включите кнопку записи «М». Нажимая и спуская кнопку калибровки «1mV». Запишите два калибровочных сигнала, указывающих на чувствительность прибора. Включите кнопку записи.. Установите переключатель отведений в положение «1» (1-е отведение), включите кнопку записи и запишите необходимое число циклов электрокардиограммы. Переключая переключатель отведений, запишите электрокардиограммы для других отведений. При переключении переключателя отведений осуществляется автоматическое успокоение. При необходимости дополнительного успокоения включите кнопку успокоения «0-МТ». В Н И М А Н И Е! Перестановку грудного электрода или проверку качества контактов в цепи пациента для исключения биения пера и выхода его из строя проводите только при включенной кнопке успокоения «0-МТ». Для получения качественной записи электрокардиограммы необходимо, чтобы пациент лежал в удобном положении, был расслаблен и спокоен. Во время записи электрокардиограммы пациент не должен касаться корпуса электрокардиографа, а оператору не следует одновременно касаться пациента и электрокардиографа. Не следует прикасаться к кабелю отведений в момент записи. Так как это может привести к неточности в записи электрокардиограммы. Виды помех и их устранение. При записи электрокардиограмм могут встретиться различные виды помех: а) размытость записи с периодическим повторением зубцов, вызванная влиянием сети переменного тока. Методы устранения: · проверьте состояние электродов и штырей кабеля отведения (они должны быть чистые и блестящие); · проверьте качество контакта каждого электрода с кожей пациента; · проверьте качество контактов штырей кабеля отведений с электродами; · проверьте расположение проводов кабеля отведений; · проверьте, не касаются ли конечности пациента каких- либо металлических частей; · поменяйте местами штыри вилки сетевого кабеля в гнездах розетки сети; · отключите от розеток сети электрические приборы; · заземлите электрокардиограф, соединив гнездо заземления с заземляющим контуром, при отсутствии которого может быть использована водопроводная труба или, при невозможности подключения к ней, труба центрального отопления. Кабель заземления имеется в комплекте принадлежностей прибора; · переместите пациента в другое место в комнате. б) размытость записи, вызванная непроизвольным сокращением скелетных мышц пациента. Методы устранения: · попросите пациента занять удобное положение и расслабиться; · успокойте пациента, предупредите его о необходимости хранить молчание; · при необходимости предложите пациенту отдохнуть в течение 10 - 15 минут. в) блуждающая нулевая линия, вызванная движением пациента во время записи электрокардиограммы. Методы устранения: · попросите пациента лежать спокойно, не двигаться, не разговаривать, дышать ровно.
Укорочение интервала PQ а. Функциональное укорочение интервала PQ. PQ < 0,12 с. Наблюдается в норме, при повышении симпатического тонуса, артериальной гипертонии.
б. Синдром WPW. PQ < 0,12 с, наличие дельта-волны, комплексы QRS широкие, интервал ST и зубец T дискордантны комплексу QRS.
в. АВ-узловой или нижнепредсердный ритм. PQ < 0,12 с, зубец P отрицательный в отведениях II, III, aVF.
3. Депрессия сегмента PQ: перикардит. Депрессия сегмента PQ во всех отведениях, кроме aVR, наиболее выражена в отведениях II, III и aVF. Депрессия сегмента PQ отмечается также при инфаркте предсердий, который возникает в 15% случаев инфаркта миокарда.
Комплекс QRS. Ширина — 0,06—0,10 с. Небольшой зубец Q (ширина < 0,04 с, амплитуда < 2 мм) бывает во всех отведениях кроме aVR, V1 и V2. Переходная зона грудных отведений (отведение, в котором амплитуды положительной и отрицательной части комплекса QRS одинаковы) обычно находится между V2 и V4. Ширина комплекса QRS С а. Блокада передней ветви левой ножки пучка Гиса. Отклонение электрической оси сердца влево (от –30° до –90°). Низкий зубец R и глубокий зубец S в отведениях II, III и aVF. Высокий зубец R в отведениях I и aVL. Может регистрироваться небольшой зубец Q. В отведении aVR имеется зубец поздней активации (R'). Характерно смещение переходной зоны влево в грудных отведениях. Наблюдается при врожденных пороках и других органических поражениях сердца, изредка — у здоровых людей. Лечения не требует.
б. Блокада задней ветви левой ножки пучка Гиса. Отклонение электрической оси сердца вправо (> +90°). Низкий зубец R и глубокий зубец S в отведениях I и aVL. Может регистрироваться небольшой зубец Q в отведениях II, III, aVF. Отмечается при ИБС, изредка — у здоровых людей. Встречается нечасто. Необходимо исключить другие причины отклонения электрической оси сердца вправо: гипертрофию правого желудочка, ХОЗЛ, легочное сердце, боковой инфаркт миокарда, вертикальное положение сердца. Полную уверенность в диагнозе дает только сравнение с предыдущими ЭКГ. Лечения не требует.
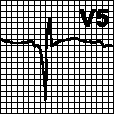
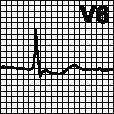
в. Неполная блокада левой ножки пучка Гиса. Зазубренность зубца R или наличие позднего зубца R (R') в отведениях V5, V6. Широкий зубец S в отведениях V1, V2. Отсутствие зубца Q в отведениях I, aVL, V5, V6.
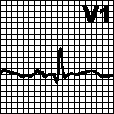
г. Неполная блокада правой ножки пучка Гиса. Поздний зубец R (R') в отведениях V1, V2. Широкий зубец S в отведениях V5, V6.
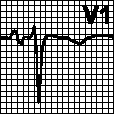
2. > 0,12 с а. Блокада правой ножки пучка Гиса. Поздний зубец R в отведениях V1, V2 с косонисходящим сегментом ST и отрицательным зубцом T. Глубокий зубец S в отведениях I, V5, V6. Наблюдается при органических поражениях сердца: легочном сердце, болезни Ленегра, ИБС, изредка — в норме. Замаскированная блокада правой ножки пучка Гиса: форма комплекса QRS в отведении V1 соответствует блокаде правой ножки пучка Гиса, однако в отведениях I, aVL или V5, V6 регистрируется комплекс RSR'. Обычно это бывает обусловлено блокадой передней ветви левой ножки пучка Гиса, гипертрофией левого желудочка, инфарктом миокарда.
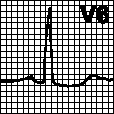
б. Блокада левой ножки пучка Гиса. Широкий зазубренный зубец R в отведениях I, V5, V6. Глубокий зубец S или QS в отведениях V1, V2. Отсутствие зубца Q в отведениях I, V5, V6. Наблюдается при гипертрофии левого желудочка, инфаркте миокарда, болезни Ленегра, ИБС, иногда — в норме.
в. Блокада правой ножки пучка Гиса и одной из ветвей левой ножки пучка Гиса. Сочетание двухпучковой блокады с АВ-блокадой 1 степени не следует расценивать как трехпучковую блокаду: удлинение интервала PQ может быть обусловлено замедлением проведения в АВ-узле, а не блокадой третьей ветви пучка Гиса. г. Нарушение внутрижелудочковой проводимости. Расширение комплекса QRS (> 0,12 с) в отсутствие признаков блокады правой или левой ножки пучка Гиса. Отмечается при органических поражениях сердца, гиперкалиемии, гипертрофии левого желудочка, приеме антиаритмических средств классов Ia и Ic, при синдроме WPW. Лечения обычно не требует.
Амплитуда комплекса QRS 1. Низкая амплитуда зубцов. Амплитуда комплекса QRS < 5 мм во всех отведениях от конечностей и < 10 мм во всех грудных отведениях. Встречается в норме, а также при экссудативном перикардите, амилоидозе, ХОЗЛ, ожирении, тяжелом гипотиреозе.
Критерии Эстеса
3) Критерии Соколова—Лайона: (S в V1 + R в V5 или V6) > 35 мм (чувствительность 22%, специфичность 100%, критерий действителен для лиц старше 40 лет). 4) При блокаде правой ножки пучка Гиса надежных критериев нет. 5) При блокаде левой ножки пучка Гиса: (S в V2 + R в V5) > 45 мм (чувствительность 86%, специфичность 100%). 3. Высокий зубец R в отведении V1 в. Гипертрофия правого желудочка. Отклонение электрической оси сердца вправо; R/S 1 в V1 и/или R/S 1 в V6. В зависимости от формы комплекса QRS в отведении V1 выделяют три типа гипертрофии правого желудочка. 1) Тип A. Высокий R в отведении V1 (qR, R, rSR'), часто с косонисходящей депрессией сегмента ST и отрицательным зубцом T. Гипертрофия правого желудочка, как правило, резко выраженная (при стенозе легочной артерии, легочной гипертензии, синдроме Эйзенменгера).
2) Тип B. Комплекс типа RS или Rsr' в отведении V1; наблюдается при дефекте межпредсердной перегородки, митральном стенозе.
3) Тип C. Комплекс типа rS или rSr' с глубоким зубцом S в левых грудных отведениях (V5, V6). Чаще всего — при ХОЗЛ.
3. Комплексы с меняющейся амплитудой: электрическая альтернация. Альтернация комплекса QRS: чередование комплексов разной направленности и амплитуды. Наблюдается при экссудативном перикардите, ишемии миокарда, дилатационной кардиомиопатии и других органических поражениях сердца. Полная альтернация: альтернация зубца P, комплекса QRS и зубца T. Обычно наблюдается при экссудативном перикардите, часто — на фоне тампонады сердца.
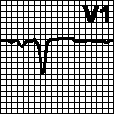
Зубец Q - представляет собой первый направленный вниз зубец желудочкового комплекса QRS, предшествующий зубцу R. Зубец Q не обязательный элемент ЭКГ. У многих лиц он отсутствует. В норме зубец Q не превышает по глубине 25% амплитуды зубца R. По ширине он не должен превышать 0,03 с. Зубец Q шире и глубже указанных размеров является патологическим и отражает некроз миокарда или рубец. Иногда патологический зубец Q в III отведении встречается при ТЭЛА - синдроме. Если комплекс QRS представлен единственным отрицательным зубцом (то есть не регистрируется зубец R), то этот комплекс обозначают как зубец QS. 1. Инфаркт миокарда. Ширина > 0,04 с (> 0,05 с в III отведении). Амплитуда > 2 мм либо 25% амплитуды зубца R ( 50% в отведении aVL, 15% в отведениях V4—V6).
2. Псевдоинфарктная кривая. Патологический зубец Q в отсутствие инфаркта миокарда. Причины: органические поражения сердца (особенно дилатационная кардиомиопатия и гипертрофическая кардиомиопатия, амилоидоз, миокардиты), заболевания опорно-двигательного аппарата, гипертрофия левого или правого желудочка, ХОЗЛ, легочное сердце, ТЭЛА, пневмоторакс, блокада левой ножки пучка Гиса, блокада передней ветви левой ножки пучка Гиса, синдром WPW, заболевания ЦНС, гиперкальциемия, шок, гипоксия, панкреатит, операции, травмы сердца. Зубец R 1. Смещение переходной зоны вправо. R/S > 1 в отведении V1 или V2. Встречается в норме, при гипертрофии правого желудочка, заднем инфаркте миокарда, миопатии Дюшенна, блокаде правой ножки пучка Гиса, синдроме WPW.
2. Смещение переходной зоны влево. Переходная зона смещена к V5 или V6. R/S < 1 в отведениях V5, V6. Встречается в норме, при передне-перегородочном и переднем инфаркте миокарда, дилатационной кардиомиопатии и гипертрофической кардиомиопатии, гипертрофии левого желудочка, ХОЗЛ, легочном сердце, гипертрофии правого желудочка, блокаде передней ветви левой ножки пучка Гиса, синдроме WPW.
3. Дельта-волна (дополнительная волна в начальной части желудочкового комплекса): синдром WPW. PQ < 0,12 с; расширенный комплекс QRS с дельта-волной. Локализацию дополнительного пути можно установить по отведениям, в которых зарегистрирована отрицательная дельта-волна: а. II, III, aVF — задний дополнительный путь; б. I, aVL — левый боковой путь; в. V1 с отклонением электрической оси сердца вправо — правый передне-перегородочный путь; г. V1 с отклонением электрической оси сердца влево — правый боковой путь.
4. Зазубрина на нисходящем колене зубца R (зубец Осборна). Поздний положительный зубец в конечной части желудочкового комплекса. Наблюдается при гипотермии. По мере понижения температуры тела амплитуда зубца Осборна увеличивается.
Сегмент ST. Обычно на изолинии. В отведениях от конечностей в норме возможны депрессия до 0,5 мм, подъем до 1 мм. В грудных отведениях возможен подъем ST до 3 мм выпуклостью вниз (синдром ранней реполяризации желудочков). Подъем сегмента ST а. Повреждение миокарда. В нескольких отведениях — подъем сегмента ST выпуклостью вверх с переходом в зубец T. В реципрокных отведениях — депрессия сегмента ST. Часто регистрируется зубец Q. Изменения носят динамический характер; зубец T становится отрицательным прежде, чем сегмент ST возвращается на изолинию.
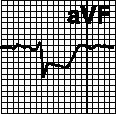
б. Перикардит. Подъем сегмента ST во многих отведениях (I—III, aVF, V3—V6). Отсутствие депрессии ST в реципрокных отведениях (кроме aVR). Отсутствие зубца Q. Депрессия сегмента PQ. Изменения носят динамический характер; зубец T становится отрицательным после того, как сегмент ST возвращается на изолинию.
в. Аневризма левого желудочка. Подъем сегмента ST, обычно с глубоким зубцом Q либо форма желудочкового комплекса — типа QS. Изменения сегмента ST и зубца T носят постоянный характер.
г. Синдром ранней реполяризации желудочков. Подъем сегмента ST выпуклостью вниз с переходом в конкордантный зубец T. Зазубрина на нисходящем колене зубца R. Широкий симметричный зубец T. Изменения сегмента ST и зубца T носят постоянный характер. Вариант нормы.
д. Прочие причины подъема сегмента ST. Гиперкалиемия, острое легочное сердце, миокардиты, опухоли сердца. Депрессия сегмента ST а. Ишемия миокарда. Горизонтальная или косонисходящая депрессия ST.
б. Нарушение реполяризации. Косонисходящая депрессия сегмента ST выпуклостью вверх (при гипертрофии левого желудочка). Отрицательный зубец T. Изменения более выражены в отведениях V5, V6, I, aVL.
в. Гликозидная интоксикация. Корытообразная депрессия сегмента ST. Двухфазный или отрицательный зубец T. Изменения более выражены в левых грудных отведениях.
г. Неспецифические изменения сегмента ST. Отмечаются в норме, при пролапсе митрального клапана, приеме некоторых лекарственных средств (сердечных гликозидов, диуретиков, психотропных средств), при электролитных нарушениях, ишемии миокарда, гипертрофии левого и правого желудочка, блокаде ножки пучка Гиса, синдроме WPW, тахикардии, гипервентиляции, панкреатите, шоке.
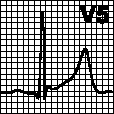
Зубец T. Положителен в отведениях I, II, V3—V6. Отрицателен в aVR, V1. Может быть положительным, уплощенным, отрицательным или двухфазным в отведениях III, aVL, aVF, V1 и V2. У здоровых молодых людей бывает отрицательный зубец T в отведениях V1—V3 (стойкий ювенильный тип ЭКГ). 1. Высокий зубец T. Амплитуда зубца T > 6 мм в отведениях от конечностей; в грудных отведениях > 10—12 мм (у мужчин) и > 8 мм у женщин. Отмечается в норме, при гиперкалиемии, ишемии миокарда, в первые часы инфаркта миокарда, при гипертрофии левого желудочка, поражениях ЦНС, анемии.
2. Глубокий отрицательный зубец T. Широкий глубокий отрицательный зубец T регистрируется при поражениях ЦНС, особенно при субарахноидальном кровоизлиянии. Узкий глубокий отрицательный зубец T — при ИБС, гипертрофии левого и правого желудочка.
3. Неспецифические изменения зубца T. Уплощенный или слабо инвертированный зубец T. Отмечается в норме, при приеме некоторых лекарственных средств, при электролитных нарушениях, гипервентиляции, панкреатите, ишемии миокарда, гипертрофии левого желудочка, блокаде ножки пучка Гиса. Стойкий ювенильный тип ЭКГ: отрицательный зубец T в отведениях V1—V3 у молодых людей.
Интервал QT. Длительность обратно пропорциональна ЧСС; обычно колеблется в пределах 0,30—0,46 с. QTc = QT/RR, где QTc — корригированный интервал QT; в норме QTc 0,46 у мужчин и 0,47 у женщин. 1. Удлинение интервала QT. QTc > 0,46 для мужчин и > 0,47 для женщин; (QTc = QT/RR).
а. Врожденное удлинение интервала QT: синдром Романо—Уорда (без нарушений слуха), синдром Ервела—Ланге-Нильсена (с глухотой). б. Приобретенное удлинение интервала QT: прием некоторых лекарственных средств (хинидина, прокаинамида, дизопирамида, амиодарона, соталола, фенотиазинов, трициклических антидепрессантов, лития), гипокалиемия, гипомагниемия, выраженная брадиаритмия, миокардиты, пролапс митрального клапана, ишемия миокарда, гипотиреоз, гипотермия, низкокалорийные жидкие белковые диеты. 2. Укорочение интервала QT. QT < 0,35 с при ЧСС 60—100 мин–1. Наблюдается при гиперкальциемии, гликозидной интоксикации. Зубец U 1. Увеличение амплитуды зубца U. Амплитуда зубца U > 1,5 мм. Наблюдается при гипокалиемии, брадикардии, гипотермии, гипертрофии левого желудочка, приеме некоторых лекарственных средств (сердечных гликозидов, хинидина, амиодарона, изопреналина).
2. Отрицательный зубец U. Наблюдается при ишемии миокарда и гипертрофии левого желудочка. 1.9. ОБЩАЯ СХЕМА (план) РАСШИФРОВКИ ЭКГ I. Анализ сердечного ритма и проводимости: 1). Оценка регулярности сердечных сокращений; 2). Подсчет числа сердечных сокращений; 3). Определение источника возбуждения; 4). Оценка функции проводимости. II. Определение поворотов сердца вокруг переднезадней, продольной и поперечной осей: 1). Определение положения электрической оси сердца. III. Анализ предсердного зубца Р. IY. Анализ желудочкового комплекса QRST: 1). Анализ комплекса QRS; 2). Анализ сегмента RS-T; 3). Анализ зубца Т; 4). Анализ интервала Q-T/ Y. Электрокардиографическое заключение.
Варианты ритмов. А. ЧСС < 100 мин–1: отдельные виды аритмий ЧСС < 100 мин–1: диагностический алгоритм. НПГ — ножка пучка Гиса, ЭС — экстрасистолы
Нормальный синусовый ритм.
Сердечный ритм, исходящий из синусового узла, называется синусовым ритмом. У здоровых людей ритм синусовый. Принадлежность к синусовому ритму устанавливают на основании следующих критериев: 1. Наличие зубца Р перед комплексом QRS. 2. Постоянное и нормальное расстояние Р Q (0,12-0,20 с); 3. Частота ритма 60-80 в 1 мин; 4. Постоянное расстояние Р-Р или R – R; 5. зубец Р обязательно положителен вI, II, aVF, V 2 - V6, отрицателен в отведении aVR. 2. Синусовая тахикардия. Правильный ритм. Синусовые зубцы P обычной конфигурации (амплитуда их бывает увеличена). ЧСС 100—180 мин–1, у молодых лиц — до 200 ми
|
||||||||||||||||||||||
|
Последнее изменение этой страницы: 2016-08-16; просмотров: 634; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.116.19.29 (0.017 с.) |





 .
.