Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Изменения лейкоцитарной формулыСодержание книги
Поиск на нашем сайте Процентное соотношение различных видов лейкоцитов называется лейкоцитарной формулой или лейкограммой. Исследование лейкоцитарной формулы имеет большое значение в диагностике большинства гематологических, инфекционных, воспалительных заболеваний, в оценке тяжести состояния и эффективности проводимой терапии. Изменения лейкоцитарной формулы имеют место при целом ряде заболеваний, первичный диагноз лейкоза ставится на основании изменений лейкоцитарной формулы, но чаще всего они являются неспецифическими. В нормальной лейкограмме содержится: Лимфоцитов 19-37%, моноцитов 3-11%, эозинофилов 0,5-5%, базофилов 0-1%, нейтрофилов палочкоядерных 1-6%, нейтрофилов сегментоядерных 47-72% (Чиркин А.А., 2007). Лейкоцитарная формула имеет возрастные особенности. Для новорожденного характерно повышенное содержание нейтрофилов, постепенно снижающееся, а содержание лимфоцитов увеличивается и к 5-му дню их число сравнивается, составляя 40-44%. Если изобразить изменения графически, в виде кривых, то между 3-5 днем отмечается пересечение этих кривых – так называемый первый перекрест. К концу первого месяца жизни устанавливается лейкоцитарная формула, характерная для всего первого года. Лейкоцитарная формула у грудных детей легко изменяется при сильном плаче, резких изменениях питания, при переохлаждении, перегревании, в случае болезни. К концу первого года жизни начинает уменьшаться число лимфоцитов и увеличиваться число нейтрофилов, они становятся равными в возрасте 5-7 лет (второй перекрест нейтрофилов и лимфоцитов). В возрасте 14-15 лет лейкоцитарная формула детей приближается к лейкоцитарной формуле взрослых. Нейтрофилы Нейтрофилы являются микрофагами, то есть поглощают небольшие частицы. Они способны к адгезии, амебоидному движению, эмиграции за пределы сосудов и хемотаксису (направленному движению в места воспаления или повреждения тканей). После фагоцитирования нейтрофилы погибают. Нейтрофилы содержат большое количество миелопероксидазы - сильного антибактериального агента, имеющего зеленоватый цвет, что определяет зеленоватый оттенок самих нейтрофилов, цвет гноя и некоторых других выделений, богатых нейтрофилами. Погибшие нейтрофилы вместе с разрушенными клетками формируют гной. Нейтрофилы играют важную роль в защите организма от бактериальных и грибковых инфекций и сравнительно меньшую — в защите от вирусных инфекций. Первую классификацию нейтрофилов предложил немецкий гематолог Арнет. Он разделил все нейтрофилы на 5 классов в зависимости от числа сегментов. Нейтрофилы с одним сегментом (незрелые), двумя, тремя, четырьмя и пятью сегментами (наиболее зрелые). В норме в крови преобладают нейтрофилы с двумя и тремя сегментами. 1 с – 2 с - 3 с – 4 с – 5 с
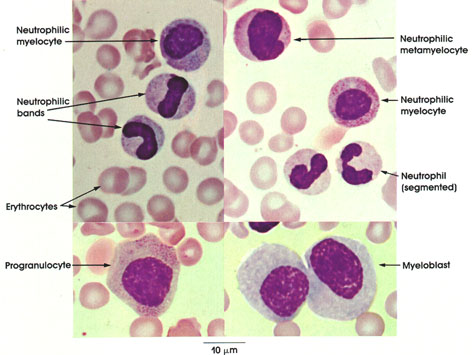
Увеличение количества незрелых 1-сегментарных клеток, расположенных в схеме слева от доминирующих в норме 2-х- и 3-х- сегментарных, Арнет назвал «сдвигом нейтрофильного ядра влево». Сдвиг влево наблюдается при многих инфекционных заболеваниях, особенно пиогенных; при радиационных поражениях, травмах, внутрисосудистом гемолизе, острых воспалительных процессах, инфаркте миокарда, кровотечениях, шоке, интоксикациях, лимфогранулематозе. Наиболее выражен сдвиг при хроническом миелолейкозе, в этом случае встречаются единичные бластные клетки. Увеличение количества нейтрофилов с четырьмя, пятью и более сегментами Арнет назвал «сдвигом вправо». Сдвиг вправо характерен для дефицита витамина В12, витамина С, фолиевой кислоты. Другой немецкий гематолог Шиллинг создал классификацию нейтрофилов, принятую и по сей день. Класс несегментированных нейтрофилов, по Шиллингу, включает миелоциты, юные или метамиелоциты и палочкоядерные нейтрофилы. Класс сегментированных лейкоцитов включает только зрелые формы. В современных схемах кроветворения первой морфологически распознаваемой клеткой является миелобласт, он дифференцируется в промиелоцит, далее следуют миелоцит, юный, палочкоядерный, сегментоядерный нейтрофилы.
Шиллинг выделял сдвиги регенеративные и дегенеративные. Регенеративный сдвиг совпадает со сдвигом влево по Арнету и означает увеличение выработки нейтрофильных элементов. Дегенеративный сдвиг означает нарушение дифференцировки, при этом возрастает количество палочкоядерных клеток без увеличения содержания юных и миелоцитов. Пропорция сегментоядерных нейтрофилов снижается в результате блока последней стадии дифференцировки. Повышение процента нейтрофилов в крови называется относительным нейтрофилезом (нейтрофилией). Снижение процента нейтрофилов в крови называется относительной нейтропенией. При значительных отклонениях общего числа лейкоцитов лейкоцитарная формула не дает точного представления об истинном содержании лейкоцитов в крови. В этих случаях необходимо вычислить абсолютное количество каждого отдельного лейкоцита в единице объема крови. Количество лейкоцитов, выраженное в абсолютных значениях, называется лейкоцитарным профилем. Повышение абсолютного числа нейтрофилов в крови называется абсолютным нейтрофилезом, снижение абсолютного числа нейтрофилов - абсолютной нейтропенией. Нейтрофильный ответ (нейтрофилия, сдвиг влево) при острых воспалениях и инфекциях всегда предшествует лимфоцитарному. При хронических воспалениях и инфекциях преобладает лимфоцитарный ответ (инфильтрация очага воспаления лимфоцитами, абсолютный или относительный лимфоцитоз в крови). Увеличение общего числа нейтрофилов (нейтрофилия, нейтрофилез): · Острые бактериальные инфекции; · Воспаление или некроз тканей; · Стрессовые состояния; · Миелопролиферативные заболевания (миелолейкоз, эритремия); · Интоксикации. Снижение числа нейтрофилов (нейтропения): · Инфекции - бактериальные (тиф, паратиф, подострый эндокардит, милиарный туберкулез); вирусные (инфекционный гепатит, грипп, корь, краснуха, ветряная оспа); паразитарные - малярия; · Хронические воспалительные заболевания; · Почечная недостаточность; · Тяжелые формы сепсиса с развитием септического шока; · Гемобластозы - острый лейкоз, хронический лимфолейкоз; · Апластическая анемия; · Иммунные заболевания; · Наследственные формы; · Недостаточность витамина В12 и фолиевой кислоты; · Приём некоторых медикаментов (производные пиразолона, нестероидные противовоспалительные препараты, антибиотики, особенно левомицетин, сульфаниламидные препараты, препараты золота); · Прием противоопухолевых препаратов (цитостатики и иммунодепрессанты). Агранулоцитоз – синдром, характеризующийся практически полным исчезновением из крови нейтрофильных гранулоцитов и инфекционными осложнениями. Смертность составляет от 3 до 36%. Частота встречаемости 1 на 1200 человек. Чаще болеют женщины старше 40 лет. Этиология: в 60% случаев – медикаменты. Агранулоцитоз могут вызвать примерно 300 препаратов. Чаще всего вызвают развитие агранулоцитоза анальгетики, сульфаниламиды и антибиотики, противотуберкулезные препараты, снотворные, цитостатики. Также его вызывают некоторые химические вещества, вирусные инфекции. Острый агранулоцитоз. Бывает двух вариантов - 1)миелотоксический (вследствие прямого действия цитостатических препаратов, ионизирующего излучения на клетки гранулопоэза и 2)аутоиммунный.
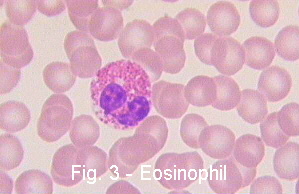
Эозинофилы содержат в цитоплазме крупные красные или розовые гранулы.
Эозинофилы участвуют в реакциях организма, которые сопровождаются гиперпродукцией Ig Е: аллергические, гельминтные и протозойные заболевания. Эозинофилы накапливаются в тканях, контактирующих с внешней средой – в лёгких, желудочно-кишечном тракте, коже, урогенитальном тракте. При аллергических заболеваниях эозинофилы нейтрализуют образующиеся в ходе этих реакций медиаторы. Эозинопения (снижение числа эозинофилов в крови) часто наблюдается в начале воспаления. Увеличение числа эозинофилов в крови (эозинофилия) соответствует началу выздоровления. Увеличение числа эозинофилов (эозинофилия): · Аллергические анафилактические реакции и болезни · Паразитарные инвазии; · Гемобластозы; · Некоторые детские инфекции (скарлатина, ветряная оспа). Уменьшение числа эозинофилов и их отсутствие (эозинопения и анэозинофилия): Эозинопения имеет диагностическое значение при инфекциях — брюшном тифе, лептоспирозе, возвратном тифе, большинстве пиогенных инфекций; из числа прочих болезней — при эклампсии, шоке, акромегалии; эозинопению вызывают адреналин, глюкокортикоиды, никотиновая кислота, никотинамид. Базофилы -самая малочисленная популяция лейкоцитов.
В крупных фиолетовых гранулах базофилов содержатся сульфатированные или карбоксилизированные кислые белки, такие как гепарин. Базофилы опосредуют аллергические анафилактические реакции. Увеличение количества базофилов (базофилия): · Аллергические реакции на пищу, лекарства, введение чужеродного белка; · Хронический миелолейкоз, миелофиброз, эритремия, лимфогранулематоз; · Хронический язвенный колит; Моноциты - крупные клетки с цитоплазмой серого цвета и почкообразным или складчатым ядром.
Моноциты циркулируют в крови около 20 часов, затем мигрируют в периферические ткани, превращаясь в макрофаги. Моноциты и макрофаги – представители системы мононуклеарных фагоцитов - обладают выраженной фагоцитарной активностью, участвуют в формировании и регуляции иммунного ответа, в регуляции кроветворения, участвуют в гемостазе, метаболизме липидов и железа. В очаге воспаления макрофаги фагоцитируют микробы, комплексы антиген-антитело, погибшие и поврежденные клетки, подготавливая очаг воспаления для регенерации. Секретируют более 100 биологически активных веществ. Из них наиболее значимые медиаторы – монокины. Увеличение числа моноцитов в крови (моноцитоз): · Вирусные, грибковые, протозойные инфекции; · Период выздоровления после острых инфекций; · Гранулематозы (туберкулез, сифилис, бруцеллез); · Коллагенозы · Гемобластозы · Подострый септический эндокардит; · Вялотекущий сепсис. Уменьшение числа моноцитов в крови: · Гипоплазия кроветворения; · Роды; · Оперативные вмешательства; · Шоковые состояния. Лимфоциты являются главными клеточными элементами иммунной системы; образуются в костном мозге, тимусе и периферических лифоидных органах. Главная функция лимфоцитов состоит в узнавании антигена и участии в адекватном иммунном ответе организма.
Лимфоциты представляют собой популяцию клеток, происходящих из различных предшественников и объединяемых единой морфологией. Они подразделяются на субпопуляции: Т-лимфоциты, В-лимфоциты, NK-лимфоциты (естественные или натуральные киллеры, англ. natural killer cell) —лимфоциты, обладающие цитотоксичностью против раковых клеток и клеток, зараженных вирусами. Т-лимфоциты участвуют в процессах клеточного иммунитета, а В-лимфоциты — в процессах гуморального иммунитета. Разные субпопуляции лимфоцитов выполняют различные функции: · обеспечение эффективного клеточного иммунитета (уничтожение опухолевых клеток и клеток, зараженных вирусами, отторжение трансплантата); · формирование гуморального ответа (синтез антител к чужеродным белкам - иммуноглобулинов разных классов); · регуляция иммунного ответа и координации работы всей иммунной системы в целом (выделение белковых регуляторов – цитокинов); · обеспечение иммунологической памяти (способности организма к ускоренному и усиленному иммунному ответу при повторной встрече с антигеном). Увеличение количества лимфоцитов (лимфоцитоз): · Вирусная инфекция; · Гемобластозы (острый и хронический лимфолейкоз, макроглобулинемия Вальденстрема); · Хроническая инфекция (туберкулез, сифилис, бруцеллез); · Интоксикация (тетрахлорэтан, свинец, мышьяк). Уменьшение количества лимфоцитов (лимфопения): · Начальная стадия инфекционно-токсического процесса; · Тяжелые вирусные заболевания; · Милиарный туберкулез; · Прием кортикостероидов, цитостатиков; · Злокачественные новообразования; · Вторичные иммунные дефициты; · Почечная недостаточность; · Недостаточность кровообращения. Гемобластозы Гемобластозы – это опухолевые заболевания кроветворной и лимфоидной ткани; в зависимости от локализации первичного опухолевого процесса подразделяются на лейкозы – новообразования первично костномозгового происхождения, и гематосаркомы (лимфомы) — первично локальные новообразования, возникающие вне кроветворной ткани (в лимфоузлах, селезенке). Заболеваемость гемобластозами невысока (около 10 на 100 000 населения в год) и занимает 6—8-е место среди новообразований. В развитых странах гемобластозы составляют около 1 % от всех причин смертности населения. Болеют люди всех возрастов, чаще мужчины. Гемобластозы — заболевания клонального происхождения: лейкозные клетки представляют клон — потомство одной первоначально трансформированной кроветворной клетки. Классификация гемобластозов I. ЛЕЙКОЗЫ 1. Острые лейкозы 2. Хронические лейкозы II. ЛИМФОМЫ 1. Лимфогранулематоз (болезнь Ходжкина)
|
||
|
Последнее изменение этой страницы: 2016-08-12; просмотров: 588; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 216.73.216.113 (0.013 с.) |