
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Шелепов А. М. , кульнев С. В. , крючков О. А. , лемешкин Р. Н. , седов И. В. ,Стр 1 из 25Следующая ⇒
Шелепов А.М., Кульнев С.В., Крючков О.А., Лемешкин Р.Н., Седов И.В., «Действия медицинского взвода (пункта) мотострелкового (танкового) батальона в бою». СПб.: ВМедА, 2013. – 219 с. + 27 стр. цв.вкл.
Учебное пособие «Действия медицинского взвода (пункта) мотострелкового (танкового) батальона в бою» подготовлено на основе действующего боевого устава Сухопутных войск, опыта профессорско-преподавательского состава по развертыванию медицинского пункта батальона с использованием бронированных медицинских машин. В нем излагаются задачи, организационно-штатная структура и действия медицинского взвода мотострелкового (танкового) батальона в различных видах боя, а также излагаются тактико-технические и медико-тактические характеристики технических средств эвакуации раненых и больных с поля боя. Учебное пособие предназначено для курсантов факультетов подготовки врачей по учебной дисциплине «Организация и тактика медицинской службы» по специальностям «Лечебное дело в наземных войсках», «Медико-профилактическое дело», «Фармация», «Стоматология».
Об авторах: Шелепов Анатолий Михайлович – заведующий кафедрой организации и тактики медицинской службы Военно-медицинской академии им. С.М. Кирова, Заслуженный деятель науки РФ. Действительный член Академии военных наук. Академик РАЕН. Академик МАНЭБ, доктор медицинских наук, профессор, генерал-майор медицинской службы запаса. Кульнев Сергей Вадимович – заместитель начальника кафедры организации и тактики медицинской службы Военно-медицинской академии им. С.М. Кирова, кандидат медицинских наук, доцент, полковник медицинской службы. Крючков Олег Алексеевич – кандидат медицинских наук, доцент кафедры организации и тактики медицинской службы Военно-медицинской академии им. С.М. Кирова, полковник медицинской службы. Лемешкин Роман Николаевич – кандидат медицинских наук, доцент кафедры организации и тактики медицинской службы Военно-медицинской академии им. С.М. Кирова, подполковник медицинской службы. Седов Иван Владимирович – адъюнкт при кафедре организации и тактики медицинской службы Военно-медицинской академии им. С.М. Кирова, капитан медицинской службы.
Рецензент – кандидат медицинских наук, доцент С.И. Леоник © Военно-медицинская академия им. С.М. Кирова, 2013 СОДЕРЖАНИЕ
СПИСОК СОКРАЩЕНИЙ
ВВЕДЕНИЕ Существенные изменения в развитии средств вооруженной борьбы, взглядов на ведение боевых действий показывают, что возможности восполнения потерь личного состава войск в настоящее время весьма проблематичны. В современных условиях эффективная деятельность медицинской службы по возвращению в строй раненых и больных приобретает первостепенное значение.
В связи с этим медицинской службой совершенствуются организационные формы медицинского обеспечения боевых действий войск. С целью повышения эффективности ЛЭМ в штат общевойсковых частей введены медицинские взвода (пункты) мотострелковых (танковых) батальонов, медицинские роты бригад. Для вывоза раненых с поля боя на медицинские взвода (пункты) мотострелкового (танкового) батальона созданы бронированные медицинские машины. Все это ведет к изменению возможностей подразделений медицинской службы войскового звена по организации ЛЭМ. Совершенно очевидно, что изменение возможностей подразделений медицинской службы войскового звена по оказанию медицинской помощи раненым и больным ведет к изменению эффективности ЛЭМ, проводимых медицинской службой в войсковом звене, что в свою очередь требует пересмотра подготовки военно-медицинских специалистов, в частности по вопросу применения медицинского взвода батальона в современном общевойсковом бою. Авторы данного учебного пособия на основе существующих уставов и руководств, наглядных примеров, жизненного и войскового опыта попытались в краткой, сжатой форме познакомить обучающихся с вопросами применения, развертывания на местности медицинского взвода (пункта) мотострелкового (танкового) батальона. Рассмотрены вопросы применения сил и средств медицинского взвода (пункта) мотострелкового (танкового) батальона в оборонительном и наступательном бою, при форсировании водной преграды, во встречном бою и на марше (перевозках).
Экипаж, чел. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| БММ-Д1 | 4 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| БММ-Д2 | 5 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Удельная мощность, кВт/т (л.с./т) | 22,3 (30,3) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Максимальная скорость движения, не менее: | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| По шоссе | 71 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| На плаву | 10 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Средняя скорость по сухой грунтовой дороге | 45-50 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Запас хода по шоссе, км | 500 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Авиадесантирование: | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| самолеты, тип | ИЛ-76 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| вертолет, тип | МИ-26 (на внешней подвеске) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| БММ-Д1 | БММ-Д2 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Бронированный санитарный транспортер предназначен для розыска, сбора и вывоза раненых с поля боя и очагов массовых санитарных потерь с оказанием им первой помощи. | Бронированная машина медицинского взвода батальона предназначена для проведения мероприятий по оказанию доврачебной или первой врачебной помощи по неотложным показаниям. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Состав экипажа:
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 1. Командир машины — санитар-инструктор. 2. Механик-водитель — санитар. 3. Санитар-носильщик — 2 чел. | 1. Врач батальона. 2. Командир машины — санитар-инструктор. 3. Механик-водитель — санитар. 4. Санитар-носильщик — 2 чел. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Количество мест для перевозки раненых: | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| — в положении лежа (на носилках) 6+1; — только сидя 11+1 Время погрузки-выгрузки одного раненого на носилках не более 1 минуты. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Время развертывания: | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| - | Время развертывания БММ-Д2 с каркасной палаткой не более 30 минут. Количество мест для размещения раненых в каркасной палатке — 6 чел | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Для эвакуации раненых и больных с поля боя и очагов массовых санитарных потерь разработаны варианты их размещения внутри БММ-Д (рис. 33 - 35).
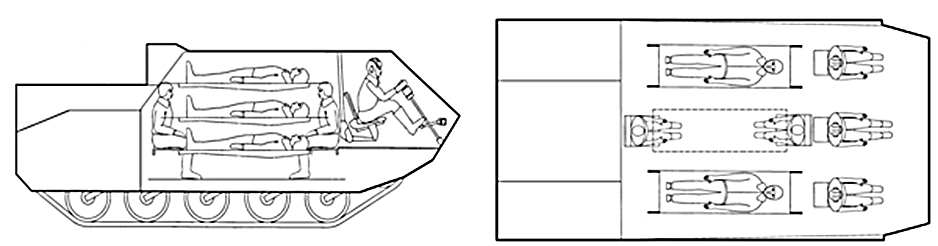
Рис. 33 - Варианты размещения раненых для транспортировки бронированным санитарным транспортером БММ-Д1 в положении лежа
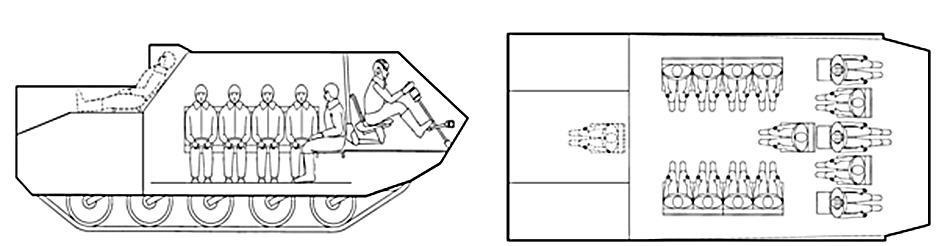
Рис. 34 - Варианты размещения раненых для транспортировки бронированным санитарным транспортером БММ-Д1 в положении сидя
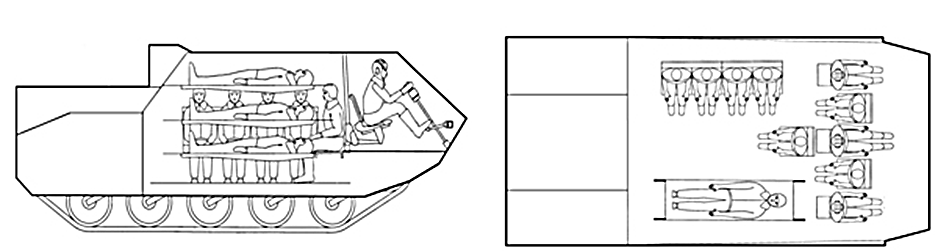
Рис. 35 - Варианты размещения раненых для транспортировки бронированным санитарным транспортером БММ-Д1 в комбинированном варианте
С целью повышения качества и эффективности оказания доврачебной помощи в медицинском взводе предлагается иметь современные средства эвакуации раненых и больных с переднего края обороны батальона (с медицинского поста роты) и оснащения медицинского пункта батальона путем использования многоцелевого автомобиля ГАЗ 39371 – «Водник» в медицинской модификации «Айболит» (рис. 36).

Рис. 36 - Эвакуация раненого с поля боя на БММ «Водник»
Высокомобильный многоцелевой армейский автомобиль 39371-221 «Водник» предназначен для обеспечения действий личного состава, патрулирования районов и дорог, сопровождения колонн, ведения разведки. Машина способна нести тяжелое стрелковое и легкое артиллерийское вооружение. Автомобиль выполнен по модульной схеме, что позволяет оперативно производить смену модулей различного назначения: с башенно-пулеметной установкой; для перевозки личного состава; для установки ПТРК; для медицинской службы; для технической службы.
Ходовая часть «Водника» обеспечивает ему уникальную проходимость по сильнопересеченной местности и высокую плавность хода и позволяют совершать марши в условиях полного бездорожья с высокими средними скоростями и преодолевать водные преграды глубиной до 1,2 м. Сварной корпус имеет два съемных модуля - передний и задний. Передний модуль включает в себя силовое отделение и отделение управления, разделенные герметичной перегородкой.
Благодаря большой удельной мощности автомобиль может развивать максимальную скорость по шоссе от 112 до 140 км/ч в зависимости от установленного двигателя. Автомобиль может самостоятельно перемещаться с высокой скоростью на расстояния до 1000 км без дозаправки, их конструкция обеспечивает возможность транспортирования водным, железнодорожным и воздушным транспортом. В том числе самолетами Ил-76, Ан-22, Ан-124 и вертолетом Ми-26.
|
|
Тактико-техническая характеристика бронированной медицинской машины на базе ГАЗ-3937 «Водник» представлена в таблице 7.
Таблица 7 - Тактико-техническая характеристика бронированной медицинской машины на базе ГАЗ-3937 «Водник»
| Характеристики | ГАЗ-3937 | ГАЗ-39371 | ГАЗ-3934 |
| Экипаж, чел | 10 | 11 | 3-8 |
| Максимальная скорость, км/ч | 110 | 95 | |
| Расход топлива при полной массе автомобиля, л/100 км | 15,4 | 15,5 | |
| Запас хода, км | 1000 | 700 | |
Средства связи: переговорное устройство Р-174, предусмотрена установка радиостанции Р-163-50У.
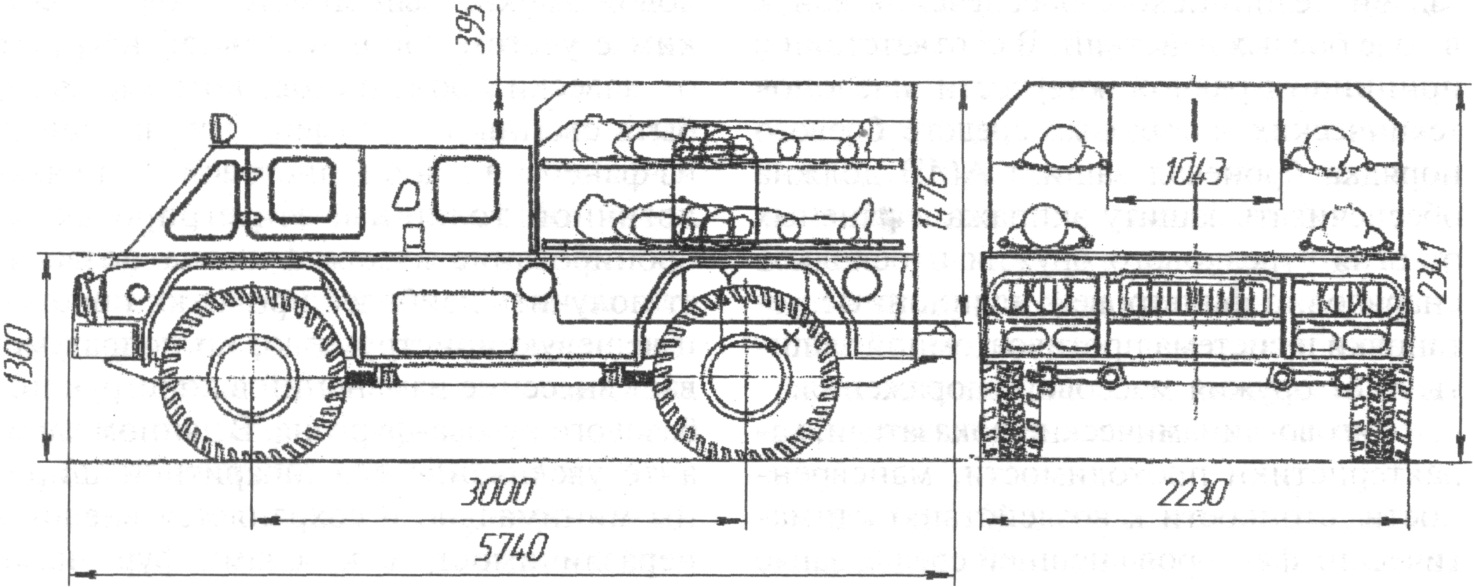 Медицинская модификация семейства «Водник» разработана двух модификациях — БСТ-ПК и БММ МПБ и носит название «Айболит». Внешний вид БММ и вариант размещения раненых представлен на рисунке 37.
Медицинская модификация семейства «Водник» разработана двух модификациях — БСТ-ПК и БММ МПБ и носит название «Айболит». Внешний вид БММ и вариант размещения раненых представлен на рисунке 37.
Рис. 37 - Компоновочная схема БММ «Айболит»
В войсковом звене могут использоваться и не бронированные медицинские подразделения, которые предназначены для эвакуации раненых и больных из подразделений ведущих боевые действия во втором эшелоне построения войск и (или) не на правлении главного удара.
Санитарный автомобиль УАЗ-3962 (УАЗ-452А) предназначен для перевозки раненых и больных в войсковом районе. Обладает улучшенной рессорной подвеской и высокой проходимостью (обе оси ведущие), Кузов его герметичен, имеет фильтровентиляционную установку, отопительное устройство и специальное санитарное оборудование для транспортирования пострадавших и ухода за ними. Автомобиль может преодолевать броды глубиной до 0,6 м и подъёмы крутизной 30° (рис. 38).
Санитарное оборудование автомобиля УАЗ-3962 (УАЗ-452А) состоит из кронштейнов и ремней для размещения раненых на носилках, откидных сидений для легкораненых, медицинского имущества и предметов ухода.

Рис. 38 - Автомобиль санитарный УАЗ-3962
Тактико-техническая характеристика представлена в таблице 8.
Таблица 8 - Тактико-техническая характеристика УАЗ-3962 (УАЗ-452А)
| Характеристики | УАЗ-3962 (УАЗ-452А) |
| Эваковместимость, чел. (на носилках) | 4 |
| Сидя (дополнительно) | 1 |
| Только сидя | 7 |
| Максимальная скорость, км/ч | 95 |
Перед размещением раненых в автомобиле санитарном УАЗ-3962 (452А) водитель-санитар открывает задние двери машины, стопорит их фиксаторами, раскладывает подножку, освобождает кузов от носилок, убирает и пристегивает боковые и передние сиденья, устанавливает в рабочее положение бортовые кронштейны и закрепляет ремни подвески в потолочных гнездах и на полу. После этого он подает команду к погрузке. Два санитара-носильщика, приблизившись с носилками к автомобилю, по команде старшего осторожно ставят их на землю. Затем они становятся по обеим их сторонам, берутся за брусья (одной рукой – в области плеча раненого, другой – у середины бедра), поднимают носилки и устанавливают их ножками на пол кузова. В это же время водитель-санитар (он находится в кузове) берется за головные ручки косилок и вместе с одним из санитаров-носильщиков вносит раненого в машину. Другой санитар-носильщик помогает водителю-санитару укрепить носилки на кронштейнах и подвесных ремнях. Вначале загружается верхний ярус, затем нижний. Варианты размещения пострадавших указаны на (рис. 39).
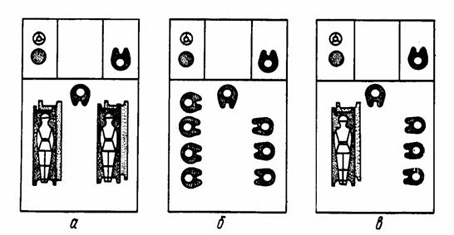
Рис. 39 - Варианты размещения раненых на автомобиле санитарном УАЗ-3962 (452А): а – 1-й вариант: лежа – 4, сидя – 1, в кабине –1; б– 2-й вариант: сидя – 8, в кабине –1; в – 3-й вариант: лежа – 1, сидя – 4, в кабине – 1.
В условиях дефицита времени погрузку раненых осуществляют «с ходу». Для этого передний санитар, подойдя к задней дверце автомобиля, поочередно передает рукоятки носилок водителю-санитару.
Санитарный автомобиль АС-66 предназначен для эвакуации раненых и больных в войсковом районе, как правило из медицинского взвода батальона в медицинскую роту воинской части, с последующей их эвакуацией в госпитальную базу фронта (рис. 40).
АС-66 оборудован герметизированным кузовом и оснащен фильтровентиляционной установкой. Имеет две системы отопления – от двигателя и автономную. В самом кузове смонтированы приспособления для установки и крепления девяти санитарных носилок, съёмный раскладной столик, два боковых четырехместных откидных и два боковых двухместных сиденья. Последние одновременно являются и багажниками. В левом из них должны находиться сумка медицинская войсковая, транспортные (проволочные) шины, кислородные ингаляторы КИ-4М, в правом – мочеприёмник и подкладное судно. Максимальный угол подъёма автомобиля 30°, глубина преодолеваемого брода 0,8 м. Возможность изменять давление в шинах на ходу автомобиля обеспечивает ему достаточно высокую проходимость и улучшает плавность хода.
Санитарное оборудование размещено в унифицированном многоцелевом кузове-фургоне и состоит из кронштейнов, привязных ремней, откидных сидений, медицинского имущества и предметов ухода.

Рис. 40 - Автомобиль санитарный АС-66
Тактико-техническая характеристика представлена в таблице 9.
Таблица 9 - Тактико-техническая характеристика АС - 66
| Характеристики | АС - 66 |
| Базовое шасси | ГАЗ - 66 |
| Масса автомобиля в снаряженном состоянии, кг | 4500 |
| Эваковместимость, чел. (на носилках) | 9 |
| Сидя (дополнительно) | 4 |
| Количество посадочных мест | 15 |
| Максимальная скорость, км/ч | 85 |
| Запас хода по топливу, км | 650 |
Для перевозки раненых на автомобиле санитарном АС-66 на носилках поднимают боковые сиденья и закрепляют их запорами к стенам. Решетки, защищающие окна, опускают, замки пристеночных кронштейнов открывают, среднюю складную скамейку убирают под потолок и фиксируют чекой. Средние опорные стойки вынимают из гнезд пола, поднимают к потолочным связям опорных стоек и закрепляют ремнями.
Размещение раненых и больных в автомобиле АС-66 возможно по четырем вариантам (рис. 41).
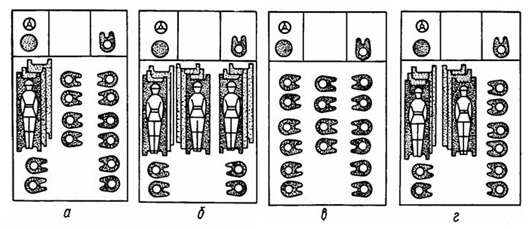
Рис. 41 - Варианты размещения раненых на автомобиле санитарном АС-66: а – 1-й вариант: лежа – 3, сидя – 12, в кабине – 1; б – 2-й вариант: лежа – 9, сидя – 4, в кабине – 1; в – 3-й вариант: сидя – 16, в кабине – 1; г – 4-й вариант: лежа – 6, сидя – 8, в кабине – 1.
Для их погрузки требуется 3–5 санитаров. Если работают 3 человека, то двое подносят носилки с раненым и переходят в кузов для их установки в места крепления, а третий остается на грунте. При погрузке впятером два санитара размещаются вне кузова (подготавливают все погрузочные устройства, подносят и перемещают носилочных раненых в салон автомобиля, помогают пострадавшим при посадке), а трое работают в кузове. Правила погрузки такие же, как и в УАЗ-452А.
Носилки вначале устанавливают на верхний, затем на средний и нижний ярусы с правой и левой сторон. После этого опускаются опорные стойки и на них размещают средний ряд носилок. Ручки носилок фиксируют замками кронштейнов и подвесными ремнями.
Для эвакуации раненых из войскового звена в настоящее время широко используется авиационный транспорт: вертолёты Ка-60, Ми-24Д, Ми-26, Ми-8МТВ-5; реанимационно-операционный самолет АН-26 М «Спасатель», операционно-реанимационный эвакуационный самолет ИЛ-76 МД «Скальпель») и др. Кроме того для эвакуации может использоваться железнодорожный и морской санитарный транспорт.
Функциональной основой медицинского обеспечения является система этапного лечения раненых и больных с эвакуацией их по назначению, сущность которой состоит в проведении последовательных и преемственных лечебных мероприятий на этапах медицинской эвакуации в сочетании с эвакуацией раненых и больных в специализированные лечебные организации по назначению и в соответствии с конкретными условиями обстановки.
III. Медицинская защита личного состава подразделений от поражающих факторов ядерного и других видов оружия, радиоактивного, химического и биологического заражения и неблагоприятных факторов внешней среды включает:
1) обеспечение личного состава медицинскими средствами профилактики;
2) оказание первой помощи и контроль за военнослужащими, подвергшимися воздействию ядерного и других видов оружия, но сохранившими боеспособность, а также за санитарной обработкой личного состава;
3) медицинскую экспертизу продовольствия и воды на зараженность радиоактивными, отравляющими веществами и биологическими средствами;
4) проведение лечебно-эвакуационных мероприятий и участие в проведении ограничительных и других мероприятий при ликвидации последствий применения противником ядерного и других видов оружия и разрушения предприятий атомной энергетики и химической промышленности.
Главным условием сохранения жизни, здоровья и боеспособности личного состава в условиях радиационного воздействия является недопущение сверхнормативного облучения военнослужащих. Это достигается техническими и организационными мероприятиями, направленными на реализацию трёх принципов физической защиты от ионизирующих излучений: «защиты временем», «защиты расстоянием» и «защиты экранированием». Медицинские средства играют в противолучевой защите личного состава вспомогательную роль: они необходимы при невозможности избежать сверхнормативного облучения.
Медицинские средства противорадиационной защиты п рименяются в дополнение к техническим средствам противорадиационной защиты личного состава. Решение об их применении принимается при наличии показаний на основе комплексной оценки решаемой боевой задачи, радиационной обстановки, сопутствующих облучению условий боевой деятельности и данных дозиметрического (радиометрического) контроля. Наибольшая эффективность медицинских мероприятий противорадиационной защиты достигается при условии их комплексного и своевременного применения. В условиях радиационных воздействий защитные эффекты медицинских и технических средств противорадиационной защиты, как правило, взаимонезависимы и суммируются.
Медицинские средства противорадиационной защиты применяют с профилактической или лечебной целью.
Профилактика последствий внешнего облучения обеспечивается применением до облучения радиопротектора – препарата Б-190, средств профилактики первичной реакции на облучение (латран) и средств профилактики накопления в организме радиоактивного йода (калия йодид).
Если по условиям боевой задачи личный состав будет подвергаться кратковременному облучению в дозах более 1 Гр, то за 10-15 минут до начала радиационного воздействия необходимо принять находящиеся в аптечке первой помощи индивидуальной (АППИ) препараты: 3 таблетки препарата Б-190. Повторное применение препарата Б-190 возможно через 1 час после первого использования, а в течение суток препарата Б-190 можно применять до 3 раз.
Для предупреждения развития постлучевой тошноты и рвоты за 20-30 минут необходимо применять латран – противорвотное средство (ондансетрон («латран») 0,004 в таблетке, 10 штук в упаковке). Относится к медицинскому имуществу военного назначения. Предназначен для профилактики первичной реакции при угрозе облучения или же сразу после него, а также при появлении тошноты в результате контузии или травмы. Обеспечивает сохранение боеспособности при воздействии ионизирующего излучения. Принимается по команде внутрь по 2 таблетки за 20–30 мин – 1 ч до входа в очаг радиационного поражения, если ожидаемая доза составит 1 Гр и выше, или сразу после облучения, а так же при появлении первых признаков тошноты в результате контузии или травмы.
При угрозе разрушения ядерной энергетической установки личный состав, который находится или может оказаться в зоне поражения, независимо от ожидаемых доз внешнего облучения должен в течение 7 - 10 суток принимать по 1 таблетке калия йодида.
Оказание медицинской помощи лицам, подвергшимся радиационному воздействию, осуществляется с помощью средств купирования проявлений первичной реакции на облучение (латран, метоклопрамид, метацин), средств ранней патогенетической терапии (беталейкин.) и средств профилактики внутреннего облучения (калия йодид, ферроцин, пентацин).
Лечение местных лучевых поражений осуществляется с помощью аэрозоля лиоксазоль: нужно обильно оросить место ожога как можно раньше от момента поражения, а затем разбрызгивать на пораженную поверхность не менее четырех раз в сутки. Для этих же целей можно использовать мази левомеколь, левосин, диоксиколь.
Профилактика внутреннего радиоактивного заражения осуществляется путем применения индивидуальных средств защиты органов дыхания (респираторов), запрета употребления непроверенной пищи и воды, удаления радиоактивных веществ с одежды и кожных покровов, а также элиминации радионуклидов, попавших в организм. В частности, при угрозе инкорпорации радиоактивных веществ проводят промывание желудка, дают солевые слабительные, а также назначают препараты, сорбирующие радионуклиды, затрудняющие их связывание тканями, или ускоряющие их выведение из организма. Препараты, предназначенные для профилактики внутреннего облучения радиоактивными веществами, представлены в таблице 14.
Таблица 14 - Препараты, предназначенные для профилактики внутреннего облучения радиоактивными веществами
| Радионуклид | Препарат | Порядок применения |
| 120-139 I | Калия йодид | По 1 таблетке 1 раз в сутки после еды в течение 7-10 суток |
| 134Cs, 137Cs | Ферроцин | По 2 таблетки внутрь 3 раза в сутки в течение 14-21 суток |
| 90Sr | Адсобар | Внутрь в дозе 25 г порошка, предварительно размешав в стакане воды |
| Полисурьмин | Внутрь по 4 г в 0,5 стакана воды во время приема пищи 3 раза в день в течение 7 суток | |
| 239Pu, 241Am, 144Ce | Пентацин | Ингаляция 10 мл 5 % раствора в первые 30 минут поступления радионуклида в последующем внутривенно медленно 5 мл 5 % раствора |
| 210Po | Унитиол | Внутримышечно 5 мл 5 % раствора 2 – 3 раза в сутки |
Профилактика контактного поражения радиоактивными веществами осуществляется с помощью средств индивидуальной защиты кожных покровов. Удаление попавших на кожные покровы радионуклидов проводят в ходе частичной санитарной обработки, включающей промывание полости рта, конъюнктивы и слизистой оболочки носа 1-2 % раствором гидрокарбоната натрия или просто водой, а отдельных наиболее загрязненных участков кожи обработкой средствами «Защита», «Радез», «Авакс-72», 5 % раствором унитиола.
Профилактика химических поражений осуществляется с помощью средств индивидуальной защиты органов дыхания (противогазов) и кожных покровов, запрета употребления непроверенной пищи и воды, проведением мероприятий частичной санитарной обработки, а также путем использования профилактических антидотов.
Для проведения частичной санитарной обработки используется индивидуальный противохимический пакет ИПП-11 (рис. 54).

Рис. 54 ‑ Индивидуальный противохимический пакет ИПП-11
Наиболее эффективной является дегазация, проведенная в течение первых 1-2 мин после заражения. В случае предварительной обработки кожных покровов рецептурой ИПП-11 время эффективной дегазации отравляющих и высокотоксичных веществ при повторном применении пакета увеличивается до 20 мин.
Профилактический антидот П-10М личный состав принимает по приказу командира в количестве 2 таблеток за 30-40 мин до возможного контакта с фосфорорганическими отравляющими веществами (перед входом в зону химического заражения, при необходимости контакта с военнослужащими, выходящим из зоны химического заражения и т.д.).
Для оказания неотложной медицинской помощи пораженным используют этиотропные (антидоты), патогенетические и симптоматические средства. Поводом для введения антидотов является знание непосредственной причины отравления, симптоматические и патогенетические вещества назначают, ориентируясь на общие проявления интоксикации.
Лекарственные формы и схемы применения лечебных антидотов, представлены в таблице 15.
В частности, в аптечке индивидуальной АППИ в шприц-тюбике с красным колпачком находится 1 мл антидота пеликсим, предназначенного для оказания первой помощи при поражении фосфорорганическими отравляющими веществами. Пеликсим применяют в дозе 1 мл внутримышечно однократно. В случае недостаточной эффективности проведенного лечения допускается повторное введение препарата через 1 час. Пораженным фосфорорганическими отравляющими веществами (ФОВ) с выраженным судорожным синдромом пеликсим вводится внутримышечно в количестве 2–х лечебных доз.
Препарат вводится подкожно или внутримышечно при первых признаках поражения: нарушении зрения, затрудненном дыхании, появлении судорог.
Таблица 15 - Лекарственные формы и схемы применения антидотов к отравляющим и высокотоксичным веществам
| Антидоты | Лекарственная форма. Способ и показания к применению |
| Атропина сульфат | Ампулы по 1 мл 0,1 % раствора. Вводить внутривенно или внутримышечно. Первоначальная доза 2-8 мг, затем по 2 мг через каждые 15 мин до явлений переатропинизации. Отравления фосфорорганическими соединениями, карбаматами |
| Ацизол | Раствор для внутримышечного введения 60 мг/мл по 1 мл в ампуле и капсулы по 120 мг. Вводить внутримышечно 1 мл после извлечения пострадавшего из зоны пожара, далее внутримышечно по 1 мл 2-4 раза в сутки. Профилактически внутрь по 1 капсуле за 20-30 минут до вхождения в зону задымления (загазованности). Отравления угарным газом и другими продуктами горения |
| Карбоксим | Ампулы по 1 мл 15 % раствора. Вводить внутримышечно или внутривенно по 1 мл. Можно повторять введение каждые 3-4 ч, либо обеспечить постоянную внутривенную инфузию из расчета 250-400 мг/ч. Отравления фосфорорганическими соединениями |
| Димеркапрол (унитиол) | Ампулы по 5 мл 5 % раствора. Вводить внутримышечно по 1 мл на 10 кг массы тела каждые 4 ч в течение первых 2 сут, затем каждые 6 ч – последующие 7 сут. Отравления люизитом, мышьяком, ртутью |
| Натрия тиосульфат | Ампулы по 10-20 мл 30 % раствора. Вводить внутривенно. Отравления цианидами, соединениями ртути, мышьяка, ароматическими нитро- и аминосоединениями |
| Пеликсим | Раствор для инъекций в шприц-тюбике по 1 мл вводить внутримышечно при первых признаках поражения. В случае недостаточной эффективности проведенного лечения допускается повторное введение препарата через 1 час. Пораженным ФОВ с выраженным судорожным синдромом пеликсим вводится внутримышечно в количестве 2–х лечебных доз. Отравления фосфорорганическими соединениями |
| Пиридоксин гидрохлорид | Ампулы по 3-5 мл 5 % раствора. Вводить внутримышечно или внутривенно. Отравления гидразином |
На догоспитальном этапе антидотная терапия отравлений фосфорорганическими отравляющими веществами продолжается с помощью карбоксима. Карбоксим вводится внутримышечно в лечебной дозе 1 мл 15% раствора. Суммарная доза карбоксима, используемая при оказании помощи, зависит от тяжести поражения. При поражениях ФОВ легкой степени (беспокойство, миоз, слюнотечение, потливость) после введения препаратов холинолитического типа действия карбоксим применяется в одной лечебной дозе. При поражениях ФОВ средней тяжести (возбуждение, миофибрилляции, бронхоспазм, цианоз, брадикардия), как правило, потребуется двухкратное применение карбоксима в одной лечебной дозе с интервалом в 2-3 часа. При поражениях ФОВ тяжелой степени (судороги, коматозное состояние, дыхательная и сердечно-сосудистая недостаточность) доза карбоксима может быть увеличена до 3-4 мл. Эта доза вводится по 1 мл препарата с интервалами 1-2 часа. Лечение пораженных ФОВ с применением карбоксима во всех случаях проводится с систематическим контролем активности холинэстеразы.



