
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Глава 25 опухоли костей и мягких тканейСтр 1 из 7Следующая ⇒
ГЛАВА 25 ОПУХОЛИ КОСТЕЙ И МЯГКИХ ТКАНЕЙ ОПУХОЛИ КОСТЕЙ ЭПИДЕМИОЛОГИЯ Среди злокачественных новообразований человека удельный вес опухолей костей незначителен. Опухоли костей известны давно - они описывались в трактатах Гиппократа, Авиценны. Причина возникновения первичных опухолей костей остается невыясненной. В настоящее время большинство авторов указывают на роль травмы в возникновении первичных опухолей костей. Больше половины пациентов со злокачественными опухолями костей в анамнезе отмечают ушибы костей и мягких тканей. Не последняя роль в возникновении злокачественных новообразований костей отводится наследственным факторам. Имеются литературные данные, указывающие на возникновение костных опухолей у членов одной семьи. В 2007 г. в России число больных с впервые в жизни установленным диагнозом злокачественных новообразований костей, суставных хрящей составило 1950 человек: 1091 мужчин и 859 женщин. Заболеваемость злокачественными новообразованиями костей в России в 1997 г. была 1,72 на 100 тыс. населения, в 2007 г. - 1,4 (среди мужчин - 1,7, среди женщин - 1,1). Первичные опухоли костей в большинстве случаев встречаются у людей молодого и среднего возраста. Чаще всего поражаются длинные трубчатые кости и кости таза. КЛАССИФИКАЦИЯ В нашей стране и за рубежом предложено множество классификаций опухолей костей. Уже более 30 лет врачами-онкологами используется гистологическая классификация первичных опухолей и опухолеподобных поражений костей, разработанная ВОЗ (1972): I. Костеобразующие опухоли. А. Доброкачественные. 1. Остеома. 2. Остеоидостеома и остеокластома (доброкачественная остеобластокластома). Б. Злокачественные. 1. Остеосаркома (остеогенная саркома). 2. Юкстакортикальная остеосаркома (паростальная остеосаркома). II. Хрящеобразующие опухоли. А. Доброкачественные. 1. Хондрома. 2. Остеохондрома (костно-хрящевой экзостоз). 3. Хондробластома (эпифизарная хондробластома). 4. Хондромиксоидная фиброма. Б. Злокачественные. 1. Хондросаркома. 2. Юкстакортикальная хондросаркома. 3. Мезенхимальная хондросаркома. III. Гигантоклеточная опухоль (остеокластома). IV. Костномозговые опухоли. 1. Саркома Юинга. 2. Ретикулосаркома кости.
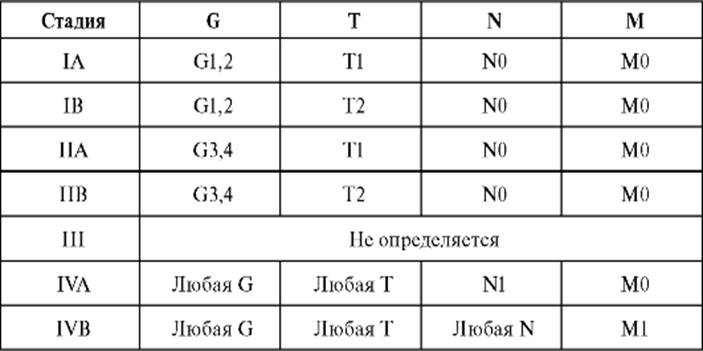
3. Лимфосаркома кости. 4. Миелома. V. Сосудистые опухоли. A. Доброкачественные. 1. Гемангиома. 2. Лимфангиома. 3. Гломусная опухоль (гломангиома). Б. Промежуточные. 1. Гемангиоэндотелиома. 2. Гемангиоперицитома. B. Злокачественные. 1. Ангиосаркома. VI. Другие соединительнотканные опухоли. А. Доброкачественные. 1. Десмопластическая фиброма. 2. Липома. Б. Злокачественные. 1. Фибросаркома. 2. Липосаркома. 3. Злокачественная мезенхимома. 4. Недифференцированная саркома. VII. Прочие опухоли. 1. Хордома. 2. «Адамантинома длинных костей». 3. Неврилеммома (шваннома, невринома). 4. Нейрофиброма. VIII. Неклассифицируемые опухоли. IX. Опухолеподобные поражения (солитарная киста, аневризмальная костная киста и др.). Правила классификации Представленную ниже классификацию используют для всех злокачественных опухолей костей за исключением лимфом, миеломной болезни, поверхностной (юкстакортикальной) остеосаркомы и юкстакортикальной хондросаркомы. В каждом случае необходимы гистологическое подтверждение диагноза, выделение гистологического типа опухоли и степени ее дифференцировки. Регионарные лимфатические узлы Регионарные лимфатические узлы зависят от локализации первичной опухоли. Регионарные метастазы развиваются довольно редко. Клиническая классификация TNM Т - первичная опухоль Тх - оценка первичной опухоли невозможна. Т0 - первичная опухоль не обнаружена. Т1 - опухоль размером до 8 см в наибольшем измерении. Т2 - опухоль размером более 8 см в наибольшем измерении. Т3 - множественные опухоли в кости первичного очага. М - отдаленные метастазы Мх - наличие отдаленных метастазов оценить невозможно. М0 - отдаленных метастазов нет. M1 - наличие отдаленных метастазов: М1а - метастазы в легкие; M1b - метастазы иной локализации. Группировка по стадиям
Основным клиническим признаком опухолей костей является триада симптомов: боль, опухолевидное образование и нарушение функции в ближайшем суставе. Для первичных злокачественных опухолей костей характерны упорные, прогрессирующие, усиливающиеся по ночам боли, которые плохо и лишь на короткое время купируются анальгетиками. Боль служит, как правило, первым признаком большинства первичных опухолей костей. Затем появляется опухолевидное образование (пальпируемая опухоль), нарушается функция в ближайшем суставе. При некоторых злокачественных новообразованиях (саркома
Юинга) вначале возникает опухоль, а позже присоединяется болевой синдром. Клиническая картина саркомы Юинга напоминает остеомиелит. Отмечаются повышение температуры тела (почти у половины больных), иногда до 38-39 °С, местной температуры, усиление сосудистого рисунка над опухолью, болезненность при пальпации, увеличение объема конечности, иногда гиперемия; возможна атрофия мышц. Нередки патологические переломы. Часто выявляется умеренный лейкоцитоз. Симптомы этого заболевания обычно нарастают, но наряду с быстрым и даже молниеносным течением у одних больных, у других отмечается более спокойное и длительное течение. Иногда бывает волнообразное течение с периодами обострений и непродолжительными ремиссиями. Клинические проявления хондросаркомы зависят от особенностей морфологического строения. Для высокодифференцированных опухолей характерен длительный (в течение нескольких лет) анамнез с малой выраженностью симптомов. Опухоли могут достигать больших размеров. Хондросаркома склонна к рецидивам. Основными клиническими проявлениями заболевания служат боли, опухолевидное образование. Боли постоянные, с прогрессирующим нарастанием интенсивности. Наблюдаются расширение сети подкожных вен, локальная гипертер- Больные с фибросаркомой (рис. 25.1) кости жалуются на боли средней интенсивности, медленно прогрессирующие, усиливающиеся к ночи. Боли имеют локальный характер, купируются опиоидными анальгетиками. Длительность заболевания до обращения больного к врачу - более 6 мес (медленное течение). Часто определяются изменение контура крупного сустава или наличие опухолевидного образования, неподвижного относительно кости. Могут наблюдать-
Диагностика опухолей костей представляет определенные трудности из-за схожести клинических симптомов при доброкачественных новообразованиях, воспалительных процессах. Травма в анамнезе у пациентов со злокачественными новообразованиями костей также может вести к неправильной трактовке клинических симптомов. Поэтому для правильной постановки диагноза необходимо учитывать не только клинические данные (локализацию опухоли, темп роста, плотность, подвижность, нарушение функции в ближайшем суставе), но и результаты рентгенологического и морфологического методов исследования. «Сигналы тревоги» Один из ведущих симптомов злокачественных новообразований костей - боль. Характер боли - постоянная тенденция к усилению болевого синдрома - один из важных признаков, который должен насторожить врача. Наличие опухоли (мягкотканого компонента) - 2-й ведущий симптом опухолей костей. Следует обратить внимание на размеры опухоли, ее плотность, подвижность. Для злокачественных опухолей скелета характерно наличие плотного, неподвижного, безболезненного новообразования, увеличивающегося в размерах. Злокачественные опухоли отличаются быстрыми темпами роста. Доброкачественные опухоли растут медленно, иногда в течение нескольких лет. Следует обратить внимание на то, что больные часто указывают на наличие травмы в анамнезе, что может обусловить неправильный диагноз. Третий симптом, который почти всегда встречается у пациентов с первичными опухолями костей, - нарушение функции в ближайшем суставе.
Радиоизотопная диагностика Радиоизотопная диагностика достаточно широко используется у больных с первичными опухолями костей. Сцинтиграфия костей скелета - высокочувствительный диагностический метод, он позволяет уточнить не только расположение первичного очага, но, что более важно, и распространенность опухолевого процесса. Принцип диагностики состоит в том, что в очаге поражения изменяется фиксация препарата (в зависимости от выраженности реактивного костеобразования). Чаще наблюдается повышенная фиксация РФП в участке кости, пораженном опухолью. Важной биологической особенностью саркомы Юинга, ретикулосаркомы является их раннее метастазирование в легкие, а также в другие кости скелета. Поэтому для уточнения распространенности опухолевого процесса обязательно выполняют сцинтиграфию скелета (89Sr,m99Tc). Применение сцинтиграфического метода у больных с первичными опухолями костей позволяет намного раньше рентгенологического метода выявить очаги метастатического поражения костей, до появления болевого синдрома. ОПУХОЛИ МЯГКИХ ТКАНЕЙ Под мягкими тканями конечностей и туловища подразумеваются все анатомические образования, расположенные между кожей и костями скелета, подкожная жировая клетчатка, рыхлая жировая межмышечная прослойка, синовиальная ткань, поперечно-полосатые и гладкие мышцы. Под опухолями мягких тканей, согласно определению комитета ВОЗ, понимают все неэпителиальные опухоли, за исключением новообразований ретикулоэндотелиальной системы. ЭПИДЕМИОЛОГИЯ Злокачественные опухоли мягких тканей составляют около 1 % всех злокачественных новообразований. В 2007 г. в России число больных с впервые в жизни установленным диагнозом злокачественных новообразований соединительной и других мягких тканей составило 3245 человек: 1505 мужчин и 1740 женщин. Заболеваемость злокачественными новообразованиями соединительной и других мягких тканей в России в 2007 г. была 2,3 на 100 тыс. населения (среди мужчин - 2,3, среди женщин - 2,3).
КЛАССИФИКАЦИЯ В России применяется классификация опухолей мягких тканей ВОЗ (табл. 25.1). Таблица 25.1. Клинико-морфологическая классификация опухолей мягких тканей, принятая ВОЗ (1965)
Синовиальная саркома макроскопически представлена опухолевым узлом от мягкоэластической до плотной консистенции. Синовиальная саркома довольно часто распространяется на кость и разрушает ее. На разрезе ткань опухоли белого или бело-розового цвета, с участками некроза, кровоизлияний, иногда с кистозными полостями и слизистым содержимым, напоминающим синовиальную жидкость. Различают 2 типа синовиальных сарком: волокнистую (напоминающую фибросаркому) и целлюлярную (железистоподобную). Железистоподобная форма имеет тенденцию к образованию папилломатозных выростов, проникающих в кистозные полости. Липосаркома развивается в межмышечных межфасциальных или периартикулярных тканях, в виде отграниченных узлов разной величины, может достигать больших размеров. Липосаркома не имеет истинной капсулы, распространяется в межмышечном пространстве в виде опухолевой массы со множественными отростками, проникая в глубь пораженных тканей на значительное расстояние от основного опухолевого узла. Различают дифференцированную и недифференцированную формы липосаркомы. Первый вариант состоит из жировых клеток различной степени зрелости и участков миксоидной ткани с веретенообразными и звездообразными клетками. Эти опухоли определяются также как эмбриональный или миксоидный варианты липосаркомы. Недифференцированная липосаркома состоит из атипичных липобластов и миксоидных участков с гигантскими уродливыми клетками. Они отличаются высокой степенью злокачественности, упорно рецидивируют и часто дают отдаленные метастазы. У рабдомиосарком выделяют 4 морфологических варианта. 1. Эмбриональный вариант - характеризуется миксоматозной стромой, в которой расположены округлые или веретенообразные клетки (атипичные саркобласты). Возникает, как правило, у детей и подростков, на голове и шее, чаще всего в мягких тканях орбиты. 2. Альвеолярный вариант - характеризуется соединительнотканными перегородками с опухолевыми клетками, примыкающими к этим перегородкам, и отсутствием в центре альвеол. Может возникнуть в любом участке тела у молодых людей. Бороидный (гроздевидный) вариант альвеолярной или эмбриональной рабдомиосаркомы отличается миксоматозом и выраженным отеком стромы. Как правило, наблюдается у детей; локализуется в тазу. 3. Полиморфно-клеточная рабдомиосаркома - встречается чаще других форм; развивается преимущественно на конечностях у людей старшего возраста. При микроскопии обнаруживают веретенообразные, звездчатые, лентовидные, грушевидные с множественными ядрами клетки, что создает пестроту микроскопической картины. 4. Смешанная рабдомиосаркома - с сочетанием элементов микроскопических признаков описанных выше форм.
Лейомиосаркома представляет собой плотную опухоль белесоватого цвета, с выраженной волокнистостью, иногда окружена псевдокапсулой, но чаще четко не отграничена. Микроскопически опухоль состоит из вытянутых клеток с палочковидными ядрами и разной степенью атипии клеточных элементов, образующих длинные или короткие пучки. При довольно специфической ориентации опухолевых клеток вокруг сосудов, как бы образующих продольный и циркулярный слои сосудистой стенки, опухоль определяется как ангиолейомиосаркома. Ангиосаркома по строению соответствует кругло-, веретено- и даже полиморфно-клеточным саркомам. Сосудистый генез опухоли определяется большим количеством сосудов и интимно связанных с ними опухолевых клеток. Нередко в опухоли встречаются очаги некроза, кровоизлияния, кисты с кровянистым содержимым. Фибросаркома макроскопически определяется в виде хорошо очерченного опухолевого узла, на разрезе желтовато-серого цвета. Не имеет истинной капсулы. Различают высоко- и низкодифференцированные формы. Опухоль состоит из незрелых фибробластов веретенообразной формы, которые формируют переплетающиеся пучки. Ядра клеток удлиненные, с разной степенью выраженности полиморфизма, гиперхромии и числа митозов. При выраженной клеточной анаплазии опухоль классифицируется как низкодифференцированная. Злокачественная шваннома (неврилеммома) макроскопически представлена инкапсулированным, нередко крупнобугристым узлом, появляющимся при поражении крупного нервного ствола, последний веретенообразно утолщен и неотделим от опухоли. В злокачественных невриномах наблюдается различная степень зрелости. При зрелых формах опухоль содержит волокнистые структуры и на разрезе желтовато-белого или сероватого цвета, блестящая, иногда желатинообразная. При микроскопии выявляются формы с вытянутыми гиперхромными ядрами и митозами. Клетки формируют пучки в разных направлениях. Для группировки по стадиям, для планирования лечения в нашей стране широко используется классификация TNM (2002) для мягкотканных новообразований, которая приведена ниже. Правила классификации В каждом случае необходимы гистологическое подтверждение диагноза, выделение гистологического типа опухоли и степени ее дифференцировки. Т - первичная опухоль Тх - оценка первичной опухоли невозможна. Т0 - первичная опухоль не обнаружена. Т1 - опухоль размером до 5 см в наибольшем измерении: Т1а - поверхностная опухоль*; Т1Ь - глубокая опухоль*. Т2 - опухоль размером более 5 см в наибольшем измерении: Т2а - поверхностная опухоль*; Т2Ь - глубокая опухоль*. Обратите внимание! * Поверхностная саркома расположена выше поверхностной фасции, а глубокая - под указанной фасцией либо над ней, с поражением данной фасции. Кроме того, все саркомы органов брюшной полости и забрюшинного пространства относят к глубоким. М - отдаленные метастазы Мх - наличие отдаленных метастазов оценить невозможно. М0 - отдаленных метастазов нет. M1 - наличие отдаленных метастазов. Группировка по стадиям
Согласно Международной классификации ВОЗ насчитывается 39 форм злокачественных опухолей мягких тканей. Первые попытки классификации новообразований мягких тканей принадлежат A. Stout (1958), К.В. Даниел-Бек (1967). Злокачественные новообразования мягких тканей чаще возникают на фоне доброкачественных опухолей. Почти в половине случаев началу заболевания предшествует травма. Основным клиническим проявлением заболевания служит наличие опухоли в мягких тканях. Болевой синдром обусловлен тканевой принадлежностью, локализацией и размерами опухоли. Более половины пациентов обращаются к специалистам с большими по размерам опухолями, которые нередко уже прорастают в кость или нервные стволы. Кожные покровы чаще вовлекаются в опухолевый процесс при больших, а иногда - огромных размерах опухоли, вызывая в некоторых случаях нарушение целостности (изъязвление). Консистенция опухоли чаще плотноэластическая, возможно - с участками размягчения; последние свидетельствуют о наличии распада опухолевой ткани в отдельных участках. Большинство сарком мягких тканей обладают способностью к частому рецидивированию после радикальных операций. Метастазирование чаще всего происходит гематогенным путем. Лимфогенное метастазирование в регионарные и отдаленные лимфатические узлы встречается в 5 % случаев. Лимфогенно метастазируют в основном синовиальная, круглоклеточная и светлоклеточная саркомы. Синовиальная саркома (злокачественная синовиома) - одна из самых частых злокачественных опухолей мягких тканей. Развивается у людей любого возраста (редко у людей старше 50 лет) из синовиальных оболочек суставов, сухожильных влагалищ, фасций, нижних и верхних 5 конечностей (рис. 25.4). Рис. 25.4. Синовиальная саркома пра- Выявлению °пух°ли могут вого плеча (а, б) предшествовать боли, которые
Липосаркома - мезенхимальная злокачественная опухоль из жировой ткани, представленная многочисленными вариантами и разновидностями (рис. 25.5). Липосаркома может быть множественной, развиваясь у одного больного одновременно или поэтапно в самых разных местах туловища и конечностей. Некоторые авторы относят первично-множественный вариант опухоли к системным заболеваниям, обозначая процесс как липобластоматоз. Липосаркома может развиваться в любой части тела, где есть жировая ткань, но чаще возникает на нижних конечностях (бедро), в области плечевого сустава, на ягодичной области; «излюбленной» локализацией считается также забрюшинное пространство. Частота встречаемости увеличивается в старших возрастных группах. Липомы, как правило, озлокачествляются очень редко. Основной симптом - пальпируемая опухоль. Границы опухоли пальпаторно четко не выявляются. Опухоль редко прорастает кожу или кости. При дифференцированных формах опухоль растет медленно, иногда достигая значительных размеров, когда и обнаруживается больным. Склонна к рецидивам после хирургического вмешательства. Низкодифференцированные липосаркомы растут быстро и могут достигать больших размеров, метастазируют гематогенным путем, чаще всего в легкие, а также в печень, головной мозг. Метастазирование в регионарные лимфатические узлы встречается редко. Окончательный диагноз устанавливают после биопсии и морфологического изучения удаленной опухоли. Рабдомиосаркома - злокачественная опухоль, развивающаяся из элементов поперечно-полосатой мускулатуры. По частоте возникновения занимает 3-4-е
место среди всех злокачественных опухолей мягких тканей. Развивается у мужчин в 2 раза чаще, чем у женщин, в любом возрасте, но чаще у людей старше 40 лет. Является самой распространенной злокачественной опухолью мягких тканей у детей. Характерная локализация опухоли: конечности, голова и шея, малый таз. Растет в толще мышц в виде узла различной консистенции - от мягкой до плотной. Как и при других мягкотканых опухолях, основной признак рабдомиосаркомы - пальпируемая опухоль, локализующаяся в мышцах, с нечеткими границами, плотноэластической консистенции, безболезненная, малоподвижная. Рост опухоли быстрый, не сопровождается болями и изъязвлением, распадом. Сеть подкожных вен расширена. Опухоль метастазирует в легкие, редко - в регионарные лимфатические узлы. Фибросаркома - одна из частых злокачественных опухолей мягких тканей, которая формируется из незрелой волокнистой соединительной ткани. Может возникать на фоне нейрофиброматоза (рис. 25.6). Чаще всего локализуется в мышцах конечностей (бедро, плечо) или туловища. Развивается из межмышечных фасциальных образований. Как и другие опухоли мягких тканей, пальпируется в виде плотного, бугристого, малоболезненного и относительно подвижного узла округлой или овальной формы. Женщины болеют чаще мужчин. Как правило, заболевание наблюдается у людей среднего возраста, но возможно в любом возрасте. Опухоль растет сравнительно медленно, почти никогда не поражает кожу; может расти очень долго, иногда в течение нескольких лет, и достигать больших
размеров. Началу заболевания может предшествовать травма. Опухоль отличается склонностью к частому рецидивированию. Каждый последующий рецидив сопровождается снижением дифференцировки опухолевых клеток и увеличением злокачественного потенциала опухоли. Метастазирует гематогенно, главным образом в легкие, редко - в регионарные лимфатические узлы. Лейомиосаркома - редкая злокачественная опухоль гладкой мускулатуры, чаще возникающая в матке, изредка - в конечностях. Нередко локализуется вблизи сосудистого пучка. Растет опухоль в виде бугристого опухолевого узла плотной или плотноэластической консистенции, с нечеткими границами. Злокачественная фиброзная гистиоцитома. Чаще локализуется в мягких тканях конечностей, туловища, реже - в забрюшинном пространстве. Развивается из межмышечных фасциальных образований. Как и другие опухоли мягких тканей, проявляется в виде пальпируемой опухоли, плотноэластической консистенции. При больших размерах отмечаются участки размягчения, что указывает на наличие некроза. Чаще встречается у мужчин (60-65 %), заболевают, как правило, люди среднего возраста (25-55 лет). Растет опухоль сравнительно медленно, но отличается скачкообразным ростом, что редко связывают с наличием в анамнезе травм или проведенного ошибочного лечения (физиотерапевтические процедуры). Ангиосаркома - это общее название относительно редких злокачественных опухолей, развивающихся из элементов стенки кровеносных или лимфатических сосудов. В группу включаются, в зависимости от особенностей гистологического строения, гемангиоэндотелиома, гемангиоперицитома, лимфангиосаркома и саркома Капоши. Заболевание возникает одинаково часто у мужчин и женщин, в возрасте 40-50 лет, наиболее частая локализация - на конечностях. Клинически выявляется опухоль мягкоэластической консистенции, болезненная при пальпации, малоподвижная, локализуется в глубине мягких тканей. Опухоль растет быстрее, чем другие саркомы мягких тканей; склонна к изъязвлению и распаду. Наблюдается раннее гематогенное метастазирование в легкие. Злокачественная невринома (нейрогенная саркома, злокачественная шваннома) - редкая злокачественная опухоль, развивающаяся из клеток шванновской оболочки периферических нервов (нейроэктодермального происхождения); встречается преимущественно у людей среднего возраста, чаще на бедре, голени, предплечье, очень редко на шее, голове. Поражение опухолью периферических нервов не всегда сопровождается выраженным болевым синдромом и другими неврологическими расстройствами. Они возникают приблизительно у половины больных. При дифференцированных формах рост опухоли медленный. Быстрый рост опухоли обычно связан с ее выраженной анаплазией. К редким формам также относятся эктопированные в мягкие ткани остеогенная саркома, хондросаркома, злокачественная фиброзная гистиоцитома. «Сигналы тревоги» Основной симптом, на который следует обращать внимание, - это пальпируемая опухоль. Злокачественные новообразования мягких тканей отличают быстрые темпы роста (в отличие от доброкачественных новообразований), отсутствие видимых границ опухоли, плотный характер большинства новообразований, быстрое появление болевого синдрома. ДИАГНОСТИКА Дифференциальный диагноз проводят с хроническими воспалительными заболеваниями, туберкулезным поражением, сифилисом, посттравматическими гематомами и абсцессами, а также с доброкачественными новообразованиями мягких тканей. Методы обследования Несмотря на наружную локализацию большинства опухолей мягких тканей, диагностика их представляет определенные трудности. Объективное обследование включает в себя осмотр, пальпацию опухоли, регионарных лимфатических узлов. Обязательно проводят рентгенологическое и гистологическое исследование опухоли. Рентгенографию выполняют в двух стандартных проекциях. На снимках видна интенсивная гомогенная тень опухоли. Метод информативен при плотных новообразованиях. На рентгенограмме определяют взаимоотношение мягкотканой опухоли с костью. Проводится дифференциальная диагностика между мягкотканой опухолью и мягкотканым компонентом костной опухоли. Длительный анамнез, быстрый рост опухоли могут привести к узурации кости или к вторичной деструкции; чаще это наблюдается при синовиальной саркоме, рабдомиосаркоме, нейробластоме средостения. Ангиография позволяет определить локализацию опухоли, характер ее кровоснабжения, связь с магистральными сосудами. Для синовиальной саркомы, рабдомиосаркомы характерны наличие большого количества патологических сосудов в опухоли, диффузное распределение контрастного вещества в последней. На ангиограммах опухоль мягких тканей контурируется более четко, хорошо выявляется соотношение опухоли с магистральными сосудами, что очень важно для хирургического лечения. Рентгеновская КТ и МРТ применяются для уточнения степени распространенности процесса, связи мягкотканых новообразований с подлежащими костями, соотношения жизненно важных структур с последними. Особенно информативно данное исследование при локализации опухоли на туловище (врастание в грудную и брюшную стенку, связь с органами средостения, легких, брюшной полости). Данная методика дает ценную информацию также при подозрении на проникновение опухоли в полость малого таза. Лимфография у больных со злокачественными опухолями мягких тканей используется редко (чаще - для исключения метастатического поражения регионарных и отдаленных лимфатических узлов). Цитологический метод позволяет провести микроскопическое исследование клеточного материала, полученного из опухоли с помощью тонкоигольной аспирационной биопсии. Метод позволяет дать заключение о характере поражения (воспаление, опухоль), типе опухолевого процесса (доброкачественный или злокачественный). Морфологический метод дает точную гистологическую характеристику опухоли (тип опухоли, степень ее злокачественности, степень посттерапевтических изменений после предоперационного лечения). ДИСПАНСЕРИЗАЦИЯ В настоящее время при лечении опухолей мягких тканей применяют хирургический, лучевой и химиотерапевтический методы и их комбинацию. По данным отечественной и зарубежной литературы, для большинства злокачественных опухолей мягких тканей ведущим методом лечения является хирургический. Для злокачественных опухолей мягких тканей характерно частое рецидивирование. Одним из основных условий хирургического лечения сарком мягких тканей является радикально и абластично проведенное оперативное вмешательство. Операция должна основываться на принципах футлярности и зональности. Возможно применение органосохраняющих операций в виде широкого иссечения опухоли, а также калечащих вмешательств (ампутации, экзартикуляции и др.). Калечащие операции проводятся в случаях, когда невозможно удалить опухоль радикально путем широкого иссечения, при предшествующих многократных операциях по поводу злокачественного новообразования мягких тканей, а также в качестве паллиативного метода. Химиотерапию и лучевое лечение следует считать дополнительными методами, они используются (или не используются) в комбинации с операцией - в зависимости от степени чувствительности той или иной опухоли к химиоили лучевой терапии. Лечение синовиальной саркомы включает в себя сочетание предоперационной лекарственной терапии с радикальным оперативным вмешательством. При локализации опухоли на конечностях проводят 2 курса предоперационной химиотерапии антрациклинами и соединениями платины с интервалом 3-4 нед. Затем следует хирургический этап в виде широкого иссечения опухоли. Исходя из степени постлекарственного патоморфоза, в послеоперационном периоде проводятся курсы адъювантной химиотерапии препаратом, вызвавшим некроз опухолевых клеток. Липосаркома относится к опухолям с низкой чувствительностью к лучевой и химиотерапии. Основной метод лечения липосарком - хирургический (иссечение опухоли в пределах здоровых тканей). К таким калечащим операциям, как ампутация и экзартикуляция конечности, прибегают при местно-распространенных процессах. Лечение рабдомиосарком комбинированное и комплексное. Применяются ПХТ (антрациклины, препараты платины, этопозид и др.) и лучевое лечение в комбинации с радикальной операцией. Ангиосаркома чувствительна к лучевому воздействию. Лечение комбинированное (предоперационная лучевая терапия с последующим широким иссечением). При больших опухолях, распаде новообразования возможно применение ампутации или экзартикуляции. Фибросаркома относится к опухолям, нечувствительным к лучевому воздействию и химиотерапии. Лечение хирургическое. Опухоль широко иссекается с учетом правил футлярности и зональности. При распространенных опухолях применяются ампутации или экзартикуляции. Злокачественная невринома (нейрогенная саркома, злокачественная шваннома). Лечение хирургическое - радикальное иссечение опухоли. ПРОГНОЗ Прогноз при злокачественных опухолях мягких тканей зависит от многих факторов: типа опухоли, ее дифференцированности, стадии заболевания, чувствительности опухоли к лечению, радикальности проведенной операции и др. Прогноз при синовиальной саркоме неблагоприятный, 5-летняя выживаемость составляет не более 40 %; при липосаркоме прогноз зависит от дифференцировки опухоли, относительно благоприятный он при дифференцированных формах. При радикальном удалении опухоли 5-летняя выживаемость составляет около 70 %. Для недифференцированных форм липосарком этот показатель не превышает 40 %. Прогноз после радикального лечения лейомиосаркомы относительно благоприятный, 5-летняя выживаемость составляет более 60 %; при рабдомиосаркоме - сложный, 5-летняя выживаемость не выше 50 %; при злокачественных шванномах -около 80 %. Прогноз после радикального хирургического вмешательства при фибросаркоме благоприятный, 5-летняя выживаемость составляет около 70 %. Больные, которым проведено лечение по поводу злокачественных новообразований мягких тканей, должны активно наблюдаться у онколога в течение 5 лет. Как и при злокачественных новообразованиях костей и суставов, в течение 1-го года после окончания лечения проводится полное медицинское обследование с обязательной рентгенографией грудной клетки в двух проекциях 1 раз в 3 мес, в течение 2-го года - обследование 1 раз в 6 мес. В последующем проводятся контрольные обследования 1 раз в год с обязательным рентгенологическим исследованием легких.
ГЛАВА 25 ОПУХОЛИ КОСТЕЙ И МЯГКИХ ТКАНЕЙ ОПУХОЛИ КОСТЕЙ ЭПИДЕМИОЛОГИЯ Среди злокачественных новообразований человека удельный вес опухолей костей незначителен. Опухоли костей известны давно - они описывались в трактатах Гиппократа, Авиценны. Причина возникновения первичных опухолей костей остается невыясненной. В настоящее время большинство авторов указывают на роль травмы в возникновении первичных опухолей костей. Больше половины пациентов со злокачественными опухолями костей в анамнезе отмечают ушибы костей и мягких тканей. Не последняя роль в возникновении злокачественных новообразований костей отводится наследственным факторам. Имеются литературные данные, указывающие на возникновение костных опухолей у членов одной семьи. В 2007 г. в России число больных с впервые в жизни установленным диагнозом злокачественных новообразований костей, суставных хрящей составило 1950 человек: 1091 мужчин и 859 женщин. Заболеваемость злокачественными новообразованиями костей в России в 1997 г. была 1,72 на 100 тыс. населения, в 2007 г. - 1,4 (среди мужчин - 1,7, среди женщин - 1,1). Первичные опухоли костей в большинстве случаев встречаются у людей молодого и среднего возраста. Чаще всего поражаются длинные трубчатые кости и кости таза. КЛАССИФИКАЦИЯ В нашей стране и за рубежом предложено множество классификаций опухолей костей. Уже более 30 лет врачами-онкологами используется гистологическая классификация первичных опухолей и опухолеподобных поражений костей, разработанная ВОЗ (1972): I. Костеобразующие опухоли. А. Доброкачественные. 1. Остеома. 2. Остеоидостеома и остеокластома (доброкачественная остеобластокластома). Б. Злокачественные. 1. Остеосаркома (остеогенная саркома). 2. Юкстакортикальная остеосаркома (паростальная остеосаркома).
|
|||||||||
|
Последнее изменение этой страницы: 2021-01-08; просмотров: 54; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.144.33.41 (0.084 с.) |
 КЛИНИЧЕСКАЯ КАРТИНА
КЛИНИЧЕСКАЯ КАРТИНА ДИАГНОСТИКА
ДИАГНОСТИКА Патолого-анатомическая характеристика
Патолого-анатомическая характеристика ЛОКАЛИЗАЦИЯ. КЛИНИЧЕСКАЯ КАРТИНА
ЛОКАЛИЗАЦИЯ. КЛИНИЧЕСКАЯ КАРТИНА отличают синовиальную саркому от большинства других опухолей мягких тканей. В опухоли могут образовываться кистозные полости - и тогда она эластична; если в опухоли откладываются соли кальция, она становится плотной. Правильной постановке диагноза помогает локализация опухоли вблизи суставов или костей конечностей.
отличают синовиальную саркому от большинства других опухолей мягких тканей. В опухоли могут образовываться кистозные полости - и тогда она эластична; если в опухоли откладываются соли кальция, она становится плотной. Правильной постановке диагноза помогает локализация опухоли вблизи суставов или костей конечностей. Рис. 25.5. Рецидив липосаркомы правой ягодичной области
Рис. 25.5. Рецидив липосаркомы правой ягодичной области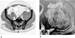 Рис. 25.6. Фибросаркома правой подвздошной области: а - компьютерная томограмма; б - магнитно-резонансная томограмма
Рис. 25.6. Фибросаркома правой подвздошной области: а - компьютерная томограмма; б - магнитно-резонансная томограмма


