Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Тема № 5. Травматическая болезнь: патогенез, особенности при повреждениях челюстно-лицевой области.
1. АКТУАЛЬНОСТЬ ТЕМЫ: Знания общей характеристики, клинического хода, принципов диагностики огнестрельных повреждений челюстно-лицевого участка, их осложнений, травматической болезни у челюстно-лицевых раненых необходимы врачу-стоматологу для рациональной организации и предоставления медицинской помощи пострадавшим как в военное, так и в мирное время, особенно в условиях экстремальных ситуаций. 2. КОНКРЕТНЫЕ ЦЕЛИ: 2.1. Анализировать причины возникновения травматической болезни. 2.2.Объяснять особенности клинического течения травматической болезни у раненных в челюстно-лицевую область. 2.3. Предложить общую характеристику огнестрельных повреждений челюстно-лицевой области и их осложнений. 2.4. Классифицировать огнестрельные повреждения челюстно-лицевой области и их осложнений. 2.5. Трактовать методы диагностики травматической болезни у раненных в челюстно-лицевую область. 2.6. Рисовать схему организации лечения раненных в челюстно-лицевую область с травматической болезнью. 2.7. Проанализировать принципы профилактики травматической болезни у раненных в челюстно-лицевую область. 2.8. Составить схему медикаментозной терапии пациентов с травматической болезнью. 3. БАЗОВЫЕ ЗНАНИЯ, УМЕНИЯ, НАВЫКИ, НЕОБХОДИМЫЕ ДЛЯ ИЗУЧЕНИЯ ТЕМЫ (междисциплинарная интеграция).
ЗАДАНИЯ ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ ВО ВРЕМЯ ПОДГОТОВКИ К ЗАНЯТИЮ.
4.1. Перечень основных терминов, параметров, характеристик, которые должен усвоить студент при подготовке к занятию:
4.2. Теоретические вопросы к занятию: 1. Понятие "травматическая болезнь". 2. Периоды травматической болезни. 3. Особенности течения травматической болезни в челюстно-лицевых раненных.
4.3. Практические работы (задания), которые выполняются на занятии: 1. Обследовать пациента с травмой челюстно-лицевого области, установить диагноз и назначить лечение. 2. Оформить медицинскую документацию. 3. Уметь провести первичную хирургическую обработку раны. 4. Провести временную иммобилизацию отломков нижней и верхней челюстей. 5. СОДЕРЖАНИЕ ТЕМЫ: Политравма и травматическая болезнь челюстно-лицевых раненных Под политравмой понимают однообразные поражения двух и более анатомических областей, при которых наблюдаются нарушения жизненно важных функций организма. Это тяжелая сочетанная травма, которая сопровождается развитием клиники травматического шока, то есть, это шокогенная сочетанная травма. Выделение политравмы в отдельную категорию имеет важное значение в связи с определенными особенностями таких ранений. Сочетание повреждений нескольких анатомических областей тела - патологическое состояние, связанное с возникновением синдрома взаимного отягощения. Сущность синдрома заключается в том, что каждое из повреждений ухудшает общую патологическую ситуацию и каждое конкретное повреждение при политравме протекает более тяжело, с большим риском развития осложнений, чем при изолированной травме. Невзирая на большое разнообразие клинических вариантов шокогенной сочетанной травмы, при политравме развивается травматическая болезнь, которая имеет общие закономерности, определяющие главные особенности ее патогенеза и принципы лечебной тактики. Травматическая болезнь - симптомокомплекс травмированных больных с тяжелыми, множественными повреждениями; это патологический процесс, предопределенный тяжелой шокогенной механической травмой, в котором последовательное изменение ключевых факторов патогенеза определяет закономерную последовательность периодов клинического течения. Понятие о травматической болезни формировалось на базе учения о травматическом шоке. В основе травматической болезни лежит защитно-рефлекторная реакция организма, в первую очередь, ЦНС, эндокринной и других систем на действие травмирующего агента, нервные импульсы и всасывания продуктов распада тканей в очаге повреждения, кровопотерю. Клиническая симптоматика и течении травматической болезни зависит от локализации, характера и тяжести повреждения. В клиническом течении травматической болезни выделяют периоды: Период шока - период острых функциональных и системных расстройств, которые предопределены тяжелой травмой, длительность 12-48 часов. Ранний послешоковый период - период угрозы возникновения органной и полиорганной недостаточности - длительность 3-7 суток после травмы. Период инфекционных осложнений или большого риска их развития (период вторичного иммунодефицита) - длительность от 1 недели - до 1 месяца. Период реконвалесценции - длительность от нескольких недель до нескольких месяцев. А.В.Каплан выделяет такие периоды травматической болезни: I - период травматического шока и кровотечения;
II - период разгара изменений гомеостаза (общих изменений вместе с патоморфологическими изменениями поврежденных тканей); III - период реконвалесценции с развитием условий для репаративного процесса поврежденных тканей и органов. Патогенез травматической болезни предопределен взаимодействием травматического агента с тканями организма, вследствие чего возникают их повреждения, которые влияют на разные системы организма, при этом основные звенья патогенеза включают в себя кровопотерю (разного объема, скорости), специфические расстройства функций поврежденных органов, гипоксию, токсемию и болевой синдром. Как следствие, возникает моно- или полиорганная недостаточность. При травме реакции повреждения заменяются реакциями защиты - стресс, или общий адаптационный синдром в ответ на травму. Различают две фазы обмена веществ после травмы: катаболическая - длится 2-4 дня, характеризуется разрушением, потерей белков, что не направленное уменьшение повреждений структур и сохранения основных функций организма; анаболические фаза - длится 1-2 недели и больше, для нее присуще возобновление поврежденных структур и органов и возобновления их функции. “Первичные" изменения возникают в результате непосредственного анатомического поражения органа. По мере увеличения силы травмирующего эффекта увеличивается тяжесть первичных изменений. Например ушиб, разрыв, сотрясение. В течении травматической болезни первичные изменения трансформируются в результате возникновения воспалительных и дистрофических процессов. Возникают "вторичные" изменения в результате распространения раневой инфекции, токсинов, возникновения тромбоэмболий и др. В патогенезе травматической болезни невозможно обойти молчанием концепцию полиорганной недостаточности, так как в результате погибает абсолютное большинство потерпевших. Полиорганная недостаточность определяется как тяжелое общепатологическое состояние организма, которое возникает при прогрессе критического состояния и проявляется функциональной несостоятельностью двух и более жизненно важных органов и систем. Течение и клинические проявления травматической болезни. Первые 2 суток травматической болезни (первый период) характеризуются резким болевым синдромом, больной резко бледнеет, появляется холодный пот, адинамия (возможно возбуждение), в результате кровопотери резко падает АД, ускоряется и слабеет пульс, тоны сердца глухие, одышка, олигурия. Это все характерно для шока. Главной причиной смерти раненых является декомпенсированный и необратимый травматический шок, острое кровотечение, непосредственные поражения жизненно важных органов. Обращает на себя внимание несоответствие тяжести шока и характера имеющихся повреждений и его резистентность к комплексной интенсивной терапии.
В последующие дни вместе со снижением АД, тахикардией и одышкой наблюдаются симптомы лихорадки (t 38 -39С) и изменения картины крови: лейкоцитоз с нейтрофилезом, сдвиг лейкоцитарной формулы влево, ускорение СОЭ. Это второй период травматической болезни (ранний послешоковый период). Увеличивается опасность развития тяжелых функциональных нарушений. Состояние потерпевших с политравмой в течение первой недели послешокового периода обычно характеризуется развитием полиорганной недостаточности. С 3-5 суток травматического периода угрозу для жизни представляют: дыхательная недостаточность, которая прогрессирует (по типу респираторного дистресс-синдрома); коагулопатические нарушения с переходом в синдром диссиминированного внутрисосудистого свертывания (ДВС) крови; жировая эмболия; почечно-печеночная недостаточность; сердечная недостаточность с нарушением центральной гемодинамики; последствия раннего посттравматического эндотоксикоза. С 5-7 дня травматической болезни решающим элементом становятся проявления распространения и угрозы генерализовании раневой инфекции. При этом происходит изменение локализации доминирующей раневой инфекции. Сначала это местный процесс - развивается нагноение в зоне распространенного разрушения мягких тканей, а затем на первый план выступает тяжелая пневмония или образуются абсцессы в брюшной полости. Нередко ситуация развивается в обратном порядке. Гнойно-септические осложнения являются главной причиной смерти потерпевших с политравмой в III периоде травматической болезни и составляют в структуре летальности 75%. При их возникновении практически нивелируются достижения реанимации, интенсивной терапии, результаты операций. Под раневой инфекцией в этом периоде понимают не только инфекционно-воспалительный процесс в ране, но и развитие раневого сепсиса. В дальнейшем при благоприятном течении травматической болезни наблюдается регресс симптомов и наступает реконвалесценция (последний период травматической болезни). У многих больных на этапе перехода к выздоровлению наблюдаются: значительный дефицит массы тела, задержка репаративних процессов, астенизация, снижение резистентности к любым неблагоприятным внешним влияниям. На этом этапе ярко проявляются и заостряются фоновые хронические заболевания и функциональная недостаточность различных органов и систем. Принципы лечения травматической болезни. В диагностике и лечении травматической болезни принимает участие бригада врачей: травматологи, реаниматологи, специализированные хирурги (абдоминальные, торакальные, челюстно-лицевые, ангио- и нейрохирурги, ЛОР- и офтальмологи). В лечении пострадавшего в состоянии травматической болезни используется принцип лечения полиорганной недостаточности с основным влиянием на наиболее пострадавший орган или систему органов и тканей. Программа лечения содержит комплекс интенсивной противошоковой терапии с определенной последовательностью выполнения хирургической коррекции повреждений. Выделяют основные принципы лечения потерпевших: наиболее раннее начало инфузионной терапии, которая предупреждает усугубление шокового состояния, гипоксии и ацидоза. С целью возобновления микроциркуляторной перфузии тканей и устранения нарушений гемостаза используют реологические активные среды: солевые растворы, реополиглюкин, реогноман. Коллоидные и кристаллоидные плазмозаменители способствуют восполнению объема циркулирующей крови и возобновлению микроциркуляторной перфузии. По возможности рано приступают к восполнению объема крови и плазмопотери (эритроцитарная масса, свежая кровь, свежая нативная плазма и др); быстрая эвакуация раненых в специализированные медицинские учреждения хирургического профиля (больничная база фронта); выполнение экстренных хирургических вмешательств в едином комплексе противошоковых мер. В общем плане хирургическое лечение политравмы состоит из: неотложных операций, направленных на устранение прямой угрозы жизни (механическая асфиксия, остановка кровотечений и др.), которые выполняют на фоне интенсивных противошоковых и реанимационных мероприятий; ранних отсроченных операций, которые направлены на устранение причин развития опасных для жизни осложнений (после выведения пациента из травматического шока на 2-3 сутки послешокового периода); отсроченных операций второй очереди. Все оперативные вмешательства, которые направлены на устранение синдрома взаимного отягощения повреждений, необходимо закончить в течение первых 2-3 суток; выполнение ранних отсроченных операций сразу после выведения раненых из шока на фоне приобретенной относительной стабилизации гемодинамики. Цель этого этапа - устранение синдрома взаимного отягощения повреждений; закрепление процесса долговременной компенсации. Чрезвычайно энергоемкие механизмы неотложной компенсации при развитии травматической болезни истощаются до конца 2-3 суток, а сохраненный биоэнергетический потенциал постепенно переключается на долговременную (стойку) компенсацию; назначение превентивной многокомпонентной антибактериальной терапии в раннем послешоковом периоде; прогнозирование и профилактическое лечение осложнений на основании ключевых патогенетических механизмов каждого периода травматической болезни.
6. МАТЕРИАЛЫ ДЛЯ САМОКОНТРОЛЯ: А. Задания для самоконтроля: 1. Заполнить графы:
Б. Задачи для самоконтроля: 1. Больной А., 42 лет, попал в завал при роботе в карьере. Камнями были размозжены и придавлены левая половина лица и левая нижняя конечность в течении 4-х часов. Самочувствие удовлетворительное, артериальное давление 110/70мм рт.ст. Пульс 80 уд в 1мин. При извлечении пострадавшего из завала присутствовал врач. После освобождения из-под завала состояние ухудшилось. Появились жалобы на сильные боли в левой половине лица и ноге. Беспокойный. Кожные покровы бледные. АД упало до 80/50мм рт.ст. Пульс слабого наполнения 130 уд. в 1 мин. Больной уложен на носилки и срочно транспортирован в стационар. В чем причина ухудшения состояния больного? (Ответ: у больного травматическая болезнь (синдром взаимного отягощения). В результате неумелых действий врача развился "турникетный” шок и наступило резкое ухудшение состояния). 2. Больной Б., 51 года, доставлен в клинику через 40 мин после травмы в тяжелом состоянии. Диагностированы перелом верхней челюсти по Ле Фор ІІ, перелом VІ, VІІ, VІІІ ребер справа, перелом обеих ветвей лонной кости справа, разрыв уретры, травматический шок. Назовите последовательность мероприятий в первые часы лечения больного? (Ответ: оказание помощи необходимо начать с выведения больного из шока: вливание противошоковых препаратов и крови, одновременно провести адекватное обезболивание. Пригласить на консультацию челюстно-лицевого хирурга, нейрохирурга, травматолога, уролога. Лечебные мероприятия выполняются с учетом состояния больного. После выведения больного из шока можно наложить аппарат Збаржа). 3. В приемное отделение доставлен пациент после уличной драки. Пациент ведет себя неадекватно: улыбается, делает непонятные движения. Отмечает, что дважды была рвота. Кожа бледная, в подглазничных областях красная (гематомы), есть ссадины. Имело место носовое кровотечение. Средняя часть лица удлинена. АД 100/60 мм рт. ст, пульс 104 в мин, температура тела нормальная. Поставьте предварительный диагноз. (Ответ: травматическая болезнь, сочетанная травма: ЗЧМТ, перелом верхней челюсти по Ле Фор ІІ). В. Материалы для тестового контроля. Тестовые задания с одним правильным ответом (α=ІІ): 2.1. К типичным особенностям травмы челюстно-лицевой области относятся: А. обезображивание лица; В. несоответствие внешнего вида больного тяжести травмы; С. сочетанная травма головы и головного мозга; D. развитие травматического шока; Е. все ответы верны. (Правильный ответ: Е). 2.2. Выберите специфические признаки травматической болезни:А. внезапность начала, наличие причинного фактора и морфологического субстрата (поврежденный орган или ткань); В. внезапность начала, отсутствие латентного периода, нарушения функции жевания;С. травматический шок, массивная кровопотеря;D. геморрагический шок, выраженный болевой синдром; Е. внезапность начала, отсутствие латентного периода, наличие причинного фактора и морфологического субстрата (поврежденный орган или ткань), выражен болевой синдром, полиорганная недостаточность.(Правильный ответ: Е). 2.3. Выберите неспецифические признаки травматической болезни: А. травматический шок, стресс; В. геморрагический шок, наличие асептического или гнойного воспаления; С. лихорадка, боль, общее недомогание, физическая и эмоциональная слабость, потеря работоспособности; D. наличие периодов течения – начальный, разгара и завершения (выздоровление или гибель); Е. все ответы верны. (Правильный ответ: Е). Г. Учебные задачи 3-го уровня (нетипичные задачи): 1. В приемное отделение больницы доставлен пациент после ДТП. Имеет место травма средней зоны лица. Пациент в сознании, несколько возбужден, кожные покровы бледные, пульс 100 ударов в мин, АД 100/60 мм рт. ст., температура тела нормальная. После проведения рентгенологического обследования установлен диагноз: травматический перелом верхней челюсти по Ле Фор ІІ. Поставьте предварительный диагноз. Какие дополнительные сведения и клинические данные необходимы для установления окончательного диагноза? Составьте план лечения. (Ответ: 1. Травматическая болезнь, перелом верхней челюсти по Ле Фор ІІ. 2. Данные субъективного и объективного обследования пациента, данные дополнительных методов обследования. 3. Консультация нейрохирурга для исключения ЗЧМТ. Репозиция, фиксация, иммобилизация отломков челюсти, медикаментозная терапия, ФТЛ). 2. В приемное отделение больницы доставлен пациент, травмированный на производстве. Пациент в сознании, несколько возбужден, кожные покровы бледные, пульс 110 ударов в мин, АД 90/60 мм рт. ст., температура тела 35,6°С, дыхание учащенное. Объективно: асимметрия лица за счет уплощения правой подглазничной области. Носовое кровотечение. При пальпации поврежденного участка – боль и крепитация, наличие «ступеньки» по нижнему краю правой орбиты. Из анамнеза известно, что у пациента хронический риногенный гайморит, после получения травмы дважды была рвота. Поставьте предварительный диагноз. Какие дополнительные сведения и клинические данные необходимы для установления окончательного диагноза? Составьте план лечения. Имеет ли значение наличие хронического риногенного гайморита для составления плана лечения и течения заболевания? (Ответ: 1. Травматическая болезнь, перелом правой скуловой кости. 2. Данные субъективного и объективного обследования пациента, данные дополнительных методов обследования 3. Консультация нейрохирурга для исключения ЗЧМТ. Репозиция, фиксация, иммобилизация отломков скуловой кости, медикаментозная терапия, ФТЛ. 4. Наличие хронического риногенного гайморита для составления плана лечения значения не имеет (если нет стадии обострения), течение заболевания может усложниться, если имеет место перелом скуловой кости, проникающий в верхнечелюстной синус). 3. В отделение челюстно-лицевой хирургии госпитализирована пациентка В., которая накануне вечером получила огнестрельное ранение лица. Состояние пациентки средней тяжести, сознание спутанное, кожные покровы бледные, пульс 130 ударов в мин, АД 90/60 мм рт. ст., температура тела 35,4°С, дыхание учащенное. Объективно: асимметрия лица за счет уплощения средней зоны лица. Кровотечение из носа и ушей. При пальпации поврежденного участка – боль и крепитация, наличие «ступеньки» по нижнему краю правой и левой орбит, подвижность верхней челюсти и костей носа. Поставьте предварительный диагноз. Какие дополнительные сведения и клинические данные необходимы для установления окончательного диагноза? Составьте план лечения.(Ответ: 1. Травматическая болезнь, огнестрельный перелом верхней челюсти по Ле Фор ІІІ (верхний тип). 2. Данные субъективного и объективного обследования пациента, данные дополнительных методов обследования. 3. Консультация нейрохирурга для исключения ЗЧМТ. Репозиция, фиксация, иммобилизация костных отломков, медикаментозная терапия, ФТЛ.). 7. л И тература: 1. Хірургічна стоматологія та щелепно-лицева хірургія: підручник; У 2т. – Т.2/В.О.Маланчук, І.П.Логвіненко, Т.О.Маланчук, О.Л.Ціленко – К.: ЛОГОС, 2011. – С. 5-9. 2. Неотложная диагностика и лечебная тактика в ургентной хирургии: учебное пособие для студ. мед. ВУЗов и врачей-интернов / под ред. В.Д.Шейко – Полтава, 2007. – С. 13-21, 26-28, 138-144. 3. Ускладнення травматичних пошкоджень щелепно-лицевої ділянки: навч.-метод. посіб. для студ. стомат. факульт. вищих мед. навч. закладів IV рівнів акредитації та інтернів-стоматологів / Рибалов О.В., Ахмеров В.Д. – Полтава: ТОВ «Фірма «Техсервіс»», 2011. – С. 75-79, 99-105. Тема № 6. Ранние осложнения повреждений ЧЛО (синдром длительного сдавливания тканей лица). Медицинская помощь на месте получения травмы, на этапах медицинской эвакуации. Сопутствующие осложнения повреждений ЧЛО (кровотечение, асфиксия, шок), их профилактика. 1. АКТУАЛЬНОСТЬ ТЕМЫ: Знания общей характеристики, клинического течения, принципов диагностики и профилактики осложнений травматических повреждений челюстно-лицевой области имеют большое, а иногда решающее, значение при лечении пострадавших, что дает возможность врачу существенно снизить долю тяжелых последствий повреждений лица и повысить качество жизни пациентов. 2. КОНКРЕТНЫЕ ЦЕЛИ: 2.1. Анализировать причини травматических повреждений челюстно-лицевой области и их осложнений. 2.2. Объяснять особенности клинического течения травматических повреждений челюстно-лицевой области и их осложнений. 2.3. Предложить методы диагностики травматических повреждений челюстно-лицевой области и их осложнений. 2.4. Классифицировать осложнения травматических повреждений челюстно-лицевой области. 2.5. Трактовать особенности клинического течения травматических повреждений челюстно-лицевой области и их осложнений. 2.6. Рисовать схему организации лечения пациентов с осложнениями травматических повреждений челюстно-лицевой области. 2.7. Проанализировать принципы профилактики и лечения осложнений травматических повреждений челюстно-лицевой области. 2.8. Составить схему медикаментозной терапии пострадавших с травматическими повреждениями челюстно-лицевой области и их осложнениями. 3. БАЗОВЫЕ ЗНАНИЯ, УМЕНИЯ, НАВЫКИ, НЕОБХОДИМЫЕ ДЛЯ ИЗУЧЕНИЯ ТЕМЫ (междисциплинарная интеграция).
ЗАДАНИЯ ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ ВО ВРЕМЯ ПОДГОТОВКИ К ЗАНЯТИЮ. 4.1. Перечень основных терминов, параметров, характеристик, которые должен усвоить студент при подготовке к занятию:
4.2. Теоретические вопросы к занятию: 1. Анатомо-физиологические особенности челюстно-лицевой области. 2. Статистика ранних осложнений травматических повреждений челюстно-лицевой области. 3.Классификация ранних осложнений травматических повреждений тканей челюстно-лицевой области. 4. Причины возникновения ранних осложнений травматических повреждений тканей челюстно-лицевой области. 5. Клиника ранних осложнений травматических повреждений тканей челюстно-лицевой области. 6. Неотложная помощь и лечение ранних осложнений травматических повреждений тканей челюстно-лицевой области. 7. Профилактика ранних осложнений травматических повреждений тканей челюстно-лицевой области. 4.3. Практические работы (задания), которые выполняются на занятии: 1. Обследовать пациента с осложнениями травматических повреждений челюстно-лицевой области, установить диагноз и назначить лечение. 2. Оформить медицинскую документацию.3. Уметь провести первичную хирургическую обработку раны. 4. Оказать неотложную помощь при ранних осложнениях травматических повреждений тканей челюстно-лицевой области. 5. СОДЕРЖАНИЕ ТЕМЫ:
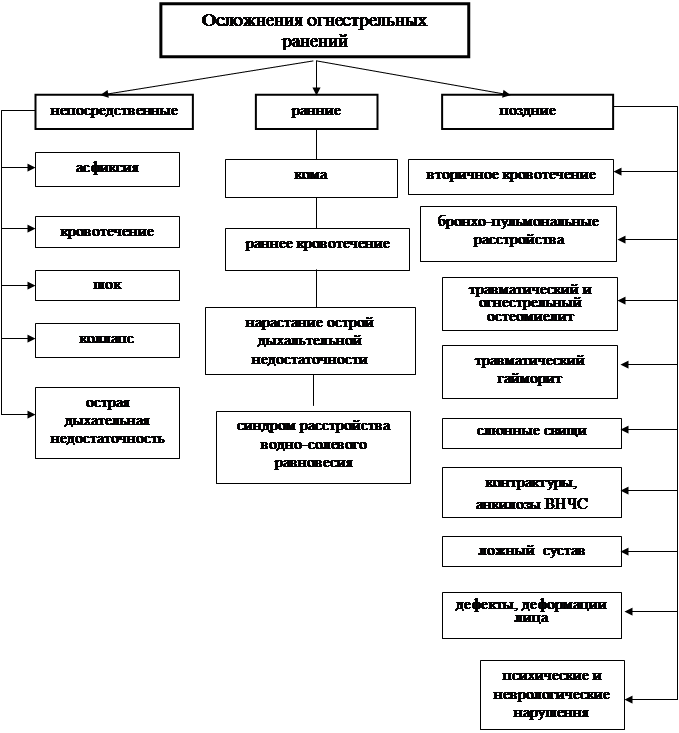
Осложнения огнестрельных ранений бывают: непосредственные; ранние; поздние. Непосредственные осложнения - асфиксия, кровотечение, шок, коллапс, острая дыхательная недостаточность (ОДН). Ранние осложнения - рост острой дыхательной недостаточности, кома, синдром расстройства водно-солевого равновесия, раннее кровотечение. Поздние осложнения - вторичное кровотечение, бронхопульмональные расстройства, травматический и огнестрельный остеомиелит, травматический гайморит, слюнные свищи, контрактуры и анкилоз ВНЧС, ложный сустав, дефекты и деформации лица, психические и неврологические нарушения. Синдром длительного сдавливания тканей ( синонимы: компартмент-синдром, краш-синдром, травматический токсикоз, синдром (длительного) раздавливания, компрессионная травма, синдром раздавливания, эпоним: синдром Байуотерса (англ. Bywaters)) - который возникает вследствие длительного нарушения кровоснабжения (ишемия) сдавленных мягких тканей, токсикоз, который характеризуется, кроме местных, системными патологическими изменениями в виде гиперкалиемии и почечной недостаточности. Встречается у пострадавших при землетрясениях, завалах в шахтах, обвалах и др. Считают, что при синдроме длительного сдавливания тканей происходит всасывание токсичных продуктов из раздавленных мышц. Установлено, что поврежденная мышечная ткань теряет 75 % миоглобина, 70% - креатинина, 66% - калия, 75 % фосфора. После освобождения от сдавления эти вещества поступают в кровеносное русло, возникает ацидоз, тяжелые общие и, в первую очередь, геодинамические расстройства. Следует подчеркнуть, что клинические проявления возникают лишь после устранения фактора сдавливания. Происходит глубокий некроз тканей, который приводит к самоотравлению организма продуктами распада тканей и тяжелому состоянию пострадавшего. После высвобождения от сдавления, как правило, развивается шок. Начиная с 3-4-х суток, проявляются местные симптомы: плотный отек, бледность, нарушение функции органов и почечная недостаточность, олигурия, которая переходит в анурию. Из-за того, что в первые дни заболевания симптомы не выражены, может быть проведено малоэффективное позднее лечение. Особенной формой краш-синдрома является позиционное сдавление - сдавление части тела при длительном сне в состоянии алкогольного опьянения или в бессознательном состоянии. Ранние симптомы нечеткие, на 3-4-е сутки начинаются острые клинические проявления, развивается острая почечная недостаточность. Клинические формы 1.Легкая - возникает в случаях, когда длительность сдавления не превышает 4 часа. 2. Средняя - сдавление значительных участков на протяжении 6 часов. В большинстве случаев нет выраженных гемодинамических расстройств, а функция почек страдает сравнительно мало. 3. Тяжелая форма возникает вследствие сдавления значительных участков свыше 7-8 часов. Четко проявляется симптоматика почечной недостаточности и гемодинамические расстройства. 4. Крайне тяжелая форма развивается, если сдавливаются очень большие участки (например обе конечности) на протяжении 6 часов и больше. Пострадавшие умирают от острой почечной недостаточности на протяжении первых 2-3 суток. Лечение. На месте обязательно накладывают жгут (по возможности) выше места повреждения, холод на поврежденный участок. Дальнейшее лечение направлено на возобновление кровообращения (реперфузию), борьбу с токсемией, острой почечной недостаточностью. Из хирургических методов лечения применяют рассекание пораженных участков. Прогноз при развитим острой почечной недостаточности неблагоприятный. При правильном и своевременном лечении на 10-12 сутки явления почечной недостаточности постепенно стихают. В дальнейшем отек и боли постепенно уменьшаются и до конца первого месяца лечения полностью исчезают. Клиника и лечение осложнений ранений челюстно-лицевого участка (по Г.М. Іващенко)
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
Последнее изменение этой страницы: 2021-01-08; просмотров: 369; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 3.15.153.69 (0.055 с.) |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||