Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
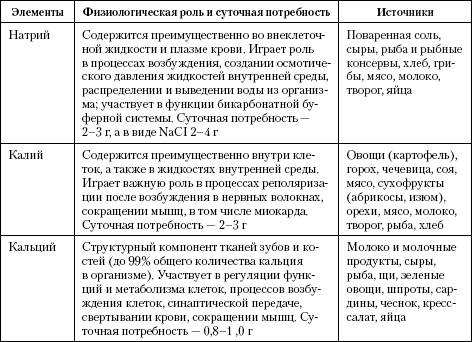
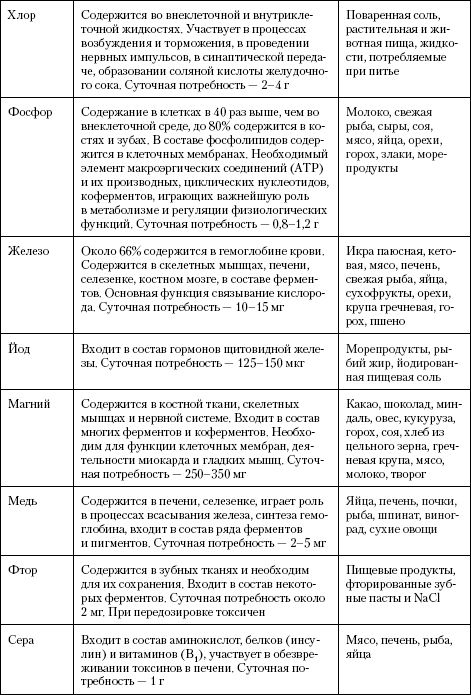
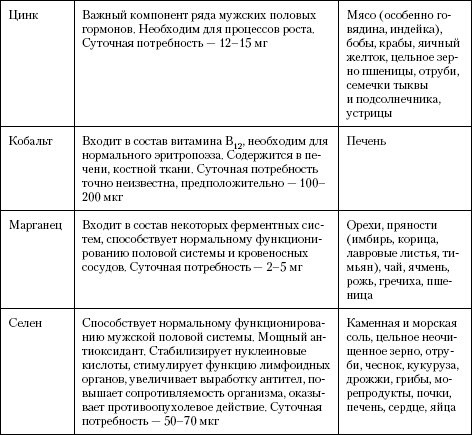
Физиологическая роль, суточная потребность организма и источники поступления основных минеральных веществСодержание книги
Поиск на нашем сайте
Примечание: всюду приведены суточные потребности взрослого человека.
Вода
Около 60 % массы тела взрослого человека приходится на долю воды (у мужчин 61 %, у женщин 54 %). Разница связана с большим количеством жира в теле женщины. У новорожденного ребенка содержание воды достигает 77 %, после 70–80 лет снижается до 50 %. Вода обладает уникальными свойствами, которые чрезвычайно важны для самого существования жизни. К ним относятся: способность молекул воды слипаться между собой сливаться с другими веществами); способность притягиваться к электрически заряженной поверхности и подниматься по мелким порам; вода – растворитель. Она обладает высокой теплопроводностью, высокой температурой кипения и замерзания и максимальной плотностью при +40 °C; вода охлаждает тело при испарении, тем самым регулирует температура тела. Вода – универсальная среда, участвующая во всех биохимических и физиологических реакциях в организме. Пищеварение и всасывание, выделение происходят в водной среде. Вода поступает в организм человека через желудочно‑кишечный тракт, его слизистая оболочка всасывает воду. Выделение воды осуществляется почками (800–1300 мл в сутки), с выдыхаемым воздухом (около 400 мл), с потом (около 600 мл). Часть воды (300–400 мл в сутки) образуется в процессе биохимических реакций. Так, при окислении 100 г жира образуется 107 мл Н2О, углеводов 55 мл, белков 41 мл. В обычных условиях потребность взрослого человека в воде составляет 40 г/кг массы тела, грудного ребенка – 120–150 г/кг. Суточная потребность взрослого при умеренной физической нагрузке и нормальной температуре составляет 1750–2200 мл, однако в виде воды и напитков – лишь 800–1000. Потеря 6–8 % воды приводит к существенному нарушению обмена веществ, потеря 10 % воды – к необратимым патологическим изменениям в организме, 21 % – к смерти.
Пищеварение
Пища в том виде, в каком она поступает в организм, не может всосаться в кровь и лимфу и не может быть использована для выполнения различных жизненных функций. Для усвоения пищи она должна подвергнуться механической и химической обработке в органах пищеварительной системы. Пища измельчается в полости рта, перемешивается в желудке и тонкой кишке с пищеварительными соками, ферменты которых расщепляют питательные вещества. Аминокислоты, моносахариды и эмульгированные жиры всасываются и усваиваются организмом. Вода, минеральные вещества (соли), витамины усваиваются в натуральном виде. Механическая и химическая обработка пищи и превращение ее в усваиваемые организмом вещества называется пищеварением. Оно осуществляется в пищеварительной трубке при участии ферментов, выделяемых пищеварительными железами. Поэтому пищеварение в желудке, тонкой кишке называют полостным пищеварением. Переваривание пищи происходит также непосредственно на поверхности микроворсинок эпителиальных клеток тонкой кишки. Такое пищеварение называют контактным, или мембранным, пищеварением. На поверхности микроворсинок и клеточной мембраны эпителиоцитов имеется наиболее высокая концентрация пищеварительных ферментов. Мембранное пищеварение является как бы заключительной фазой переваривания пищи, после чего расщепленные белки и углеводы, эмульгированные жиры всасываются в кровеносные и лимфатические капилляры.
Расщепление (переваривание) белков, жиров, углеводов происходит с помощью пищеварительных ферментов. Еще в начале XX века И.П. Павлов показал, что в каждом отделе пищеварительной системы вырабатываются различные ферменты, которые участвуют в расщеплении белков, жиров и углеводов. Он изучил их взаимодействие и регуляцию выделения, совместную деятельность органов пищеварения и влияние одного отдела на другой. В 1904 г. Павлов был награжден Нобелевской премией по физиологии и медицине «за работу по физиологии пищеварения, благодаря которой было сформировано более ясное понимание жизненно важных аспектов этого вопроса». Ферменты содержатся в слюне, желудочном соке, кишечном соке, в желчи и панкреатическом соке, которые являются, соответственно, продуктами секреции слюнных, желудочных, тонкокишечных и толстокишечных желез, а также печени и поджелудочной железы.
ВНИМАНИЕ В течение суток в пищеварительную систему поступает примерно до 1,5–2 л слюны, 2,5 л желудочного сока, 2,5 л кишечного сока, 1,0 л желчи, 1,5–2 л сока поджелудочной железы.
Ферменты являются важнейшими составляющими секретов пищеварительных желез. Благодаря пищеварительным ферментам белки расщепляются до аминокислот, жиры – до глицерина и жирных кислот, углеводы – до моносахаридов. Пищеварительные ферменты представляют собой белки. Ферменты служат ускорителями (катализаторами) реакций расщепления пищевых веществ. Ферменты, расщепляющие белки протеазы, расщепляющие жиры липазы, расщепляющие углеводы α‑амилазы. Для расщепления необходимы определенные условия температура тела и реакция среды (кислая или щелочная).
Пищеварение в полости рта
Механическая и химическая обработка пищи начинается в полости рта. Здесь зубы измельчают пищу, анализируются ее вкусовые качества. В ответ на раздражения вкусовых, тактильных и температурных рецепторов, которые расположены в слизистой оболочке языка и стенок полости рта, крупные и мелкие железы выделяют слюну. Выделение слюны происходит рефлекторно. В полости рта начинается переваривание углеводов, формируется пищевой комок. Средняя длительность пребывания пищи в полости рта составляет 15–20 с. Слюна выделяется не только при непосредственном воздействии пищи на нервные окончания в стенках полости рта (безусловный рефлекс), а также в ответ на обонятельные, зрительные, слуховые и другие воздействия (запах, цвет, разговор о еде) – условный рефлекс. Один из важнейших физиологических процессов – жевание – механическое измельчение пищи, ее смешивание со слюной, а также рефлекторное воздействие на секреторную и двигательную функции пищеварительной системы. В акте жевания участвуют челюсти, зубы, жевательные и мимические мышцы, некоторые мышцы шеи, язык и мягкое небо. Жевание регулируется рефлекторно с участием коры полушарий большого мозга. Глотание пережеванной и смоченной слюной пищи – это сложный рефлекторный акт. Вход в носовую полость закрывается мягким небом, надгортанник закрывает вход в гортань, задерживается дыхание. Если человек во время еды разговаривает, то вход из глотки в гортань не закрывается, пища может попасть в просвет гортани и в дыхательные пути. Вот почему во время еды нельзя разговаривать. Из ротовой полости пищевой комок движением корня языка через зев попадает вначале в ротовую часть глотки. В это время продольные мышцы глотки поднимают глотку, как бы натягивают ее на пищевой комок. Одновременно круговые мышцы, сокращаясь, проталкивают пищу из глотки в пищевод. Сокращения круговых и продольных мышц пищевода продвигают пишу в желудок. Твердая пища проходит весь путь от ротовой полости до желудка за 6–8 с, а жидкая – за 2–3 с.
Пищеварение в желудке
Пища, поступившая из пищевода в желудок, находится в нем до 4–6 ч. В желудке пища перемешивается с желудочным соком и под его действием переваривается. Пища в желудке превращается в жидкую кашицу. Ферменты пепсин и гастриксин переваривают (расщепляют) белки до крупных частиц полипептидов, еще не способных всосаться в капилляры слизистой оболочки желудка. Пепсин также створаживает казеин молока, который в желудке подвергается гидролизу. Эмульгированные жирные компоненты молока расщепляет липаза. Слизь (муцин) предохраняет слизистую оболочку желудка от самопереваривания. При попадании в желудок алкоголя (спирта) действие слизи ослабляется, и тогда создаются благоприятные условия для образования язв слизистой оболочки, для возникновения воспалительных явлений гастрита.
Выделение желудочного сока начинается уже через 5–10 мин после начала еды. Секреция желудочных желез продолжается все время, пока пища находится в желудке. Состав желудочного сока и скорость его выделения зависят от количества и качества пищи. Жир, крепкие растворы сахара, а также отрицательные эмоции (гнев, печаль) тормозят образование желудочного сока. Ускоряют образование и выделение желудочного сока экстракты мяса и овощей (бульоны из мяса и овощей). Выделение желудочного сока происходит не только во время еды, но уже при ощущении запаха пищи, ее виде, даже при разговоре о еде. В этих случаях желудочный сок выделяется в результате условно‑рефлекторной деятельности организма. Деятельность мышц желудка у живого человека обусловливает его моторику, поддерживает тонус, почти стабильное давление в просвете желудка и осуществляет перемешивание и опорожнение. В результате перемешивания пищевых масс с желудочным соком образуется химус – жидкая кашица, которая удаляется отдельными порциями из желудка. Быстрее всего из желудка выводятся углеводы, несколько медленнее – белки, дольше всего (около 4 ч) – жиры. При этом жидкая и хорошо переработанная пища эвакуируется быстрее, чем плотная и плохо пережеванная. Если пилорический сфинктер расслаблен и отверстие в двенадцатиперстную кишку открыто, то пища поступает из желудка в двенадцатиперстную кишку. Если отверстие закрыто, то пищевая кашица снова отбрасывается из привратника в глубь желудка и продолжает перевариваться. После поступления порции пищи в двенадцатиперстную кишку ее слизистая оболочка раздражается кислым содержимым и механическим воздействием пищи. Пилорический сфинктер при этом рефлекторно закрывает отверстие, ведущее из желудка в кишку. После изменения рН в двенадцатиперстной кишке до щелочного в связи с выделением в нее желчи и панкреатического сока в кишку из желудка поступает новая порция кислот пищевой кашицы. Таким образом, химус порциями из желудка выбрасывается в двенадцатиперстную кишку.
Пищеварение в тонкой кишке
Кишечное пищеварениеначинается уже в двенадцатиперстной кишке, которая играет особую роль в пищеварении. В просвет двенадцатиперстной кишки выделяются не только секреты ее собственных желез, но и желчь, а также панкреатический сок. Секрет желез двенадцатиперстной кишкисодержит муцин, защищающий слизистую оболочку, а также ферменты, расщепляющие белок, и энтерокиназу, превращающую неактивный фермент поджелудочного сока трипсиноген в активный трипсин. Панкреатический сок (секрет поджелудочной железы) бесцветный, имеет щелочную реакцию (рН 7,3–8,7). Он содержит различные ферменты, переваривающие белки, жиры и углеводы. Под влиянием ферментов трипсина и химотрипсина белки расщепляются до аминокислот; липаза расщепляет жиры до глицерина и жирных кислот; амилаза и мальтаза расщепляют углеводы до моносахаридов. Секреция сока поджелудочной железы происходит рефлекторно в ответ на сигналы, идущие от рецепторов слизистой оболочки полости рта, а также на раздражение слизистой оболочки двенадцатиперстной кишки кислой пищевой кашицей, поступающей из желудка.
Желчь, образующаяся в печени в промежутке между приемами пищи, поступает в желчный пузырь в жидком виде, концентрируется там в 7–8 раз (вода всасывается в стенки желчного пузыря). Поступающая в двенадцатиперстную кишку желчь выделяется из желчного пузыря. Желчь, имеющая золотисто‑желтый цвет, содержит желчные кислоты, желчные пигменты, холестерин и другие вещества. В течение суток образуется 0,5–1,2 л желчи. Желчь эмульгирует жиры до мельчайших капель и способствует их всасыванию, активирует пищеварительные ферменты, замедляет гнилостные процессы, усиливает перистальтику тонкой кишки. Желчеобразование и поступление желчи в двенадцатиперстную кишку стимулируются присутствием пищи в желудке и двенадцатиперстной кишке, а также видом и запахом и регулируется нервным и гуморальным путями. Из двенадцатиперстной кишки (благодаря ее перистальтике) пищевая кашица продвигается в тощую, а затем в подвздошную кишку. Выделяемый кишечными железами в ответ на механические и химические раздражения кишечный сок (до 2,5 л в сутки) расщепляет пептиды (белки) до аминокислот, сахара до глюкозы и фруктозы. В кишечном соке содержится более 22 пищеварительных ферментов, в том числе энтерокиназа (активатор трипсиногена поджелудочной железы), пептидаза, липаза, амилаза и фосфатаза, сахараза и др. Различные участки тонкой кишки по‑разному участвуют во всасывании: жиры всасываются преимущественно в верхней половине тонкой кишки, белки – в средней трети, вода – в подвздошной кишке. Окончательное переваривание пищи (до аминокислот, моносахаридов, эмульгированных жиров) и всасывание продуктов переваривания происходит по мере продвижения пищевых масс в направлении от двенадцатиперстной кишки в подвздошную кишку и далее в слепую кишку. Движение пищевых масс происходит в результате сокращения циркулярного и продольного мышечных слоев стенок тонкой кишки. Выделяют два вида движений тонкой кишки: перистальтические и маятникообразные.
Пищеварение в толстой кишке
Из тонкой кишки непереваренные и невсосавшиеся в кровеносные и лимфатические капилляры остатки пищи через подвздошно‑слепокишечное отверстие поступают в толстую кишку, где формируются каловые массы, происходит реабсорбция воды, электролитов и водорастворимых витаминов. Толстая кишка обильно заселена микрофлорой, которая сбраживает углеводы и осуществляет гнилостное разложение белков. Мышечная оболочка толстой кишки осуществляет движения, благодаря чему содержимое перемешивается, от слепой кишки в анальном направлении распространяются мощные волны сокращения благодаря которым каловые массы перемещаются в сигмовидную кишку. Дефекация – опорожнение толстой кишки и удаление кала – происходит произвольно и регулируется корой головного мозга. Напомним, что в дистальном отделе прямой кишки имеется два сфинктера: поперечнополосатый произвольный наружный и гладкомышечный непроизвольный внутренний. Оба сфинктера в состоянии покоя сокращены, и задний проход замкнут.
Волнообразные сокращения сигмовидной ободочной кишки перемещают каловые массы в прямую кишку, растяжение которой вызывает нервные импульсы, в результате чего появляются осознанные позывы к дефекации. Однако здоровый человек может сдержать позыв к дефекации. Если количество кала превышает два литра, позыв сдержать невозможно. При дефекации расслабляются непроизвольный гладкомышечный внутренний сфинктер и поперечнополосатый наружный сфинктер прямой кишки.
ВНИМАНИЕ Парасимпатические нервы усиливают, а симпатические тормозят моторику толстой кишки.
Дыхательная система
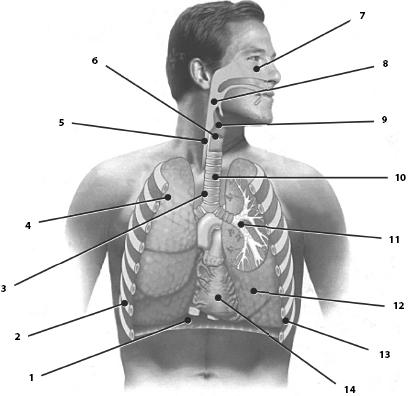
Дыхательная система выполняет важнейшую функцию – газообмен. Полость носа, носовая часть глотки, гортань, трахея, бронхи различных калибров, включая бронхиолы служат воздухоносными путями. В них воздух согревается, очищается от различных частиц и увлажняется. Альвеолярные ходы и альвеолы являются собственно респираторными отделами, в которых и происходит газообмен (рис. 44). У человека один их органов дыхательной системы – гортань выполняет две функции: воздухопроводящую и голосообразовательную. Нормальное дыхание происходит через полость носа, где расположен орган обоняния.
Полость носа
Полость носа выстлана изнутри слизистой оболочкой, которую можно разделить на две резко отличающиеся друг от друга по строению и функции части: дыхательную и обонятельную. Дыхательная область покрыта псевдомногорядным цилиндрическим реснитчатым эпителием с большим количеством бокаловидных клеток, выделяющих слизь. Эпителий покрыт слизью, которая благодаря движению ресничек передвигается в направлении носоглотки, куда и удаляется слизь. В полости носа выделяется секрет многочисленных серозных слизистых желез. Всего в течение суток выделяется около 500 мл жидкости. Слизь не только обволакивает частицы, но и увлажняет вдыхаемый воздух. Слизистая оболочка носа выполняет еще одну важную функцию: она согревает воздух. Слизистая оболочка и подслизистая основа очень богаты кровеносными сосудами. Три носовые раковины увеличивают общую поверхность полости носа.
Рис. 44. Дыхательная система. 1 – диафрагма; 2 – ребро; 3 – хрящевое кольцо не позволяет трахее опадать во время дыхания; 4 – правое легкое; 5 – пищевод, по нему пища попадает в желудок; 6 – гортань, в ней находятся голосовые связки; 7 – носовая полость, здесь воздух согревается, очищается и увлажняется; 8 – глотка; 9 – надгортанник, он закрывает вход в гортань во время глотания; 10 – трахея; 11 – бронхи; 12 – левое легкое; 13 – межреберная мышца, она двигает ребра; 14 – сердце
Обонятельная область занимает верхние носовые раковины и соответствующие ей части перегородки и задний отдел верхней стенки полости носа, покрыта многорядным цилиндрическим эпителием, в состав которого входят специальные воспринимающие обонятельные нейросенсорные клетки (см. «Орган обоняния», с. ХХ). В области средней и нижней носовых раковин имеется пещеристая ткань, содержащая множество тонких вен, которые в обычных условиях находятся в спавшемся состоянии, при наполнении их кровью слизистая оболочка набухает. Воздух из полости носа поступает через хоаны в носовую, затем ротовую части глотки и в гортань. Строение глотки описано выше.
Гортань
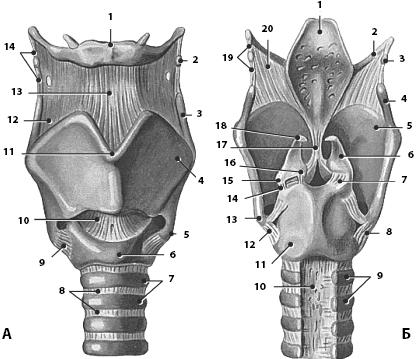
Гортань выполняет двоякую функцию: это дыхательная трубка и голосовой аппарат. Ее сложное строение связано именно с ролью как органа голосообразования. Человеческая гортань – уникальный музыкальный инструмент. Гортань человека расположена на уровне IV–VI шейных позвонков и связана с подъязычной костью. Снаружи ее положение заметно по выступу, называемому «кадыком» («адамово яблоко»), более развитому у мужчин и образованному соединением обеих пластинок щитовидного хряща. Вверху гортань переходит в полость глотки, внизу – трахеи. Возрастные и половые особенности гортани резко выражены. У детей гортань расположена выше, чем у взрослых (нормальное положение устанавливается к 13–14 годам жизни), у людей старше 70 лет – еще ниже; у женщин – несколько выше, чем у мужчин, причем гортань мужчины в среднем на 1/3 больше женской. У новорожденного ребенка гортань относительно велика. В течение первых 4–5лет жизни ребенка она растет несколько медленнее трахеи. После шести лет рост гортани замедляется, но перед наступлением половой зрелости у мальчиков рост ее быстро ускоряется и размеры стремительно увеличиваются. В это время изменяется голос мальчиков. Рост и функция гортани связаны с развитием половых желез. Скелет гортани образован несколькими подвижно соединенными между собой гиалиновыми и эластическими хрящами (рис. 45). Самый крупный из гортанных хрящей гиалиновый щитовидный, в котором различают две четырехугольные пластинки, соединяющиеся между собой (упомянутый выступ гортани) под прямым (или почти прямым) углом у мужчин и тупым углом (около 120°) у женщин. Наиболее важны в функциональном отношении гиалиновые черпаловидные хрящи, от основания которых вперед отходит голосовой отросток, состоящий из эластического хряща, который не окостеневает; назад и кнаружи – мышечный отросток. К последнему и прикрепляются мышцы, двигающие черпаловидный хрящ в перстнечерпаловидном суставе. При этом изменяется положение голосового отростка, к которому прикрепляются голосовые связки. Сверху гортань покрыта надгортанником, состоящим из эластического хряща. Надгортанник расположен впереди входа в гортань и прикреплен к щитовидному хрящу с помощью щитонадгортанной связки. В основании гортани лежит гиалиновый перстневидный хрящ, его дуга обращена вперед, а пластинка назад. Соединительнотканная связка соединяет нижний край хряща с первым хрящом трахеи.
Рис. 45. Хрящи, связки и суставы гортани. А, вид спереди: 1 – тело подъязычной кости; 2 – зерновидный хрящ; 3 – верхний рог щитовидного хряща; 4 – пластинка щитовидного хряща; 5 – нижний рог щитовидного хряща; 6 – дуга перстневидного хряща; 7 – хрящи трахеи; 8 – кольцевые связки; 9 – перстнещитовидный сустав; 10 – перстнещитовидная связка; 11 – верхняя щитовидная вырезка; 12 – щитоподъязычная мембрана; 13 – срединная щитоподъязычная связка; 14 – латеральная щитоподъязычная связка. Б, вид сзади: 1 – надгортанник; 2 – большой рог подъязычной кости; 3 – зерновидный хрящ; 4 – верхний рог щитовидного хряща; 5 – пластинка щитовидного хряща; 6 – чепаловидный хрящ; 7 – правый перстнечерпаловидный сустав; 8 – правый перстнещитовидный сустав; 9 – хрящи трахеи; 10 – перепончатая стенка; 11 – пластинка перстневидного хряща; 12 – левый перстнещитовидный сустав трахеи; 13 – нижний рог щитовидного хряща; 14 – левый перстнечерпаловидный сустав; 15 – мышечный отросток черпаловидного хряща; 16 – голосовой отросток черпаловидного хряща; 17 – щитонадгортанная связка; 18 – рожковидный хрящ; 19 – латеральная щитоподъязычная связка; 20 – щитоподъязычная мембрана
Хрящи соединяются между собой посредством связок и суставов. Важнейший из них, перстнечерпаловидный, расположен между черпаловидным и перстневидным хрящами. Черпаловидный хрящ в этом суставе вращается вокруг вертикальной оси, а также немного в стороны. Правый и левый перстнещитовидные суставы объединяются в один комбинированный. Щитовидный хрящ наклоняется вперед, удаляясь своей вырезкой от пластинки перстневидного и черпаловидных хрящей, или выпрямляется, приближаясь к последним. Полость гортани внутри выстлана слизистой оболочкой, ее реснитчатый эпителий снабжен большим количеством бокаловидных клеток. Под слизистой оболочкой гортани лежит фиброзно‑эластическая мембрана. Часть ее, расположенная между щитовидным, черпаловидным и перстневидным хрящами, называется эластическим конусом. От внутренней поверхности угла щитовидного хряща к голосовым отросткам черпаловидных хрящей идут более плотные края конуса, образующие голосовые связки, состоящие, главным образом, из эластических волокон. Колебания голосовых связок при прохождении через них выдыхаемого воздуха создает звук, который в зависимости от натяжения связок и ширины голосовой щели может меняться. Изменение положения хрящей гортани, натяжение голосовых связок, ширина голосовой щели регулируется работой поперечнополосатых мышц гортани, которые регулируют ширину голосовой щели. Голосовые складки образованы слизистой оболочкой, голосовой мышцей и описанной голосовой связкой. Следует подчеркнуть, что в гортани происходит лишь голосообразование. В членораздельной речи принимают участие околоносовые пазухи, губы, язык, мягкое небо, мимические мышцы.
Трахея
Трахея, связанная с гортанью перстнетрахеальной связкой, начинается на уровне верхнего края VII шейного и заканчивается на уровне верхнего края V грудного позвонка, где разделяется на два бронха, образуя бифуркацию. Начало трахеи у грудных детей лежит высоко, на уровне IV–V шейных позвонков, у взрослых – на уровне VI, после 70 лет она опускается до VII шейного позвонка. У женщин начало трахеи лежит несколько выше, чем у мужчин. При глотании или движениях головы положение верхнего конца трахеи изменяется. В просвете трахеи на месте бифуркации имеется полулунный выступ – киль. Стенка трахеи состоит из слизистой оболочки, подслизистой основы, волокнисто‑мышечно‑хрящевой и адвентициальной оболочек. Слизистая оболочка трахеи выстлана реснитчатым псевдомногослойным эпителием, содержащим большое количество бокаловидных клеток. Волокнисто‑мышечно‑хрящевая оболочка трахеи образована 16–20 гиалиновыми хрящами, каждый из которых представляет собой дугу, открытую кзади, занимающую приблизительно две трети окружности трахеи. Хрящи соединены между собой кольцевыми связками. Отсутствие хрящей на задней стенке весьма важно, благодаря этому пищевой комок, проходящий по пищеводу, лежащему непосредственно позади трахеи, не испытывает сопротивления с ее стороны. Вместе с тем трахея благодаря наличию в ее стенке хрящей, связанных плотной фиброзной тканью перепончатой части, очень упруга и эластична. Трахея противостоит значительному давлению извне, сохраняя просвет постоянно открытым и может растягиваться, изменяя продольные и поперечные размеры.
Бронхи
«Бронхиальное дерево» состоит из ветвящихся бронхов, просвет которых постоянно уменьшается. Главные бронхи весьма упругие, у детей же хрящи тонкие, мягкие, эластичные и обладают малой упругостью. Главные бронхи не делятся дихотомически, от них отходят долевые бронхи. От правого три: верхний, средний и нижний долевые, от левого два: верхний и нижний долевые, дающие более мелкие третичные, или сегментарные, бронхи (справа 10, слева 9), которые уже разделяются дихотомически. При этом площадь сечения вышележащего бронха меньше, чем сумма площадей сечения его ветвей. В дальнейшем бронхи делятся на субсегментарные (первой, второй, третьей генерации всего 9–10), междольковые, внутридольковые. Бронхи выстланы псевдомногослойным цилиндрическим реснитчатым эпителием с большим количеством бокаловидных клеток. Строение главных бронхов во многом напоминает строение трахеи. Гиалиновые хрящи бронхов также представляют собой дуги, открытые кзади, где концы их соединяются перепончатой частью. Хрящи соединяются между собой кольцевыми связками, аналогичными трахеальным. По мере уменьшения калибра бронхов хрящи постепенно меняют форму, образуя в начале полукольца, затем хрящевые пластинки неодинаковой величины, и совершенно исчезают в бронхиолах диаметром около 1 мм. В стенке главных бронхов мышечная ткань располагается так же, как и в трахее. В стенке внутрилегочных бронхов имеется круговой слой гладких мышечных волокон, располагающихся между слизистой оболочкой и хрящами. В мелких бронхах (диаметром до 1–2 мм) постепенно исчезают хрящевые пластинки и железы, а мышечная пластинка слизистой оболочки становится относительно более толстой. Диаметр самых мелких разветвлений воздухопроводящих путей бронхиол – от 0,5 до 1 мм. Имеется около 20 их генераций, последняя терминальные бронхиолы делятся на 14–16 дыхательных (респираторных) бронхиол каждая. В стенках бронхиол в отличие от бронхов, отсутствуют хрящи. Слизистая оболочка бронхиол выстлана однослойным реснитчатым эпителием, между клетками которого располагаются отдельные секреторные клетки Клара, которые, по современным данным, являются источником восстановления эпителия концевых бронхиол.
Легкие
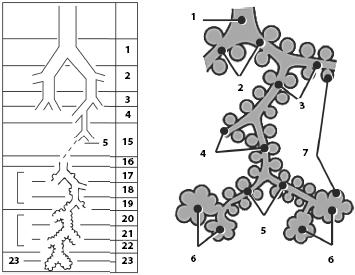
Легкие по форме напоминают конус с закругленной верхушкой, выступающей над первым ребром. На средостенной поверхности каждого легкого расположены ворота легкого, через которые проходят бронх, сосуды и нервы, окруженные соединительной тканью, образующие корень легкого. Каждое легкое разделяется глубокими щелями на доли: правое на три, левое на две. Доли легких – это обособленные анатомически и физиологически участки легкого с вентилирующим их бронхом и собственной сосудисто‑нервной системой. Консистенция легкого мягкая, упругая, напоминает губку; благодаря содержащемуся воздуху легкие и их кусочки плавают в воде. Цвет легких у детей, особенно раннего возраста, бледно‑розовый, у взрослых ткань постепенно темнеет, появляются черные пятна ближе к поверхности за счет частиц угля, которые откладываются в соединительной ткани легкого. Каждому сегментарному бронху соответствует бронхолегочный сегмент. Сегмент – участок легочной ткани, имеющий свою сосудисто‑нервную систему и вентилируемый сегментарным бронхом. Сегменты образованы легочными дольками, число которых в одном сегменте достигает примерно 80. Они разделены междольковыми соединительнотканными перегородками. Долька представляет собой участок легочной ткани, вентилируемый претерминальной (дольковой) бронхиолой, сопровождаемой конечными ветвлениями легочных артериол и венул, лимфатических сосудов и нервов. В верхушку каждой дольки входит претерминальная дольковая бронхиола, которая разветвляется на мельчайшие 3–7 концевых (терминальных) бронхиол диаметром около 0,5–0,15 мм. Функциональной единицей легкого является ацинус (рис. 46). Это система разветвлений одной концевой брохниолы, делящейся на 14–16 дыхательных (распираторных) бронхиол I порядка, которые дихотомически делятся на распираторные бронхиолы II порядка. Последние, в свою очередь, также дихотомически разветвляются на распираторные бронхиолы III порядка, образующие 2–3 генерации альвеолярных ходов (до 1500), несущих на себе до 20 000 альвеолярных мешочков и альвеол. В одной легочной дольке насчитывается около 50 ацинусов. Стенки терминальных и дыхательных бронхиол окружены густой сетью эластичных волокон. Между спиральными пучками эластических волокон имеются пучки гладких миоцитов. Благодаря этому при вдохе бронхиолы не спадаются. Уже на стенках дыхательных бронхиол имеются бухтообразные выпячивания – альвеолы. Альвеолярные ходы имеют диаметр около 100 мкм. Вход в каждую альвеолу альвеолярного хода окружен пучками гладких миоцитов, которые образуют шаровидные выпячивания.
Рис. 46. Бронхиальное дерево, схемы. А – ветвление бронхов в правом и левом легких. 1, 2 – главные бронхи; 3, 4 – долевые и сегментарные бронхи; 5–15 – ветви сегментарных бронхов, дольковый бронх и его разветвления (не показаны); 16 – конечная бронхиола; 17–19 – дыхательные бронхиолы (три порядка ветвлений); 20–22 – альвеолярные ходы (три порядка ветвлений); 23 – альвеолярные мешочки. Б – строение ацинуса легкого. 1 – терминальная бронхиола; 2 – дыхательная бронхиола первого порядка; 3 – дыхательные бронхиолы второго порядка; 4 – дыхательные бронхиолы третьего порядка; 5 – альвеолярные ходы; 6 – альвеолярные мешочки; 7 – альвеолы
ВНИМАНИЕ У человека на один альвеолярный ход приходится в среднем 21 альвеола. Альвеолы, альвеолярные мешочки и ходы являются не морфологическими структурами, а пространствами, содержащими воздух.
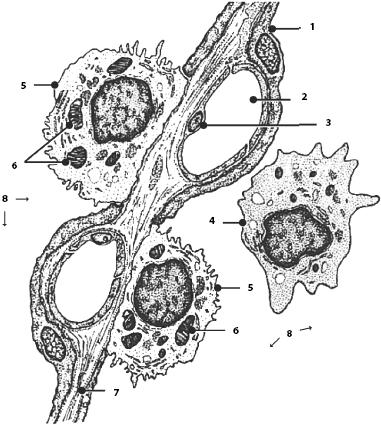
Альвеолы напоминают пузырьки неправильной формы, они разделяются межальвеолярными перегородками толщиной 2–8 мкм. В каждой перегородке, обычно являющейся одновременно стенкой двух (иногда и более) альвеол, расположена густая сеть кровеносных капилляров, эластических, ретикулярных и коллагеновых волокон и клеток соединительной ткани. Форма альвеол многоугольная, вход в альвеолу округлый. Количество альвеол в обоих легких человека 600–700 млн, а общая их поверхность колеблется в пределах от 40 м2 при выдохе – до 120 м2 при вдохе. Диаметр альвеол новорожденного в среднем равен 150 мкм, взрослого – 280 мкм, после 70–75 лет объем альвеол увеличивается за счет исчезновения некоторых межальвеолярных перегородок, их диаметр достигает 300–350 мкм. Альвеолы выстланы изнутри клетками двух типов: альвеолярными клетками I типа, альвеолярными клетками II типа (рис. 47). Преобладают клетки I типа, которые выстилают около 87,5 % поверхности альвеол. Это уплощенные клетки толщиной 0,1–0,2 мкм. Лишь в области залегания ядра, которое выбухает в просвет альвеолы, они утолщены. Такое строение в наибольшей степени способствует газообмену. Альвеолярные клетки I типа крупные – округлые клетки с большим округлым ядром, выступающие в просвет альвеолы. В каждой клетке находится от 2 до 10 окруженных мембраной слоистых округлых осмиофильных пластинчатых телец, богатых фосфолипидами. Тельца, выделяющиеся из клеток посредством экзоцитоза, по современным воззрениям, вырабатывают основную часть сурфактанта, выстилающего изнутри альвеолы в виде пленки. Основная функция сурфактанта – поддержание поверхностного натяжения альвеолы, ее способности к раздуванию при вдохе и противодействие спадению при выдохе. Особенно важна роль сурфактанта при первом вдохе новорожденного ребенка. Сурфактант препятствует пропотеванию жидкости в просвет альвеол и обладает бактерицидностью. Альвеолярные клетки I типа являются также источником восстановления клеточной выстилки альвеол. В выстилке альвеол обнаруживается еще один вид клеток альвеолярные макрофагоциты. Они имеют моноцитарное происхождение, относятся к фагоцитарной системе, активно фагоцитируют частицы и сурфактант.
Рис. 47. Строение межальвеолярной перегородки. 1 – респираторный альвеолоцит; 2 – просвет кровеносного капилляра; 3 – эндотелиальная клетка; 4 – альвеолярный макрофаг; 5 – большой альвеолоцит; 6 – осмиофильные тельца; 7 – эластическое волокно; 8 – просвет альвеол
Воздушно‑кровяной барьер (аэрогематический), через который происходит газообмен, очень тонок (в среднем 0,2–0,5 мкм). Он образован тонкой цитоплазмой альвеолярные клеток I типа и базальной мембраной, на которой они лежат, сливающейся с базальной мембраной кровеносных капилляров (толщина общей мембраны 90–100 нм) и цитоплазмой эндотелиальных клеток, образующих стенку капилляра. Каждый капилляр граничит с одной или несколькими альвеолами. Кислород в процессе диффузии проходит из просвета альвеолы в кровеносные капилляры через аэрогематический барьер, плазму крови и мембрану эритроцита, СО2 диффундирует в обратном направлении. Диффузия осуществляется благодаря градиенту парциальных давлений О2 и СО2 в альвеолярном воздухе и в крови. Сразу после диффузии в эритроциты О2 связывается с гемоглобином, в результате чего образуется НвО2, который диффундирует к центру эритроцита. Один грамм гемоглобина связывает 1,34 мл О2. СО2 в эритроцитах связан с гемоглобином. Углекислый газ диффундирует из эритроцитов только после его освобождения из химической связи с гемоглобином. Во время прохождения через легочные капилляры эритроциты захватывают кислород, и в них увеличивается напряжение О2, в то же время напряжение О2 в крови снижается.
Плевра
Подобно брюшине, плевра состоит из двух листков: париетальный выстилает грудную полость изнутри, висцеральный плотно срастается с легочной тканью, покрывает легкое со всех сторон, заходит в щели между его долями. Париетальная (пристеночная) плевра представляет собой сплошной листок, который срастается с внутренней поверхностью грудной полости и средостением, образуя замкнутый мешок, содержащий легкое, покрытое висцеральной плеврой. Полость плевры – узкая замкнутая щель между париетальной и висцеральной плеврой, в которой находится небольшое количество серозной жидкости, увлажняющей листки, тем самым облегчая их движение при дыхании. В тех участках, где реберная плевра переходит в диафрагмальную и медиастинальную, образуются плевральные синусы: реберно‑диафрагмальный, диафрагмо‑медиастинальный и реберно‑медиастинальный. Средостение. Между правой и левой плевральными полостями располагается комплекс органов, называемых средостением. Спереди оно ограничено грудиной, сзади грудным отделом позвоночного столба, верхней границей является верхняя апертура грудной клетки, нижней диафрагма. В средостении располагаются сердце, аорта, легочные артерии и вены, вилочковая железа, пищевод, трахея, главные бронхи, кровеносные и лимфатические сосуды, лимфатические узлы, симпатические стволы, нервы.
Функция дыхательной системы
Дыхательная систем
|
|||||||||
|
Последнее изменение этой страницы: 2021-01-14; просмотров: 405; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.116.85.111 (0.018 с.) |