Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Особливості клінічного перебігу різних варіантів бронхіальної астмиСтр 1 из 2Следующая ⇒
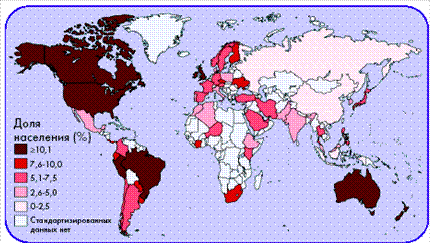
Поширеність клінічної БА
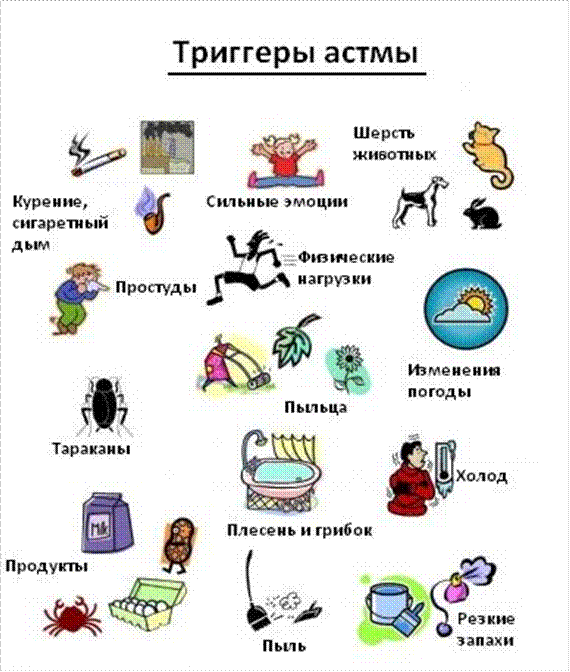
Етіологія Розрізняють 5 груп етіологічних факторів, що призводить до виникнення та загострення бронхіальної астми: n неінфекційні алергени (пилкові, пилові, виробничі, лікарські та ін.); n інфекційні (віруси, бактерії, грибки та ін.); n механічні та хімічні фактори (металевий, деревинний, силікатний, бавовняний пил, пари кислот та лугів, дими та ін.); n фізичні та метеорологічні фактори (зміна температури і вологості повітря та ін); n нервово-психічні, стресові впливи
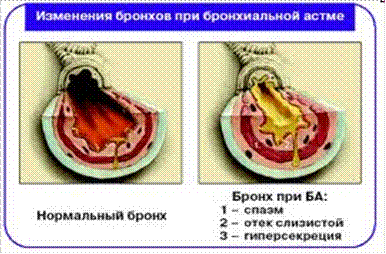
Патогенез Основною ланкою патогенезу БА є зміна чутливості і реактивності бронхів, що призводять до виникнення приступів БА, патогенетичними механізмами яких є n бронхоспазм, n гіперсекреція, n набряк слизової оболонки бронхів
Класифікація БА За етіологічним фактором виділяють астму: n атопічну ( екзогенну, алергічну, імунологічну ) n неатопічну ( ендогенну, неімунологічну ). Під атопічним механізмом розвитку хвороби мають на увазі імунологічну реакцію, опосередковану специфічним ІgЕ. У дітей цей механізми розвитку є основним. Під неатопічним варіантом – захворювання, що не має механізму алергічної сенсибілізації. При цій формі захворювання пусковими агентами можуть виступати - респіраторні інфекції, порушення метаболізму арахідонової кислоти, - ендокринні і нервово-психічні розлади, - професійні фактори. Виділяють фази перебігу бронхіальної астми: n загострення; n згасаюче загострення; n ремісія. Ускладнення поділяються на: n Легеневі: емфізема легень, легенева недостатність, ателектаз, пневмоторакс та ін. n Позалегеневі: дистрофія міокарда, легеневе серце, серцева недостатність і т.д.
Клініка У розвитку приступу БА розрізняють три періоди: n період передвісників; n період розпалу; n період зворотного розвитку. Період передвісників n настає через декілька хвилин, годин, іноді днів до приступу і проявляється різними за характером і інтенсивністю симптомами: вазомоторними реакціями з боку слизової оболонки носа, що проявляються Ø рясним виділенням рідкого водянистого секрету; Ø чханням; Ø іноді відчуттям сухості в ротовій порожнині; Ø нападоподібним кашлем; Ø утрудненим відходженням мокротиння;
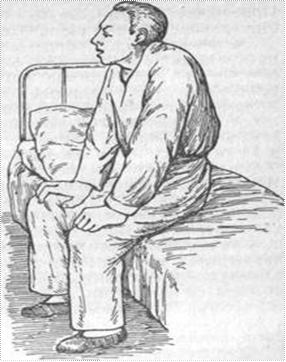
Ø задишкою; Ø іноді своєрідним відчуттям “ легкого і вільного дихання ” Період ядухи n Ядуха під час приступу БА частіше має експіраторний характер, яка супроводжується відчуттям стиснення за грудиною, що не дає можливості хворому вільно дихати. q відчуттям задишки і стиснення в грудях q виникає раптово, серед ночі або в інший час доби і за короткий час досягає значної інтенсивності (напад без передвісників). q Вдих – короткий, сильний, глибокий q Видих – повільний, судомний, у 3-4 рази довший, ніж вдих. q Видих супроводжується голосними, тривалими, свистячими хрипами, які чути на відстані. q У деяких хворих під час приступу утруднені вдих та видих. q Намагаючись полегшити дихання, хворий приймає вимушене положення – сидячи, нахиливши тулуб вперед, впираючись ліктями на спинку Стільця чи коліна.
q Типовоює поза з припіднятим плечовим поясом. Складається враження короткої і глибоко посадженої шиї. Об’єктивно n Обличчя одутловате, бліде, із синюшним відтінком, виражає почуття страху і занепокоєння. n Грудна клітка в положенні максимального вдиху.У диханні беруть участь м'язи плечового поясу, спини і черевної стінки. n Кашель під час приступу сухий чи з виділенням невеликої кількості в'язкого мокротиння. n Міжреберні проміжки розширені і розміщені горизонтально n Дихання уповільнене до 10-14 за хв., n Перкуторно – легеневий звук з тимпанічним відтінком. n Нижня границя легень опущена, рухливість її обмежена. n Над легенями на фоні послабленого дихання під час вдиху та видиху чути багато сухих хрипів різних відтінків, переважно свистячих. n Відносна серцева тупість зменшена в розмірах, абсолютна – визначається важко. n Пульс слабкого наповнення, частий n АТ – систолічний знижується, діастолічний підвищується. n Тони серця приглушені, акцент ІІ тону над легеневою артерією. n Температура тіла нерідко підвищується до субфебрильних цифр. n Може спостерігатися метеоризм Період зворотного розвитку приступу n Зворотній розвиток приступу може закінчитися швидко, може продовжуватися кілька годин чи діб. n Зберігаються утруднене дихання, загальне нездужання, сонливість, психічна депресія.
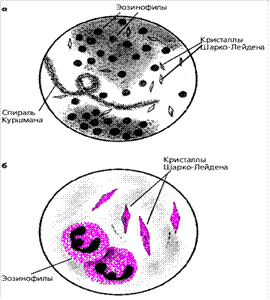
n Приступи припиняються після відходження густого, тягучого, склоподібного мокротиння, яке іноді містить блискучі нитки і кульки, і тому йогоназивають “ перлиннним ”. Діагностика n Рентгенологічно виявляються ознаки емфіземи, хронічного бронхіту; n На ЕКГ – перенавантаження правих відділів серця. n Лабораторні дослідження: v еозинофілія в крові і мокротинні, v спіралі Куршмана і кристали Шарко-Лейдена в мокротинні, Мікроскопія харкотиння при БА v збільшення вмісту ІgЕ в крові. n Спірографія і пневмотахеометрія – виявлення вентиляційної недостатності за обструктивним типом. n Постановка шкірних проб з передбачуваними алергенами і n в иявлення специфічної гіперреактивності бронхів за допомогою інгаляційних тестів вважають одним з найбільш достовірних методів специфічної діагностики БА. n Пікфлуометрія – проводиться з допомогою портативного апарата, що дозволяє виміряти пікову швидкість видиху. n З його допомогою можна Ø визначити показник зворотності бронхіальної обструкції, Ø оцінити гіперреактивність бронхів, Ø прогнозувати загострення захворювання, Ø підібрати оптимально діючий бронхолітик, Ø планувати лікування. Загроза зупинки дихання n Астматичний стан – це якісно новий стан, в порівнянні з приступом ядухи, при якомуспостерігається відсутність ефекту від бронхолітиків через часткову блокаду бета-адренорецепторів, обмеження фізичної активності хворого більше 24 год., що супроводжується значним порушенням газового складу крові, гіпоксією і гіперкапнією, поліцитемією та розвитком гострого легеневого серця. Причини астматичного стану Ø помилки в лікуванні хворих: Ø припинення прийому підтримуючої дози ГКС, Ø зловживання симпатоміметиками, Ø надмірно часте їх застосування; Ø бронхопульмональна інфекція; Ø нервово-психічний стрес; Ø неправильно проведена десенсибілізуюча терапія Клініка АС n І стадія – відносної компенсації чи сформованої резистентності до симпатоміметиків. У цій стадії хворі психічно адекватні, спостерігається надмірна задишка, акроціаноз, пітливість. В легенях аускультативно визначається жорстке дихання з подовженим видихом, розсіяні сухі хрипи. Різко зменшується кількість виділення мокротиння. Р- 100-120 уд/хв, АТ-нормальний чи підвищений, ЧД-30-40 за хв. n Рекомендується: n ГКС- преднізолон по 60 мг кожні 4год n Еуфілін 2% в/в струменево і в/в інфузійно n Корекція гіпоксемії- інгаляція киснево-повітряної суміші n Корекція ацидозу – 200мл 4% натрію гідрокарбонату n Інфузійна терапія - в/в краплинно 5%глюкоза, 0,9% розчин NaCI, розчин Рінгера, реополіглюкін; n Гепарин по 5000 ОД 4 рази на добу n додаткове зволоження вдихуваного повітря; n в/в чи в/м введення амброксолу (лазолвана) – по 2-3 ампули (15 мг в ампулі) 2-3 рази на день n методи фізіотерапії, що включають перкусійний і вібраційний масаж грудної клітки. Якщо лікування статусу невеликими дозами глюкокортикоїдів і комплексною терапією неефективне, то наступає n ІІ стадія АС – стадія декомпенсації чи "німої" легені n Загальний стан хворого важкий.
n Зміна психіки - збудження, депресія, галюцинації. n Дифузний ціаноз,набряк шийних вен, одутловатість обличчя n Задишка різко виражена – ЧД – 40-50 за хв n Дихання шумне, з допомогою допоміжної мускулатури. Кількість хрипів зменшується, в окремих ділянках легень дихання різко ослаблене аж до появи зон "німої" легені. n Виражена тахікардія – 120-140 уд/хв n АТ – в нормі або знижений Рекомендовано: n Преднізолон – дозу збільшують в 1,5 – 3 рази n Продовжують введення еуфіліну, інфузійну терапію, n оксигенотерапію, корекцію ацидозу n Якщо за 1,5 год терапія не дає результату, то n необхідно робити ендотрахеальну інтубацію і переводити хворого на ШВЛ. n ІІІ стадія- гіпоксемічна гіперкапнічна кома n Стан хворого вкрай важкий. n Переважає нервово-психічна симптоматика. n Дихання поверхневе, різко ослаблене n Дифузний ціаноз, пітливість, слинотеча. n Пульс ниткоподібний, ЧСС 140-160 уд/хв, гіпотонія, колапс. n Спостерігається дегідратація, згущення крові, підвищення гематокриту. n Хворого негайно переводять на ШВЛ, n Проводиться бронхоскопічна санація n Збільшується доза преднізолону, що вводиться внутрішньовенно. n Проводиться корекція ацидозу, оксигенація крові, еуфілінотерапія, інфузійна терапія, муколітична терапія Не слід призначити n седативні, n антигістамінні засоби, n М-холінолітики. n Після виведення хворого з АС необхідне призначення планової глюкокортикоїдної терапії поряд з іншими препаратами Прогноз n Перебіг і прогноз БА залежить від n віку, в якому виникло захворювання; n ступеня вираженості гіперреактивності бронхів4 n Куріння Профілактика Поділяється на первинну і вторинну. n Первинна – запобігання захворюванню: n Пропаганда здорового способу життя: n Загартування; n Поліпшення житлових умов; n Раннє і ефективне лікування ринітів, синуситів, поліпів слизової оболонки носа, бронхітів; n Боротьба з забрудненням довкілля. Вторинна – рання діагностика і своєчасна безперервна базова терапія. Д испансеризац і я n Огляд терапевтом 3 рази на рік n За необхідності – отоларинголог, стоматолог, фтизіатр. n ЗАК, ЗАС n Аналіз мокротиння n Рентгенографія n Спірометрія n Пневмотахометрія двічі на рік
Поширеність клінічної БА
Етіологія Розрізняють 5 груп етіологічних факторів, що призводить до виникнення та загострення бронхіальної астми:
n неінфекційні алергени (пилкові, пилові, виробничі, лікарські та ін.); n інфекційні (віруси, бактерії, грибки та ін.); n механічні та хімічні фактори (металевий, деревинний, силікатний, бавовняний пил, пари кислот та лугів, дими та ін.); n фізичні та метеорологічні фактори (зміна температури і вологості повітря та ін); n нервово-психічні, стресові впливи
Патогенез Основною ланкою патогенезу БА є зміна чутливості і реактивності бронхів, що призводять до виникнення приступів БА, патогенетичними механізмами яких є n бронхоспазм, n гіперсекреція, n набряк слизової оболонки бронхів
Класифікація БА За етіологічним фактором виділяють астму: n атопічну ( екзогенну, алергічну, імунологічну ) n неатопічну ( ендогенну, неімунологічну ). Під атопічним механізмом розвитку хвороби мають на увазі імунологічну реакцію, опосередковану специфічним ІgЕ. У дітей цей механізми розвитку є основним. Під неатопічним варіантом – захворювання, що не має механізму алергічної сенсибілізації. При цій формі захворювання пусковими агентами можуть виступати - респіраторні інфекції, порушення метаболізму арахідонової кислоти, - ендокринні і нервово-психічні розлади, - професійні фактори. Виділяють фази перебігу бронхіальної астми: n загострення; n згасаюче загострення; n ремісія. Ускладнення поділяються на: n Легеневі: емфізема легень, легенева недостатність, ателектаз, пневмоторакс та ін. n Позалегеневі: дистрофія міокарда, легеневе серце, серцева недостатність і т.д.
Клініка У розвитку приступу БА розрізняють три періоди: n період передвісників; n період розпалу; n період зворотного розвитку. Період передвісників n настає через декілька хвилин, годин, іноді днів до приступу і проявляється різними за характером і інтенсивністю симптомами: вазомоторними реакціями з боку слизової оболонки носа, що проявляються Ø рясним виділенням рідкого водянистого секрету; Ø чханням; Ø іноді відчуттям сухості в ротовій порожнині; Ø нападоподібним кашлем; Ø утрудненим відходженням мокротиння; Ø задишкою; Ø іноді своєрідним відчуттям “ легкого і вільного дихання ” Період ядухи n Ядуха під час приступу БА частіше має експіраторний характер, яка супроводжується відчуттям стиснення за грудиною, що не дає можливості хворому вільно дихати. q відчуттям задишки і стиснення в грудях q виникає раптово, серед ночі або в інший час доби і за короткий час досягає значної інтенсивності (напад без передвісників). q Вдих – короткий, сильний, глибокий q Видих – повільний, судомний, у 3-4 рази довший, ніж вдих. q Видих супроводжується голосними, тривалими, свистячими хрипами, які чути на відстані. q У деяких хворих під час приступу утруднені вдих та видих. q Намагаючись полегшити дихання, хворий приймає вимушене положення – сидячи, нахиливши тулуб вперед, впираючись ліктями на спинку Стільця чи коліна.
q Типовоює поза з припіднятим плечовим поясом. Складається враження короткої і глибоко посадженої шиї.
Об’єктивно n Обличчя одутловате, бліде, із синюшним відтінком, виражає почуття страху і занепокоєння. n Грудна клітка в положенні максимального вдиху.У диханні беруть участь м'язи плечового поясу, спини і черевної стінки. n Кашель під час приступу сухий чи з виділенням невеликої кількості в'язкого мокротиння. n Міжреберні проміжки розширені і розміщені горизонтально n Дихання уповільнене до 10-14 за хв., n Перкуторно – легеневий звук з тимпанічним відтінком. n Нижня границя легень опущена, рухливість її обмежена. n Над легенями на фоні послабленого дихання під час вдиху та видиху чути багато сухих хрипів різних відтінків, переважно свистячих. n Відносна серцева тупість зменшена в розмірах, абсолютна – визначається важко. n Пульс слабкого наповнення, частий n АТ – систолічний знижується, діастолічний підвищується. n Тони серця приглушені, акцент ІІ тону над легеневою артерією. n Температура тіла нерідко підвищується до субфебрильних цифр. n Може спостерігатися метеоризм Період зворотного розвитку приступу n Зворотній розвиток приступу може закінчитися швидко, може продовжуватися кілька годин чи діб. n Зберігаються утруднене дихання, загальне нездужання, сонливість, психічна депресія. n Приступи припиняються після відходження густого, тягучого, склоподібного мокротиння, яке іноді містить блискучі нитки і кульки, і тому йогоназивають “ перлиннним ”. Діагностика n Рентгенологічно виявляються ознаки емфіземи, хронічного бронхіту; n На ЕКГ – перенавантаження правих відділів серця. n Лабораторні дослідження: v еозинофілія в крові і мокротинні, v спіралі Куршмана і кристали Шарко-Лейдена в мокротинні, Мікроскопія харкотиння при БА v збільшення вмісту ІgЕ в крові. n Спірографія і пневмотахеометрія – виявлення вентиляційної недостатності за обструктивним типом. n Постановка шкірних проб з передбачуваними алергенами і n в иявлення специфічної гіперреактивності бронхів за допомогою інгаляційних тестів вважають одним з найбільш достовірних методів специфічної діагностики БА. n Пікфлуометрія – проводиться з допомогою портативного апарата, що дозволяє виміряти пікову швидкість видиху. n З його допомогою можна Ø визначити показник зворотності бронхіальної обструкції, Ø оцінити гіперреактивність бронхів, Ø прогнозувати загострення захворювання, Ø підібрати оптимально діючий бронхолітик, Ø планувати лікування. Особливості клінічного перебігу різних варіантів бронхіальної астми І. Атопічна (екзогенна) БА. Найбільш типовим ознаками цього варіантну є: n звязок приступу ядухи з впливом визначених алергенів зовнішнього середовища; n виражений ефект, що виникає після елімінації алергену, яким сенсибілізований хворий; n еозинофілія в крові і мокротинні; n позитивні шкірні та провокаційні проби з алергенами; n позитивний ефект від специфічної гіпосенсибілізації. ІІ. Неатопічна (ендогенна) БА Для інфекційно-залежної БА характерно: n чіткий зв'язок із загостренням вірусної, бактеріальної та грибкової інфекції в бронхах і легенях; n перебіг більш важкий, ніж при атопічному варіанті; n часто симптоми астми поєднуються із симптомами бронхіту; n вентиляційні порушення не відновлюються після усунення приступів ядухи; n аналіз крові - лейкоцитоз з зсувом вліво, прискорення ШОЕ; n аналіз мокротиння – еозинофілія, спостерігається збільшенакількість лейкоцитів (нейтрофілів); n позитивний ефект від антибактеріальної терапії. Аспіринова астма n являє собою поєднання приступів ядухи n з непереносимістю ацетилсаліцилової кислоти і n поліпозом носа
n Відзначається непереносимість і інших нестероїдних протизапальних засобів. Для астми "фізичного зусилля " характерне виникнення ядухи при n фізичному навантаженні, n вдиханні холодного повітря, різкого запаху, тютюнового диму, n при відсутності інших патогенних механізмів. Лікування n Виявлення і виключення чи контроль за можливим впливом на пацієнта ü "індукуючих факторів" ( алергенів, хімічних подразників, фармакологічних агентів, вірусних інфекцій ) і ü "тригерів" ( фізичних навантажень, переохолодження, емоційних стресів ). n Важливим аспектом є Ø дотримання гіпоалергенної дієти, особливо при наявності харчової алергії; Ø підтримка свіжого повітря в житлі пацієнта; Ø відмова від паління ( специфічна гіпосенсибілізація ).
|
|||||||||
|
Последнее изменение этой страницы: 2020-10-24; просмотров: 118; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.189.2.122 (0.134 с.) |