
Заглавная страница Избранные статьи Случайная статья Познавательные статьи Новые добавления Обратная связь FAQ Написать работу КАТЕГОРИИ: ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрацииТехника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву 
Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ?
Влияние общества на человека
Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. Определение реакций опор и моментов защемления |
Клиническое исследование мокроты, плевральной жидкости, крови.Содержание книги
Поиск на нашем сайте
Клиническое исследование мокроты, плевральной жидкости, крови.
Клинический анализ крови широко используется как один из самых важных методов обследования при большинстве заболеваний. Изменения, происходящие в периферической крови, неспецифичны, но в то же время отражают изменения, происходящие в целом организме. Исследование лейкоцитарной формулы имеет большое значение в диагностике гематологических, инфекционных, воспалительных заболеваний, а также оценке тяжести состояния и эффективности проводимой терапии. В то же время, изменения лейкоцитарной формулы не являются специфичными - они могут иметь сходный характер при разных заболеваниях или, напротив, могут встречаться непохожие изменения при одной и той же патологии у разных больных. В понятие общеклиническое исследование входят определение концентрации гемоглобина, подсчет количества эритроцитов, лейкоцитов, цветового показателя, определение скорости оседания эритроцитов (СОЭ) и лейкоцитарной формулы. При необходимости дополнительно определяют количество тромбоцитов и ретикулоцитов. Лейкоциты Лейкоциты – клетки крови, образующиеся в костном мозге и лимфатических узлах. При нормальных условиях в периферической крови находится пять видов лейкоцитов: гранулоциты (нейтрофилы), эозинофилы, базофилы, моноциты, лимфоциты. Основной функцией лейкоцитов является защита организма от чуждых для него микроорганизмов. Определение общего количества лейкоцитов может иметь большое диагностическое значение, так как выявляет состояние кроветворных органов или их реакцию на вредные воздействия. Лейкоцитоз - количество лейкоцитов, превышающее нормальные значения, может быть вызван увеличение количества одного или нескольких видов лейкоцитов, нормально присутствующих в крови, или наличием клеток, не имеющихся в крови при нормальном состоянии. Лейкопения определяется как совокупное количество лейкоцитов, не превышающее 3,0*109/л, и вызывается падением количества нейтрофилов, лимфоцитов или одновременно всех видов лейкоцитов. Физиологический рост количества лейкоцитов наблюдается после физического напряжения, после еды, при беременности и при стрессе. Поэтому анализ следует выполнять натощак и после короткого отдыха пациента. Повышение уровня лейкоцитов - Инфекции (бактериальные, грибковые, вирусные) - Воспалительные состояния - Злокачественные новообразования - Лейкозы - Результат действия адреналина и стероидных гормонов Снижение - Аплазия и гипоплазия костного мозга - Повреждение костного мозга химическими средствами, лекарствами - Ионизирующее облучение - Сепсис -Лекарственные препараты: (сульфаниламиды и некоторые антибиотики (хлорамфеникол); НПВП, тиреостатики, противоэпилептические препараты, антиспазматические пероральные препараты). Лейкоцитарная формула Это процентное соотношение разных видов лейкоцитов в мазке крови. Изменения лейкоцитарной формулы сопутствуют многим заболеваниям и нередко являются неспецифичными. Оценивая состав лейкоцитов, нужно иметь в виду, что изменения процентных соотношений могут дать неправильное представление о происходящих в крови сдвигах. Так, увеличение абсолютного содержания в крови какого-то ого вида клеток ведет к снижению процента всех других клеточных элементов. Обратная картина наблюдается при уменьшении абсолютного содержания одного из видов клеток крови. Правильное суждение дают не относительные (процентные), а абсолютные величины, т. е. содержание данного вида клеток в 1 л крови. Абсолютное содержание отдельной популяции клеток в крови можно рассчитать по формуле:
где (#) – абсолютное количество анализируемой популяции клеток, WBC – абсолютное количество лейкоцитов периферической крови, (%) – процентное содержание анализируемой популяции клеток. Например, WBC – 6,0 х 109/л, лимфоцитов – 45%, следовательно:
Лейкоцитарная формула имеет возрастные особенности, поэтому ее сдвиги должны оцениваться с позиции возрастной нормы (это особенно важно при обследовании детей). Некоторые варианты изменения (сдвига) лейкоцитарной формулы: Сдвиг влево (в крови присутствует увеличенное количество палочкоядерных нейтрофилов, возможно появление метамиелоцитов (юных), миелоцитов) может указывать на острые инфекционные заболевания; Значительное омоложение клеток (в крови отмечается присутствие метамиелоцитов, миелоцитов, промиелоцитов, бластных клеток) может указывать на Нейтрофилы В норме в крови присутствуют сегментоядерные нейтрофилы и относительно небольшое количество палочкоядерных нейтрофилов. Основная функция нейтрофилов состоит в защите организма от инфекций, которая осуществляется главным образом с помощью фагоцитоза. Э озинофилы Эозинофилы образуются в костном мозге. Они являются клетками, фагоцитирующими комплексы антиген-антитело, главным образом представленные иммуноглобулином Е. Они отвечают на хемотаксические факторы, выделяемые тучными клетками и базофилами, а также – на комплексы антиген-антитело. Действие эозинофилов активно проявляется в сенсибилизированных тканях. Для суточного ритма характерна физиологическая изменчивость количества эозинофилов. Самые высокие показатели отмечаются ночью, самые низкие – днем. Эозинофилия - повышение уровня эозинофилов в крови более 5% (0,4*109/л). Наблюдается при следующих состояниях: - Аллергические заболевания - Бронхиальная астма - Паразитарные заболевания Эозинопения - снижение содержания эозинофилов менее 0,2*109/л – или анэозинофилия – отсутствие эозинофилов в крови – встречается на первом этапе воспалительного процесса, при тяжелых гнойных инфекциях, интоксикациях различными химическими соединениями, тяжелыми металлами. Эозинопения в большинстве случаев обусловлена повышением адренокортикоидной активности, которая приводит к задержке эозинофилов в костном мозге. Уменьшение числа эозинофилов в послеоперационном периоде свидетельствует о тяжелом состоянии больного. Базофилы Базофилы - клетки крови, содержащие в своей цитоплазме грубые лилово-синие гранулы. Гистамин - основной компонент гранул базофилов. Главная функция базофилов заключается в участии в реакциях гиперчувствительности немедленного типа. Они также участвуют в реакциях гиперчувствительности замедленного типа через лимфоциты, в воспалительных и аллергических реакциях, в регуляции проницаемости сосудистой стенки. Лимфоциты Лимфоциты образуются в костном мозге, активно функционируют в лимфоидной ткани. Главная функция лимфоцитов состоит в узнавании чужеродного антигена и участии в адекватном иммунологическом ответе организма. Моноциты Моноциты образуются в костном мозге, относятся к системе фагоцитирующих мононуклеаров. Они удаляют из организма отмирающие клетки, остатки разрушенных клеток, денатурированный белок, бактерии и комплексы антиген-антитело. Кроме фагоцитоза моноциты выполняют важную роль в иммунном ответе клеток, взаимодействуя с лимфоцитами. Гемоглобин Гемоглобин (HB) — основной дыхательный пигмент эритроцитов, относящийся к хромопротеидам и обеспечивающий ткани кислородом; состоит из белка - глобина и гема - соединения протопорфирина IХ с железом. Эритроциты Эритроциты — наиболее многочисленная популяция клеток. В кровеносном русле при нормальных физиологических условиях эритроцит имеет форму двояковогнутого диска. Основная функция эритроцитов — снабжение тканей кислородом и транспорт углекислого газа. Продолжительность жизни эритроцитов — 100–120 дней, разрушаются они макрофагами селезенки. Изменение эритроцитов Пойкилоцитоз – изменение различной степени выраженности формы эритроцитов, которая становится отличной от дисковидной. Анизоцитоз – присутсвие в мазке крови эритроцитов, различающися по размеру. Тельца Жолли – включения, присутсвуют в эритроците и представляют собой остатки ядра мегалобласта. Кольца Кебота – остатки ядерной оболочки мегалобласта, имеют вид колечка, восьмерки.
Гематокрит Гематокрит (Ht) - объемная фракция эритроцитов в цельной крови (соотношение объемов эритроцитов и плазмы), которая зависит от количества и объема эритроцитов. В современных гематологических счетчиках Ht является расчетным (вторичным) параметром, выводимым из количества эритроцитов и их объема. Ретикулоциты Нормальные значения: Относительное количество ретикулоцитов 0,2-1,2% или 2,0 – 12,0 ‰ Абсолютное количество ретикулоцитов 30-70 * 109/л. Увеличение - Острый недостаток кислорода - 3-5 дней после кровопотери (ретикулоцитарный криз) - В12-дефицитные анемии на 5-9 день от начала лечения Уменьшение - Апластические анемии и гипопластические анемии - В12-дефицитные анемии Тромбоциты Тромбоциты - безъядерные клетки диаметром 2-4 мкм, являющиеся "осколками" цитоплазмы мегакариоцитов костного мозга. Физиологические колебания количества тромбоцитов в крови в течение суток - примерно 10 %. У женщин во время менструации количество тромбоцитов может уменьшиться на 25-50 %. Тромбоциты выполняют ангиотрофическую, адгезивно-агрегационную функции, участвуют в процессах свертывания и фибринолиза, обеспечивают ретракцию кровяного сгустка. Они способны переносить на своей мембране циркулирующие иммунные комплексы, поддерживать спазм сосудов. ИССЛЕДОВАНИЕ МОКРОТЫ Мокрота патологическое отделяемое лёгких и дыхательных путей (бронхов, трахеи, гортани). Клинический анализ мокроты включает описание её характера, общих свойств и микроскопическое исследование. ОБЩИЕ СВОЙСТВА Количество мокроты обычно колеблется от 10 до 100 мл в сутки. Мало мокроты отделяется при острых бронхитах, пневмониях, застойных явлениях в лёгких, в начале приступа бронхиальной астмы. В конце приступа бронхиальной астмы количество выделяемой мокроты увеличивается. Большое количество мокроты (иногда до 0,5 л) может выделяться при отёке лёгких, а также при нагноительных процессах в лёгких при условии сообщения полости с бронхом (при абсцессе, бронхоэктатической болезни, гангрене лёгкого, при туберкулёзном процессе в лёгком, сопровождающемся распадом ткани). Необходимо иметь в виду, что уменьшение количества отделяемой мокроты при нагноительных процессах в лёгких может быть как следствием стихания воспалительного процесса, так и результатом нарушения дренирования гнойной полости, что часто сопровождается ухудшением состояния больного. Увеличение количества мокроты может расцениваться как признак ухудшения состояния больного, если оно зависит от обострения, например, нагноительного процесса; в других случаях, когда увеличение количества мокроты связано с улучшением дренирования полости, оно расценивается как положительный симптом. ЦВЕТ МОКРОТЫ. Чаще мокрота бесцветная, присоединение гнойногo компонента придаёт ей зеленоватый оттенок, что наблюдают при абсцессе лёгкогo, гангрене лёгкогo, бронхоэктатической болезни, актиномикозе лёгкогo. При появлении в мокроте примеси свежей крови мокрота окрашивается в различные оттенки красногo цвета (мокрота при кровохаркании у больных туберкулёзом, актиномикозом, раком лёгкогo, абсцессом лёгкогo, при инфаркте лёгкогo, сердечной астме и отёке лёгких). Мокрота ржавоro цвета (при крупозной, очагoвой и гриппозной пневмонии, застое в лёгких, отёке лёгких) или мокрота коричневоro цвета (при инфаркте лёгкогo) указывает на содержание в ней не свежей крови, а продуктов её распада (гематин). Грязно-зелёный или жёлто-зелёный цвет может иметь мокрота, отделяющаяся при различных патологических процессах в лёгких, сочетающихся с наличием у больных желтухи. Oтxождение мокроты цвета охры возможно при сидерозе лёгкогo. Черноватая или сероватая мокрота бывает при примеси угольной пыли и у курильщиков. Мокроту могут окрашивать некоторые лекарственные средства, например, рифампицин окрашивает отделяемое в красный цвет. Запах. Мокрота обычно не имеет запаха. Появлению запаха способствует нарушение оттока мокроты. Гнилостный запах она приобретает при абсцессе, гангрене лёгкогo, при гнилостном бронхите в результате присоединения гнилостной инфекции, бронхоэктатической болезни, раке лёгкогo, осложнившемся некрозом. Для вскрывшейся эхинококковой кисты xapaктерен своеобразный фруктовый запах мокроты. Слоистость мокроты. Гнойная мокрота при стоянии обычно разделяется на 2 слоя, гнилостная - на 3 слоя (верхний пенистый, средний серозный, нижний гнойный). Особенно характерно появление трёхслойной мокроты для гангрены лёгкогo, в то время как появление двухслойной мокроты обычно наблюдают при абсцессе лёгкогo и бронхоэктатической болезни. Реакция. Мокрота обычно имеет щелочную или нейтральную реакцию. Разложившаяся мокрота приобретает кислую реакцию. Характер мокроты · Слизистая мокрота выделяется при остром и хроническом бронхите, бронхиальной астме, трахеите. · Слизисто-гнойная мокрота характерна для абсцесса и гангрены лёгкогo, гнойноro бронхита, обострения хроническогo бронхита, пневмонии. · Гнойная мокрота возможна при бронхоэктазах, стафилококковой пневмонии, абсцессе, гангрене, актиномикозе легких. · Серозная мокрота определяется при отеке легкого. · Кровянистая мокрота выделяется при инфаркте легкого, новообразованиях, пневмониях (иногда). Следует отметить, что кровохарканье и примесь крови к мокроте наблюдают не во всех случаях инфарктов лёгких (в 12-52%). Поэтому отсутствие кровохарканья не даёт оснований отказываться от диагноза инфаркта лёгкогo. Также нужно помнить, что не всегда появление обильной примеси крови в мокроте обусловлено лёгoчной патологией. Симулировать лёгoчное кровотечение могут, например, желудочное или носовое кровотечения. Клетки · Альвеолярные макрофаги - клетки ретикулогистиоцитарногo происхождения. Большое количество макрофагов в мокроте выявляют при хронических процессах и на стадии разрешения острых процессов в бронхолёгoчной системе. Альвеолярные макрофаги, содержащие гемосидерин («клетки сердечных пороков»), выявляют при инфаркте лёгкого, кровоизлиянии, застое в малом кpyгy кровообращения. Макрофаги с липидными каплями - признак обструктивноro процессав бронхах и бронхиолах. · Ксантомные клетки (жировые макрофаги) обнаруживают при абсцессе, актиномикозе, эхинококкозе лёгких. · Клетки цилиндрическогo мерцательногo эпиreлия - клетки слизистой оболочки гoртани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях лёгких. · Плоский эпителий обнаруживают при попадании в мокроту слюны, он не имеет диагностическоro значения. · Лейкоциты в том или ином количестве присутствуют в любой мокроте. Большое количество нейтрофилов выявляют в слизисто-гнойной и гнойной мокроте. Эозинофилами богата мокрота при бронхиальной астме, эозинофильной пневмонии, глистных поражениях лёгких, инфаркте лёгкоro. Лимфоциты в большом количестве обнаруживают при коклюше и, реже, при туберкулёзе. · Эритроциты. Обнаружение единичных эритроцитов в мокроте диагностического значения не имеет. При наличии свежей крови в мокроте определяют неизменённые эритроциты, если же с мокротой отходит кровь, находившаяся в дыхательных путях в течение длительноro времени, обнаруживают выщелоченные эритроциты. · Клетки злокачествевных опухолей обнаруживают при злокачественных новообразованиях. Волокна · Эластические волокна появляются при распаде ткани лёгкогo, который сопровождается разрушением эпителиальногo слоя и освобождением эластических волокон; их обнаруживают при туберкулёзе, абсцессе, эхинококкозе, новообразованиях в лёгких. · Коралловидные волокна выявляют при хронических заболеваниях лёгких, таких как кавернозный туберкулёз. Спирали, кристаллы · Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи. Во время кашлевого толчка вязкая слизь выбрасывается в просвет более крупного бронха, закручиваясь спиралью. Спирали Куршмана появляются при бронхиальной астме, бронхитах. · Кристаллы Шарко-Лейдена - продукты распада эозинофилов. Обычно появляются в мокроте, содержащей эозинофилы; характерны для бронхиальной астмы, аллергических состояний. · Кристаллы холестерина появляются при абсцессе, эхинококкозе лёгкого, новообразованиях в лёгких. · Кристаллы гематоидина характерны для абсцесса и гангрены лёгкого. · Друзы актиномицета выявляют при актиномикозе лёгких. · Элементы эхинококка появляются при эхинококкозе лёгких. · Пробки Дитриха - комочки желтовато-серого цвета, имеющие неприятный запах. Состоят из детрита, бактерий, жирных кислот, капелек жира. Они характерны для абсцесса лёгкого и бронхоэктатической болезни. · Мицелий и почкyющиеся клeтки грибов появляются при грибковых поражениях бронхолёгочной системы. Элементы, обнаруживаемые в мокроте при бронхиальной астме. При бронхиальной астме обычно отделяется малое количество слизистой, вязкой мокроты. Макроскопически можно увидеть спирали Куршмана. При микроскопическом исследовании характерно наличие эозинофилов, цилиндрического эпителия, встречаются кристаллы Шарко-Лейдена. Клиническое исследование мокроты, плевральной жидкости, крови.
Клинический анализ крови широко используется как один из самых важных методов обследования при большинстве заболеваний. Изменения, происходящие в периферической крови, неспецифичны, но в то же время отражают изменения, происходящие в целом организме. Исследование лейкоцитарной формулы имеет большое значение в диагностике гематологических, инфекционных, воспалительных заболеваний, а также оценке тяжести состояния и эффективности проводимой терапии. В то же время, изменения лейкоцитарной формулы не являются специфичными - они могут иметь сходный характер при разных заболеваниях или, напротив, могут встречаться непохожие изменения при одной и той же патологии у разных больных. В понятие общеклиническое исследование входят определение концентрации гемоглобина, подсчет количества эритроцитов, лейкоцитов, цветового показателя, определение скорости оседания эритроцитов (СОЭ) и лейкоцитарной формулы. При необходимости дополнительно определяют количество тромбоцитов и ретикулоцитов. Лейкоциты Лейкоциты – клетки крови, образующиеся в костном мозге и лимфатических узлах. При нормальных условиях в периферической крови находится пять видов лейкоцитов: гранулоциты (нейтрофилы), эозинофилы, базофилы, моноциты, лимфоциты. Основной функцией лейкоцитов является защита организма от чуждых для него микроорганизмов. Определение общего количества лейкоцитов может иметь большое диагностическое значение, так как выявляет состояние кроветворных органов или их реакцию на вредные воздействия. Лейкоцитоз - количество лейкоцитов, превышающее нормальные значения, может быть вызван увеличение количества одного или нескольких видов лейкоцитов, нормально присутствующих в крови, или наличием клеток, не имеющихся в крови при нормальном состоянии. Лейкопения определяется как совокупное количество лейкоцитов, не превышающее 3,0*109/л, и вызывается падением количества нейтрофилов, лимфоцитов или одновременно всех видов лейкоцитов. Физиологический рост количества лейкоцитов наблюдается после физического напряжения, после еды, при беременности и при стрессе. Поэтому анализ следует выполнять натощак и после короткого отдыха пациента. Повышение уровня лейкоцитов - Инфекции (бактериальные, грибковые, вирусные) - Воспалительные состояния - Злокачественные новообразования - Лейкозы - Результат действия адреналина и стероидных гормонов Снижение - Аплазия и гипоплазия костного мозга - Повреждение костного мозга химическими средствами, лекарствами - Ионизирующее облучение - Сепсис -Лекарственные препараты: (сульфаниламиды и некоторые антибиотики (хлорамфеникол); НПВП, тиреостатики, противоэпилептические препараты, антиспазматические пероральные препараты). Лейкоцитарная формула Это процентное соотношение разных видов лейкоцитов в мазке крови. Изменения лейкоцитарной формулы сопутствуют многим заболеваниям и нередко являются неспецифичными. Оценивая состав лейкоцитов, нужно иметь в виду, что изменения процентных соотношений могут дать неправильное представление о происходящих в крови сдвигах. Так, увеличение абсолютного содержания в крови какого-то ого вида клеток ведет к снижению процента всех других клеточных элементов. Обратная картина наблюдается при уменьшении абсолютного содержания одного из видов клеток крови. Правильное суждение дают не относительные (процентные), а абсолютные величины, т. е. содержание данного вида клеток в 1 л крови. Абсолютное содержание отдельной популяции клеток в крови можно рассчитать по формуле:
где (#) – абсолютное количество анализируемой популяции клеток, WBC – абсолютное количество лейкоцитов периферической крови, (%) – процентное содержание анализируемой популяции клеток. Например, WBC – 6,0 х 109/л, лимфоцитов – 45%, следовательно:
Лейкоцитарная формула имеет возрастные особенности, поэтому ее сдвиги должны оцениваться с позиции возрастной нормы (это особенно важно при обследовании детей). Некоторые варианты изменения (сдвига) лейкоцитарной формулы: Сдвиг влево (в крови присутствует увеличенное количество палочкоядерных нейтрофилов, возможно появление метамиелоцитов (юных), миелоцитов) может указывать на острые инфекционные заболевания; Значительное омоложение клеток (в крови отмечается присутствие метамиелоцитов, миелоцитов, промиелоцитов, бластных клеток) может указывать на Нейтрофилы В норме в крови присутствуют сегментоядерные нейтрофилы и относительно небольшое количество палочкоядерных нейтрофилов. Основная функция нейтрофилов состоит в защите организма от инфекций, которая осуществляется главным образом с помощью фагоцитоза.
|
||||
|
Последнее изменение этой страницы: 2020-10-24; просмотров: 42; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь - 18.119.118.151 (0.012 с.) |

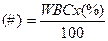 ,
,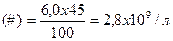 .
.


